Evaluar a largo plazo, el resultado clínico-radiológico, la supervivencia y las complicaciones intra y postoperatorias de pacientes intervenidos de cirugía de revisión de cadera mediante esta técnica.
Material y métodosEstudio analítico observacional, prospectivo y no aleatorizado de 26 pacientes intervenidos de cirugía de revisión de cadera en nuestro hospital (1997-1998), a los que se les realizó un seguimiento clínico-radiológico y un análisis de la supervivencia del implante.
ResultadosSe observan diferencias estadísticamente significativas en los valores pre y postoperatorios de las escalas de Harris y de Merle D¿Aubigne. La supervivencia del implante teniendo en cuenta como punto final la cirugía de revisión fue del 84% a los 13 años. Hubo 9 complicaciones intraoperatorias (6 de ellas fueron fracturas) e influyeron de forma significativa en la estancia hospitalaria. El 70% de los pacientes no tuvo ninguna complicación postoperatoria. Ninguna de las variables analizadas influyó en el hundimiento radiográfico de los implantes.
DiscusiónDiversas técnicas intentan solventar el déficit de stock óseo en las cirugías de revisión de cadera, pero solo una intenta recuperarlo, el injerto compactado.
ConclusionesLa técnica de Ling ofrece una mejoría clínica tanto en la escala de Merle D¿Aubigne como en la de Harris, a medio-largo plazo. La presentación de complicaciones intraoperatorias incrementa la estancia hospitalaria y los días necesarios para iniciar la sedestación. La técnica de Ling es una buena opción a tener en cuenta en pacientes jóvenes en los que es previsible que haya una nueva cirugía de revisión en el futuro.
Long term clinical and radiological evaluation of results, survival, and peri- operative and post-operative complications of the patients who have been operated on for revision total hip arthroplasty using the impaction allografting and cemented rod technique.
Material and methodsAn observational, analytical, prospective and non-random study was conducted on 26 patients who underwent revision total hip arthroplasty in our Hospital (1997-98). They were clinically and radiologically assessed, and a survival analysis of the implant was performed.
ResultsStatistically significant differences were identified in the pre- and post-operative values, according to Harris and Merle D¿Aubigne scores. The femoral components survival was considered as an endpoint of the revision replacement, which was 84% at a mean of 13 years. There were 9 intraoperative complications (6 were fractures) and they significantly affected the length of hospital stay. No post-operative complications were observed in 70% of the patients. None of the analysed variables had any influence on the radiological subsidence of the femoral component.
DiscussionSeveral techniques aim to solve the bone stock deficiency in revision total hip arthroplasty, but only impaction grafting attempts to recover it.
ConclusionsThe Ling's technique shows an improvement over the Merle D¿Aubigne and Harris scores, in the medium-long term. The intraoperative complications are mainly an increase in the length of hospital stay and the number of days needed to be able to sit down. Ling's technique is a good option to consider in young patients where it is foreseeable that there is a new revision surgery in the future.
El aumento de la esperanza y de la calidad de vida de la población en los últimos años ha incrementado de forma importante la indicación de cirugía protésica de cadera. El perfil de los pacientes intervenidos ha ido evolucionando a lo largo de los años, resultando cada vez más jóvenes y con mayores exigencias respecto a los resultados1.
Cerca de 5 décadas de innovación tecnológica y quirúrgica han permitido mejorar la supervivencia de los implantes de las cirugías primarias, pero al contrario de lo que se podría esperar, el número de cirugías de revisión también se ha incrementado enormemente en los últimos años2. Los motivos que explican este incremento son: el aumento de la población intervenida, el aumento de la esperanza de vida de la población, que conlleva un incremento de los números de ciclos de carga a los que se sometido el implante y el uso proporcionalmente más intenso al que se ven sometidos los implantes, debido a la mayor actividad de los pacientes jóvenes.
Kurtz et al. afirmaban, a raíz de los resultados de su estudio, que la tasa de cirugías de revisión respecto al número total de cirugías protésicas es del 17% para la cadera y del 8% para rodilla2.
La cirugía de revisión de cadera supone un reto en sí misma para cualquier cirujano ortopédico, no solo por los importantes defectos óseos con los que nos encontramos y que hay que sortear, sino también por la necesidad de dejar correctamente fijado el nuevo implante, más aún cuando se trata de un paciente relativamente joven con una buena calidad de vida.
Existen diversos métodos para intentar solucionar el problema del stock óseo y permitir la correcta fijación del nuevo implante, como son: el cemento, las prótesis especiales, etc., pero solo uno que trata de recuperarlo, el injerto compactado1–4.
Actualmente, el empleo de injerto impactado y prótesis cementada es una técnica ampliamente difundida. Existe gran cantidad de estudios que reflejan la evolución clínica, la estabilidad del implante y la restauración ósea en las cirugías de revisión de cadera, obteniendo buenos resultados a medio plazo, según la mayoría de las series publicadas, aunque no hay que olvidar que es una técnica difícil, laboriosa y no exenta de complicaciones, como son las fracturas postoperatorias y el hundimiento excesivo del implante1,3,4–9. Pocos estudios, exceptuando el registro sueco y la escuela de Exeter, ofrecen un seguimiento medio de más de 10 años3,5.
El objetivo de este estudio es evaluar los resultados a los 13 años de la técnica de aloinjerto triturado compactado y vástago cementado (técnica de Ling) en pacientes intervenidos de cirugía de revisión de cadera, valorando el resultado clínico, la supervivencia del implante, las complicaciones intra y postoperatorias, y el hundimiento radiográfico de los implantes.
Material y métodoSe trata de un estudio analítico observacional, prospectivo y no aleatorizado. Se realizó un seguimiento clínico y radiológico de 26 pacientes intervenidos de recambio de prótesis total de cadera en el Hospital de Cabueñes de Gijón, en los que se utilizó la técnica de injerto compactado en el componente femoral, entre agosto de 1997 y diciembre de 1998.
Todos los pacientes fueron sometidos a una encuesta y una valoración clínica: preoperatoria, en el momento del alta hospitalaria, a las 6-12 semanas de la cirugía, a los 6 meses, al año, a los 2 años y a los 5 años, para anotar las diferencias en las escalas de Harris y de Merle D‘Aubigne modificada por Charnley, si las hubiera. A partir de entonces se valoró a los pacientes de forma rutinaria en consultas anuales hasta los 13 años. Así mismo se realizó un seguimiento radiográfico valorando el hundimiento de los implantes desde la radiografía del postoperatorio inmediato frente a la del último control radiológico en la consulta de revisión, midiendo el hundimiento vertical del vástago femoral conforma al método descrito por Callaghan et al.10. Todas las radiografías se realizaron siguiendo el mismo protocolo y las posibles variaciones por la magnificación fueron corregidas tomando el tamaño de la cabeza femoral como referencia1. El centro de la cabeza femoral y la línea entre las 2 lágrimas de Köhler se utilizaron para definir la altura y la posición de la cúpula. Los orificios obturadores fueron empleados como referencia cuando la lágrima de Köhler no era visible11. Todas las mediciones fueron llevadas a cabo por el mismo observador, que formaba parte del equipo quirúrgico.
Se incluyeron en el estudio, pacientes que se intervenían de cirugía de revisión de cadera por: aflojamiento de los componentes, hundimiento del vástago, osteólisis femoral, infección, dolor y luxación. Para eliminar posibles sesgos se aplicaron los siguientes criterios de exclusión: pacientes a los que solo se les realizó cirugía de revisión del componente acetabular, pacientes en los que se utilizó aloinjerto estructural u otra técnica diferente de la descrita, pacientes a los que se les implantó un vástago femoral diferente al vástago de referencia Exeter® (Stryker Howmedica, EE. UU.).
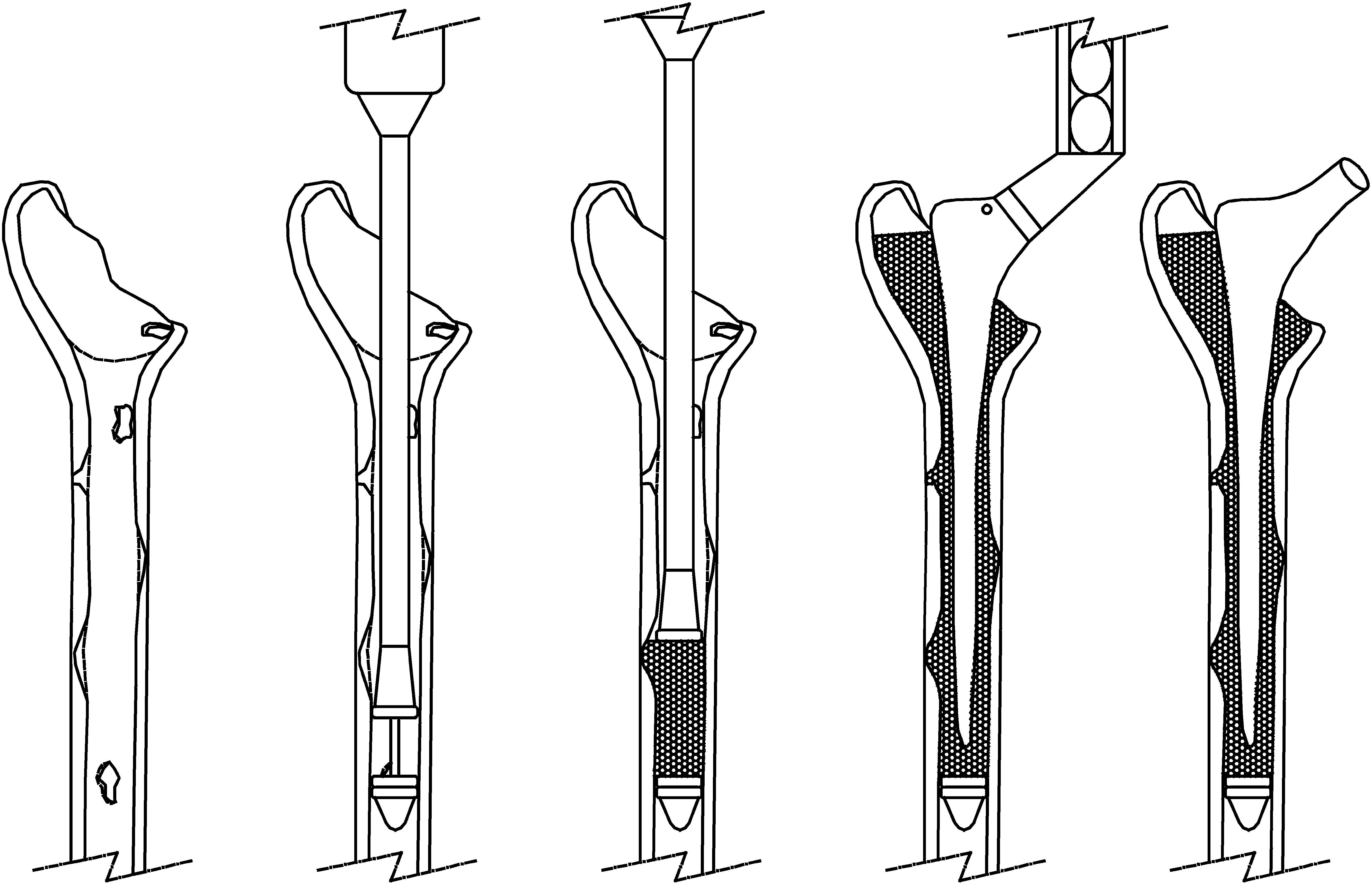
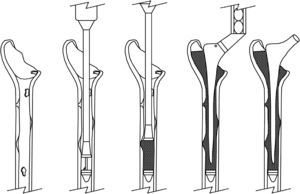
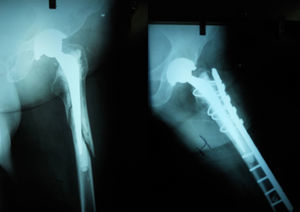
Se utilizaron aloinjertos de cabezas de fémur congeladas en fresco y conservadas en nitrógeno líquido en un banco de tejidos. Los aloinjertos se trituraron con un molinillo de hueso (Noviomagus Bone Mill®, Dinamarca). Se preparó el canal femoral y se comenzó a introducir los injertos. Tras finalizar la compactación (fig. 1), se comprobó la estabilidad con los implantes de prueba y, a continuación, se cementó, se presurizó y se introdujo el vástago definitivo.
Se analizaron las variables edad, sexo, peso, talla, IMC, dismetría de EEII, lado intervenido, puntuación en la escala de cadera de Harris (Harris Hip Score o HHS), puntuación en la escala de Merle D¿Aubigne modificada por Charnley, duración de la cirugía, calidad intraoperatoria del hueso, clasificación de Paprosky de defectos femorales, días necesarios para iniciar la sedestación, días necesarios para iniciar la deambulación, estancia postoperatoria y hundimiento radiográfico de los implantes.
La comparación entre variables cualitativas se realizó mediante la prueba de la chi al cuadrado. Para la comparación entre variables cuantitativas, dado el limitado número de la muestra, se utilizaron test no paramétricos. Posteriormente, en los casos en los que se observaron diferencias estadísticamente significativas, se realizó el correspondiente test paramétrico para obtener como información adicional el intervalo de confianza de la diferencia. En las comparaciones se ha fijado un intervalo de confianza del 95%, aceptándose como significativas las diferencias encontradas cuando el valor de p fue inferior a 0,05.
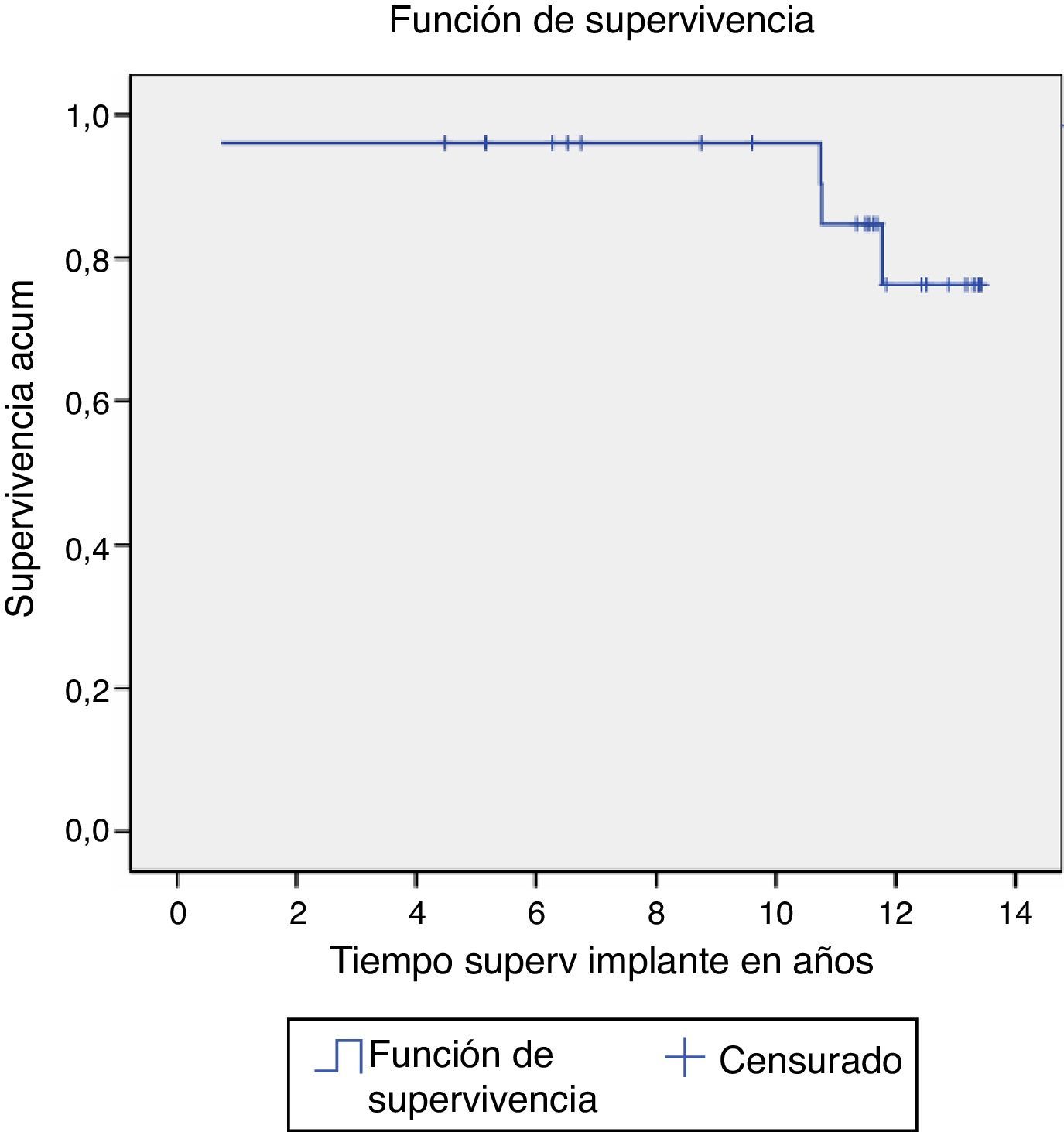
Se realizó un análisis de supervivencia mediante el procedimiento de Kaplan-Meier. Para ello se construyó una tabla de vida, estimándose las proporciones acumuladas de supervivencia en el tiempo ti desde la fecha de la intervención hasta el fallecimiento o la última fecha de seguimiento y dibujando la curva de supervivencia.
ResultadosEl grupo de estudio presentaba una edad media de 72,6 años, con IMC medio de 27,4 y una puntuación inicial en el HHS preoperatorio de 35,2. El 53,8% de la muestra eran hombres, en el 73,1% se trataba del lado derecho y en el 76,9% se trataba de la primera cirugía de revisión.
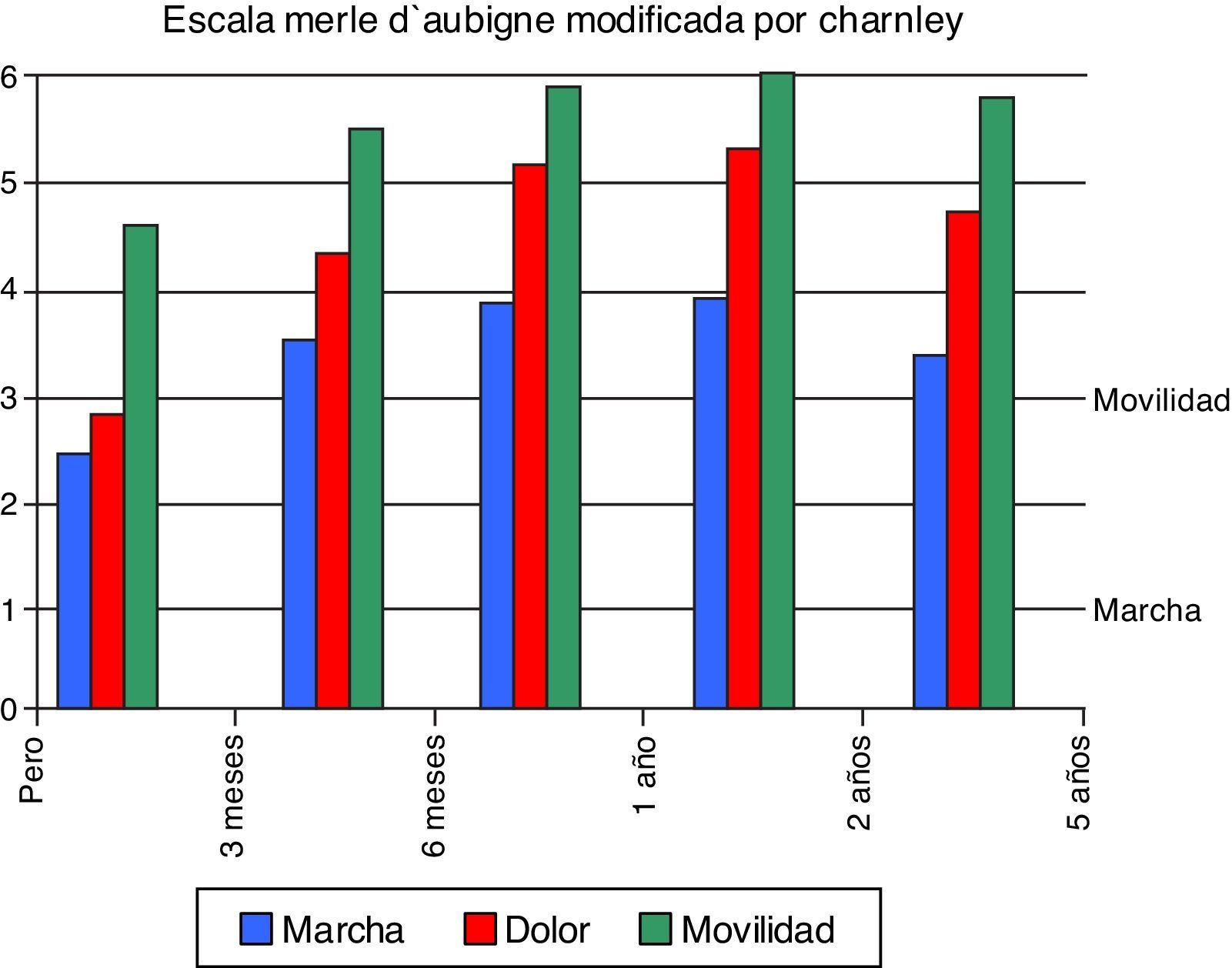
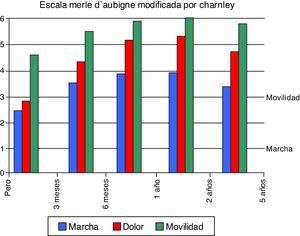
Al analizar la evolución de la puntuación total entre los valores preoperatorios del HHS y los de la escala de Merle D¿Aubigne modificada por Charnley con los valores posquirúrgicos, se observa un incremento de la movilidad y de la marcha y una reducción del dolor estadísticamente significativa, manteniendo puntuaciones finales cercanas al doble que las iniciales en el caso de la HHS y notablemente mejores en los 3 apartados de la escala de Merle D¿Aubigne modificada por Charnley, sobre todo en el dolor (fig. 2).
De los 26 pacientes intervenidos, aparecieron complicaciones intraoperatorias en 9 casos, de los cuales 6 fueron fracturas femorales al realizar la compactación del injerto con el impactor. Los 3 pacientes restantes fueron perforaciones óseas, que si bien las podemos considerar como fracturas, el tratamiento de las mismas no conlleva ni la misma dificultad ni los mismos riesgos. La localización más frecuente las fracturas fue en el calcar (4 casos), las otras 2 fracturas ocurrieron una en el trocánter mayor y otra a nivel de la punta del vástago. Se analizó la posible influencia de los factores edad, IMC, sexo, calidad ósea, tamaño del implante y tipo de defecto óseo en la aparición de complicaciones intraoperatorias, no observándose diferencias estadísticamente significativas (p<0,05) en ningún caso.
Se valoró si la presencia de complicaciones intraoperatorias tenía repercusión sobre la evolución clínica del paciente, en cuanto a estancia hospitalaria, tiempo necesario para la sedestación y para la deambulación. El tiempo medio necesario para conseguir la sedestación fue de 11,64±5,6 días y de 17,64±4 días para la deambulación, con una estancia hospitalaria media de 22,3±6,8 días. Se observó que existe una diferencia estadísticamente significativa tanto en la estancia hospitalaria como en los días necesarios para iniciar la deambulación en los pacientes que habían tenido algún tipo de complicación intraoperatoria.
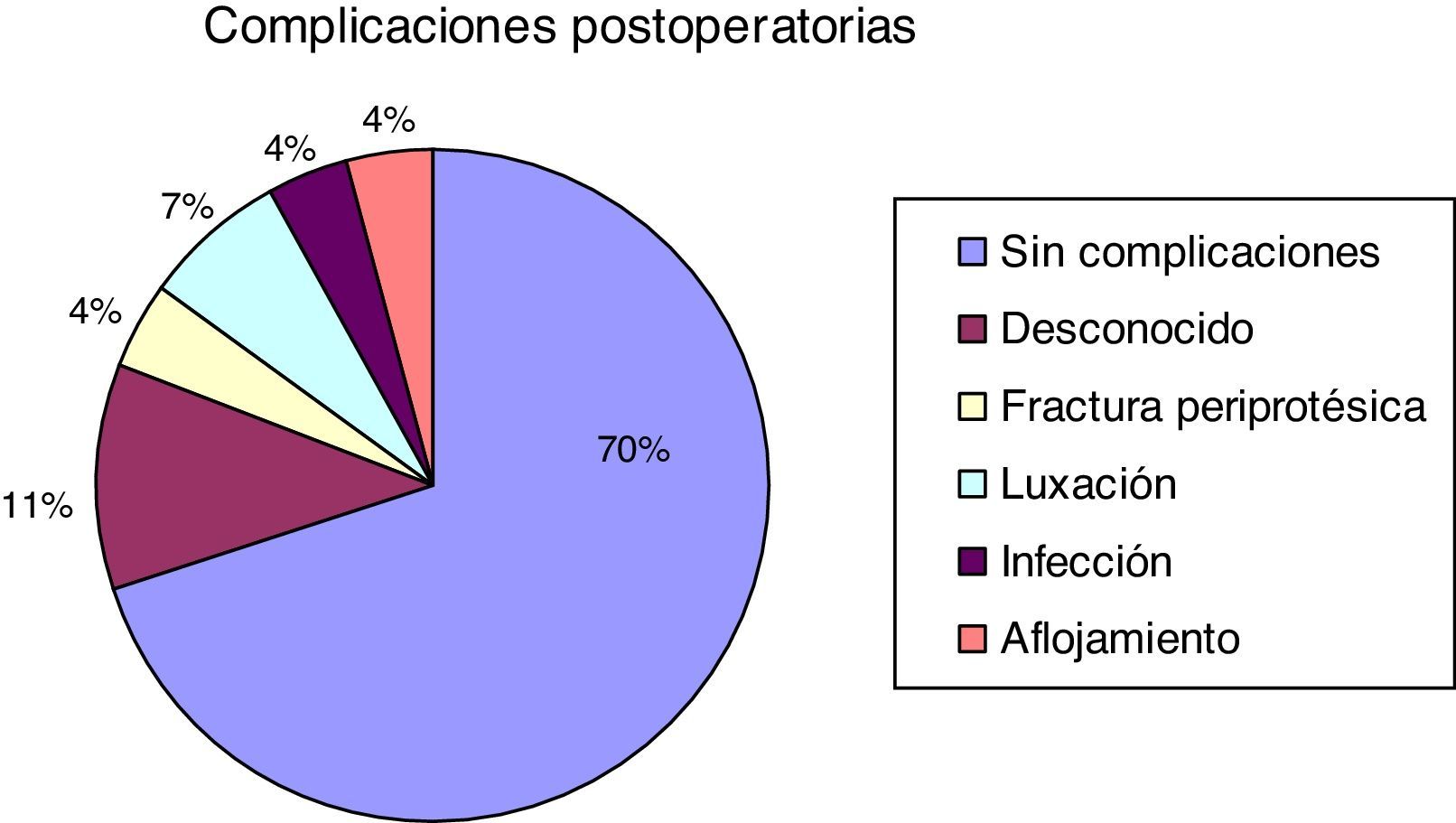
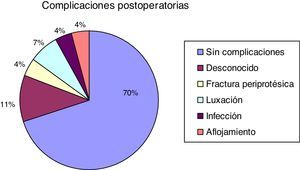
El 70% de los pacientes intervenidos no tuvo ninguna complicación. Hubo 3 pérdidas de pacientes, lo que supone el 11% del total. De las complicaciones cabe destacar que hubo una infección (4%), una fractura periprotésica (4%), un aflojamiento con afectación clínica (4%) y 2 luxaciones (7%), que se produjeron en el mismo paciente y por las que hubo que reintervenir en 2 ocasiones (fig. 3).
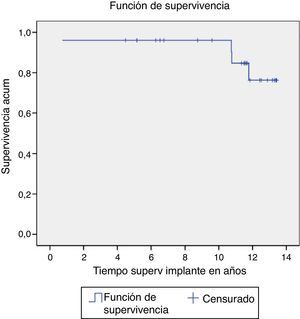
La supervivencia del implante considerando como referencia final, la cirugía de revisión por cualquier causa fue del 84% a los 13 años, el 88% si excluimos la infección. Solo se produjeron 4 cirugías de revisión: una por infección, una por fractura y 2 por luxación (estas ocurrieron en el mismo paciente) (fig. 4).
El último objetivo fue valorar el hundimiento radiográfico de los implantes a lo largo del tiempo y ver si las distintas variables registradas influían o no de manera significativa en el mismo. Tras el análisis de los datos, se observa que 20 pacientes tienen un hundimiento radiográfico menor de 0,5cm, 3 entre 0,5 y 1cm y otros 3 mayor de 1cm. Con los resultados obtenidos podemos afirmar que no existen diferencias estadísticamente significativas que hagan pensar que la edad, el IMC, la duración de la cirugía, el sexo, la calidad ósea, el tipo de defecto óseo y el tipo de implante influyan en el hundimiento radiográfico de los implantes (fig. 5).
DiscusiónLa técnica de preparación del injerto óseo es importante tanto mecánica como biológicamente. El estándar sigue siendo el injerto congelado en fresco de cabeza femoral7. Se puede utilizar tanto injerto esponjoso como cortical para el triturado, pero en estudios clínicos comparativos, como Kligman et al., se demuestra que los pacientes con injerto procedente de cortical tienen menos dolor y menos hundimiento que los de esponjosa12. La técnica utilizada para la preparación de los injertos fue la descrita por Slooff et al., Gie et al. y Schreurs et al., y que es la que se sigue en la mayoría de las publicaciones que tratan sobre este tema en la literatura1,3–6,8,11–15.
No se conoce todavía cuál es el tamaño ideal de los fragmentos óseos, lo único que se sabe es que tienen que formar una base sólida para la implantación de la nueva prótesis8. Tagil y Aspenberg demostraron que el tamaño no solo tiene importancia biomecánica, sino también biológica, y que cuanto más compactado se encontraba el injerto, menor era el crecimiento óseo11,16. Halliday et al. demostraron experimentalmente que la resistencia del injerto compactado depende sobre todo de la distribución del propio injerto y de una correcta técnica de compactación que permita una distribución de cargas lo más homogénea posible3. Ornstein et al. hacen hincapié en que con la impactación vigorosa lo único que se consigue es aumentar la tasa de fracturas intraoperatorias. También afirmaban que la inadecuada presurización del cemento era la responsable de tasas de hundimiento de hasta el 11% en las series analizadas, por lo que es necesario encontrar un equilibrio entre la correcta presurización, que reduce el riesgo de hundimiento y la impactación vigorosa que afectan a la revascularización y aumentan el riesgo de fracturas intraoperatorias9.
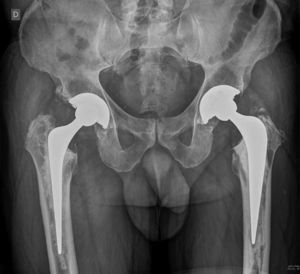
Respecto al tipo de implante, en nuestra serie utilizamos en todos los casos los vástagos Exeter®, siguiendo la misma técnica desarrollada por esta escuela. Los últimos estudios revelan que es más importante la correcta impactación y la preparación adecuada del injerto que el tipo de vástago empleado17 (fig. 6).
En nuestra serie se objetiva una mejoría significativa tanto en la escala de Harris como en la escala de Merle D¿Aubigne modificada por Charnley, desde el momento de la primera revisión, a los 3 meses, alcanzando la máxima diferencia a los 2 años y decayendo moderadamente a los 5 años, pero dejando claro margen de diferencia. Estos resultados concuerdan con los de estudios previos1-7.
Tal y como se puede objetivar en la literatura, existe un alto riesgo de fractura tanto durante la extracción del cemento como durante la impactación del injerto18, siendo esta la causa más común de nueva cirugía tras una revisión3. Las complicaciones intra y postoperatorias se reducen de forma clara si se realiza una cuidadosa selección de los pacientes6.
La localización más frecuente de las fracturas es el calcar y también es muy común que se produzcan perforaciones corticales en la parte más distal del vástago19. Las prevalencias varían de unos estudios a otros, pero oscilan alrededor del 4 al 20% en la mayoría de las publicaciones3,19,20, siendo mayores en las que presentaban una muestra poblacional más pequeña. En nuestra serie, se ha obtenido una tasa de fracturas del 23%, posiblemente influenciada por el tamaño muestral, y al igual que en el resto de publicaciones, la localización más comprometida resulta ser el calcar.
Greenwald et al. fueron de los primeros que publicaron que para evitar las fracturas que se producían al retirar el cemento, era mejor mantener el que estaba bien fijado y colocar el nuevo vástago cementado encima de él6. Al principio esta práctica fue muy cuestionada en la literatura médica, pero estudios posteriores han demostrado que es la técnica de elección en circunstancias apropiadas, ya que presenta mayores tasas de resistencia21,22. Del mismo modo que aparece descrito en numerosos artículos, en los pacientes que presentaban un stock óseo muy deficiente fue necesario la colocación de mallas y cerclajes para contener el injerto compactado4.
Respecto a los periodos de estancia hospitalaria, días necesarios para la deambulación y para la sedestación, aparece muy poca información reflejada en la literatura revisada. Además, la comparación con otros hospitales europeos es muy complicada, dadas las grandes diferencias existentes entre los servicios sanitarios. Nuestros análisis reflejan que existe una diferencia estadísticamente significativa (p < 0,05) entre la existencia de complicaciones dentro de la cirugía y el aumento de la estancia hospitalaria. También se concluye que las complicaciones alargan el tiempo necesario para el inicio de la sedestación, pero no ocurre así para el inicio de la deambulación.
Al igual que con las complicaciones intraoperatorias, las series analizadas muestran datos muy dispares respecto a las tasas de supervivencia. Desde series como la de Ornstein, que muestra tasas de supervivencia considerando como punto final la cirugía de revisión del 94% a los 15 años5, a tasas como la de Halliday, cuyos resultados descienden al 90,5% a los 10 años3. Nuestra serie muestra una tasa de supervivencia del implante, considerando como punto final la cirugía de revisión del 84% a los 13 años.
Respecto a la aparición de complicaciones postoperatorias, en nuestra serie se observa una tasa del 19% en total, correspondiendo: un 4% a fracturas periprotésicas, un 4% a infecciones, un 4% a aflojamientos y un 7% a luxaciones, cifras en línea con las comunicadas por Halliday et al., aunque en esta serie no hubo ninguna luxación3.
La migración de los componentes fue valorada midiendo el hundimiento vertical del vástago femoral de acuerdo con Callaghan et al.10. El hundimiento fue valorado como significativo si era mayor de 10mm según los criterios de Koldstad23. Yan et al.6 afirmaban que el hundimiento del implante se produce sobre todo en los primeros meses, estabilizándose cuando el injerto comienza a osteointegrarse con el hueso. En otras publicaciones4, el hundimiento inicial se relacionaba con una mala técnica de presurización, mientras que el hundimiento masivo se relacionaba más con los defectos óseos previos.
Ornstein et al.7 estudiaron el injerto compactado concluyendo que el hundimiento se producía en la interfaz del cemento, es decir, el implante se hundía en el cemento, con una media de hundimiento de 0,3cm, y se producía sobre todo durante los primeros 3 meses, tendiendo a la estabilización posterior. Así mismo, se observó un hundimiento mayor de 10mm en un 11% y se consideró que los hundimientos mayores de 5mm eran debidos a defectos de la estabilidad inicial y a una alineación defectuosa de los vástagos. En nuestra serie se observa una media de hundimiento de 0,4cm, con un 76% de los pacientes con un hundimiento menor de 0,5cm, un 12% con un hundimiento entre 0,5 y 1cm y un 12% mayor de 1cm.
García-Cimbrelo et al.1 afirman que el hundimiento se relaciona con vástagos de diámetro inferior al requerido, debido seguramente a la curva de aprendizaje del cirujano y a que la estimación del tamaño del vástago puede ser difícil. Con nuestros resultados, no podemos afirmar que ninguna de las variables que analizamos (edad, IMC, duración de la cirugía, defecto óseo previo, sexo, tipo de implante ni calidad ósea) influya significativamente en el posterior hundimiento radiográfico del implante, aunque los resultados de los artículos revisados así lo sugieran.
Como limitaciones del trabajo caben destacar: el diseño del mismo, no se trata de un estudio ciego, por lo que el análisis del hundimiento radiográfico, ha podido verse influenciado por factores subjetivos; el tamaño muestral, que puede no ser lo suficientemente amplio como para obtener resultados estadísticamente significativos, y la falta de grupo control, que mostraría resultados objetivos al comparar las diferentes muestras poblacionales.
ConclusionesBasándonos en los resultados de nuestro trabajo, y al igual que se refleja en la literatura más importante, podemos afirmar que el empleo de la técnica del injerto compactado con vástagos cementados (técnica de Ling) en la cirugía de revisión del fémur permite obtener buenos resultados a medio-largo plazo, con ausencia del dolor y con la reconstrucción del sustrato óseo. Si bien su dificultad técnica, la aparición de complicaciones intraoperatorias, sobre todo de fracturas periprotésicas, y el aflojamiento del implante debido al hundimiento excesivo del mismo siguen siendo complicaciones frecuentes, está indicada sobre todo en pacientes jóvenes en los que sea razonable una segunda reintervención.
Nivel de evidenciaNivel de evidencia iv.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónTrabajo no financiado.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.