Introducción
El manguito de isquemia para la cirugía del pie se ha colocado tradicionalmente en el muslo o en la pantorrilla. Recientemente se ha indicado la posibilidad de colocar el manguito en el tobillo, justo encima de los maléolos.3,6
El objetivo de este trabajo es comprobar que el manguito colocado a este nivel es bien tolerado por el paciente, es capaz de producir un campo exangüe, y no provoca secuelas neurológicas.
Material y Método
Se realizó un estudio prospectivo en 20 pacientes programados consecutivamente para cirugía del antepié. El estudio fue aprobado por la comisión de investigación del hospital y a todos los enfermos se les informó de la naturaleza del estudio y firmaron el consentimiento. En 3 pacientes se llevó a cabo una intervención en ambos pies, por lo que el número de pies estudiados fue de 23.
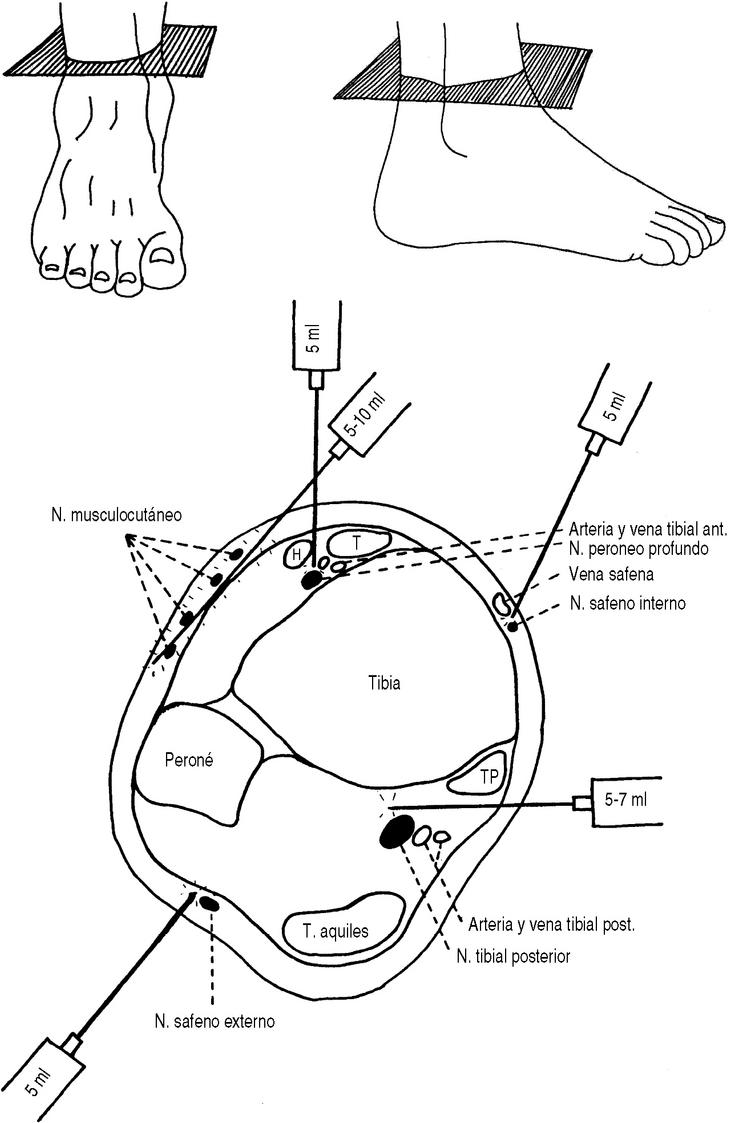
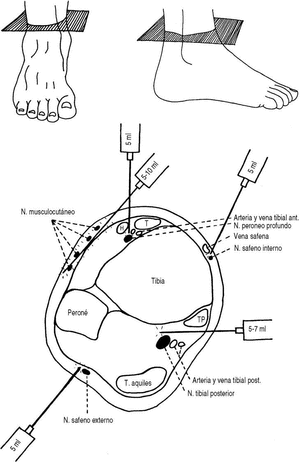
En todos los casos se realizó una anestesia troncular de tobillo con mepivacaína al 1% (Scandinibsa® 1%, laboratorios INIBSA, Barcelona), infiltrando los 5 troncos nerviosos del tobillo (Fig. 1):
Figura 1. Esquema de los lugares de infiltración anestésica usados en este estudio. Las imágenes superiores representan el plano de corte de la imagen inferior, donde se realiza el bloqueo. El manguito se coloca también justo a ese nivel. H: Tendón extensor largo del dedo gordo; T: Tendón del músculo tibial anterior; TP: tendón del músculo tibial posterior. Obsérvese que todas las infiltraciones se realizan en un mismo plano, a nivel supramaleolar, donde luego se colocará el manguito. (© A. Delgado, con permiso).
Tibial posterior, en borde superior de maléolo interno, por detrás de arteria tibial posterior (si se palpa). Si había parestesias se inyectaban 5 ml, y si no, 7 ml; Peroneo profundo (Tibial anterior), a nivel de línea en parte superior de maléolos, entre el tendón del músculo extensor común de los dedos y tibial anterior, pinchando hasta hueso, se inyectaban 5 ml; Musculocutáneo (peroneo superficial), a nivel de la línea en parte superior de maléolos, subdérmico, una barra entre cara lateral de la tibia y parte anterior de maléolo externo, 5-10 ml; Safeno externo (sural), a nivel de borde superior de maléolo externo, por detrás de él y por fuera del tendón de aquiles. Se buscaban parestesias y se inyectaban 5 ml; y Safeno interno (safeno), por delante del maléolo tibial, junto a vena safena, 1,5 cm por encima de la línea intermaleolar, 5 ml.
El manguito, de 8 cm de grosor, se colocó siempre sobre ambos maléolos, a una presión 100 mm Hg superior a la presión sistólica monitorizada en el quirófano. En este estudio no se administró ninguna otra medicación anestésica en ningún momento, para no alterar la percepción del dolor de los pacientes, y así obtener resultados fiables en cuanto a la medición del dolor.
Antes de la intervención, se le explicó a los pacientes la escala analógico-visual de dolor (VAS) que va de 0 (ningún dolor) a 10 (el peor dolor posible). Los resultados se anotaron a los 10, 20, 30 y 40 min desde la colocación del manguito de isquemia. Cuando el dolor existía al empezar la intervención, se utilizó anestésico local de rescate (mepivacaína 1%) en la zona de la periferia de la incisión quirúrgica, anotándose la cantidad requerida. También se anotó si el dolor procedía de la zona de la incisión o del manguito de isquemia.
En todos los casos se esperó al menos 10 min desde la infiltración del anestésico hasta la colocación del manguito. Este tiempo se considera suficiente8 para producir el bloqueo. La intervención quirúrgica comenzó inmediatamente después de la colocación del manguito.
Durante la intervención, el cirujano valoró la isquemia conseguida en 4 grados:10 0 (excelente). Ningún sangrado. Condiciones quirúrgicas excelentes; 1 (buena). Sangrado mínimo, que a veces requería secado o aspiración, pero que no interfería con el trabajo quirúrgico. 2 (regular). Sangrado moderado, que requería secado o aspirado frecuente y que dificultaba un poco la actividad quirúrgica. 3 (malo). Sangrado abundante, que hacía muy dificil la actividad quirúrgica.
Tras la intervención, se citaron a los enfermos a consulta, explorando y anotando las zonas de dolor, parestesias, alteraciones vasculares, y tumefacción. Las revisiones se realizaron entre las 16 y 80 semanas de la intervención (43,5 semanas de media). Los resultados se expresaron como la media ± la desviación estándar. Cuando era aplicable, se expresó el rango.
Resultados
En un paciente (un pie) el bloqueo anestésico no fue efectivo, por lo que se retiró del estudio. Así pues, se incluyeron en el estudio 19 pacientes (22 pies).
La edad media de los pacientes fue de 58 años (mínimo: 32 y máximo: 73 años), 15 mujeres y 4 hombres. 3 pacientes presentaban diabetes mellitus no insulin dependiente, 2 hipertensión arterial y 2 úlcera péptica. El pie derecho en 11 casos y el izquierdo en 11. En 13 casos se realizó técnica de Keller-Brandes-Lelièvre para hallux rígidus, en otros 2 casos se realizó la misma técnica asociada a artroplastia tipo DuVries por un 2.o dedo en martillo, en 2 casos se realizó realineación metatarsal por metatarsalgia intratable, en 2 casos osteotomía en Chevron para hallux valgus, en otro caso artroplastia de 2.o dedo para dedo en martillo, en un caso técnica de McBride para hallux valgus y en otro caso se realizó una amputación traumática del 1.er dedo. La duración media de la intervención (el tiempo durante el que estuvo inflado el manguito) fue de 23 ± 10 min.
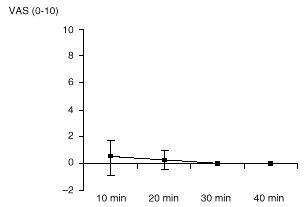
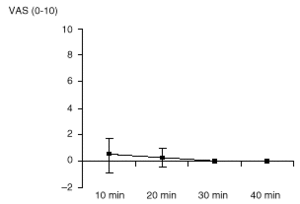
En ningún caso molestó el manguito durante el tiempo que duró la intervención. El dolor (VAS) medido en los distintos momentos está reflejado en la figura 2. El dolor medio global fue de 0,3 ± 0,8. En 18 pies no hubo ningún tipo de dolor en ningún momento (VAS = 0).
Figura 2. Gráfica que representa la media (± desviación estándar) del dolor experimentado por los pacientes según escala visual-analógica (0-10) (VAS) a los 10, 20, 30 y 40 min de la colocación del manguito. En todos los casos el dolor fue referido al área quirúrgica, y no al manguito.
En 4 casos existió cierto dolor en la zona de la incisión, que requirió la administración de 2 ml de anestésico en 2 casos, y 5 ml en los otros 2 casos.
La calidad de la isquemia conseguida fue valorada como 0 (excelente) en 21 pies, y como 2 (regular) en 1. En este último caso, se sospechó que el manguito había perdido presión y que la medición barométrica no era real, pero no se pudo confirmar. Sólo en un paciente apareció una bradicardia transitoria durante la intervención, que se resolvió sin tratamiento.
17 pacientes (20 pies) acudieron a la revisión postquirúrgica, entre las 16 y 80 semanas de la intervención. No apareció ninguna parestesia o dolor radicular referido al manguito de isquemia. En 2 pacientes se demostró una zona de parestesia alrededor de la zona de incisión quirúrgica. En otros 2 casos se encontró tumefacción en la zona de la herida quirúrgica, y en 3 dolor en la zona de la intervención quirúrgica (en todos los casos, fueron sometidos a técnica de Keller-Brandes-Lelièvre). No hubo alteraciones vasculares en ningún caso.
Discusión
Sobre la técnica anestésica
Las dosis de anestésico empleadas en este trabajo son seguras. En general, hoy en día no se recomienda buscar parestesias para localizar el nervio, ya que con las agujas habitualmente empleadas (de Quincke) se pueden lesionar éstos. El anestésico se vierte cerca de donde discurre el nervio. Por ello, las dosis empleadas en este estudio son algo mayores que las que se podrían usar si se empleara un electroestimulador para localizar los nervios.2 De todas formas, la cantidad de anestésico usada fue siempre inferior a la que se considera segura (40 ml en una persona de 80 Kg de peso).8
En la práctica habitual se recomienda realizar la intervención con una sedación leve, y más aún en pacientes con un componente emocional importante. Se realiza habitualmente con propofol (Dripivan®, laboratorios Zeneca, Madrid), en dosis incrementales de 20 mg, y midazolam (Dormicum®, laboratorios Roche, Madrid), en dosis incrementales de 1 mg, hasta llegar al grado de sedación adecuado.1 Muchas veces, sólo es necesaria la sedación durante la punción del anestésico. En nuestro estudio no se realizó sedación en ningún caso porque uno de los resultados a medir era el dolor durante la intervención, y la sedación podría haber alterado estos resultados.
Sobre el dolor durante la intervención quirúrgica
En los 4 pacientes que presentaron dolor en algún momento de la intervención, éste se produjo fundamentalmente al iniciar la incisión quirúrgica, y correspondió a aquellos pacientes en los que se esperó menos tiempo (los 10 minutos justos) desde la infiltración hasta el comienzo de la cirugía. Por ello, aunque se considere que 10 minutos es suficiente8 parece mejor esperar al menos 20 minutos desde la infiltración hasta comenzar la cirugía. No esperar lo suficiente es una causa muy importante de fracaso con las técnicas de bloqueos nerviosos.
El dolor fue nulo en 18 de los 22 casos (pies) estudiados. En los 4 casos en los que hubo algo de dolor durante la intervención, éste en ningún caso fue debido al manguito de isquemia o a otros territorios del pie que no fueran la misma incisión quirúrgica. En estos 4 casos se administró anestesia local (de rescate) en la zona de la incisión, con lo que remitió el dolor.
Probablemente la buena tolerancia (en cuanto a dolor durante la intervención) del manguito de isquemia en el tobillo sea debido a la técnica anestésica, por 2 razones. En primer lugar, en este estudio se realiza el bloqueo nervioso del tobillo a nivel supramaleolar, justo donde descansa el manguito de isquemia. Con ello, el dolor producido por la presión queda bloqueado por la presencia del anestésico local en esta zona. En segundo lugar, al bloquearse los 5 troncos nerviosos del tobillo toda la zona sujeta a isquemia está anestesiada. Con ello se evita que aparezca dolor por isquemia en algún territorio del pie. Otros autores3 han descrito que, bajo anestesia troncular de tobillo, el manguito duele menos cuando se coloca en el tobillo que cuando se coloca en la pantorrilla, lo cual se corresponde con los resultados de este trabajo.
Sobre la isquemia
La imposibilidad de conseguir una adecuada isquemia en el tobillo ha sido ampliamente aceptada sin más durante años. Se consideraba que el manguito nunca se debía de colocar en zonas donde había 2 huesos, por la alta incidencia de sangrados no deseados en el campo quirúrgico.5 Teóricamente, los vasos interóseos no se cierran por la presión del manguito, lo que podría dar lugar a sangrados del campo quirúrgico. Sin embargo, la incidencia clínica comprobada de esta complicación, tanto en antebrazo,5 como en la pierna,3,6 ha sido mínima.
En los pacientes de este trabajo, la calidad del campo quirúrgico obtenido fue excelente en todos los pacientes salvo en 1, en el que se sospechó algún problema técnico. Prácticamente no hubo ninguna complicación durante la intervención, excepto una bradicardia transitoria que se resolvió sin tratamiento. Así pues, ésta es una técnica prácticamente exenta de complicaciones intraoperatorias.
Sobre las complicaciones postquirúrgicas
Uno de los factores que más ha limitado el uso del manguito de isquemia en el tobillo es la posibilidad de que se produzcan lesiones nerviosas. Éstas se producen por una excesiva presión sobre el nervio, durante un tiempo prolongado. Está demostrado que los factores más importantes para prevenir la lesión nerviosa por manguito son disminuir la presión absoluta ejercida sobre el nervio, y acortar el tiempo de isquemia sobre él.4,7,9 La mayoría de problemas neurológicos se producían cuando se usaba la venda de Esmarch como manguito de isquemia. Con esta venda no se puede controlar la presión que se ejerce, y en algunos casos puede ser excesiva, dando lugar a la lesión nerviosa.
Anteriormente, se pensaba que, colocando el manguito en zonas como el muslo o la pantorrilla, se disminuía la presión directa ejercida sobre los nervios subyacentes, ya que las partes blandas «amortiguaban» la presión sobre los nervios.3 Sin embargo, recientemente se ha demostrado que las presiones que suministra un manguito de isquemia en la superficie de la piel, son muy similares a las que se producen en los nervios subyacentes, aunque éstos estén rodeados de abundantes partes blandas.4 La razón de esto es que el tejido es incompresible, por lo que no es capaz de disminuir la presión ejercida sobre los nervios.4 Por ello, lo más importante es disminuir la presión de hinchado del manguito.
Una medida que se ha demostrado muy útil para disminuir dicha presión de hinchado es el uso de un manguito más amplio.4,7 Cuando se usa un manguito más estrecho, o la venda de Esmarch (en la que además no se puede controlar la presión que se ejerce), aumenta mucho la posibilidad de lesión nerviosa. Además, se ha comprobado que se necesita menos presión en el manguito (para conseguir un campo exangüe) cuando el miembro es más delgado.9 En el tobillo, al tener muy poco grosor, es posible poner el manguito a menor presión, con lo que se disminuye aún más la posibilidad de lesiones.
En este trabajo, al igual que en otros,3 se ha usado un torniquete de 8 cm de grosor que es relativamente ancho, y a unas presiones relativamente bajas (100 mm Hg por encima de la presión sistólica). De esta manera, se ha conseguido un campo completamente exangüe en 21 de 22 pies. En ningún caso (de los 20 pies que se revisaron) existió alguna alteración neurológica debida al manguito de isquemia.
En conclusión, el uso del manguito de isquemia en el tobillo es una técnica muy bien tolerada por el paciente, que proporciona un excelente campo quirúrgico, y que presenta una tasa prácticamente nula de complicaciones, por lo que se recomienda su uso en la mayoría de casos de cirugía del antepié.