Elsíndrome compartimental crónico de esfuerzo (SCCE)fue descrito como «gangrena de la marcha» tras esfuerzoprolongado, siendo descrito en el del tibial anterior,peroneos6,11 y compartimento posterior profundo de lapantorrilla,32 así como en otros compartimentosde las extremidades. La afectación del compartimentoposterior de las piernas es poco frecuente,34 ymás raro todavía el peroneal aislado6,11localizándose en el compartimento antero-externo.
El SCCE ocurreen el 14% de los pacientes con dolor de piernas de etiologíadesconocida,34 en el 15% de los corredores4 yen el 5% de los atletas populares.20 Es un tipo declaudicación al esfuerzo reversible (cede con el reposo),con abultamiento y endurecimiento del compartimento, debilidadmuscular progresiva que obliga al paciente a disminuir o cesar elejercicio. Es frecuente en patinadores, dato que apenas refiere labibliografía,17,31 puede afectar a loscompartimentos anterior, posterior de la pierna o enambos.
El ejercicio delarga duración no aumenta la presión tisular porsí mismo,47 pero las contraccionesexcéntricas aumentan la presión intracompartimental(PIC),14 y se acompañan de trastornos de lasbandas estriadas de las miofibrillas.13,14 Eldaño mecánico de las miofibrillas durante elejercicio excéntrico puede liberar proteínas queaumentan la presión osmótica del líquidointersticial,13,14 favoreciendo la filtracióncapilar, aumentando la PIC, y provocando la reabsorción envénulas y capilares, con lo que disminuye el gradientearterio-venoso y por tanto reduce el flujo vascular local,originando isquemia.24 Ello no ocurre con otrasactividades que requieren contracciones concéntricas deltibial anterior (ciclismo).7,12 El músculo enejercicio incrementa su volumen un 20% en la contracción yaumenta su contenido en agua;43 la cronicidad de PICelevadas provoca engrosamiento de la fascia, con lo cual disminuyesu elasticidad. Ello produce un aumento de la PIC al esfuerzotambién por menor capacidad de dilatación. Como elmúsculo esquelético es perfundido en la fase derelajación muscular, un incremento de la PIC en esta fase,durante el ejercicio prolongado, provoca disminución delmicroflujo vascular.5,9,26,39,43,44 En lascélulas musculares se produce acidosis con deplecciónde los depósitos de fosfatos de alta energía(fosfocreatina y ATP),19 que provocan dolorisquémico y alteración de la función muscular.El dolor se atribuye a la isquemia, y a la liberación demetabolitos del músculo;5,36 además esconocido que el aumento de la presión osmótica activalas terminaciones nerviosas sensitivas libres, localizadas en eltejido conectivo existente entre las fibras musculares.
Los pulsosdistales están siempre presentes, así como el rellenocapilar distal. La diferente tolerancia se debe a factoresindividuales (diferente umbral), tiempo de duración,presión arterial local y demandas metabólicas. Sudiagnóstico depende tanto de la clínica como de ladeterminación de las PIC, la decisión de realizartratamiento quirúrgico depende de la seguridad en eldiagnóstico. Esta entidad patológica ha sido objetode escasa atención en la bibliografíanacional,17,21 siendo el objetivo del presente trabajopresentar nuestra experiencia en el manejo y tratamiento del SCCE,así como de sus resultados.
Material ymétodo
Se revisan 31pacientes afectos de SCCE de las extremidades inferiores (EEII),diagnosticados entre enero 1992 y enero 2000, e intervenidos entrefebrero 1992 y febrero 2000 con un seguimiento medio postoperatoriode 4,5 años (mínimo: 2 meses y máximo: 8años).
Dieciocho eranvarones (58,6%) y 13 mujeres (41,93%), todos menos uno conafectación bilateral. En todos los casos bilaterales serefería un predominio unilateral de lasintomatología, en el lado derecho en 28 pacientes (90,3%) ytres en el izquierdo, (9,7%). Diecisiete realizaban deporte de altorendimiento, siendo el resto deportistas habituales. Todosrealizaban actividad deportiva de larga duración: 21patinaje (67,7%), seis atletismo (larga distancia) (19,3%), unofútbol (3,2%) y atletismo, tres fútbol (9,6%). Enseis de ellos pudo apreciarse clínicamente hernia muscular.La alineación de las EEII era normal en 15 casos (48,3%),genu varum en 12 y genu varum con torsióntibial interna en cuatro. Los pies eran normales en todos loscasos. Ningún paciente presentaba dismetría de lasEEII, retracción de aquiles, cuádriceps oisquiotibiales.
Ningunohabía ingerido esteroides anabolizantes previamente, nipresentaban antecedentes de fracturas o luxaciones previas en laextremidad afecta, ni utilizaban vendajes compresivos u ortesiselásticas. La exploración vásculo-nerviosa delas EEII no presentaba anomalías.
Loscompartimentos afectos fueron: antero-externo de la pierna, en 29casos; antero-externo y posterior profundo, en un caso; posterioraislado, en un caso.
La edad en elmomento del diagnóstico, la de inicio de lossíntomas, tiempo de evolución del proceso, edad deinicio deportivo y tiempo transcurrido desde la aparición delos signos sexuales secundarios son referidos en el trabajo sobrediagnóstico.
En lospatinadores, es característica su aparición traspasar a utilizar patín en línea,31 en estaserie el tiempo transcurrido desde dicho cambio era de 2,8 ±0,5 años (mínimo: 2 y máximo: 4años).
Clínicamente el tiempo transcurido desde el inicio delejercicio hasta la aparición del dolor fue: 5,9 ± 2,6minutos (mínimo: 2 y máximo: 10 min) (en patinaje11,3 ± 3,2 minutos; en carrera 6,6 ± 2,9 minutos). Laduración del intervalo inicio dolor-cese de ejercicio: 9,5± 4,4 minutos (mínimo: 5 y máximo: 15 min)(variable según el grado de entrenamiento y capacidad desufrimiento), dos de los pacientes referían que esteintervalo no tenía siempre la misma duración. Eltiempo de permanencia de la sensación dolorosa, o deagarrotamiento, tras finalizar ejercicio: 23,7 ± 9,7 minutos(mínimo: 10 y máximo: 45 min), aunque dos pacientesreferían una duración de varias horas. Todospresentaban dolor al ejercicio que desaparecíaprogresivamente con su cese, sensación de endurecimiento yagarrotamiento en compartimento, seis de los 12 patinadorespresentaban inestabilidad de tobillo en esfuerzo, así comoprotusión mantenida de relieves musculares. Referíanparestesias distales al sufrir la sintomatología en el dorsodel pie en diez casos (32,2%), que son debidas a lacompresión del nervio peroneus superficialis en supaso de intra a extracompartimental.
La Rx yanalítica general fue normal en todos los casos. Seconsideró preciso realizar gammagrafía óseaTc99 en cuatro casos, que fueron normales. En siete casos conparestesias en el pie o inestabilidad del tobillo al esfuerzo, serealizó estudio electrofisiológico, que fue normal entodos ellos. En los dos casos con afectación delcompartimento posterior de la pantorrilla, se realizóeco-doppler para descartar atrapamiento dinámico de laarteria poplítea.
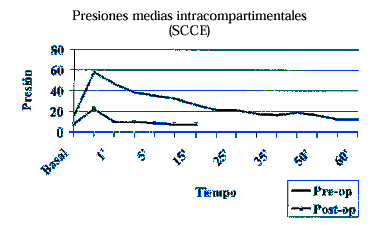
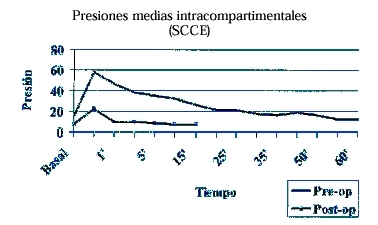
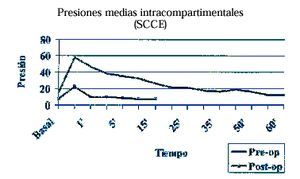
El criterio deinclusión fue la presencia de sintomatologíacompatible con SCCE (ausencia de sintomatología en reposo,claudicación al esfuerzo con dolor progresivo en uncompartimento que provoca disminución del rendimiento y/odetención del ejercicio, desapareciendo el dolor al detenerel ejercicio, con abultamiento y endurecimiento del compartimento),tras excluir otras patologías mediante cuidadosa anamnesis,exploración clínica y pruebas complementarias. Eldiagnóstico siempre se confirmó por lamedición de presiones intracompartimentales (PIC) mediantetransductor digital de presiones intracompartimentales Stryker(Stryker® Transducer Intracompartmental PressureMonitor; Stryker Surgical Corporation, Kalamazoo, Michigan) (Fig.1).
Figura 1. Se muestran las presionesintracompartimentales en el preoperatorio y comparativamente lascorrespondientes a los seis casos en que se determinaron tras lacirugía.
El tratamientoquirúrgico se realizó bajo isquemia regional,efectuando descompresión de los compartimentos afectosmediante fasciotomía subcutánea completa decompartimento anterior y peroneal, en los del compartimentoantero-externo (CAE), a través de doble incisiónproximal y distal de 5 cm cada una, según la técnicade Rorabeck y cols.36 Debe realizarsesistemáticamente liberación del nervio peroneosuperficial en su paso a través de la fascia.
El compartimentoposterior (CP) se aborda por medio de una incisión de 8-10cm, 1 cm posterior del borde posteromedial de la tibia. Se realizadescompresión del compartimento posterior profundo conliberación del tibialis posterior y del flexorhallucis longus, incluso en su origen bífido, para quepermita un deslizamiento libre del tibialis posterior. Debetenerse gran cuidado en no lesionar los vasos comunicantes entrevena safena interna y vena tibial posterior, que se encuentran enel tercio medio de la pantorrilla, justo posterior al bordetibial.
Siempre deberealizarse hemostasia ciudadosa tras liberar el torniquete deisquemia regional. Se coloca vendaje compresivo y drenajesaspirativos. Se inician los movimientos activos de cadera, rodillay tobillo en el postoperatorio inmediato, comenzando ladeambulación con bastones ingleses en 24-36 h. (con objetode evitar la recidiva por formación de cicatriz fibrosa enla curación), incrementándose en frecuencia eintensidad de forma progresiva durante las dos primeras semanas. Entodos los casos el ingreso no superó las 48 h.
A partir de lasegunda semana se permite el inicio de ejercicios de carga,natación, marcha rápida, de duraciónprogresivamente mayor, hasta alcanzar el trote, así comorealizar bicicleta en terreno liso. La cuarta semana se inicia concarrera continua por terreno blando y comenzar a rodar conpatín clásico en el caso de los patinadores, en lasexta semana se inician los entrenamientos. Se aconseja mantener lacondición física tras la intervención mediantela práctica de natación y ciclismo, ya queéste no aumenta las PIC6 y apenas utiliza losextensores del pie.12
Seis de lospacientes aceptaron que se les realizase una nuevadeterminación de PIC al año de la intervencióncon objeto de comprobar la normalización de presiones (Fig.1).
Resultados
En 30 de los 31pacientes se realizó tratamiento quirúrgico, pero unolo rechazó optando por cambiar el tipo de actividadfísica. Por tanto, fueron intervenidos 29 pacientes conafectación bilateral y uno unilateral (59 EEII).
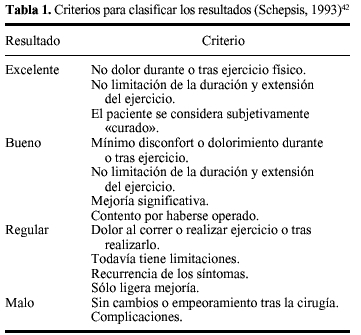
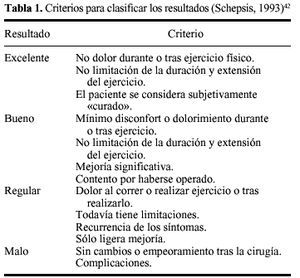
En todos loscasos intervenidos se produjo anulación completa de lasintomatología. Según la valoración deresultados de Schepsis y cols.42 todos los pacientesintervenidos se catalogaron como «resultado excelente»(tabla 1). Veintisiete de los 30 intervenidos se caracterizaban porpresentar, de forma evidente, una fascia muscularmacroscópicamente más engrosada y dura de lohabitual, que es interpretado como resultado de soportar presioneselevadas de forma crónica. La reincorporacióndeportiva ocurrió a las seis semanas en todos los casos. Nohubo complicaciones, tan sólo en un caso se produjo neuromacicatricial cuya sintomatología cedió coninfiltración local de corticosteroides, y otro caso dehematoma en la incisión distal que requirió suevacuación a través de la herida.
En todos lospacientes pudo apreciarse una protusión de los relievesmusculares, más evidente tras la fasciotomía, comoconsecuencia del aumento de volumen del compartimento. Una de laspacientes desarrolló una hernia muscular asintomáticade la musculatura extensora (junto a cresta anterior tibial y entercio medio) dos años después de lafasciotomía.
Subjetivamentetodos los pacientes intervenidos están muy satisfechos,todos aumentaron progresivamente su rendimiento deportivo respectoal preoperatorio, sin haber evidenciado recidiva. Sin embargo, endos patinadoras, que tras la fasciotomía del compartimentoantero-externo recuperaron la actividad deportiva con normalidad,al año y medio y dos años tras la intervencióncomenzaron con claudicación al esfuerzo progresiva ydolorimiento en la pantorrilla que, tras exploraciónclínica y medición de PIC, se comprobó que setrataba de SCCE del compartimento posterior profundo. Ello no seconsiderado como recidiva ya que el compartimento antero-externopermancecía asintomático; una de ellas todavíaestá pendiente de intervención quirurgica y ello nose refleja en la casuística.
En los seispacientes en que se realizó una nueva determinaciónde PIC al año de la intervención, se comprobóla normalización de las presiones (Fig. 1).
Discusión
Laafectación frecuente del SCCE en patinadores ha ocurrido araíz del cambio de patín clásico apatín en línea,31 el cual hace que losextensores y peroneos realicen continuas contraccionesexcéntricas. Pietu y cols.31 refieren laimportancia de algunos elementos extrínsecos en laetiología del SCCE en patinadores, como la ausencia detalonera en el patín e incluso la posición másanterior de la banda de deslizamiento de las ruedas delpatín en línea, que podría sobrecargar eltrabajo de los extensores. En esta serie, el patinaje enlínea se consideró un deporte de riesgo de SCCE, yaque representa casi el 60% del total.
Laaparición más frecuente de SCCE en el compartimentoanterior de la pierna con la práctica de deportes comocarrera o patinaje22 se debe a que requierencontracciones excéntricas de los extensores de la piernapara prevenir el choque simultáneo de toda la suela del pie(suelo irregular, absorber impactos, etc.) y a la tendencia naturalhacia la supinación del pie en el patín.
La elevada tasade genu varum con/sin torsión tibial internapodría ser un factor favorecedor, pero en deportistas deélite es un morfotipo frecuente.16
Algunos estudioshan demostrado una disminución relativa en el flujosanguíneo muscular,34,43 así comoalteraciones de la oxigenación41 durante elejercicio, en pacientes con SCCE. Mohler y cols.25 handemostrado que en el SCCE existe una desoxigenación relativamayor durante el ejercicio respecto a individuos sanos. Esa mayordesoxigenación relativa ocurre tras 30 segundos deejercicio, es decir, incluso antes de que la PIC aumentesustancialmente. Ello podría deberse a una mayor capacidadde extracción de oxígeno de la circulaciónintracompartimental. Se piensa que, al igual que ocurre conpacientes con insuficiencia arterial periférica, lacapacidad oxidativa del músculo esquelético aumentaen respuesta a la disminución del flujo sanguíneo,originando una capacidad de resistencia aumentada en pacientes conSCCE. El retraso de oxigenación en esos pacientes reflejauna combinación de mayor desoxigenación durante elejercicio y entrega alterada de oxígeno debido al aumento dela PIC. La intensa desoxigenación descrita sugiere que laisquemia juega un papel fundamental en la patofisiología delSCCE.
Amendola ycols.3 mediante RM y determinaciónisotópica del flujo sanguíneo, no encontraronningún cambio isquémico consistente, pero síuna distribución relativa del flujo sanguíneo,concluyendo que «otros factores, tal como laproducción de catabolitos en el músculo o elincremento del contenido acuoso pueden contribuir al desarrollo deeste síndrome».
Entre el 15 y60% de los casos se encuentran hernias musculares o defectosfasciales, que diversos autores atribuyen a la presenciacrónica de tensiones elevadas en elcompartimento.10,15,28,35,42 En deportistas con dolor depiernas no afectos de SCCE se han encontrado entre 5-12,9% dehernias musculares.15,30 En esta serie el principalhallazgo fue el engrosamiento fascial que pudo observarse la mayorparte de los casos, al igual que Detmer y cols.10 loscuales evidencian cronicidad con PIC elevadas, así como queel proceso sea irreversible si persiste la actividad físicaque se realiza. Estos autores destacan que en los pacientes querechazan la fasciotomía, la sintomatología persistey, a veces, empeora al cabo de años, lo cual evidencia quela hipertrofia de la fascia es suficiente como para provocar untrastorno crónico que tiende a persistir.
Es un datodestacable que casi todos los pacientes de este trabajo presentasenafectación bilateral aunque casi todos con predominioderecho de la sintomatología, dato razonable teniendo encuenta que tanto la carrera como el patinaje se realizan con ambasextremidades por igual. Ello contrasta con otros autores quereflejan un porcentaje variable de bilateralidad, entre 15,6 y61%.15,21,27,30
Aunque en lospacientes de esta serie se haya descartado el uso de esteroidesanabolizantes, se ha descrito que su ingestión puede ser unfactor etiológico del SCCE29 al provocarhipertrofia muscular. Es un dato interesante que todos lospacientes que han desarrollado el SCCE lo hacen tras unperíodo variable, posteriormente al desarrollo puberal yninguno antes. La variabilidad de ese período tambien sedebe a que en actividades recreativas los síntomas puedenpersistir mucho tiempo (incluso años) porque aprendenactividades autolimitadas20. El entrenamiento asociadoal desarrollo muscular postpuberal junto con una posiblepredisposición congénita18desarrollarán el SCCE, al provocar hipertrofia condisminución de la elasticidad de la fascia.
Desde el puntode vista terapéutico existen tres alternativas: a)tratamiento conservador (masaje) es la opción inicial, querara vez es efectivo, recomendándose entonces realizarfasciotomía subcutánea completa con objeto de podercontinuar con actividades deportivas de alto rendimiento; b)reducción del rendimiento deportivo, incluso llegando aabandonar la actividad deportiva,1,10,15 o cambio deldeporte de carga que se realice por ciclismo, ya que éste noincrementa la PIC7, o modificación de lasactividades,35 poco factible en deportistas deélite. Los patinadores de fondo suelen optar por pasarse apruebas cortas de velocidad si rechazan el tratamientoquirúrgico; y c) tratamiento quirúrgico mediantefasciotomía, que es el único tratamiento eficazdemostrado. La fasciotomía disminuye laPIC18,32,33,37,43,45 por lo que resuelve el problema siel diagnóstico es correcto, cosa que no ocurre en eldenominado síndrome tibial medial.36 Se hadescrito que la fasciotomía del CP puede aliviar, en algunoscasos, la sintomatología del síndrome tibialmedial.46 Ello se debe a que algunos pacientes con esediagnostico poco específico padecían en realidad unSCCE, y en otros casos, afectos de periostitis, se explica porquela liberación de la fascia y despegamiento de launión tibial con periostio puede, teóricamente,disminuir la reacción inflamatoria e incluso provocar ladenervación local del área de tibiaafecta.
Algunos autorespreconizan el realizar la fasciotomía mediante unaúnica incisión de 5-6 cm en el tercio medio de lapierna,27,42 pero es preferible la doble incisiónya que permite realizar una fasciotomía máscontrolada, así como la visualización del pasofascial del nervio peroneus superficialis. De hecho, elúnico fracaso de los pacientes de Schepsis ycols.42 con SCCE se debió a la ausencia deliberación de dicho nervio.
Lafasciotomía completa del CAE conlleva al éxito entreel 80-100%,2,3,10,15,17,23,31,33,35,40,42,45 dependiendode la correcta selección de los pacientes.36Froneck y cols.15 obtuvieron eliminación deldolor y recuperación deportiva en el 92% de loscasos.15 Detmer y cols.10 obtuvieron un 93%de desaparición del dolor y un 91% de mejoríafuncional. Rorabeck40 describe 25 pacientes deportistascon seguimento mínimo de un año; los 13 afectos delCAE de la pierna tuvieron un alivio completo de lossíntomas, diez de ellos volvieron a su nivel deportivohabitual, de los 12 afectos del CP recidivaron tres,comprobándose defecto en la descompresión deltibialis posterior, hecho ya referido por Davey ycols.,9 los cuales destacan la importancia de laliberación del tibialis posterior y del flexorhallucis longus. La afectación del CP requiereperíodos más largos de rehabilitación y seobtienen peores resultados, atribuidos a un diagnósticomás tardío que los de CAE, pudiendo afectar de formapermanente a la unión miofascial,42 bien porengrosamiento de la fascia, anomalías musculares o porformación de cicatriz exuberante.10
Martens yMoeyersoons23 obtuvieron en 120 casos, un 85% de buenosy excelentes resultados tras fasciotomía del CP profundoachacando los fallos a diagnóstico erróneo oliberaciones insuficientes. Schepsis y cols.42 refieren96% de excelentes resultados en CAE y 65% en el CP, lo queconcuerda con otros autores.23,40 Pedowitz ycols.30 refieren que sólo el 60% de sus pacientescon SCCE recuperaron mayor nivel de actividad deportiva.
Para evitar larecidiva o persistencia parcial de la sintomatología en elCAE se aconseja realizar fasciotomía del compartimentoanterior y peroneal, así como liberación del nervioperoneo superficial en su paso a través de la fascia en eltercio distal de la pierna. En el CP mejoran los resultadosglobales si se realiza liberación del tibialis posterior ydel flexor hallucis longus, incluso en su origenbífido para que permita un deslizamiento libre deltibialis posterior.19,40 Con frecuencia, eltibialis posterior está atrapado por las dos inserciones delflexor hallucis longus. Algunos autores,37,42proponen liberar completamente el compartimento posterior y elcompartimento del tibialis posterior realizar mediante unabordaje medial y lateral. Rorabeck y cols.38 y Schepsisy cols.42 no encuentran factible la descompresióndel tibial posterior por abordaje medial, ya que requeriría(según su estudio experimental con cadáveres) undespegamiento completo del arco del sóleo y extensadisección alrededor del paquete neurovascular tibialposterior. Especulan, por tanto, que un abordaje lateralparafibular puede descomprimirlo con mayor facilidad y seguridad,aunque esto no ha sido demostrado clínicamente.
Tambiénha sido descrita la presencia de una segunda capa de pseudofasciacubriendo a la fascia,10 la cual debe seccionarse pararealizar una correcta descompresión.
Somos de laopinión que el inicio inmediato de la movilidad activa, lacarga a las 24 horas de la intervención y la actividadfísica progresiva son otros factores clave en el buenresultado de la intervención.
Lafasciotomía parcial debe ser descartada por las frecuentesrecidivas.2,7 La fasciectomía proporciona elmismo efecto clínico que la fasciotomía, pero a costade poder disminuir la fuerza. Detmer y cols.10 proponenrealizarla en aquellos casos que presentan buenos resultadosinicialmente y que, posteriormente, desarrollan síntomas denuevo. La fasciectomía parcial ha sido utilizada conéxito en caso de fracaso trasfasciotomía.8,10
Comoconclusión se puede establecer que el éxito deltratamiento quirúrgico depende de la cirugía pero,sobre todo, de la correcta selección de los pacientes trasun cuidadoso diagnóstico diferencial.