Evaluar los efectos funcionales a corto plazo y al año de seguimiento de un programa de fisioterapia en pacientes mayores de 60 años con rotura masiva e irreparable del manguito rotador (MR).
MétodoSe reclutaron de forma prospectiva 96 pacientes con rotura masiva e irreparable del MR. Todos los pacientes fueron tratados con un programa de fisioterapia de 12 semanas de duración. Se realizaron tres evaluaciones, al inicio, al finalizar el tratamiento y al año de seguimiento. Se utilizó el cuestionario de Constant-Murley para evaluar la función del hombro, el cuestionario DASH para la función del miembro superior y la escala visual analógica (EVA) para la intensidad del dolor.
ResultadosAl finalizar el tratamiento, hubo mejoría clínicamente relevante y estadísticamente significativa (p < 0,05) en todas las variables. Al año de seguimiento, el Constant-Murley mostró un incremento de 26,5 puntos (d de Cohen = 1,7; intervalo de confianza (IC) 95% 23,5 a 29,5; p < 0,001), el DASH mostró una disminución de 31,4 puntos (d de Cohen = 2,2; IC 95% 28,5 a 34,3; p < 0,001), y la EVA mostró una disminución de 3,9 cm (d de Cohen = 3,6; IC 95% 3,6 a 4,1; p < 0,001).
ConclusiónA corto plazo y al año de seguimiento, un programa de fisioterapia consiguió mejoría clínica y estadísticamente significativa en todas las variables funcionales en pacientes mayores de 60 años con rotura masiva e irreparable del MR.
To evaluate the short term and 1-year follow-up functional effects of a physiotherapy program in patients over 60 years of age with massive and irreparable Rotator Cuff (RC) tear.
MethodsA total of 96 patients with massive and irreparable RC tear were prospectively recruited. All patients were treated with a 12-week physiotherapy program. Three evaluations were performed, at the beginning, at the end of the treatment and at one year of follow-up. The Constant-Murley questionnaire was used to assess shoulder function, the DASH questionnaire for upper limb function, and the Visual Analogue Scale (VAS) for pain intensity.
ResultsAt the end of the treatment, all the variables showed a clinically and statistically significant difference (p < 0.05). At one year of follow-up, the Constant-Murley showed an increase of 26.5 points (Cohen's d = 1.7; 95% CI 23.5 to 29.5; p < 0.001), DASH showed a decrease of 31.4 points (Cohen's d = 2.2; 95% CI 28.5 to 34.3; p < 0.001), and the VAS showed a decrease of 3.9 cm (Cohen's d = 3.6; 95% CI 3.6 to 4.1; p < 0.001).
ConclusionIn the short term and 1-year follow-up, a physiotherapy program showed clinically and statistically significant results in all functional variables in patients older than 60 years with massive and irreparable RC tear.
Las roturas masivas del manguito rotador (MR) son un problema clínico importante, actualmente existen varios criterios para diagnosticarlas; para Cofield y DeOrio1,2 corresponde a una rotura de diámetro mayor o igual a 5 cm, y para Gerber3 es una rotura completa de dos o más tendones. Davidson y Burkhart4 incorporan en su sistema de clasificación el patrón de rotura, para ellos, la rotura masiva debe tener una longitud coronal y sagital mayor o igual a 2 cm. Recientemente, Collin et al.5 dividieron topográficamente la rotura del MR en cinco componentes y lo relacionaron directamente con la función del hombro. A pesar de esto, no existe consenso sobre cuál de estos criterios es el mejor para definir y clasificar la rotura masiva del MR6–8.
Los estudios han reportado diversas tasas de prevalencia, aunque se estima que las roturas masivas representan entre el 10 y el 40% del total de las roturas del MR9. Las roturas masivas rara vez se deben a una lesión aguda, generalmente son de evolución crónica y se asocian con una serie de cambios degenerativos como retracción miotendinosa, pérdida de la elasticidad musculotendinosa, infiltración grasa de los músculos y subluxación estática superior de la cabeza del húmero10. Cuando la migración superior de la cabeza del húmero produce un espacio acromiohumeral menor a 7 mm y además se asocia con una infiltración grasa grado 3 o 4, según la clasificación de Goutallier, la probabilidad de éxito de la reparación quirúrgica es muy baja, por lo tanto se denomina rotura masiva e irreparable del MR8,10.
La tasa de roturas del MR incrementa con la edad, se estima que a los 66 años la prevalencia de tener esta condición clínica aumenta un 50%9,11. En el adulto mayor, las manifestaciones clínicas más comunes son dolor y pérdida parcial y/o total de la funcionalidad de la extremidad superior12. A pesar de la alta prevalencia en este grupo de edad, el manejo terapéutico aún es controvertido5,7–10,13. Para Tashjian14, todo paciente adulto mayor con rotura masiva y/o irreparable del MR debe comenzar con un tratamiento conservador. Sin embargo, la revisión sistemática de Ainsworth et al.15, concluyeron que la efectividad de la fisioterapia y el ejercicio terapéutico en esta condición clínica no está bien establecida. A pesar de que la revisión de Edwards et al.16 mostró que el tratamiento conservador es efectivo entre el 73 y el 80% de los pacientes con rotura del MR. La revisión sistemática de Downie et al.17 mostró que la evidencia es insuficiente para avalar la eficacia del manejo conservador en pacientes adultos mayores con rotura del MR.
Adicionalmente, son pocos los estudios prospectivos que han reportado efectos funcionales a largo plazo en pacientes con rotura masiva e irreparable del MR18–20. Por lo tanto, el objetivo del presente estudio es evaluar los efectos funcionales a corto plazo y a un año de seguimiento de un programa de fisioterapia en pacientes mayores de 60 años con rotura masiva e irreparable del MR.
Material y métodosEl presente estudio observacional prospectivo fue aprobado por el Comité Ético Científico del Servicio de Salud Metropolitano Central de Chile (número de referencia 048975). Entre febrero del 2017 y febrero del 2019, se reclutaron en forma prospectiva 96 pacientes mayores de 60 años con rotura masiva e irreparable del MR. El diagnóstico fue realizado por dos cirujanos ortopédicos, y la evaluación de imágenes se basó en estudios radiológicos, ecografía y resonancia nuclear magnética. Se incluyeron pacientes con rotura masiva, es decir, una rotura completa de dos o más tendones3, e irreparable con una infiltración grasa grado 3 o 4, según la clasificación de Goutallier, o grado 3, según la clasificación de Fuchs21,22. Se excluyeron pacientes con lesión aguda traumática del MR, otras patologías del complejo articular del hombro (fractura del húmero proximal, capsulitis adhesiva, inestabilidad glenohumeral, etc.) y con cirugía previa del hombro afectado.
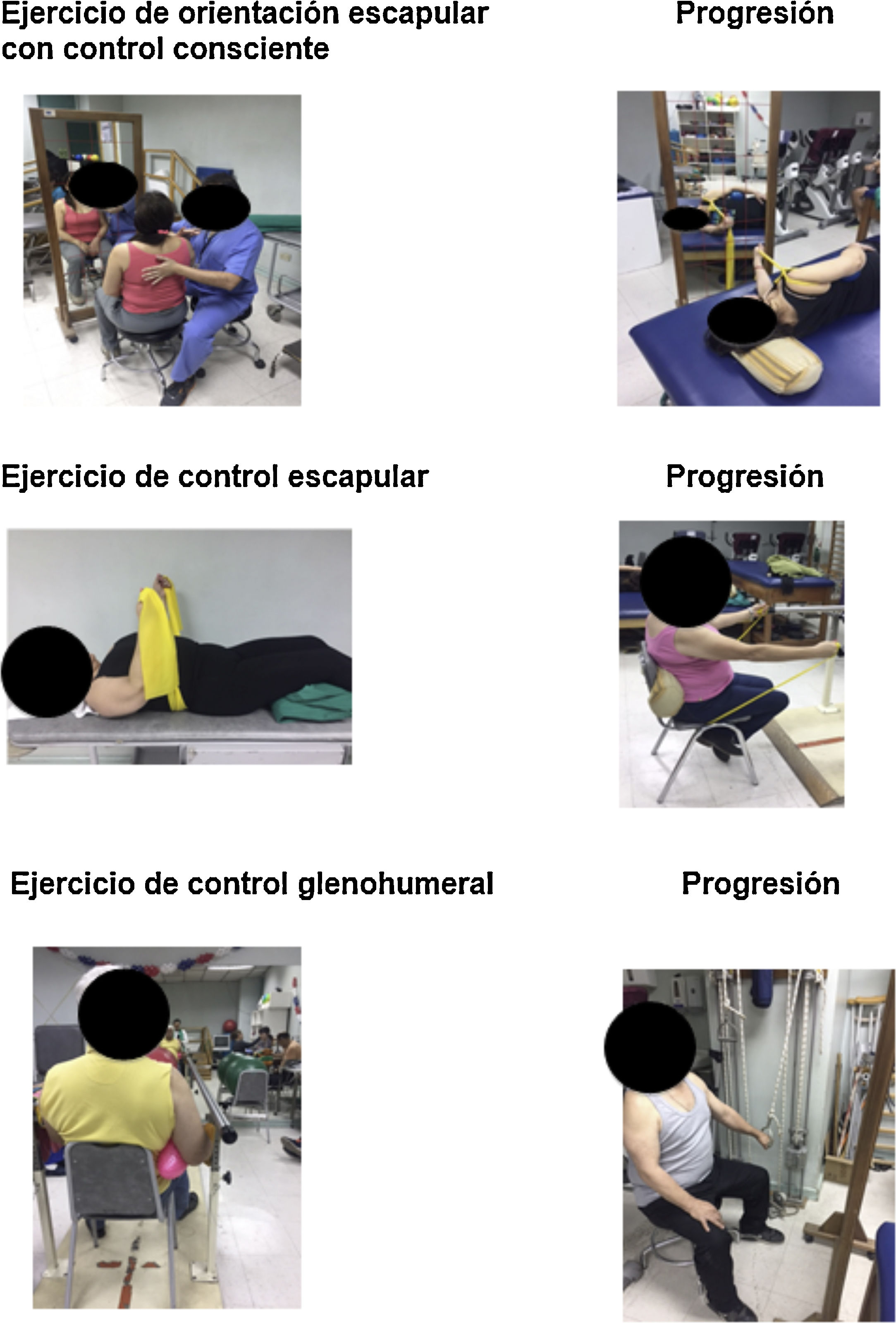
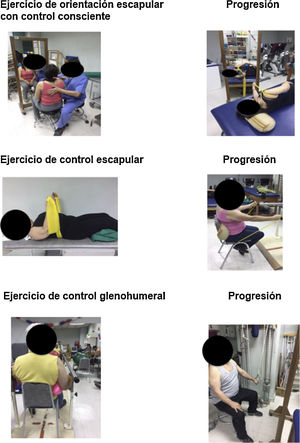
IntervencionesTodos los pacientes recibieron un programa de fisioterapia tomando como referencia un algoritmo de decisión clínica propuesto por un consenso de expertos23. Se comienza con ejercicios de control consciente muscular para mejorar la propiocepción y normalizar la posición de reposo escapular y glenohumeral, luego se prescriben ejercicios de activación selectiva para la rotación superior y la inclinación posterior escapular, finalmente ejercicios glenohumerales para restaurar la centralización y prevenir la translación superior de la cabeza humeral (fig. 1). Los principios generales del programa son: (i) los ejercicios no deben provocar dolor, solo niveles de dolor leves o moderados después de la sesión, que durarán un máximo de 12 h; (ii) un máximo de cuatro tipos de ejercicios por sesión; (iii) se inicia con ejercicios de baja carga, enfatizando en la calidad del desempeño de la tarea motora, realizados de manera lenta, consciente y progresiva, disminuyendo paulatinamente la retroalimentación, hasta la realización de ejercicios de manera subconsciente y automática23.
Adicionalmente, se realizaron tres técnicas de terapia manual ortopédica para restaurar el rango de movimiento articular. Se aplicó la técnica de movilización posterior glenohumeral24, movilización escapular25 y movilización esternoclavicular26. Se realizaron 10 repeticiones de cada técnica con un minuto de descanso entre cada una. El programa de fisioterapia tuvo una periodicidad de dos sesiones semanales y una duración de 12 semanas.
Medidas de resultadoTodos los pacientes fueron evaluados en tres ocasiones, al inicio del programa de fisioterapia, a la duodécima semana al finalizar el tratamiento y al año de seguimiento. La evaluación consistía en una exploración física y el relleno de los cuestionarios funcionales. Dos fisioterapeutas externos al equipo de investigación realizaron todas las evaluaciones.
La medida de resultado principal fue la evaluación de la función del hombro con el cuestionario de Constant-Murley27, que es uno de los instrumentos específicos más frecuentemente usado y recomendado para evaluar la funcionalidad del hombro28. Se utilizó una adaptación transcultural al idioma español, cuya versión mostró buena validez y fiabilidad29. Un estudio mostró que un incremento de 10 puntos se considera una diferencia mínima clínicamente importante30.
Las medidas de resultado secundarias fueron la evaluación de la funcionalidad de la extremidad superior con el cuestionario de discapacidad del hombro, antebrazo y mano (DASH)31. Se utilizó una adaptación transcultural al idioma español, cuya versión mostró excelentes resultados con respecto a la validez, fiabilidad y sensibilidad al cambio32. Un estudio mostró que una disminución de 15 puntos se considera una diferencia mínima clínicamente importante33. Finalmente, para evaluar la intensidad del dolor se utilizó la escala visual analógica o EVA, que es un método de valoración unidimensional, simple y reproducible34. Un estudio mostró que una disminución de 1,4 cm se considera una diferencia mínima clínicamente importante35.
Análisis estadísticoSe utilizó estadística descriptiva para describir las características demográficas y clínicas de los pacientes. Las variables continuas se presentan en media y desviación estándar (DE), y las variables categóricas en número y porcentaje. Se analizó la distribución de los datos con el test de Kolmogorov-Smirnov y con los gráficos de probabilidad para determinar el contraste de hipótesis a utilizar.
Se utilizó el análisis de varianza (ANOVA) de un factor para determinar las diferencias entre los datos basales, al finalizar el tratamiento a las 12 semanas y al año de seguimiento. Posteriormente, se realizó un análisis de homocedasticidad con la prueba de Levene para evaluar la homogeneidad de varianzas, y para identificar las diferencias entre las tres mediciones se utilizó la corrección post hoc de Bonferroni. Finalmente, para determinar la magnitud de los cambios, se calculó el tamaño del efecto con la d de Cohen, considerándose como efecto pequeño d = 0,2, mediano d = 0,5 y grande d = 0,836. La significancia estadística se estableció en p < 0,05 con sus respectivos intervalos de confianza (IC) al 95%. El análisis estadístico se realizó con el software SPSS IBM versión 24 (SPSS Inc., Armonk, NY).
ResultadosLas características basales del grupo estudiado se presentan en la tabla 1. Durante el estudio no hubo pérdidas o abandonos, además, al finalizar el programa de fisioterapia ningún paciente informó de complicaciones asociadas con el tratamiento recibido. Del total, solo 15 pacientes (15,6%) tuvieron que comenzar a consumir fármacos analgésicos y antiinflamatorios, posterior a la finalización del tratamiento fisioterapéutico. Dentro de este grupo se encontraban los 12 pacientes (12,5%) con pseudoparálisis.
Características basales de los pacientes mayores de 60 años con rotura masiva e irreparable del MR
| Características | Pacientes (n = 96) |
|---|---|
| Edad (años), media ± DE | 67,8 ± 5,7 |
| Género, número (%) | |
| Masculino | 40 (41,7) |
| Femenino | 56 (58,3) |
| Hombro dominante afectado, número (%) | 76 (79,2) |
| Duración de los síntomas (meses), media ± DE | 16,5 ± 6,7 |
| Pacientes con pseudoparálisis, número (%) | 12 (12,5) |
| IMC (kg/m2), media ± DE | 27,4 ± 2,7 |
| Número de comorbilidades (diabetes, tabaco e hipercolesterolemia), número (%) | |
| Solo una | 5 (5,2) |
| Dos | 15 (15,6) |
| Las tres | 76 (79,2) |
| Nivel de estudios, número (%) | |
| Primario | 30 (31,3) |
| Medio | 61 (63,5) |
| Universitario | 5 (5,2) |
MR: manguito rotador; DE: desviación estándar; IMC: Índice de masa corporal.
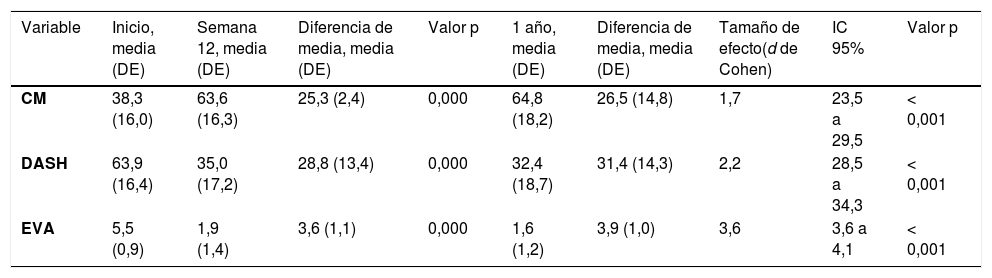
Al finalizar el programa de fisioterapia, todas las variables evaluadas presentan una diferencia clínica y estadísticamente significativa (p < 0,05). La tabla 2 muestra los valores de los resultados evaluados al inicio, al finalizar la semana 12, al año de seguimiento, y además el efecto del tratamiento. Comparado con el inicio, al año de seguimiento el cuestionario Constant-Murley mostró un incremento de 26,5 puntos (d de Cohen = 1,7; IC 95% 23,5 a 29,5; p < 0,001), el cuestionario DASH mostró una disminución de 31,4 puntos (d de Cohen = 2,2; IC 95% 28,5 a 34,3; p < 0,001), y la EVA mostró una disminución de 3,9 cm (d de Cohen = 3,6; IC 95% 3,6 a 4,1; p < 0,001). Todas las variables evaluadas mostraron una mejoría superior a la diferencia considerada como mínima clínicamente importante.
Comparación de los resultados entre el inicio, al finalizar el tratamiento a la semana 12 y al año de seguimiento
| Variable | Inicio, media (DE) | Semana 12, media (DE) | Diferencia de media, media (DE) | Valor p | 1 año, media (DE) | Diferencia de media, media (DE) | Tamaño de efecto(d de Cohen) | IC 95% | Valor p |
|---|---|---|---|---|---|---|---|---|---|
| CM | 38,3 (16,0) | 63,6 (16,3) | 25,3 (2,4) | 0,000 | 64,8 (18,2) | 26,5 (14,8) | 1,7 | 23,5 a 29,5 | < 0,001 |
| DASH | 63,9 (16,4) | 35,0 (17,2) | 28,8 (13,4) | 0,000 | 32,4 (18,7) | 31,4 (14,3) | 2,2 | 28,5 a 34,3 | < 0,001 |
| EVA | 5,5 (0,9) | 1,9 (1,4) | 3,6 (1,1) | 0,000 | 1,6 (1,2) | 3,9 (1,0) | 3,6 | 3,6 a 4,1 | < 0,001 |
DE: desviación estándar; IC 95%: intervalo de confianza del 95%; CM: cuestionario Constant-Murley; DASH: cuestionario de discapacidad del hombro, antebrazo y mano; EVA: escala visual analógica.
Nuestros resultados mostraron a corto plazo una mejoría clínica y estadísticamente significativa de todas las variables evaluadas. Adicionalmente, estas mejorías funcionales se mantienen al año de seguimiento en pacientes mayores de 60 años con rotura masiva e irreparable del MR.
El manejo terapéutico de las roturas masivas del MR en adultos mayores es controvertido, se han propuesto múltiples opciones terapéuticas sin llegar a un consenso5,7–10. Varios factores contribuyen a esta falta de consenso; la definición de rotura «masiva» no está claramente estandarizada, existen varios sistemas de clasificación con diversos criterios para definirlo1–5. En nuestro estudio utilizamos el criterio propuesto por Gerber et al.3, aunque la infiltración grasa es una condición irreversible que influye negativamente en los resultados de la reparación quirúrgica del MR8,10,37, aún no se ha establecido una relación clara con la clínica del paciente y la respuesta al tratamiento fisioterapéutico5. Si bien es cierto que los adultos mayores son una población de particular interés, debido a que las roturas del MR son cada vez más prevalentes con la edad y pueden tener un efecto significativo en la función y la calidad de vida, la evidencia es insuficiente para avalar la eficacia del tratamiento quirúrgico vs. el conservador en esta población17.
En nuestro estudio, usamos un programa estandarizado de fisioterapia elaborado con base en un algoritmo de decisión clínica propuesto por un consenso de expertos. La selección y prescripción de ejercicios de este programa se realiza con base en los hallazgos clínicos y no al deterioro estructural, utilizando el principio de selectividad muscular para corregir los déficits musculares asociados con la rotura del MR23. Es por esta razón que se debe comenzar con ejercicios de baja carga, baja activación, sin dolor, con los brazos por debajo del nivel de los hombros, enfatizando la calidad del desempeño de la tarea motora, realizados de forma lenta, consciente y progresiva. Luego se progresa a ejercicios en decúbito prono y lateral que aumentan la carga, activando selectivamente músculos con baja activación como el serrato anterior y trapecio inferior, con mínima activación de músculos hiperactivos como el trapecio superior y deltoides, evitando de esta forma la fatiga muscular y el incremento de la sintomatología23.
Además, usamos tres técnicas de terapia manual con la finalidad de restaurar el rango de movimiento articular. La técnica de movilización posterior glenohumeral ha demostrado su efectividad en la mejora del rango de movimiento glenohumeral, especialmente la rotación externa en pacientes con capsulitis adhesiva24,38. Las técnicas de movilización escapular también han mostrado su efectividad en pacientes con capsulitis adhesiva39, y la técnica de movilización esternoclavicular ha mostrado mejoras en la función y la disminución del dolor en pacientes con rotura masiva e irreparable del MR26.
Existen varios estudios que han evaluado los efectos de un programa de fisioterapia a corto y/o medio plazo40–43, sin embargo, pocos estudios han evaluado los efectos a largo plazo en pacientes con rotura masiva e irreparable del MR18–20. Con resultados similares a los obtenidos en nuestro estudio, Kijima et al.18 mostraron que a los 13 años de haber sido diagnosticados, el 90% de los pacientes de edad avanzada que habían sido tratados de manera conservadora, no presentaban dolor y un 75% no presentaba ninguna limitación funcional en sus actividades de la vida diaria. Collin et al.19 mostraron que la elongación de los músculos pectoral menor, trapecio superior y elevador de la escápula, en combinación con un programa de ejercicios propioceptivos, de centralización de la cabeza humeral, de fortalecimiento de los músculos escapulares y de reeducación del deltoides mejoraron la función del hombro a los dos años de seguimiento, y más del 50% de los pacientes recuperaron hasta los 160° de flexión de hombro. Agout et al.20, mostraron que el tratamiento conservador presenta mejoras funcionales significativas a los seis meses y estas se mantienen al año de seguimiento. Por el contrario, Yian et al.44 mostraron que un programa de ejercicios basado en la reeducación del deltoides anterior, a los tres meses de tratamiento y a los dos años de seguimiento no produce una mejora funcional significativa en pacientes con rotura masiva e irreparable del MR.
La presencia de pseudoparálisis, definida como una pérdida de la flexión activa menor a 90° con preservación del rango de movimiento pasivo del hombro5,7, es un factor que influye negativamente en los resultados funcionales. En nuestro estudio, los pacientes que presentaron esta condición clínica tuvieron los peores resultados funcionales y todos continuaron con fármacos analgésicos y antiinflamatorios al finalizar el tratamiento fisioterapéutico. Adicionalmente, posterior al año de seguimiento, cinco de ellos fueron intervenidos quirúrgicamente para la implantación de un balón subacromial y dos fueron intervenidos de artroplastia de hombro con una prótesis invertida. Acorde con nuestros resultados, la revisión de Dickerson et al.45 mostró que un programa de rehabilitación tiene una posibilidad muy baja de revertir o mejorar los resultados funcionales de pacientes con pseudoparálisis secundaria a una rotura masiva e irreparable del MR.
Este estudio tiene varias limitaciones. Al tratarse de un estudio observacional de una serie de casos no cuenta con un grupo control, tampoco se utilizó una estrategia de muestreo aleatorio para la selección de los pacientes y no hubo una evaluación de imágenes al finalizar el seguimiento. Todas estas limitaciones hacen que nuestros resultados deban interpretarse con cautela.
ConclusiónA corto plazo y al año de seguimiento, un programa de fisioterapia consiguió mejoría clínica y estadísticamente significativa en todas las variables funcionales en pacientes mayores de 60 años con rotura masiva e irreparable del MR.
Aspectos éticosEl estudio fue aprobado el día 13 de febrero del 2017 por el Comité de Ética del Servicio de Salud Metropolitano Central de Chile.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.