La fijación biológica ha demostrado ser un método eficaz y duradero en la cirugía artroplástica. En 1988 se comenzó a utilizar la prótesis total de cadera AML que presenta un extenso recubrimiento poroso en la pieza acetabular así como en los 5/8 de la longitud de su vástago. Éste ha sido el modelo no cementado más difundido en todo el mundo habiendo superado los 250.000 implantes de cadera a lo largo de 27 años1. Su éxito se ha basado en la simplicidad técnica durante su colocación y los resultados satisfactorios y consistentes a más de 5 años en diferentes series2-4. Quedaba por conocer si los resultados a largo plazo igualaban a los de las prótesis cementadas y se podía responder a algunos interrogantes planteados por la fijación biológica.
En este trabajo se revisan los resultados clínicos y radiológicos de aquellos pacientes que han superado los 10 años de seguimiento para compararlos con otras series similares publicadas5.
MATERIAL Y MÉTODO
De las más de 1500 prótesis de este modelo implantadas en este Servicio hasta el momento, entre abril de 1988 y diciembre de 1990 se colocaron 141 prótesis totales con vástago poroso AML. De ellas, 73 lo fueron con un anillo roscado y 68 con un cótilo poroso impactado de los que sólo se han podido revisar 62 pacientes que son el objeto de este estudio. De estos 62 casos consecutivos y no seleccionados, se han perdido 5 por fallecimiento debido a causas ajenas a su cirugía de cadera, 1 al cuarto año, 3 al quinto y el último al séptimo siendo los controles hasta ese momento satisfactorios. Se han descartado así mismo 3 por tener un seguimiento incompleto y ser imposible su localización al haber cambiado su residencia. Se estudiaron finalmente 54 casos completos con un seguimiento medio de 125 meses (mínimo: 10 y máximo: 11 años) correspondientes a 49 pacientes (cuatro casos bilaterales). Se trataba de 26 mujeres y 23 varones con una edad media en el momento de la operación de 65 años (mínimo: 25 y máximo: 87 años), siendo el diagnóstico que llevó a la cirugía el que se muestra en la tabla 1.
Los implantes que se utilizaron fueron mayoritariamente el vástago de 13,5 mm (37,7%) y sólo el 9% eran de diámetro igual o superior a 16,5 mm. En 6 casos se utilizaron vástagos más estrechos en la región metafisaria que la casa comercial ofrece como opción en los casos de fémures con poco embudo metafisario. Respecto al cótilo, predominó el tamaño de 50 mm (41,5%) y cabe destacar la utilización de 14 cabezas de 32 mm, las únicas disponibles al inicio de la técnica.
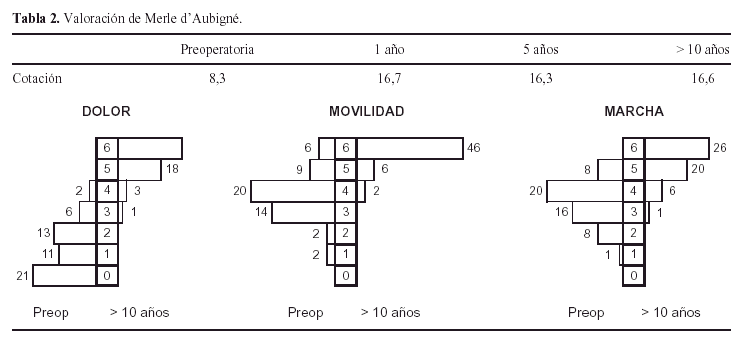
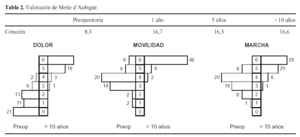
La evaluación clínica se realizó utilizando la escala de Merle d'Aubigné6 que por su sencillez permite una fácil aplicación, habiendo sido utilizada en anteriores revisiones de este modelo.
La radiometría incluyó la medición del ángulo de inclinación del componente acetabular, la distancia en relación a la U radiológica y se estudió detenidamente la presencia de signos de remodelación ósea o de aflojamiento en los controles realizados al año, 5 años y después de los 10 años.
Los datos fueron tratados estadísticamente con el programa R Sigma, estableciendo el intervalo de confianza en p < 0,05.
RESULTADOS
Entre las complicaciones postoperatorias, hubo 6 casos de infecciones superficiales de la herida que se resolvieron con antibioterapia y curas locales, sin que en ningún caso hubiera que lamentar una infección profunda. En 4 pacientes (7,4%) hubo episodios de luxación posterior de la prótesis. En 2 fueron en el postoperatorio inmediato y en 1 de ellos volvió a luxarse tras la reducción inicial, requiriendo una nueva reducción. Las 2 luxaciones restantes aparecieron a los 3 y 5 años tras un traumatismo, reduciéndose sin problemas. En ningún caso fue necesaria una cirugía adicional para reorientar el cótilo. Hubo una fractura intraoperatoria de trocánter mayor que requirió la síntesis con un tornillo. Se objetivaron así mismo 2 hematomas postoperatorios, 2 neuroapraxias del CPE transitorias, una hemorragia digestiva alta y una flebitis. Ninguna de estas complicaciones dejó secuelas definitivas.
En esta serie hubo que reoperar a 8 pacientes (14,8%). Sólo en un caso (1,8%) se tuvo que recambiar un vástago de 13,5 mm aflojado. La falta de osteointegración que posiblemente llevó al aflojamiento se diagnosticó a los 2 años provocando una varización progresiva y la aparición de dolor. Su extracción no planteó ningún problema siendo reemplazado por uno de diámetro superior y 18 cm de longitud.
En 2 casos (3,7%) se tuvo que cambiar el cótilo movilizado, al tercer y cuarto año. En todos la movilización era sintomática y la radiografía mostraba una línea radiolucente y también un cambio en el ángulo de implantación del acetábulo superior a 5°. El rescate se hizo con un anillo expansivo, que en uno de los casos se rompió 8 años más tarde requiriendo una nueva sustitución por un cótilo poroso.
Finalmente en 5 casos (9,2%) hubo que reintervenir al paciente por un desgaste excesivo del polietileno, a los 5, 8, 9 (2 casos) y el último a los 10 años postoperatorios (media 8,2 años). En 2 de ellos se cambió el componente de plástico sin necesidad de extraer el anillo bien anclado (fig. 1). En los 3 restantes se apreciaba un importante desgaste del polietileno, estando el cótilo bien anclado, pero la falta de disponibilidad de un polietileno de recambio obligó a retirar el cótilo con gubias curvas y colocar un anillo poroso mayor con tornillos. Todos ellos han alcanzado un resultado satisfactorio.
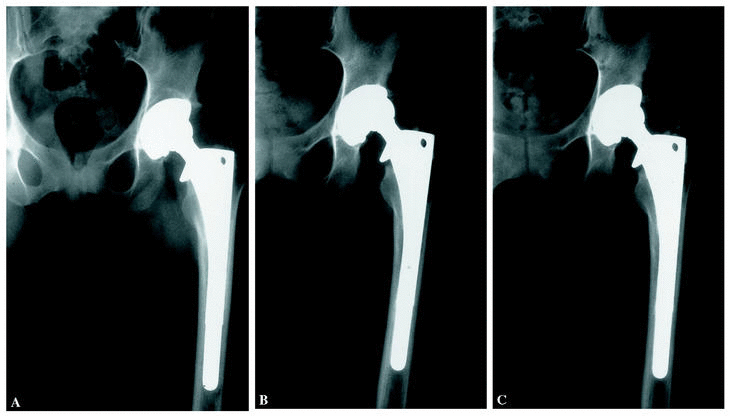
Figura 1. Paciente con una prótesis implantada correctamente. Control a los 9 años: obsérvese la excentricidad de la cabeza y la reabsorción a nivel del calcar. Resultado radiográfico tras el recambio aislado del núcleo de polietileno.
Los resultados clínicos de los 53 pacientes valorados a través de la escala de Merle D'Aubigné6 se muestran en la tabla 2. Un paciente recientemente reintervenido para recambiar su cótilo no se ha podido valorar funcionalmente al estar aún convaleciente. Se apreció una mejoría notable al pasar de una cotación preoperatoria media de 8,3 puntos en el preoperatorio a 16,6 puntos pasados los 10 años, siendo esta ganancia estadísticamente significativa (p < 0,001). Así mismo se comprueba que los resultados son estables a partir del año, sin que las pequeñas diferencias entre las cotaciones tengan valor estadístico (p = 0,224).
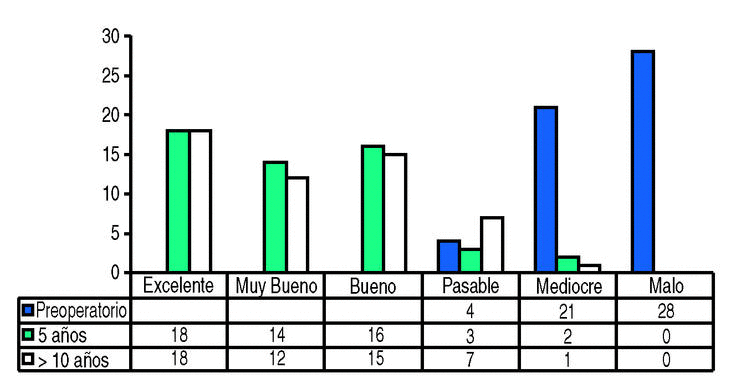
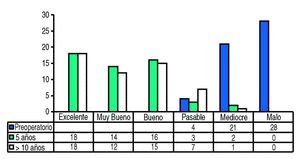
Si se estratificaran los resultados, se obtienen 45 casos (84,9%) de resultados excelentes, muy buenos y buenos en el último control (fig. 2). Todos estos pacientes eran capaces de caminar sin limitación y sin ninguna o con mínima claudicación. Hubo que lamentar un resultado mediocre que presenta signos radiológicos de aflojamiento a nivel del vástago y dolor en tercio medio del muslo, sin que por el momento haya aceptado la cirugía de revisión. En relación al estudio realizado a los 5 años hay un caso mediocre menos que corresponde a un recambio de polietileno, y un mayor número de pacientes en el grupo de los aceptables que han disminuido su función en relación a su aumento de edad.
Figura 2. Resultados clínicos según Merle d'Aubigné.
No hay diferencia estadística entre la media de los casos reoperados que se han podido valorar y que tienen un menor seguimiento (16,55) y la cotación de los 46 casos restantes (16,62). Tampoco se ha encontrado ninguna diferencia entre la cotación clínica de los 21 pacientes mayores de 70 años y los 32 menores de esta edad (p = 0,287).
En los 2 casos previamente mencionados hubo un cambio en la posición del cótilo que se objetivó por una variación superior a los 5° en la angulación medida. Ambos casos fueron rescatados. Así mismo la situación de la cabeza protésica en relación al anillo metálico puso en evidencia el desgaste del polietileno superior a 2 mm en 9 casos, de los cuales hasta el momento se han recambiado 5 que eran sintomáticos.
Respecto al componente femoral, se detectó un doble contorno limitado a la zona lisa del vástago en un 40,7% de los pacientes, sin que este dato tenga ninguna relevancia. En 4 casos se encontró un pedestal correspondiendo en 3 a una fijación fibrosa del vástago y en uno a un aflojamiento como ya se ha mencionado. En 3 casos existió una condensación ósea en el extremo del vástago por un posible efecto punta que sólo producía dolor moderado en tercio medio de muslo en un paciente. Finalmente se encontró una desfuncionalización metafisaria importante y radiológicamente evidente en el 35% de los pacientes, aunque clínicamente estaban todos ellos asintomáticos.
DISCUSION
Tradicionalmente las prótesis no cementadas se han reservado a aquellos pacientes más jóvenes, basándose en la menor capacidad de osteogénesis de los pacientes por encima de los 70 años. En esta serie no seleccionada, no se ha encontrado relación alguna entre la edad y el resultado clínico, lo que parece demostrar que la fijación biológica es suficiente incluso a estas edades. Engh et al7 observaron que en vástagos extraídos de 8 necropsias de pacientes con una edad media de 73 años, la invasión ósea no superaba el 35% de la superficie porosa, siendo suficiente para obtener una buena fijación y un resultado clínico satisfactorio. De hecho, en las escasas series publicadas con seguimiento superior a 10 años, el índice de revisión por aflojamiento de los vástagos porosos es menor del 1,5%5,8, cifra muy similar a la obtenida en este trabajo del 1,8%. Esta cifra mejora los fracasos de los vástagos cementados de Charnley que constituyen el patrón en este campo. Con un seguimiento similar, los vástagos cementados aflojados pueden llegar hasta el 7,5%9, aunque en series con más de 15 años se han dado cifras de 2-3%10,11. Llama la atención el índice elevado de pacientes que han desgastado el componente de polietileno, y aunque se ha tenido que recambiar en 5 pacientes (9,2%), radiológicamente se pudo poner en evidencia este problema en 9 casos (16,7%). La cifra de recambios es ligeramente superior al 5,7% obtenido en un plazo similar por Engh et al6, y estamos de acuerdo con el autor en que puede atribuirse al uso de cabezas de 32 mm, y de polietilenos menos resistentes en los primeros años. Hay que añadir además el hecho de que la edad media a la que se operaron los pacientes que posteriormente necesitaron un recambio (49,2 años) era significativamente menor que la de la serie (p < 0,01), lo cual hace presuponer una mayor actividad. La introducción de cabezas de 28 mm y el uso a partir de 1990 de un nuevo polietileno (Enduron, De Puy, Warsaw, Indiana) deberán mejorar esta cifra en futuras revisiones. La sencillez de la técnica, en estos casos, debe empujar a forzar la indicación del recambio incluso antes de que aparezcan los síntomas, evitando así la osteolisis debida a los granulomas provocados por las partículas.
Los aflojamientos a nivel del acetábulo que requirieron cirugía no superaron en esta serie el 3,7% y en la más larga de Engh et al5 un 2%. Usando un acetábulo cementado, se puede esperar una tasa de rescates superior al 13% después de los 10 años9. Los cotilos roscados no respondieron a las expectativas depositadas, requiriendo su remplazo un 16,7% a partir de los 5 años cuando se usaron con este mismo vástago4 y superan el 20% en otras series revisadas por encima de los 6 años12-14. La principal causa de fracaso de las artroplastias de cadera a largo plazo con los primeros modelos ha disminuido por lo tanto con el uso de los cotilos porosos hemisféricos que se han convertido en la opción más fiable en la artroplastia de cadera. Se confirma una vez más que el diseño y la superficie de los implantes son cruciales en la prótesis totales de cadera no cementadas.
Finalmente queda el problema de la osteoporosis por desfuncionalización que, aunque no exclusivo, es más evidente cuando se utilizan prótesis no cementadas, y ha sido un motivo de gran preocupación entre los cirujanos. Estos cambios, consecuencia de la sólida fijación del implante y de su rigidez, se han detectado en los 7 primeros años pero son mínimos a partir del segundo año15,16. Este problema de origen multifactorial, es más marcado en pacientes osteoporóticos y cuando se utilizan vástagos gruesos (> 13,5 mm) con un extenso recubrimiento poroso17, como es el caso, pero que a su vez proporcionan un mejor resultado clínico en relación al dolor de muslo y la supervivencia18. Un reciente trabajo sobre piezas extraídas pone en tela de juicio la teórica reducción de la perdida ósea cuando se limita el recubrimiento poroso a la zona proximal19. Por otro lado, nadie ha podido demostrar hasta el momento una repercusión clínica evidente de este fenómeno en lo que respecta al dolor, el porcentaje de revisiones o la satisfacción del paciente. Así, se confirma en un estudio a largo plazo en el que se encuentra cierto grado de desfuncionalización metafisaria en un 23% de los enfermos a los 2 años, pero a los 10 el resultado clínico no mostró diferencias con los pacientes con radiología normal y no hubo ninguna revisión de vástago por este problema20. En el presente trabajo la perdida ósea metafisaria se detectó en un 35% de las radiografías, sin que ningún paciente presentara sintomatología achacable a este hallazgo ni se haya tenido que reoperar. Esta cifra parece mantenerse estable en relación a la incidencia encontrada a los 5 años de seguimiento4.
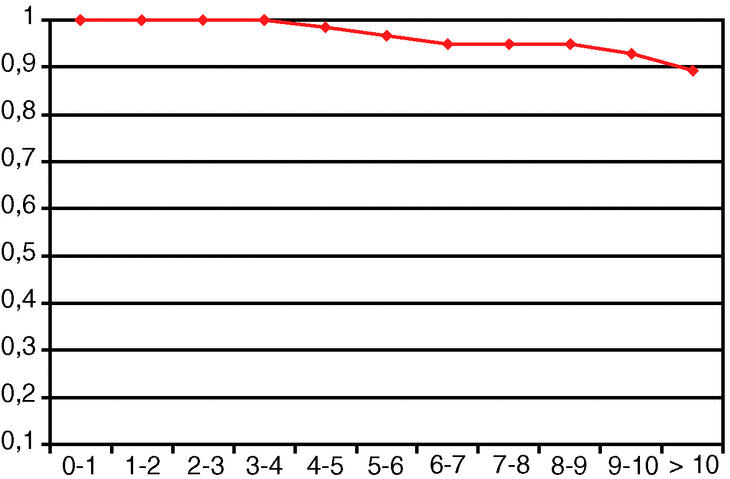
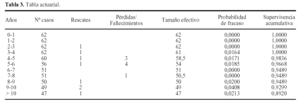
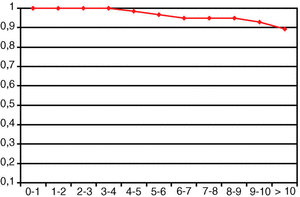
En el momento de implantar una artroplastia de cadera es fundamental disponer de resultados a largo plazo que soporten las previsiones de duración que solicitan los pacientes. Este modelo de gran difusión y respaldado por numerosas investigaciones y experiencias clínicas, ha proporcionado a los pacientes una cadera indolora y funcional, sin necesidad de ninguna reintervención durante más de una década en un 85,2% de los casos. Los datos de esta serie confirman una supervivencia del implante del 0,89 ± 0,01 por encima de los 10 años (tabla 3 y fig. 3), que en series más amplias se mantiene en el 0,85 ± 0,03 a los 12 años5. El largo plazo ha despejado así mismo, algunas de las dudas iniciales sobre la fijación biológica de las prótesis, pero nos enfrenta al desgaste de los componentes articulares y la osteolisis asociada, el mayor enemigo de aquellos implantes que entran en su segunda década.
Figura 3. Curva de Kaplan-Meier de supervivencia.