Obtener una visión objetiva de las evidencias científicas y/o clínicas actuales sobre el uso de plasma rico en plaquetas (PRP) en el tratamiento de la patología del manguito de los rotadores.
MétodoRevisión sistemática en Pubmed e identificación de estudios que evalúen la eficacia de PRP en el tratamiento de la patología del manguito de los rotadores desde 2013 hasta la actualidad. Los datos se agrupan según el tipo de estudio (laboratorio, clínico o metaanálisis); se obtienen datos sobre el diseño del estudio, la patología tratada y los resultados clínicos.
ResultadosSe han analizado 35 artículos: 10 estudios de laboratorio, 17 estudios clínicos y 8 metaanálisis. Mientras que los estudios de laboratorio observan resultados positivos o parcialmente positivos para el uso de PRP, el 70,6% de los estudios clínicos y el 75% de los metaanálisis no encuentran diferencias estadísticamente significativas entre el grupo con PRP y el grupo control.
DiscusiónLos resultados positivos de los estudios de laboratorio tienen una baja traslación a los estudios clínicos. No hay concordancia entre los escasos resultados positivos observados en los diferentes estudios clínicos, habiéndose observado incluso resultados contradictorios.
ConclusionesNo existen evidencias científicas y/o clínicas sólidas para el uso de PRP en el tratamiento de la patología del manguito de los rotadores en la práctica clínica habitual.
To analyze the current scientific and/or clinical evidence supporting the use of platelet-rich plasma (PRP) in the treatment of rotator cuff pathology.
MethodsAfter a systematic review in PubMed, studies assessing PRP efficacy in the treatment of rotator cuff pathology published since 2013 to date were identified. Data were grouped based on type of study (laboratory, clinical or meta-analysis); accordingly study design, pathology treated and clinical outcomes were summarized.
ResultsThirty five articles have been analyzed: 10 laboratory studies, 17 clinical assays and 8 meta-analyses. While laboratory studies report positive or partially positive results for the use of PRP, 70.6% of clinical studies and 75% of meta-analysis found no statistically significant differences between the PRP group and the control group.
DiscussionThe positive results of laboratory studies do not translate well to clinical practice. There is no concordance among the few positive results reported in the clinical studies, and even some contradictory effects have been reported.
ConclusionsThere is no solid scientific and/or clinical evidence supporting the use of PRP in the treatment of rotator cuff pathology in routine clinical practice.
El dolor y la impotencia funcional del hombro son síntomas muy comunes (entre el 4 y el 26% de la población general)1,2 y que suponen un reto diagnóstico, ya que los pueden provocar múltiples causas. Dentro de estas causas se encuentran las lesiones del manguito de los rotadores3. La lesión o la rotura del manguito de los rotadores del hombro es una patología frecuente, que aumenta con la edad4 y con la sobreutilización del hombro5.
Inicialmente se abordan estas lesiones mediante tratamiento sintomático y rehabilitador. Si falla el tratamiento conservador, las lesiones del manguito de los rotadores deben tratarse quirúrgicamente por medio de una reparación tendinosa4. Para la reparación del manguito de los rotadores se han descrito diversas técnicas abiertas, por miniabordaje y técnicas artroscópicas. Se han realizado múltiples estudios para valorar cuál de ellas ofrece una mayor resistencia o unos mejores resultados4,6.
En los últimos años se han estado evaluando nuevos adyuvantes que ayuden a la curación y cicatrización del manguito de los rotadores en su unión con el hueso y reduzcan la tasa de rerroturas7–9. Se están estudiando diversos productos: proteínas morfogenéticas (BMP), osteoprotegerinas, células mesenquimales, diferentes matrices celulares animales o humanas, etc.7,10–12. Los estudios más abundantes son los que intentan evaluar la eficacia del plasma rico en plaquetas (PRP) o del pasma rico en fibrina (PRF) en la curación del manguito de los rotadores. Se está estudiando especialmente el posible beneficio que podría tener su aplicación en la sutura artroscópica del manguito de los rotadores8,9. Las plaquetas son una fuente de factores de crecimiento que son capaces de estimular la proliferación celular y proporcionan una matriz temporal que puede rellenar el defecto y servir como una matriz para la migración celular y la remodelación del tejido. Por lo tanto, el PRP puede tener, al menos teóricamente, un gran potencial para ayudar a la cicatrización del tejido9,12,13.
El objetivo de este trabajo ha sido obtener una visión completa de las evidencias científicas y/o clínicas que ofrece la literatura actual sobre la utilización de PRP en el tratamiento de la patología del manguito de los rotadores y valorar si está justificado su uso en la práctica clínica habitual.
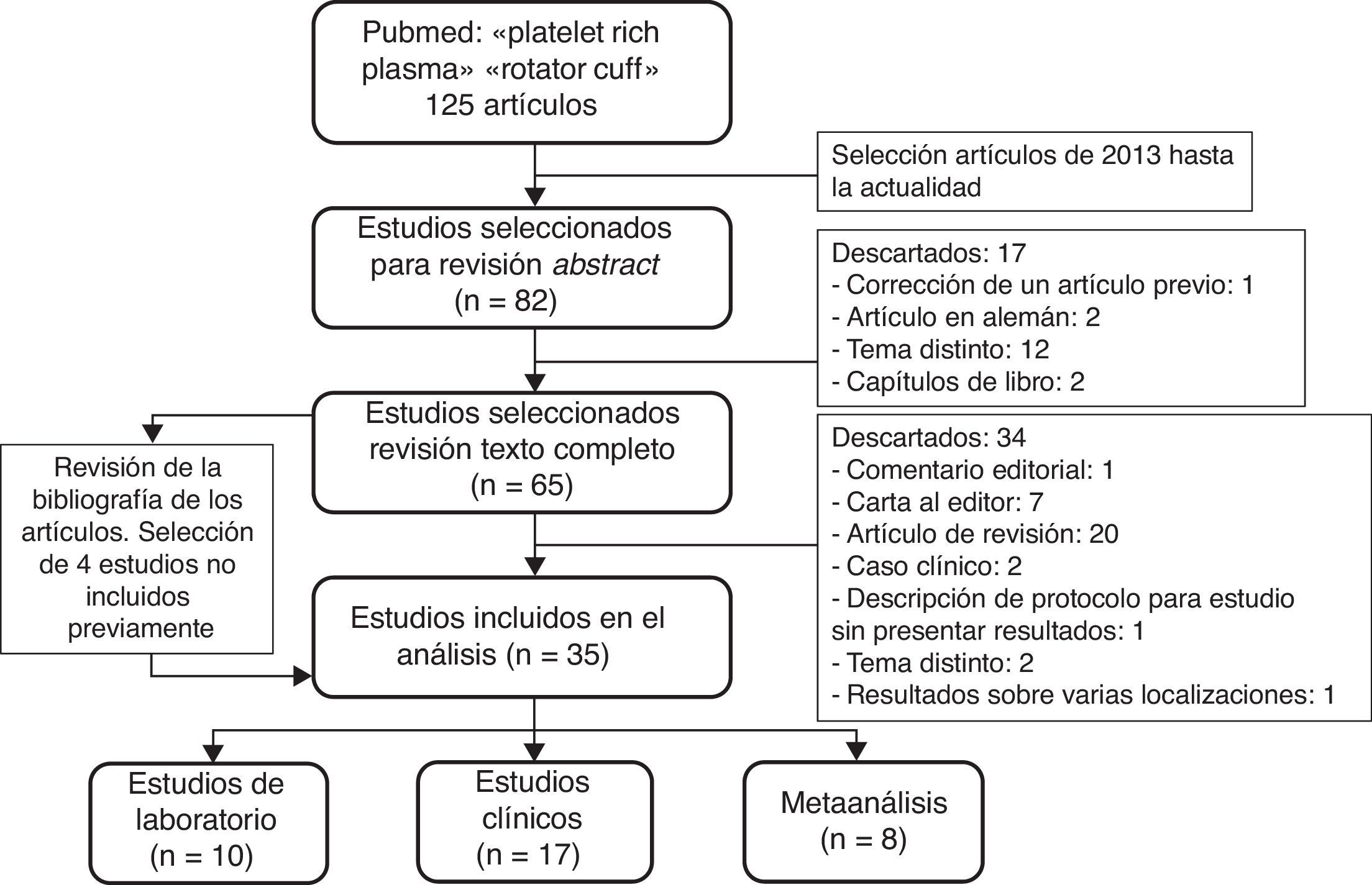
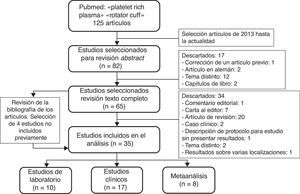
MétodosSe realizó una revisión sistemática de los estudios útiles sobre el tratamiento de la patología del manguito de los rotadores con PRP. El 18 de enero de 2016 se realizó una búsqueda en Pubmed con la combinación de los términos «platelet rich plasma» y «rotator cuff». Se seleccionaron los artículos publicados desde 2013 hasta la actualidad. Además se realizó una revisión cruzada de la bibliografía de estos artículos (fig. 1).
Se han incluido para su análisis los trabajos publicados en español o en inglés, con un nivel de evidencia científica de I a IV, que evalúen algún aspecto del tratamiento del manguito de los rotadores con PRP (solo o combinado con otros tratamientos). Se excluyen de la revisión las cartas al editor, los comentarios editoriales, los artículos de revisión, los casos clínicos y los capítulos de libro. También se excluyen los trabajos que no presentan resultados o los trabajos que presentan resultados combinados de la aplicación de PRP sobre varias localizaciones (epicóndilo lateral, tendón rotuliano, etc.) (fig. 1).
Para realizar el análisis se agruparon los trabajos según el tipo de estudio: 1) estudio de laboratorio, 2) estudio clínico (ensayo clínico, estudio de cohortes o serie de casos) o 3) metaanálisis. Se obtuvieron los datos relativos a la publicación (revista y factor de impacto de la misma según el Journal Citation Report–JCR- 2014) y nivel de evidencia científica, el diseño del estudio, el aspecto de la patología de manguito estudiado, dónde, cómo y cuándo se administró el PRP y si se combinó o no con otros tratamientos, el número de pacientes (y de estudios, en el caso de los metaanálisis) incluidos, los sistemas de medición de los resultados, el tiempo de seguimiento y las conclusiones de los estudios.
Algunos estudios clínicos revisados en este trabajo están incluidos en los metaanálisis estudiados. Aunque no haya un sesgo, porque no se está realizando un nuevo análisis estadístico de resultados, esto sí que debe ser tenido en cuenta en la interpretación, ya que algunos resultados se repiten.
ResultadosTras la búsqueda de los trabajos y análisis del contenido de los mismos, se seleccionaron un total de 35 artículos: 10 estudios de laboratorio, 17 estudios clínicos y 8 metaanálisis (fig. 1).
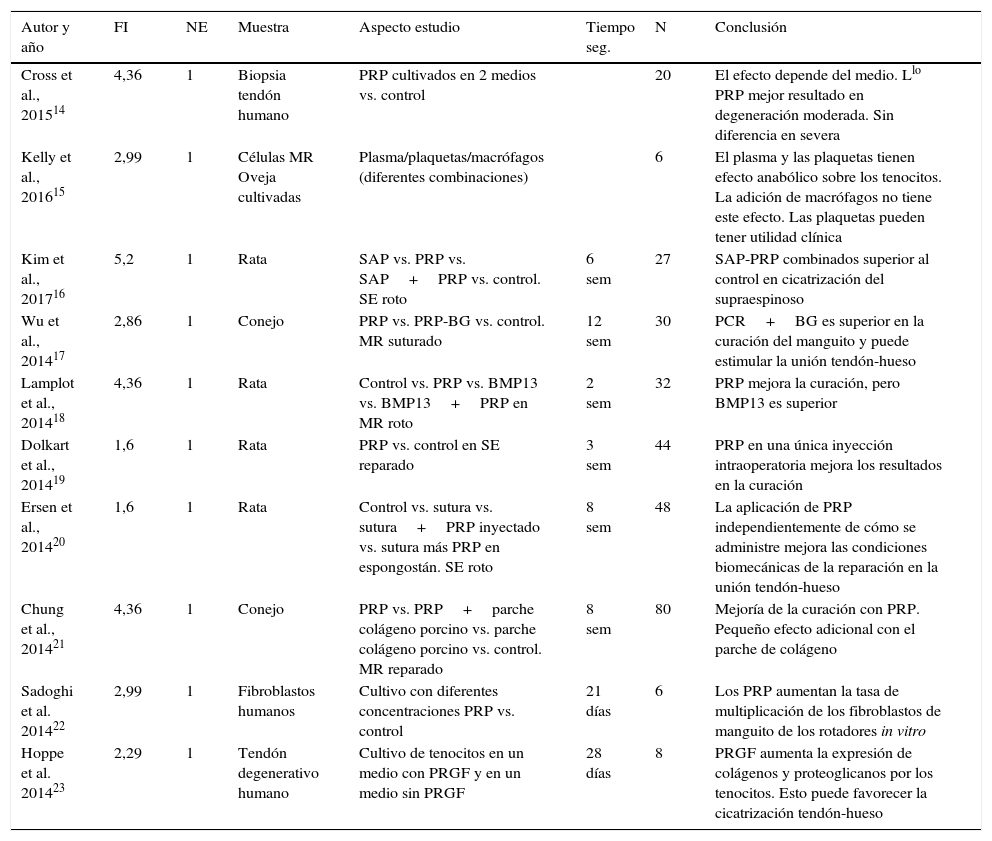
Estudios de laboratorio (tabla 1)14–23Se han revisado 10 artículos que presentan los resultados del uso de PRP en diversas situaciones de laboratorio. Los 10 trabajos tienen un nivel de evidencia científica de 1 y están publicados en revistas incluidas en el JCR del año 2014. El factor de impacto medio de las revistas en que están publicados estos artículos es de 3,26 (rango: 1,6–5,2). En tres trabajos se utilizaron células obtenidas de tendones humanos y en otro utilizaron células de oveja. En los seis estudios restantes se utilizó un modelo animal de rotura del manguito de los rotadores (cuatro en rata y dos en conejo). Estos estudios utilizaron una media de 30 individuos (rango 6-80) con un tiempo de seguimiento medio de 5,75 semanas (rango 2-12). El 100% de los estudios que usan un modelo de rotura del manguito de los rotadores concluyen que el PRP (o el PRP unido a otra sustancia) mejora la cicatrización del manguito de los rotadores. Los cuatro trabajos que presentan resultados de la aplicación de PRP sobre células obtenidas mediante biopsia también muestran resultados positivos o parcialmente positivos.
Estudios de laboratorio
| Autor y año | FI | NE | Muestra | Aspecto estudio | Tiempo seg. | N | Conclusión |
|---|---|---|---|---|---|---|---|
| Cross et al., 201514 | 4,36 | 1 | Biopsia tendón humano | PRP cultivados en 2 medios vs. control | 20 | El efecto depende del medio. Llo PRP mejor resultado en degeneración moderada. Sin diferencia en severa | |
| Kelly et al., 201615 | 2,99 | 1 | Células MR Oveja cultivadas | Plasma/plaquetas/macrófagos (diferentes combinaciones) | 6 | El plasma y las plaquetas tienen efecto anabólico sobre los tenocitos. La adición de macrófagos no tiene este efecto. Las plaquetas pueden tener utilidad clínica | |
| Kim et al., 201716 | 5,2 | 1 | Rata | SAP vs. PRP vs. SAP+PRP vs. control. SE roto | 6 sem | 27 | SAP-PRP combinados superior al control en cicatrización del supraespinoso |
| Wu et al., 201417 | 2,86 | 1 | Conejo | PRP vs. PRP-BG vs. control. MR suturado | 12 sem | 30 | PCR+BG es superior en la curación del manguito y puede estimular la unión tendón-hueso |
| Lamplot et al., 201418 | 4,36 | 1 | Rata | Control vs. PRP vs. BMP13 vs. BMP13+PRP en MR roto | 2 sem | 32 | PRP mejora la curación, pero BMP13 es superior |
| Dolkart et al., 201419 | 1,6 | 1 | Rata | PRP vs. control en SE reparado | 3 sem | 44 | PRP en una única inyección intraoperatoria mejora los resultados en la curación |
| Ersen et al., 201420 | 1,6 | 1 | Rata | Control vs. sutura vs. sutura+PRP inyectado vs. sutura más PRP en espongostán. SE roto | 8 sem | 48 | La aplicación de PRP independientemente de cómo se administre mejora las condiciones biomecánicas de la reparación en la unión tendón-hueso |
| Chung et al., 201421 | 4,36 | 1 | Conejo | PRP vs. PRP+parche colágeno porcino vs. parche colágeno porcino vs. control. MR reparado | 8 sem | 80 | Mejoría de la curación con PRP. Pequeño efecto adicional con el parche de colágeno |
| Sadoghi et al. 201422 | 2,99 | 1 | Fibroblastos humanos | Cultivo con diferentes concentraciones PRP vs. control | 21 días | 6 | Los PRP aumentan la tasa de multiplicación de los fibroblastos de manguito de los rotadores in vitro |
| Hoppe et al. 201423 | 2,29 | 1 | Tendón degenerativo humano | Cultivo de tenocitos en un medio con PRGF y en un medio sin PRGF | 28 días | 8 | PRGF aumenta la expresión de colágenos y proteoglicanos por los tenocitos. Esto puede favorecer la cicatrización tendón-hueso |
BG: bioactive glass; BMP-13: bone morphogenetic protein–13; FI: factor de impacto; Llo PRP: plasma rico en plaquetas preparado con el sistema comercial Arthrex Autologous Conditioned Plasma Double Syringe System; MR: manguito de los rotadores; N: número de individuos; NE: nivel de evidencia científica; PRGF: platelet-released growth factors; PRP: plasma rico en plaquetas; SAP: self-assembled peptide; SE: supraespinoso; seg.,: seguimiento; sem: semanas.
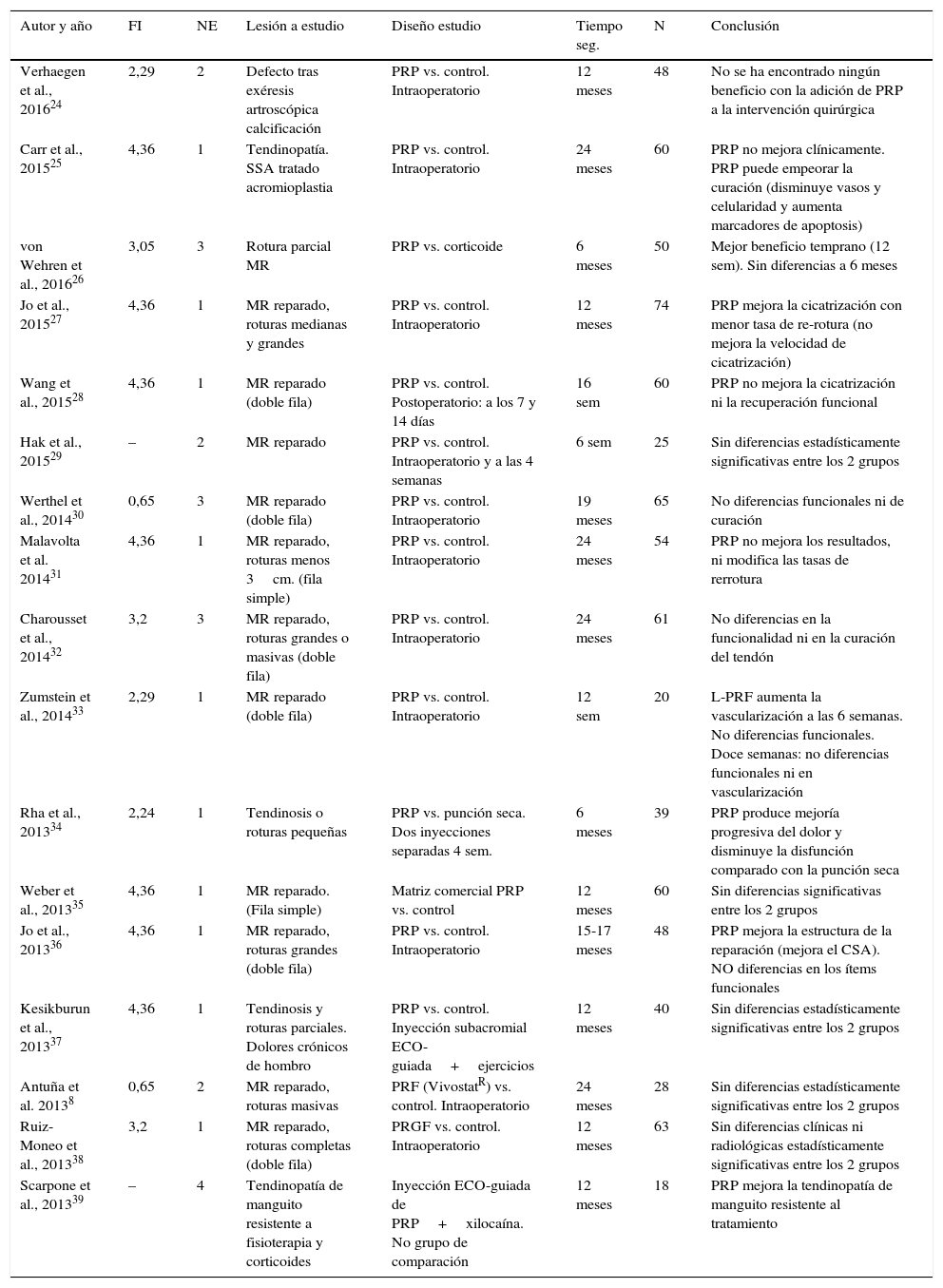
Se han incluido en el análisis 17 estudios clínicos con pacientes, 16 de los cuales presentan los resultados del uso de PRP en comparación con un grupo control y uno de los estudios39 presenta una serie de casos. Diez trabajos tienen un nivel 1 de evidencia científica, tres un nivel 2, otros tres un nivel 3 y el trabajo restante tiene un nivel de evidencia científica de 4. El 88% de estos estudios clínicos están publicados en revistas incluidas en el JCR del año 2014. El factor de impacto medio de las revistas en que están publicados estos artículos es de 2,83 (rango: 0–4,36). En once estudios se presenta una comparación de la utilización de PRP frente a control en manguito de los rotadores reparado (en diez estudios es aplicado intraoperatoriamente y en el otro28, con dos aplicaciones postoperatorias). Otro estudio24 utiliza el PRP intraoperatorio para la cicatrización del manguito, tras una exéresis de una calcificación sin realizar una reparación. Un artículo25 compara la utilización o no de PRP intraoperatorio en el caso de tendinosis producidas por un síndrome subacromial tratadas mediante acromioplastia artroscópica sin tocar el manguito. Los otros cuatro trabajos estudian la aplicación de PRP en pacientes con tendinosis o roturas parciales a los que no se les ha practicado ninguna intervención quirúrgica. Estos estudios incluyeron una media de 48 individuos (rango 18-74), que suman un total de 795 pacientes, con un tiempo de seguimiento medio de los pacientes de 13,15 meses (rango 1,5-24). En doce (70,6%) trabajos no se encuentran diferencias estadísticamente significativas entre el grupo de pacientes tratados con PRP y el grupo control, e incluso Carr et al.25 concluyen en su estudio que el uso de PRP puede empeorar la curación (disminuye vasos y celularidad y aumenta marcadores de apoptosis). Dos de los trabajos comparativos encuentran un mejor resultado en el grupo de pacientes tratados con PRP respecto al grupo control (uno en manguito reparado27 y otro en tendinosis de manguito no intervenida34). El trabajo que presenta una serie de casos sin grupo control, también presenta buenos resultados39. Dos artículos presentan resultados positivos parciales (a corto plazo o en la estructura de la reparación), pero sin diferencias en el resultado final26,36.
Estudios clínicos
| Autor y año | FI | NE | Lesión a estudio | Diseño estudio | Tiempo seg. | N | Conclusión |
|---|---|---|---|---|---|---|---|
| Verhaegen et al., 201624 | 2,29 | 2 | Defecto tras exéresis artroscópica calcificación | PRP vs. control. Intraoperatorio | 12 meses | 48 | No se ha encontrado ningún beneficio con la adición de PRP a la intervención quirúrgica |
| Carr et al., 201525 | 4,36 | 1 | Tendinopatía. SSA tratado acromioplastia | PRP vs. control. Intraoperatorio | 24 meses | 60 | PRP no mejora clínicamente. PRP puede empeorar la curación (disminuye vasos y celularidad y aumenta marcadores de apoptosis) |
| von Wehren et al., 201626 | 3,05 | 3 | Rotura parcial MR | PRP vs. corticoide | 6 meses | 50 | Mejor beneficio temprano (12 sem). Sin diferencias a 6 meses |
| Jo et al., 201527 | 4,36 | 1 | MR reparado, roturas medianas y grandes | PRP vs. control. Intraoperatorio | 12 meses | 74 | PRP mejora la cicatrización con menor tasa de re-rotura (no mejora la velocidad de cicatrización) |
| Wang et al., 201528 | 4,36 | 1 | MR reparado (doble fila) | PRP vs. control. Postoperatorio: a los 7 y 14 días | 16 sem | 60 | PRP no mejora la cicatrización ni la recuperación funcional |
| Hak et al., 201529 | – | 2 | MR reparado | PRP vs. control. Intraoperatorio y a las 4 semanas | 6 sem | 25 | Sin diferencias estadísticamente significativas entre los 2 grupos |
| Werthel et al., 201430 | 0,65 | 3 | MR reparado (doble fila) | PRP vs. control. Intraoperatorio | 19 meses | 65 | No diferencias funcionales ni de curación |
| Malavolta et al. 201431 | 4,36 | 1 | MR reparado, roturas menos 3cm. (fila simple) | PRP vs. control. Intraoperatorio | 24 meses | 54 | PRP no mejora los resultados, ni modifica las tasas de rerrotura |
| Charousset et al., 201432 | 3,2 | 3 | MR reparado, roturas grandes o masivas (doble fila) | PRP vs. control. Intraoperatorio | 24 meses | 61 | No diferencias en la funcionalidad ni en la curación del tendón |
| Zumstein et al., 201433 | 2,29 | 1 | MR reparado (doble fila) | PRP vs. control. Intraoperatorio | 12 sem | 20 | L-PRF aumenta la vascularización a las 6 semanas. No diferencias funcionales. Doce semanas: no diferencias funcionales ni en vascularización |
| Rha et al., 201334 | 2,24 | 1 | Tendinosis o roturas pequeñas | PRP vs. punción seca. Dos inyecciones separadas 4 sem. | 6 meses | 39 | PRP produce mejoría progresiva del dolor y disminuye la disfunción comparado con la punción seca |
| Weber et al., 201335 | 4,36 | 1 | MR reparado. (Fila simple) | Matriz comercial PRP vs. control | 12 meses | 60 | Sin diferencias significativas entre los 2 grupos |
| Jo et al., 201336 | 4,36 | 1 | MR reparado, roturas grandes (doble fila) | PRP vs. control. Intraoperatorio | 15-17 meses | 48 | PRP mejora la estructura de la reparación (mejora el CSA). NO diferencias en los ítems funcionales |
| Kesikburun et al., 201337 | 4,36 | 1 | Tendinosis y roturas parciales. Dolores crónicos de hombro | PRP vs. control. Inyección subacromial ECO-guiada+ejercicios | 12 meses | 40 | Sin diferencias estadísticamente significativas entre los 2 grupos |
| Antuña et al. 20138 | 0,65 | 2 | MR reparado, roturas masivas | PRF (VivostatR) vs. control. Intraoperatorio | 24 meses | 28 | Sin diferencias estadísticamente significativas entre los 2 grupos |
| Ruiz-Moneo et al., 201338 | 3,2 | 1 | MR reparado, roturas completas (doble fila) | PRGF vs. control. Intraoperatorio | 12 meses | 63 | Sin diferencias clínicas ni radiológicas estadísticamente significativas entre los 2 grupos |
| Scarpone et al., 201339 | – | 4 | Tendinopatía de manguito resistente a fisioterapia y corticoides | Inyección ECO-guiada de PRP+xilocaína. No grupo de comparación | 12 meses | 18 | PRP mejora la tendinopatía de manguito resistente al tratamiento |
FI: factor de impacto; L-PRF, leukocyte- and platelet-rich fibrin; MR: manguito de los rotadores; N: número de pacientes; NE: nivel de evidencia científica; PRF: Platelet Rich Fibrin; PRP: plasma rico en plaquetas; SSA: síndrome subacromial; seg.: seguimiento; sem: semanas.
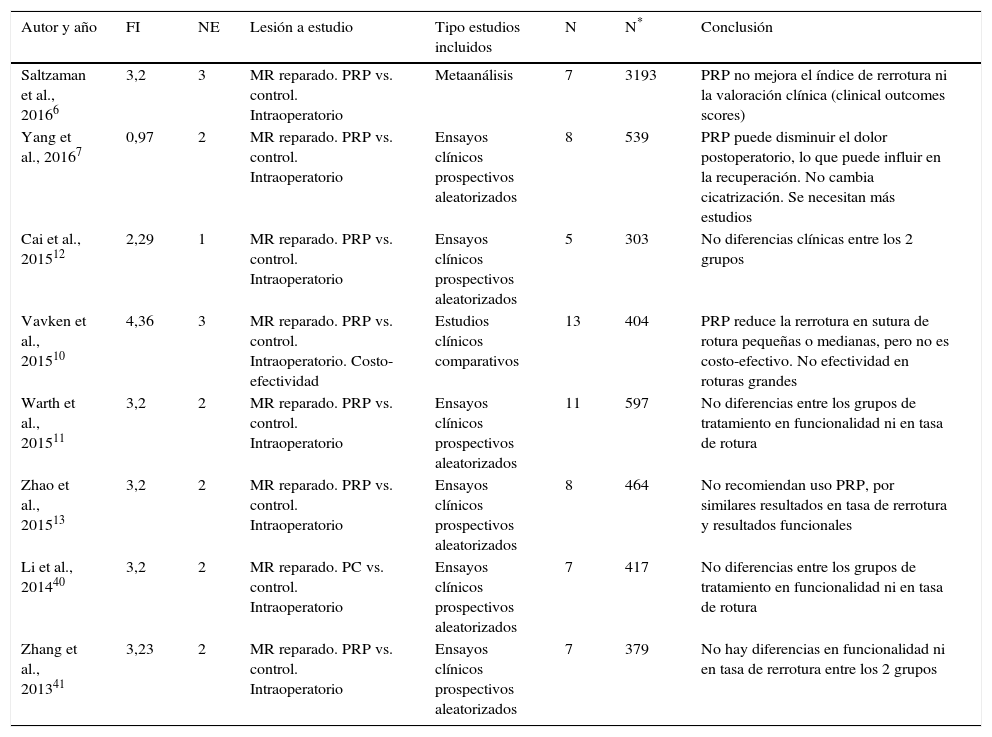
Se han incluido ocho metaanálisis, y en todos se presentan los resultados del uso de PRP en comparación con un grupo control. Algunos estudios clínicos revisados en este trabajo en el apartado anterior están incluidos en estos metaanálisis (tabla 4). Seis de los trabajos tienen un nivel de evidencia científica 1 o 2, y los dos restantes tienen un nivel 3. Todos estos metaanálisis están publicados en revistas incluidas en el JCR del año 2014. El factor de impacto medio de las revistas en que están publicados estos artículos es de 2,96 (rango: 0,97–4,36). Todos los estudios presentan una comparación de la utilización de PRP frente a control en manguito de los rotadores reparado. Se incluyen una media de 8,25 estudios en cada metaanálisis (rango 5-13), con una media de 787 pacientes (rango 303-3193). De los ocho metaanálisis, seis no encuentran diferencias estadísticamente significativas entre el grupo de pacientes tratados con PRP y el grupo control. Los otros dos estudios presentan resultados positivos parciales (respecto al dolor o a la tasa de rerrotura en roturas pequeñas o medianas). Solo hay un artículo que incluye un estudio económico, y concluye que, a pesar de que en roturas pequeñas o medianas los resultados con PRP son superiores al control, su aplicación no es costo-efectiva y en las roturas grandes no hay diferencias entre el grupo con PRP y el grupo control10).
Metaanálisis
| Autor y año | FI | NE | Lesión a estudio | Tipo estudios incluidos | N | N* | Conclusión |
|---|---|---|---|---|---|---|---|
| Saltzaman et al., 20166 | 3,2 | 3 | MR reparado. PRP vs. control. Intraoperatorio | Metaanálisis | 7 | 3193 | PRP no mejora el índice de rerrotura ni la valoración clínica (clinical outcomes scores) |
| Yang et al., 20167 | 0,97 | 2 | MR reparado. PRP vs. control. Intraoperatorio | Ensayos clínicos prospectivos aleatorizados | 8 | 539 | PRP puede disminuir el dolor postoperatorio, lo que puede influir en la recuperación. No cambia cicatrización. Se necesitan más estudios |
| Cai et al., 201512 | 2,29 | 1 | MR reparado. PRP vs. control. Intraoperatorio | Ensayos clínicos prospectivos aleatorizados | 5 | 303 | No diferencias clínicas entre los 2 grupos |
| Vavken et al., 201510 | 4,36 | 3 | MR reparado. PRP vs. control. Intraoperatorio. Costo-efectividad | Estudios clínicos comparativos | 13 | 404 | PRP reduce la rerrotura en sutura de rotura pequeñas o medianas, pero no es costo-efectivo. No efectividad en roturas grandes |
| Warth et al., 201511 | 3,2 | 2 | MR reparado. PRP vs. control. Intraoperatorio | Ensayos clínicos prospectivos aleatorizados | 11 | 597 | No diferencias entre los grupos de tratamiento en funcionalidad ni en tasa de rotura |
| Zhao et al., 201513 | 3,2 | 2 | MR reparado. PRP vs. control. Intraoperatorio | Ensayos clínicos prospectivos aleatorizados | 8 | 464 | No recomiendan uso PRP, por similares resultados en tasa de rerrotura y resultados funcionales |
| Li et al., 201440 | 3,2 | 2 | MR reparado. PC vs. control. Intraoperatorio | Ensayos clínicos prospectivos aleatorizados | 7 | 417 | No diferencias entre los grupos de tratamiento en funcionalidad ni en tasa de rotura |
| Zhang et al., 201341 | 3,23 | 2 | MR reparado. PRP vs. control. Intraoperatorio | Ensayos clínicos prospectivos aleatorizados | 7 | 379 | No hay diferencias en funcionalidad ni en tasa de rerrotura entre los 2 grupos |
FI: factor de impacto; MR: manguito de los rotadores; N: número de estudios incluidos; N*: número de pacientes totales; NE: nivel de evidencia científica; PC: concentrados de plaquetas; PRP: plasma rico en plaquetas.
Estudios clínicos estudiados incluidos en metaanálisis revisados
| Metaanálisis | Estudios clínicos que incluye el metaanálisis analizados en este trabajo |
|---|---|
| Yang et al., 20167 | Antuña et al., 20138; Malavolta et al., 201431; Ruiz Moneo et al., 201338 |
| Cai et al., 201512 | Malavolta et al., 201431; Weber et al., 201335; Jo et al., 201336 |
| Vavken et al., 201510 | – |
| Warth et al., 201511 | Antuña et al., 20138; Malavolta et al., 201431; Jo et al., 201336; Ruiz Moneo et al., 201338 |
| Zhao et al., 201513 | Jo et al., 201336; Weber et al., 201335; Ruiz Moneo et al., 201338 |
| Li et al., 201440 | Antuña et al., 20138; Weber et al., 201335; Ruiz Moneo et al., 201338 |
| Zhang et al., 201341 | Antuña et al., 20138; Weber et al., 201335 |
De los 25 trabajos que presentan resultados de pacientes (17 estudios clínicos –tabla 2– y 8 metaanálisis –tabla 3–), 19 presentan resultados comparativos de la aplicación de PRP en comparación con un grupo control en manguito de los rotadores reparado artroscópicamente (11 de los 17 estudios clínicos y los 8 metaanálisis). El 79% de los estudios no encuentran diferencias estadísticamente significativas entre los 2 grupos. Solo un trabajo encuentra que en el grupo en el que se aplicó PRP hay una mejor cicatrización y una menor tasa de rerrotura (en roturas grandes o medianas)27. Otros tres trabajos encuentran resultados positivos parciales con la aplicación de PRP: uno muestra menor tasa de rerrotura en roturas pequeñas o medianas (no en las grandes)10; otro indica que en el grupo de PRP hay menor dolor postoperatorio (aunque concluye que se necesitan más estudios)7 y un tercer trabajo concluye que en el grupo de PRP hay una mejor estructura de la reparación, aunque no encuentran diferencias en la funcionalidad36.
DiscusiónLa utilización del plasma rico en plaquetas en la patología del manguito de los rotadores es un tema de máxima actualidad, como lo demuestran los 35 artículos originales publicados sobre este tema desde 2013 hasta el 18 de enero de 2016 (en revistas indexadas en Pubmed). Si se analizan los trabajos que se han descartado para hacer esta revisión sistemática (fig. 1), se encuentran 20 revisiones publicadas al respecto de este tema en el mismo período, un editorial y 7 cartas al editor. Esto, además de indicar que es un tema muy actual, indica que suscita un nivel elevado de polémica o al menos de opiniones contrapuestas42,43. Especial interés está promoviendo la utilización de PRP en manguito de los rotadores roto y reparado, ya que se han publicado 19 trabajos sobre este tema, que suponen un 76% de los trabajos clínicos.
El PRP ha tenido muy buenos resultados en los estudios de laboratorio, pero estos resultados empeoran drásticamente cuando se intenta trasladar su utilización a la práctica clínica. El PRP ha demostrado ampliamente en estudios in vitro que tiene un efecto anabólico y que produce aumento en la multiplicación celular y en la expresión de colágeno y proteoglicanos por los tenocitos15,22,23. Asimismo el PRP ha demostrado claramente su superioridad respecto al grupo control en los modelos de rotura de manguito de los rotadores en animales (tanto si la rotura estaba reparada como si no). La mayoría de estos trabajos presentan estudios biomecánicos e histológicos que refuerzan sus conclusiones16–21. Existen varias causas que podrían explicar por qué los resultados obtenidos en estos estudios de laboratorio no están teniendo una correlación en los estudios clínicos. En primer lugar, en los modelos animales se utilizan individuos jóvenes y sanos (por tanto con una muy buena calidad del tejido tendinoso) sobre los que se practica una rotura del tendón controlada (en todos los sujetos la misma) e, inmediatamente, se realiza la sutura y/o la administración de PRP. Por el contrario, los pacientes que sufren una rotura del manguito de los rotadores presentan una gran heterogeneidad en las roturas; habitualmente son individuos en los que se ha producido una rotura en unos tendones degenerados o castigados con anterioridad y además, no siempre se realiza la reparación y/o la administración de PRP en el momento de la rotura, sino que hasta el tratamiento pueden transcurrir semanas o meses. En segundo lugar, ha de valorarse que los estudios de laboratorio se hacen con un tiempo de seguimiento medio de 5,75 semanas, mucho más reducido (más de 9 veces menos) que el de los estudios clínicos (13,15 meses). Esto podría indicar que el PRP podría tener un efecto positivo en las primeras semanas, pero que este efecto se pierde, o al menos el resultado se iguala con el paso del tiempo, como apunta alguno de los estudios clínicos revisados26. En varios estudios de laboratorio, al PRP se han unido otras sustancias para potenciar su acción: bioactive glass (BG)17, bone morphogenetic protein–13 (BMP-13)18, self-assembled peptide (SAP)16, espongostán20 y parche de colágeno porcino21. Que haya 6 estudios de laboratorio con 5 adyuvantes diferentes (uno sin adyuvante), y además que ninguno de los estudios clínicos revisados utilice ninguno de estos adyuvantes, no permite establecer cuál de ellos es mejor o cuál podría tener buen resultado en estudios clínicos. Solo una de las preparaciones de PRP utilizada en uno de estos estudios de laboratorio20ha sido utilizada también en alguno de los estudios clínicos analizados24,32,37, obteniéndose buenos resultados en el estudio de laboratorio20 y sin diferencias en los estudios clínicos24,32,37. Por último, la mayoría de los estudios de laboratorio que presentan resultados positivos sobre una rotura, realizan test histológicos y test biomecánicos a las piezas tras el sacrificio del animal16–21, mientras que los resultados de los estudios clínicos se basan en su mayoría en exploración física, test funcionales o pruebas de imagen (en la mayoría de los casos, resonancia magnética). Cabría pensar que la histología y los test biomecánicos ex vivo tienen una escasa relación con la funcionalidad real del hombro. Para poderse comparar adecuadamente, debería medirse la funcionalidad del hombro en los animales antes de sacrificarlos o poder realizar análisis histológicos en los humanos con el manguito reparado (lo que puede resultar difícil y tener conflictos éticos en la práctica clínica, ya que hacer una biopsia es una prueba diagnóstica invasiva y que puede tener complicaciones).
En estudios en humanos in vivo que comparan el uso de PRP con un grupo control, el 75% concluyen que no encuentran diferencias estadísticamente significativas entre los 2 grupos, y aumenta hasta el 79% si analizamos solo los estudios que presentan resultados en manguito de los rotadores reparado6–8,10–13,27–33,35,36,38,40,41. Algunos autores encuentran resultados positivos o parcialmente positivos en algún aspecto o en algún tipo de lesión concreta: mejor estructura de la reparación36, menor dolor postoperatorio7, menor tasa de rerroturas en roturas pequeñas o medianas10, mejor cicatrización y menor tasa de rerrotura en roturas grandes o medianas27. Hay que destacar que estos resultados positivos no son constantes en los trabajos presentados por los diferentes autores. Solo un artículo encuentra mejoría en el dolor, mientras que los demás no encuentran mejoría7. Un trabajo presenta buenos resultados en roturas grandes o medianas27, mientras que otro trabajo encuentra beneficio en roturas pequeñas o medianas, pero no en las grandes10. Todo ello evidencia que por algún motivo no identificado (tipo de rotura, preparación o forma de administración de PRP, adyuvantes utilizados, momento de la administración, etc.), no hay concordancia entre los escasos resultados positivos observados en los diferentes estudios clínicos, habiéndose observado incluso resultados contradictorios. Los 5 estudios que han encontrado resultados positivos o parcialmente positivos utilizan preparaciones de PRP diferentes y protocolos de administración diferentes26,27,34,36,39, por lo que no se puede establecer con qué preparación de PRP o con qué protocolo de administración se logran mejores resultados. Además Valken et al.10 realizan un estudio de costo-efectividad, y concluyen que el uso de PRP no es costo-efectivo, ni siquiera en el grupo de roturas en que es eficaz (roturas pequeñas y medianas).
En los trabajos en los que se estudia la aplicación de PRP en tendinopatías o en roturas parciales sin reparación del manguito, los resultados tampoco son constantes, encontrándose en algunas series mejoría con PRP34,39. En otros trabajos no se encuentran diferencias estadísticamente significativas24,25,37 y en otro se encuentran resultados solo parcialmente positivos (beneficio temprano, sin diferencias a medio y largo plazo)26.
Es importante tener en consideración que, en los distintos estudios, el PRP se prepara de manera diferente, con protocolos distintos, o con adyuvantes distintos. Los estudios de laboratorio han demostrado que los efectos del PRP varían en relación con el medio utilizado para su preparación14 o a los coadyuvantes que se utilizan16–18,20,21. Por ello, a la hora de diseñar un protocolo para un estudio clínico o de utilizar PRP en los pacientes se debería tener en cuenta la forma de preparar el PRP, la forma de aplicación, y si es necesario utilizar conjuntamente algún adyuvante.
ConclusionesEl presente trabajo muestra que no existen evidencias científicas y/o clínicas sólidas para el uso de PRP en el tratamiento de la patología del manguito de los rotadores en la práctica clínica habitual. Antes de su uso generalizado se necesitarían más estudios que definieran en qué tipos de lesión del manguito pudiera ser útil la aplicación de PRP, cómo debería prepararse y aplicarse el PRP y si fuera necesario utilizar conjuntamente algún tipo de adyuvante. Además se debería objetivar de forma precisa cómo mejora (si es que lo hace) el PRP la lesión del manguito (de una manera constante y reproducible): tiempo de cicatrización, calidad del tejido, dolor, funcionalidad, etc., y por último, si se demostrara que el PRP es eficaz, habría que definir si su utilización es costo-efectiva.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.