La asociación de neumonía aspirativa y síntomas digestivos es frecuente en el paciente geriátrico y habitualmente se atribuye a afecciones acompañantes, como enfermedad cerebrovascular o demencia, como causas más frecuentes. Presentamos el caso de una paciente de 90 años de edad, con desnutrición asociada a disfagia progresiva y episodio de neumonía aspirativa debida a divertículo de Zenker, en la que se optó por el tratamiento quirúrgico. Se realiza una revisión de esta afección y un análisis de la toma de decisión de la indicación quirúrgica en el anciano con demencia.
The association between aspiration pneumonias and digestive symptoms is frequent in geriatric patients and is usually attributed to comorbidity, being the most frequent causes cerebrovascular disease or dementia. We present the case of a 90-year-old woman, with malnutrition associated with progressive dysphagia and episodes of aspiration pneumonia, due to Zenker’s diverticulum, which was treated surgically. We provide a review of this disease and analyze the criteria that can be applied when considering surgical indication in the oldest-old with dementia.
Las neumonías aspirativas se asocian a una alta morbimortalidad hospitalaria, especialmente en los más ancianos, con tasas de hospitalización de hasta 11-12 veces mayor que en adultos jóvenes, y tasa de mortalidad de 16-33%1. En ellas es fácil atribuir los síntomas referidos al aparato digestivo alto a procesos frecuentes en el paciente geriátrico, como son enfermedad cerebrovascular, demencia y alteraciones motrices esofágicas asociadas al envejecimiento, entre otras, que hacen que se puedan pasar por alto otras afecciones potencialmente graves en pacientes especialmente vulnerables, con el correspondiente riesgo de incremento de discapacidad, morbimortalidad y coste.
Por ello, en estos pacientes es clave la minuciosa recogida de síntomas en la historia clínica para confirmar la sospecha clínica y realizar una toma de decisiones riesgo-beneficio en el tratamiento curativo independiente de la edad. Presentamos el caso de una paciente de 90 años con dependencia funcional moderada y demencia vascular leve-moderada, que ingresó por neumonía aspirativa con disfagia.
CASO CLÍNICOPaciente de 90 años, que ingresó procedente de la urgencia hospitalaria en la unidad geriátrica de agudos del servicio de geriatría, por fiebre, taquipnea y con importante deterioro del estado general. La familia refirió una disminución progresiva de la ingesta, con episodios frecuentes de atragantamientos y, en ocasiones, regurgitación, con disfagia mixta (sólidos y líquidos) de varios años de evolución; el cuadro se había incrementado en los últimos meses, y especialmente en las últimas semanas, hasta presentar una intensidad severa en los últimos días.
Como antecedentes personales presentaba: hipertensión arterial, enfermedad cerebrovascular con accidente cerebrovascular en el territorio de la arteria cerebral media, con hemiparesia leve derecha y demencia vascular en estadio moderado Beriatric Depression Scale (GDS) 4, hacía 2 años. La paciente había sido diagnosticada más de 3 años antes de divertículo de Zenker.
Valoración geriátrica- −
Funcional: CRF:3 (deambulaba con supervisión y mínima ayuda de una persona); índice de Barthel 70 (ayuda baño, vestido, escalones, ir al retrete; mínima ayuda deambulación, traslado cama-sillón; sin incontinencia, come y se asea sola).
- −
Mental: Cruz Roja Mental (CRM): 3/5, MEC Mini Examen Cognoscitive: 16. Sin trastorno afectivo.
- −
Social: vive con su hija y tiene buen apoyo sociofamiliar. Tratamiento: enalapril, ácido acetilsalicílico, omeoprazol.
En la exploración destacó: fiebre de 38°C, taquipnea, somnolencia, deshidratación de mucosas; en la boca aparecían restos alimentarios junto con signos de desnutrición y sibilancias bibasales en la auscultación. La radiografía de tórax confirmó la existencia de neumonía bibasal. En la gasometría arterial basal destacó una PO2 de 54,5mmHg, con una saturación de oxígeno del 90%. En la analítica presentaba: leucocitos, 15.300/pl (85% segmentados); hemoglobina, 10g/dl; hematocrito, 31%; creatinina, 3,5mg/dl; Na, 151mEq/l; proteínas totales, 5,9g/dl, y albúmina 2,4g/dl. Se estableció el diagnóstico de neumonía aspirativa con deshidratación, insuficiencia renal aguda prerrenal y anemia normocítica normocrómica en el contexto de una malnutrición proteicocalórica moderada-severa.
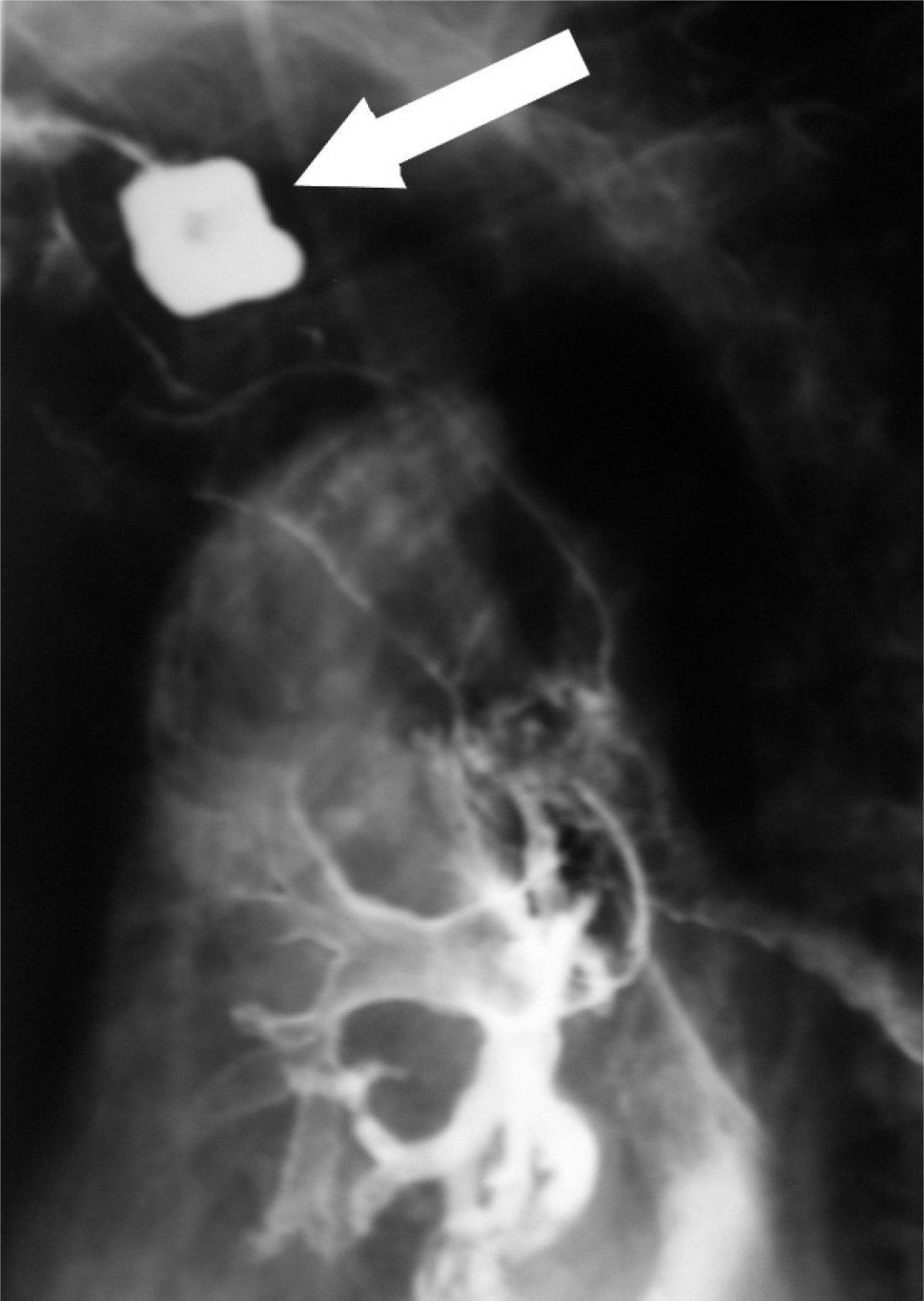
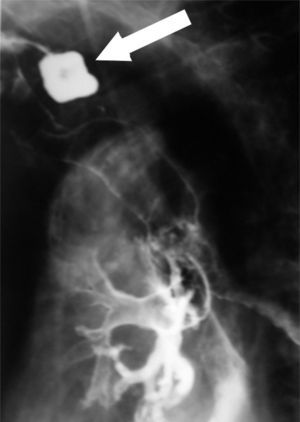
Al ingreso se inició tratamiento con oxígeno, broncodilatadores y antibioterapia empírica con buena evolución clínica, radiológica, analítica y gasométrica. Ante el cuadro de disfagia intensa se inició tratamiento con nutrición parenteral, y se realizó un tránsito esófago-gastroduodenal, que evidenció un divertículo de unos 3cm de diámetro en la unión faringoesofágica, de crecimiento posterolateral izquierdo. El divertículo se rellenó de contraste, que permanentemente osciló entre éste y la cavidad oral, pasó al árbol bronquial y se dibujó el broncograma (fig. 1).
Se decidió, de forma conjunta con el servicio de cirugía general y tras informar a los familiares y obtener su consentimiento, realizar una intervención quirúrgica. Una vez estabilizada la paciente, se llevó a cabo la intervención quirúrgica programada; se realizó una diverticulectomía con miotomía del músculo cricofaríngeo. Al tercer día de la intervención se inició tolerancia oral progresiva y se pautó tratamiento con diuréticos a dosis bajas por insuficiencia cardíaca leve. Se dio de alta al domicilio y se realizó con seguimiento por el equipo de asistencia geriátrica domiciliaria (AGD) del servicio de geriatría. En la pieza quirúrgica remitida al servicio de anatomía patológica no había signos histológicos de malignidad.
Tras más de 3 años, la paciente no ha presentado ningún ingreso hospitalario ni episodios de neumonías por aspiración, con alimentación oral con dieta por turmix. Ha sido seguida por su médico de atención primaria, con apoyos puntuales de nuestro equipo de AGD. Su afección cerebrovascular de base ha progresado con un nuevo accidente cerebrovascular, con demencia vascular severa GDS 7 y Functional Assesment Stagine Tool (FAST) 7a.
DISCUSIÓNEl divertículo faringoesofágico posterior o divertículo de Zenker fue descrito por primera vez por el cirujano inglés Ludlow2 en 1769, tras el hallazgo en una necropsia, aunque debe su nombre al patólogo alemán Zenker, que publicó, junto con Ziemssen, una serie de casos en 18773. El divertículo de Zenker es la variedad más frecuente de divertículo esofágico. Aunque es una alteración poco frecuente, con una prevalencia en la población general del 0,002-0,11% y que se presenta con mayor frecuencia en varones entre la séptima y octava décadas de la vida4,5.
El divertículo de Zenker es un seudodivertículo por pulsión ya que únicamente está formado por mucosa y submucosa que protruye en una zona débil de la unión faringoesofágica denominada dehiscencia de Killian. Esta se sitúa en la línea media de la pared posterior de la hipofaringe y está limitada por su parte superior por las fibras oblicuas del músculo constrictor inferior de la faringe y el esfínter esofágico superior, en la parte inferior, que corresponde anatómicamente con el músculo cricofaríngeo.
A pesar del tiempo transcurrido desde su descripción, la fisiopatología primaria no se conoce; por ello, se han propuesto múltiples teorías para explicar su formación6,7. La mayoría de los autores coincide en que, ya sea por alteraciones estructurales o fisiológicas del músculo cricofaríngeo, se produce un aumento de presión sobre la pared posterior de la faringe que causa una herniación de la mucosa y submucosa a través de la zona débil muscular y origina el divertículo, que irá creciendo distalmente. Este saco diverticular se localiza entre el esófago y la columna vertebral; por ello, cuando se llena, puede dificultar el tránsito esofágico debido a la compresión extrínseca y ocasionar disfagia. Además, la situación del cuello del divertículo por encima del músculo cricofaríngeo favorece la posibilidad de aspiración del contenido del saco cuando éste se vacía.
El diagnóstico de sospecha debe establecerse ante cualquier paciente anciano con clínica de disfagia alta, sialorrea, deglución ruidosa, regurgitación no ácida a la boca, halitosis, sensación de cuerpo extraño y episodios recurrentes de atragantamiento. Pueden aparecer síntomas relacionados con microaspiraciones, como tos irritativa sincopal o sibilancias, entre otros. En ocasiones, los pacientes, para facilitar la deglución, vacían el divertículo con maniobras de provocación de la tos o realizando compresión manual a nivel cervical izquierdo. En los divertículos grandes podemos encontrar pérdida de peso, con desnutrición y astenia secundarios a la disfagia producida por el divertículo8,9. Además, pueden aparecer complicaciones pulmonares, como neumonías y abscesos pulmonares debido a cuadros de broncoaspiración. El diagnóstico definitivo se establece con un esofagograma. La manometría y la endoscopia no tienen un valor importante en el diagnóstico, e incluso pueden causar iatrogenia por la posibilidad de perforación del divertículo.
El tratamiento del divertículo de Zenker es quirúrgico, y todos los pacientes sintomáticos deben considerarse candidatos a la cirugía, independientemente del tamaño del divertículo10. Los trastornos nutricionales y las complicaciones respiratorias no sólo no son una contraindicación, sino que son un argumento más a favor de la cirugía11,12. Como es habitual en el ámbito geriátrico, la edad tampoco debe contraindicar la intervención; la indicación quirúrgica se establece en relación con los riesgos/beneficios con la valoración geriátrica como herramienta básica de toma de decisiones. Algunos autores muestran series con resultados de hasta un 94 % de buenos resultados sin mortalidad operatoria en pacientes mayores de 75 años5,13,14. Otras indicaciones quirúrgicas del divertículo de Zenker son la presencia de carcinoma en el saco diverticular, situación extremadamente rara, o la presentación de perforación, ya sea instrumental o secundaria a un cuerpo extraño.
La cirugía consistirá en una miotomía del músculo cricofaríngeo, asociado a resección o pexia del saco diverticular15. La consecuencia de la miotomía es el descenso de la presión basal del esfinteresofágico superior, lo que favorece la apertura del esfínter y disminuye la resistencia al flujo transesfinteriano. Los resultados publicados de la cirugía son, en general, excelentes, con una mortalidad prácticamente nula y una morbilidad baja, incluso en los pacientes de edad más avanzada (mayores de 85 años). Una revisión de la Clínica Mayo, en casi 900 pacientes intervenidos mediante diverticulectomías, publica unos resultados satisfactorios en el 93% de los pacientes, con una mortalidad postoperatoria del 1,2% y una recurrencia de la disfagia del 3,6%12.
Como alternativa a la cirugía en pacientes de alto riesgo quirúrgico y en centros con experiencia, puede considerarse el tratamiento endoscópico, pero exige un alto grado de destreza endoscópica y aún no se dispone de ensayos clínicos prospectivos y comparativos con la técnica quirúrgica publicados a favor del tratamiento endoscópico9,16.
En los pacientes que rechacen el tratamiento quirúrgico o endoscópico, o en los casos de justificada limitación del esfuerzo terapéutico, podremos actuar mediante medidas dietéticas que mejor se adapten a la intensidad de la disfagia y a la tipología del paciente, asumiendo el riesgo de complicaciones debidas a esos procedimientos no resolutivos. Ni la sonda nasogástrica ni la gastrostomía percutánea previenen la neumonía aspirativa.
En la paciente de 90 años de edad con neumonía por aspiración y disfagia severa con desnutrición moderada-grave por divertículo de Zenker de nuestro caso, se optó por el tratamiento quirúrgico, por los beneficios clínicos (disminución del riesgo de desnutrición y de episodios de aspiración, junto a bajo riesgo de la técnica quirúrgica y de complicaciones postoperatorias, a pesar de la edad avanzada y la demencia) y, con ello, la mejoría que suponía en la calidad de vida en una persona con dependencia funcional y demencia moderada. Además, se consideró que la corrección quirúrgica en el divertículo de Zenker, al ser un tratamiento definitivo, seguro y efectivo, disminuiría el coste sanitario, al disminuir el riesgo de hospitalización por neumonía aspirativa, especialmente en este paciente con enfermedad de base incapacitante y progresiva.