INTRODUCCIÓN
El envejecimiento progresivo de la población española está teniendo importantes repercusiones en el sistema sanitario. De hecho, en España, la población > 65 años ha pasado a ser del 11,24% en 1981 al 16,89% en 2001. Esta población es una gran consumidora de recursos sanitarios1.
La expectativa vital limitada, la incapacidad física y el deterioro mental de muchos pacientes se conjugan, en distinto grado, con la agresividad del procedimiento y las expectativas de su beneficio a la hora de tomar la decisión de llevarlo a término2,3. En los casos en los que el paciente no está capacitado para tomar una decisión acerca del grado de intervención diagnóstica o terapéutica4 es necesario discutir con la familia la conveniencia de realizar ciertas intervenciones, y muchas veces es la opinión de ésta la que prevalece. A pesar de que se trata de un problema clínico cotidiano, resulta sorprendente la escasez de trabajos sobre el tema, en particular de estudios en los que esté recogida la opinión de las familias en las decisiones terapéuticas de los pacientes con un deterioro importante5.
Hemos diseñado el presente trabajo para valorar el grado de intervención diagnóstica y terapéutica considerado adecuado por las familias de los pacientes ancianos con distintos grados de demencia o incapacidad.
PACIENTES Y MÉTODO
Se trata de un estudio piloto observacional realizado en un hospital universitario de segundo nivel que atiende un área de 220.000 habitantes y donde están ubicadas 35 residencias de ancianos. Se recogieron de forma prospectiva los datos de todos los pacientes > 75 años que fueron ingresados en un sector de la unidad de medicina interna por cualquier causa durante el mes de junio de 2002.
En el momento del ingreso, el personal de enfermería distribuyó una encuesta entre los familiares del paciente en la que de forma anónima y voluntaria se invitaba al familiar a evaluar, en una escala ordinal, su opinión acerca de la conveniencia de realizar ciertas maniobras diagnósticas y terapéuticas (tabla 1) al paciente; asimismo, también se recogían datos epidemiológicos: edad, sexo, domicilio habitual y grado de parentesco. La encuesta era autoadministrada (véase anexo). Se puntuó del 1 al 4 en función del acuerdo expresado con cada una de las intervenciones (nunca, algunas veces, la mayoría y siempre). La encuesta se entregó con la indicación de que se devolviera lo antes posible, pero se recogió e incluyó en el estudio en todos los casos, incluso cuando la devolución por parte de las familias se retrasó unos días. Hubo 7 familias correspondientes a 7 pacientes que rehusaron participar.
Asimismo, el médico responsable del paciente realizó un test de Barthel referido a la situación del paciente antes del ingreso para valorar la incapacidad física, así como un test del informador para evaluar el grado de demencia5,6. El test del informador puntúa de 51 a 85 (demencia grave) y se consideró que había demencia cuando se superaban los 65 puntos6. En cuanto al índice de Barthel, se consideraron incapacitados los pacientes que obtuvieron una puntuación ≤ 30.
Los resultados se expresan como media ± desviación estándar (DE) o mediana para las variables continuas, y como porcentajes para las variables cualitativas. Estas últimas se comparan con el test de la χ2 y el test de Fischer cuando la frecuencia esperada es < 5, y las variables cuantitativas con el test de la t de Student.
Se realizó un análisis de regresión múltiple tomando como variables dependientes la opinión acerca de cada una de las intervenciones diagnósticas o terapéuticas, como variables independientes el test del informador y el índice de Barthel, y como variables control el grado de parentesco, el tipo de domicilio habitual, el hecho de vivir en una residencia, el momento de devolver la encuesta y el término de interacción del test del informador con el índice de Barthel.
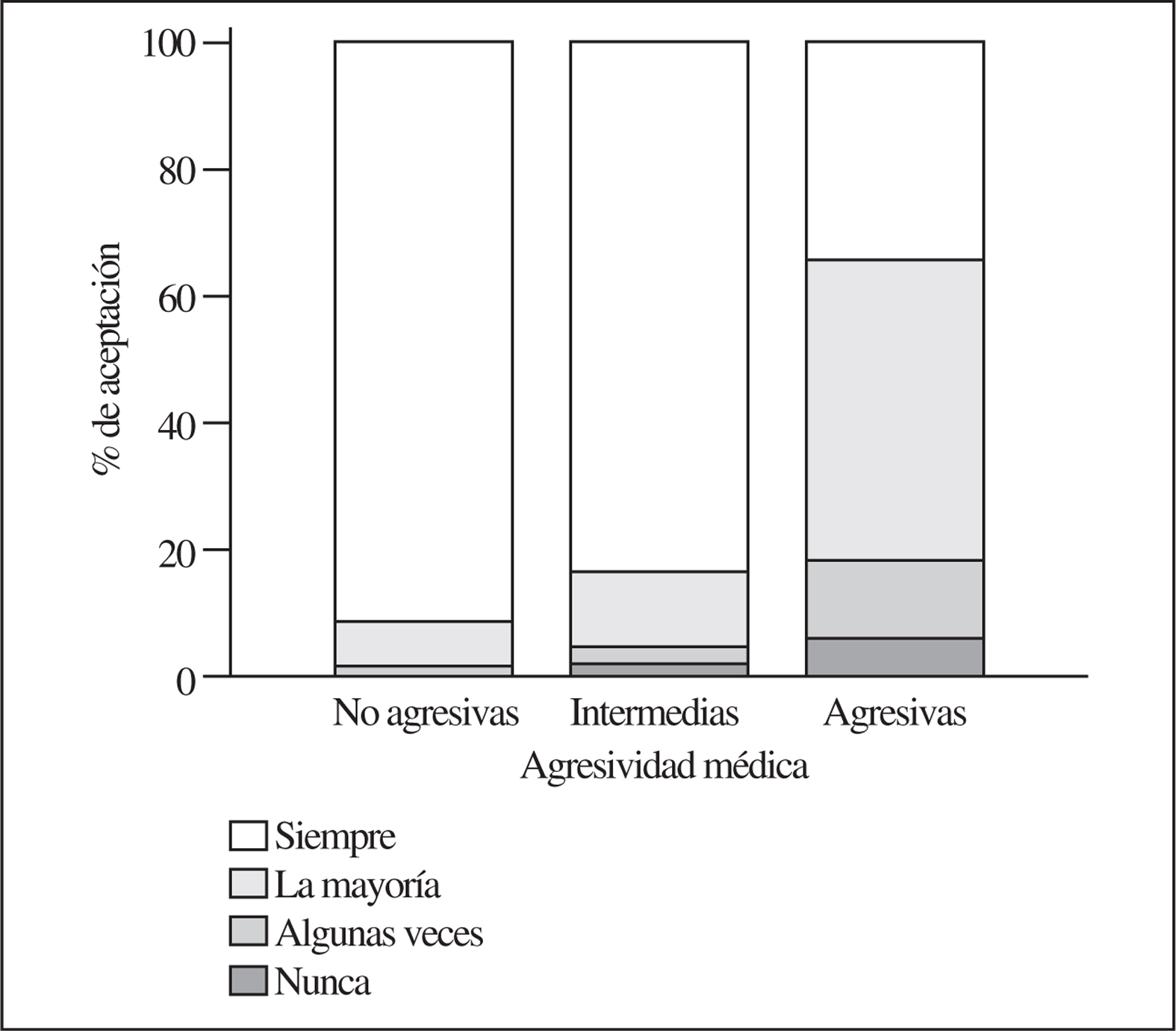
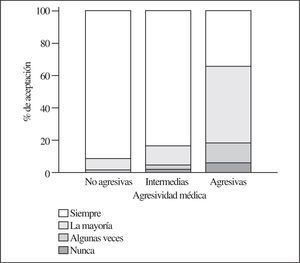
Posteriormente (tras un primer análisis de los datos) se realizó un nuevo análisis en el que se agruparon las distintas intervenciones en 3 grupos según el porcentaje de acuerdo para su realización alcanzado en la encuesta: a) agresivas (reanimación, punción y colocación de sonda nasogástrica), en las que el porcentaje de acuerdo para realizarlas siempre era < 50%; b) intermedias (pruebas de imagen, transfusión y uso repetido de ciclos antibióticos por vía intravenosa) si el porcentaje estaba entre el 51 y el 85%, y c) no agresivas (uso de sueros, oxígeno y analgesia), en las que el porcentaje era > 85% (fig. 1) . Los resultados se compararon mediante la prueba de Friedman.
RESULTADOS
Durante el período del estudio se recogieron datos de todos los pacientes > 75 años que ingresaron en el servicio de medicina interna, con un total de 115 pacientes. La edad media de los pacientes fue de 84,4 ± 5,3 años y el 68% eran mujeres.
La puntuación media obtenida en el índice Barthel fue de 51,1 ± 37,4 y 30 pacientes tuvieron una puntuación < 30. Respecto al test del informador, la puntuación media fue 67,3 ± 15 puntos y 57 pacientes puntuaron > 65, lo que significa que un 49,5% pacientes tenía demencia grave.
El 45% de los familiares contestó a la encuesta en el momento del ingreso, y del 54% restante, la mayoría (48%) la contestó en el transcurso de los 2 días siguientes.
El grado de parentesco del familiar que contestó la encuesta se distribuyó de la siguiente manera: el 78% eran hijas, el 4% sobrinas, el 3% hermanas y el 15% otros familiares. Respecto a la distribución de la vivienda habitual, el 44% de los pacientes vivía en casa de algún familiar, el 28% en una residencia, el 11% en turno rotatorio entre varios familiares, el 11% vivía solo en su domicilio y el 6% en su domicilio con un acompañante.
En general, la voluntad de los familiares fue favorable a la realización de maniobras diagnósticas o terapéuticas, incluidas las agresivas (tabla 1). Globalmente, el porcentaje de familiares que deseaban realizar siempre cada una de las intervenciones se acercó al 80-85% en la mayoría, salvo en el caso de la reanimación cardiopulmonar, en la que el porcentaje bajó a un 38%, la punción diagnóstica, con un 40%, la colocación de sonda nasogástrica, con el 41%, y el uso de varios ciclos de antibióticos intravenosos, con el 49%. Sin embargo, cuando la opción era usar antibióticos 1 sola vez (un ciclo), el porcentaje subió a 80%.
Entre los familiares de los pacientes con demencia según el test del informador, el 47% deseó realizar una punción diagnóstica siempre, frente al 66% de los familiares en el caso de los pacientes sin demencia (p = 0,03). No hubo diferencias significativas en el análisis univariable en el resto de maniobras diagnósticas o terapéuticas entre el grupo de los familiares de pacientes dementes y no dementes (tabla 2). El análisis se realizó con otros puntos de corte de diagnóstico de demencia (entre 50-60) y los resultados fueron muy similares.
Respecto a los familiares de pacientes incapacitados (Barthel < 30), no se encontraron diferencias significativas en ninguna de las preguntas entre los pacientes incapacitados y los no incapacitados (tabla 2). Este resultado se mantuvo con distintos puntos de corte del cuestionario de Barthel (40 y 50).
No se encontraron diferencias al corregir por la edad y el sexo.
En el análisis de regresión múltiple, el hecho de devolver contestada la encuesta con demora (más de 24 h tras el ingreso) se asoció con una mayor voluntad de realizar pruebas diagnósticas no invasivas (+11,3%; p = 0,05) y recibir antibioterapia de forma repetida (+16,2%; p = 0,037). Del mismo modo, un aumento de 10 puntos en el test del informador disminuía las probabilidades de autorizar una transfusión en un 7,5% (p = 0,03), de autorizar punciones en un 6,7% (p = 0,031) y de querer usar sueros en un 4,2% (p = 0,078). Por último, el hecho de estar institucionalizado en una residencia de ancianos aumentó la probabilidad de que la familia autorizara la colocación de una sonda nasogástrica en un 2,7% (p = 0,02).
En el análisis post hoc, el 30% de los familiares estaba dispuesto a que se realizaran siempre las pruebas agresivas, el 82% a que se realizaran las pruebas intermedias y el 95% a que se realizaran siempre las no agresivas (p < 0,001).
Si se incluían en un análisis de regresión logística las variables del test del informador, el índice de Barthel y las pruebas agrupadas como agresivas, intermedias y no agresivas, la única variable asociada de forma significativa con la aceptación de la realización de pruebas fue la agresividad de la prueba diagnóstica.
DISCUSIÓN
En este trabajo se analiza un aspecto generalmente olvidado en las publicaciones sobre el tratamiento en el final de la vida: la opinión de los familiares. Nuestros resultados muestran que las familias de los pacientes ancianos de nuestra área son muy intervencionistas en general.
Esta actitud está en concordancia con la hallada en otro artículo recientemente publicado sobre pacientes que requerían ingreso en una unidad de cuidados intensivos, en el que pocos pacientes tenían un testamento vital explícito o verbalizado y los familiares fueron partidarios de utilizar medidas agresivas casi siempre7.
Otro aspecto llamativo en nuestro estudio es que hay pocas variaciones en el grado de intervención en presencia de las variables modificadoras. Es importante destacar el hecho de que la encuesta se administra al principio del ingreso y antes de haber recibido información médica detallada por parte del médico responsable de éste, lo que puede contribuir a que las expectativas de los familiares hacia la curación del paciente estén sobrestimadas. La información aportada por el médico y su forma de abordar el problema pueden ser fundamentales para modificar la actitud de la familia; de hecho, en un artículo en el que se analizaba la retirada de la ventilación asistida, Cook et al8 pusieron de manifiesto que la determinación o decisión del médico era la variable predictora más fuerte, por encima incluso de la edad y de la gravedad de la enfermedad8.
En otro estudio sobre la toma de decisiones en pacientes terminales no oncológicos se evidenció que se informaba más a los familiares de pacientes con demencia que con otras enfermedades, aunque en el trabajo no se valoraba la opinión de los familiares9.
Es posible que las intervenciones que las familias eran menos partidarias de realizar en nuestro trabajo sean las que a priori se pueden identificar como molestas o dolorosas para el paciente. En otros trabajos publicados sobre el tema, especialmente fuera de España, la gravedad de la demencia, así como la gravedad de la enfermedad de base, son variables importantes para retirar o no utilizar tratamientos agresivos10-12. Sin embargo, en los casos en los que los tratamientos que se van a aplicar tienen un riesgo nulo, la opinión puede ser contraria. En el artículo de Karlawish et al13, la mayoría de cuidadores (83%) fue partidaria de utilizar un medicamento que no tuviera ningún riesgo asociado, con el fin de disminuir la progresión de la demencia13. Aunque en nuestra serie prácticamente no se encontraron diferencias en un primer análisis, una vez agrupadas las variables sí se objetivó una tendencia significativa a eludir las intervenciones más agresivas en opinión de las familias (fig. 1).
Figura 1.Porcentajes de acuerdo para realizar pruebas agresivas (reanimación, punción y colocación de sonda nasogástrica), intermedias (pruebas de radiología, transfusión y uso de ciclos repetidos de antibióticos intravenosos) y no agresivas (sueros, oxígeno y analgesia).
Hay que tener en cuenta que el diagnóstico de demencia se ha realizado con un único test, lo que puede suponer una limitación del estudio. Sin embargo, la mayoría de los pacientes incluidos tenía una puntuación del test del informador > 65, cifra que se considera diagnóstica de demencia grave. Este punto de corte convierte la clasificación realizada en conservadora, ya que es posible que algunos pacientes clasificados como «sin demencia» tuvieran demencia no grave, pero permite hablar con seguridad de demencia en los etiquetados como tal.
Un aspecto novedoso de nuestro trabajo es la inclusión de preguntas sobre la utilización de antibióticos. Los antibióticos son uno de los recursos que los profesionales están menos dispuestos a desestimar3. En algunos trabajos se ha evidenciado que la supervivencia de los pacientes con demencias graves que presentaban fiebre no difería entre los que recibían antibiótico y los que no14. En nuestra serie, el 12% de los familiares estaría de acuerdo en desestimar la utilización de los antibióticos (tabla 1).
Otra de las limitaciones del trabajo es que no se tuvo en cuenta el nivel sociocultural de las familias encuestadas. En todo caso, los porcentajes son muy homogéneos, lo que sugiere que la inclusión del nivel socioeconómico hubiera aportado poca variación. Es necesario destacar, asimismo, que se trata de un estudio ciego, lo que elimina múltiples sesgos, y que las preguntas fueron autoadministradas de forma anónima.
A pesar de los esfuerzos realizados para asegurar que la respuesta a la encuesta anónima no se comunicara al médico responsable y, por tanto, no influyera en las decisiones sobre el paciente, es posible que algunas familias optaran por no descartar de entrada ningún tipo de intervención, sobrestimándose así su actitud intervencionista. La encuesta no se repitió durante el ingreso, por lo que no es posible determinar según nuestros datos si se hubiera producido algún cambio.
En resumen, nuestro trabajo llama la atención sobre la actitud a priori muy intervencionista de los familiares de pacientes con demencia e incapacidad de nuestra área. Asimismo, aborda un tema al que se enfrentan los profesionales médicos de forma cotidiana y que apenas ha sido estudiado de forma sistemática. Dado el creciente envejecimiento de nuestra población y debido los problemas inherentes a la agresividad de las medidas diagnósticas y terapéuticas, es necesario realizar más estudios para mejorar nuestro conocimiento sobre el tema.
ANEXO
1. Modelo de encuesta para los familiares
Esta encuesta forma parte de un trabajo en el que queremos saber la opinión de los familiares sobre cuáles son las pruebas que les parecería adecuado que se realizaran a un paciente anciano, en particular si tiene demencia. Se consulta a todas las familias de los pacientes que ingresan en esta Unidad y que son mayores de 75 años. Nos gustaría saber su opinión.
La encuesta es anónima, voluntaria y no tiene ningún valor a la hora de tomar decisiones médicas sobre su familiar. Lo que usted opine en esta encuesta no vincula para realizar o no realizar ninguna medida determinada; sólo queremos saber qué piensa.
Ni su identidad ni la de su familiar quedarán registradas en la encuesta ni en el trabajo, y el médico responsable no sabrá qué han contestado ustedes. Si usted rellena la encuesta, y después otro familiar también quiere hacerlo, no hay ningún inconveniente en que contesten una encuesta cada uno.
Si tiene cualquier duda acerca de la enfermedad de su familiar, las pruebas y tratamiento que se le van a aplicar, consúltela con su médico habitual, quien responderá gustosamente a todas sus preguntas. Esta encuesta no cambia para nada el proceso normal que se sigue con cualquier paciente.
Si no quiere participar, no hace falta que rellene la encuesta ni que siga leyendo. Si quiere participar, conteste a las preguntas que están a continuación, rellenando con un círculo la opción que le parece mejor en cada caso, o tachando la casilla correspondiente.
Me parecería adecuado que a mi familiar se le realizaran las siguientes pruebas o tratamientos:
1. Si presenta una parada cardíaca, que se le realicen maniobras de reanimación cardiopulmonar (masaje cardíaco) con intubación (colocación de un tubo por nariz o boca) y conexión a una máquina para respirar de forma artificial
5Siempre
4En la mayoría de circunstancias
3No sé
2Excepcionalmente
1Nunca
2. Si hay alguna sospecha de que puede tener otra enfermedad importante, que se le realice una maniobra diagnóstica invasiva, por ejemplo una broncoscopia (introducir un tubo por la nariz hasta llegar a ver los bronquios) para mirar el pulmón, una colonoscopia (colocar un tubo por el ano y progresar hasta el intestino) para mirar el intestino, o una punción de algún órgano como el hígado, el pulmón, etc.
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
3. Si se ha puesto más enfermo y no se sabe por qué, que se le realice un escáner o una resonancia si puede ayudar a saber qué le pasa
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
4. Si tiene anemia muy importante, que se le trasfunda sangre
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
5. Si tiene una infección importante, que reciba antibióticos por la vena durante unos días
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
6. Si tiene infecciones muy repetidas, que reciba antibióticos por la vena varias veces de modo repetido
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
7. Si no puede tragar de forma habitual, que se le coloque una sonda por la nariz que llegue al estómago (sonda nasogástrica) para la alimentación
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
8. Si respira con dificultad, que se le administre oxígeno con una mascarilla
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
9. Si está deshidratado y no puede tragar, que le administren sueros por la vena
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
10. Si parece que tiene dolor, que se le administren analgésicos o medicamentos para quitárselo
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
11. Si vuelve a tener un proceso parecido al que ha motivado el ingreso actual, preferería mantener a mi familiar en casa/residencia con una ayuda sanitaria
5Siempre
4En la mayoría de circunstancias
3 No sé
2Excepcionalmente
1Nunca
Qué grado de parentesco tiene usted con el paciente:
-- Hija/o l
-- Sobrina/o l
-- Hermana/o l
-- Otros (especificar) _________________________________________
-- Cuidadora/or habitual, pero no soy de su familia l
Dónde vive habitualmente el paciente:
-- Conmigo en casa l
-- Tenemos una persona que le cuida y está en su casa l
-- Se turna entre las casas de varios familiares l
-- Está en una residencia l