Introducción
En el ser humano, a lo largo de toda su existencia, la nutrición cumple una finalidad: el mantenimiento de la vida y disponibilidad de energía para el funcionamiento de órganos y sistemas. En la infancia, además, hay una exigencia peculiar y exclusiva: el crecimiento y el desarrollo. La alimentación del niño y el adolescente con diabetes debe ser equilibrada y semejante a los de iguales edad, sexo y entorno familiar y social1,2. El contenido energético, así como la distribución porcentual de proteínas, lípidos e hidratos de carbono (HC), y las necesidades de fibra, vitaminas y oligoelementos deberán ser adecuadas para satisfacer estas necesidades y, al mismo tiempo, respetar los hábitos familiares y culturales. Este aporte de nutrientes es primordial para lograr correctos desarrollo y crecimiento1-3. Sin embargo, el cumplimiento de la dieta por el paciente pediátrico diabético es, en muchas ocasiones, alarmantemente desequilibrado e inadecuado. Todo niño o adolescente diabético debería estar controlado por un profesional de dietética y nutrición que le realice controles frecuentes4-6.
Así pues, la alimentación del niño o el adolescente con diabetes debe cubrir las siguientes necesidades7-9:
- Permitir un desarrollo ponderal y de estatura adecuado, teniendo en cuenta que conllevará un aumento progresivo en las necesidades de insulina.
- Favorecer la normoglucemia y evitar hipoglucemias y grandes fluctuaciones.
- Ser equilibrada y variada.
- Ser realizable. La familia debe estar involucrada en la educación dietética.
- Huir de regímenes dietéticos estereotipados y restrictivos.
- Distribuirla en varias tomas al día (3-5 comidas) con suplementos puntuales de nutrientes según los incrementos de su actividad física.
- Evitar la aparición de complicaciones a corto y largo plazo.
La nutrición mediante el aporte de nutrientes plásticos, energéticos y no energéticos (vitaminas, oligoelementos, minerales, fibra y agua), junto con la actividad física y la insulinoterapia, es una factor determinante en la regulación de la glucemia7-11. La sincronía entre ingesta de nutrientes, necesidades de insulina, secreción de ésta, acción de sistemas de contrarregulación y metabolismo intermediario (glucogenogénesis, neoglucogénesis, glucogenólisis y lipólisis) que ocurren en el individuo no diabético es muy difícil de obtener en el paciente diabético, ya que está el riesgo tanto de hiperglucemia en las fases posprandiales y/o de ayuno como de hipoglucemia en las fases de ayuno. Sin embargo, dichas fluctuaciones han disminuido considerablemente con los análogos de insulina lentos (basales) y rápidos (bolos preprandiales)4,5,12.
Desarrollo en la adolescencia
La adolescencia es la época de la vida que marca la transición entre la infancia y el estado adulto. En esta etapa se da una maduración no sólo sexual (pubertad), sino también orgánica y psicológica. La OMS definió en 1986 la adolescencia como la época de la vida entre los 10 y los 19 años13. Sin embargo, la OMS añade que ese periodo de transición no puede describirse de forma universal, ya que hay numerosas diferencias interpersonales y también entre las diferentes sociedades. De esta forma, la OMS considera que la adolescencia se puede dividir en 3 etapas de desarrollo diferentes: la primera adolescencia o adolescencia temprana, que comprende de los 10/13 años a los 14/15 años; la segunda o adolescencia media, que comprende de los 14/15 a los 17 años, y la tercera o adolescencia tardía, que comprende de los 17 a los 21 años13. Etimológicamente, la palabra adolescere, en latín, significa estar creciendo1. Durante este periodo, el crecimiento más o menos uniforme de la infancia se altera de forma repentina, experimentando un aumento de la velocidad de crecimiento. Desde los 4 años los niños crecen 5-6 cm/año durante toda la infancia, antes de iniciar la pubertad el crecimiento se enlentece y en ella tienen el llamado "estirón puberal". Una vez llegada la pubertad la mujer alcanza una velocidad de aproximadamente 8 cm por año; el momento de máximo crecimiento es entre los 6 y 12 meses antes de la menarquia. En los varones la velocidad de crecimiento durante la pubertad es de unos 9 cm por año. El estirón se asocia con cambios hormonales, cognitivos y emocionales. El crecimiento somático en la pubertad es producto de la respuesta a los esteroides sexuales y también está regulado directamente por la liberación de hormona de crecimiento y somatostatina, la cual tiene un efecto inhibidor transitorio en la hipófisis, seguida por un rebrote de liberación de hormona de crecimiento. En la adolescencia se adquiere el 20% de la talla y el 50% del peso y la masa esquelética del adulto, y los órganos duplican su tamaño. Hay una gran demanda de macronutrientes y micronutrientes debida a las necesidades que comporta el rápido aumento del crecimiento físico y el desarrollo en un corto periodo. Entre los 10 y los 20 años los varones aumentan su masa magra corporal unos 35 kg y las mujeres, 19 kg14,15. La grasa representa el 19-23% del peso en las mujeres y desciende del 15 al 12% en los varones, por lo que al concluir la adolescencia los varones doblan a las mujeres en masa muscular y éstas a los varones en grasa. El mayor aumento de peso en los varones se da paralelamente al brote de crecimiento muscular y de la talla simultáneamente. En las mujeres, primero ocurre el brote máximo de talla y peso, y finalmente la velocidad de crecimiento en relación con la masa muscular16,17.
Cambios en el estilo de vida de los adolescentes
Durante la adolescencia acontecen cambios en el estilo de vida y en los hábitos dietéticos. La influencia de la familia es menor, disponen de más alimentos preparados, y empiezan a influir más las amistades (rechazan lo que sus amigos rechazan, y quieren hacer exactamente lo mismo que ellos). Se saltan comidas por monotonía, falta de tiempo o deseo de adelgazar, sobre todo omiten el desayuno, lo que puede disminuir la capacidad de atención en el horario escolar y el rendimiento físico18,19. Los adolescentes hacen comidas rápidas, hipercalóricas y bajas en micronutrientes. Son apetitosas, baratas, fáciles de preparar y están de moda. Toman snacks ricos en grasa y azúcar y bebidas o batidos que sustituyen al agua y la leche. Dichas bebidas tienen HC que favorecen la caries, son hipercalóricas, lo que contribuye al sobrepeso y la obesidad, tienen cafeína con efectos estimulantes en el sistema nervioso central (SNC) y también aditivos que pueden favorecer reacciones mediadas por inmunoglobulinas. Por otra parte, estas comidas hipercalóricas, si no contienen cantidades importantes de grasas saturadas y colesterol, pueden tener efectos positivos en adolescentes fuertes, muy activos o con grandes necesidades energéticas en el pico de crecimiento, y pueden ser un aporte extra de calcio, magnesio, hierro y vitamina B6. Otro aspecto a tener en cuenta en esta edad es el posible consumo de sustancias como la cafeína, el alcohol y el tabaco, que pueden alterar el apetito, el sabor y la absorción de determinados nutrientes y vitaminas. Además, hay que tener siempre en cuenta la importancia que en esta edad se da a la imagen corporal y la estética, y el miedo a engordar. En resumen, los adolescentes están tomando dietas hipercalóricas, con exceso de grasas, déficit de fibras y vitaminas y alimentos consumibles de forma rápida16,17.
Necesidades nutricionales y estilo de vida saludable
Las necesidades nutricionales deben ser individualizadas y variarán en función de16:
- La fase de crecimiento: según la velocidad de crecimiento, las necesidades nutricionales diferirán sustancialmente. En las niñas, la velocidad de crecimiento suele ser máxima a los 10,5-13,5 años y en los niños, a los 13-15 años.
- Peso-talla del sujeto: según el percentil peso-talla que tenga el sujeto, sus requerimientos nutritivos diferirán sustancialmente.
- El sexo: ambos sexos tienen comportamientos fisiológicos diferentes durante la pubertad. Como ya se ha comentado anteriormente, mientras las chicas crecen desde su comienzo y paralelamente al desarrollo mamario y alcanzan su máximo al llegar a la menarquia, los chicos empiezan cronológicamente más tarde, y no lo hacen con el inicio del desarrollo testicular que marca el inicio de la pubertad, sino que crecen posteriormente.
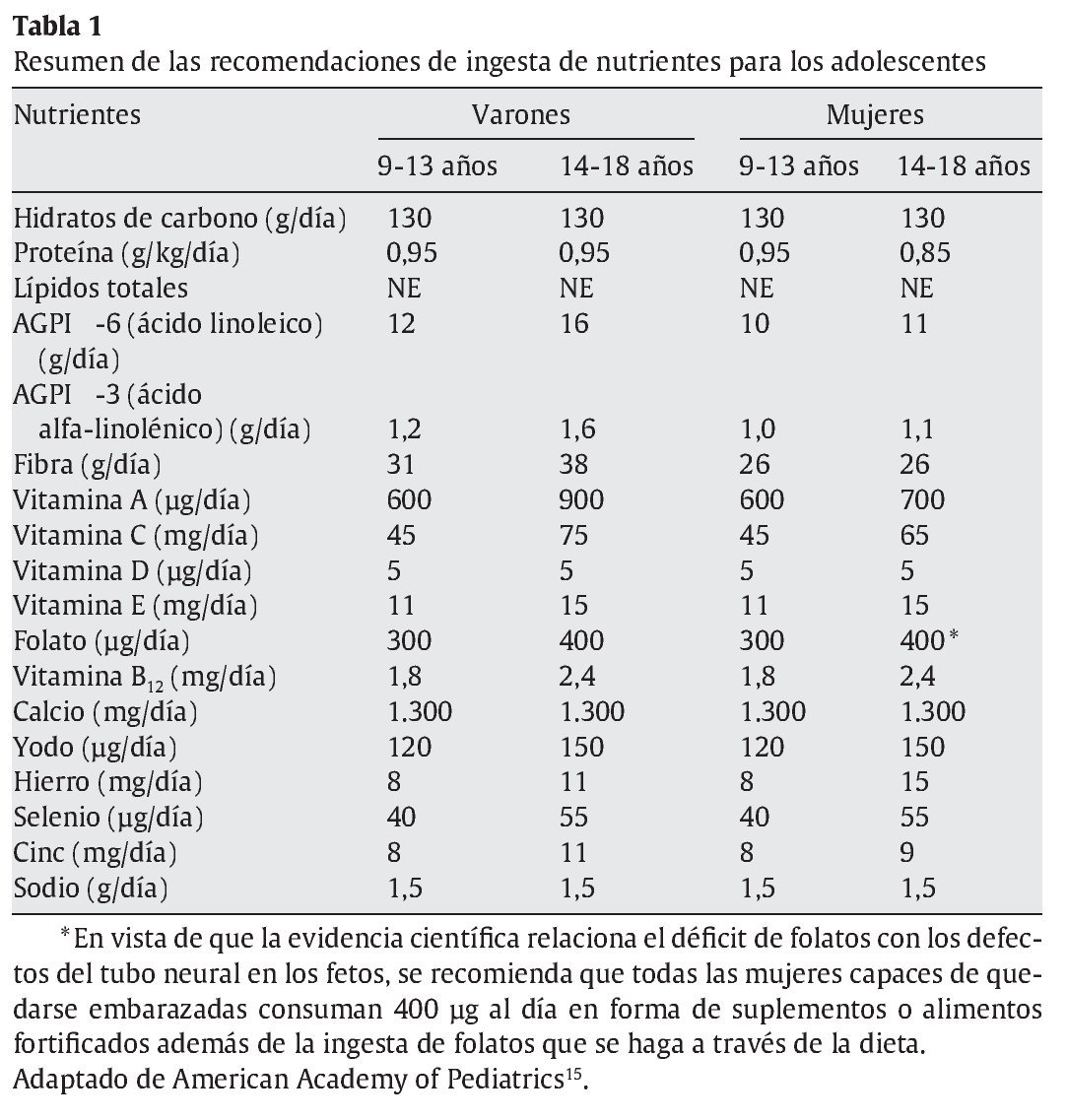
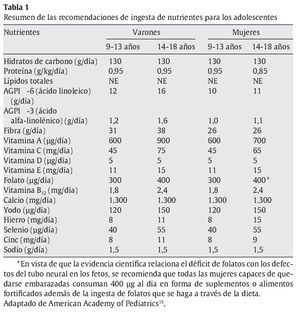
Las necesidades energéticas durante el desarrollo puberal pueden incrementarse hasta las 2.000 kcal/día en las niñas y hasta 2.800 kcal/día en los niños como término medio, pero dependiendo de la contextura somática y de la actividad física que realicen. El requerimiento energético de una persona será el valor del gasto energético en reposo, multiplicado por su factor de actividad física. La ingesta calórica óptima es la que cubre las demandas del metabolismo basal, el crecimiento y la actividad física. En el grupo de edad de 11-14 años, los varones precisan aproximadamente 60 kcal/kg y las mujeres, 38 kcal/kg. Entre los 15 y los 18 años, los varones requieren 42 kcal/kg y las mujeres, 38 kcal/kg16. Para cubrir correctamente dichas necesidades energéticas, las calorías provendrán en un 12-15% de las proteínas, en un 25-30% de las grasas y en un 55-60% de los HC1,3,5,16.
Las necesidades de proteínas son de aproximadamente 0,95 g/kg/ día15,20, de las cuales una gran parte debe provenir del reino vegetal (cereales, legumbres, frutos secos, etc.) para evitar un excesivo aporte de ácidos grasos saturados y colesterol, ambos factores de riesgo aterogénico. Aunque el principal implicado en el desarrollo muscular es la actividad física intensa, es conveniente aumentar ligeramente la ingesta proteínica durante el crecimiento de la masa muscular. Cabe decir que el exceso de proteínas ingeridas será desechado o puede llegar a transformarse y almacenarse en forma de grasas16,17,20.
Las grasas deben aportar el 30% de la energía requerida diaria15,17,20. De ellas, la tercera parte provendrá de ácidos grasos saturados (AGS), ácidos grasos (AG) que están presentes, por ejemplo, en las carnes rojas y derivados lácteos, los cuales tienen mayor carga aterogénica. Los ácidos grasos monoinsaturados (AGMI) (aceite de oliva) supondrán otra tercera parte y los ácidos grasos poliinsaturados (AGPI), la tercera parte restante (aceite de maíz, girasol, soja y pescado azul). Tanto los AGMI como los AGPI tienen efecto protector vascular21-24. Durante la adolescencia se recomienda que las mujeres realicen una ingesta de AGPI omega-6 (ácido linoleico) de 10-11 g/ día y los varones, de 12-16 g, y una ingesta de 1-1,1 g/día (chicas) o 1,2-1,6 g/día (chicos) de AGPI omega-3 (ácido alfa-linolénico)15,20. Es importante asegurar un correcto aporte de ácido linoleico (0,5-2%) a partir del cual se sintetizan los componentes estructurales de las células cerebrales y retinianas21. Hay que tener en cuenta también el aporte máximo de colesterol, que no debe superar 300 mg/dl al día25. Además de su función energética, las grasas hacen apetitosos los alimentos al retener los sabores, y les dan textura. Contribuyen a la sensación de saciedad y sirven de vehículo para la absorción de las vitaminas liposolubles16,17,26-28.
Respecto a los HC, se recomienda que se asegure la ingesta de 130 g/día en la población adolescente15,20. Los HC deben ser la principal fuente energética; que aporten el 50-60% de la energía total diaria15,20, y se recomienda que, como máximo, un 10% de dicha energía provenga de HC simples o sencillos (monosacáridos y disacáridos) y el 90% restante provenga de HC complejos (polisacáridos y almidones), los cuales no incrementan tanto la glucemia como los primeros, sobre todo ingeridos solos. En cualquier caso, es importante lograr una óptima insulinización hepática en la fase posprandial para así estimular las vías metabólicas que permitan el anabolismo y la síntesis de glucógeno, lo cual hoy día ha mejorado considerablemente con el uso de los análogos rápidos de insulina. Durante la realización de esfuerzos prolongados los aportes de HC retrasan el agotamiento y ayudan a preservar las reservas de glucógeno2-5,12,26,29.
Se estima que el aporte diario de fibra (prácticamente no digerible y, por lo tanto, no absorbible) recomendado a los 9-18 años debe ser de aproximadamente 26 g para las chicas y de 31-38 g para los chicos15,20. La fibra retarda la absorción intestinal, regula la saciedad y evita las elevaciones de glucemia porque retrasa la evacuación del bolo alimenticio del estómago. Además, estimula el peristaltismo, disminuye la incidencia de enfermedad cardiovascular y cáncer de colon, y dificulta la digestión-absorción de las grasas y disminuye el colesterol. No se suele recomendar suplementos de fibra a niños y adolescentes por las posibles consecuencias en la absorción del calcio y otros micronutrientes3-5,15-17,20,30,31.
En relación con los nutrientes no energéticos en general, con un consumo adecuado de una variedad de alimentos se cubrirán las necesidades, pero hay que tener en cuenta que en esta época de la vida están incrementadas las necesidades de algunos minerales y vitaminas. Debido a la elevada demanda de energía en esta etapa, la tiamina, la riboflavina y la niacina tienen un papel importante al intervenir en el metabolismo de los HC. La vitamina B12 y el ácido fólico tendrán también un papel importante por ser necesarios en la formación de ARN y ADN para la creación de tejidos nuevos. Las vitaminas A, C y E son necesarias para mantener la estructura celular. Se debería recomendar el consumo de frutas y hortalizas, ricas en antioxidantes (tocoferoles, carotenoides, vitamina C, flavonoides), a los jóvenes con diabetes. Las necesidades de hierro están incrementadas en el adolescente porque se suman a las pérdidas basales habituales por la elevada tasa de crecimiento, el aumento de masa muscular con síntesis de mioglobina, el incremento de masa eritrocitaria (el 33% en el varón), y en las chicas las pérdidas menstruales15,32. También en este caso, el percentil talla-peso que tiene el sujeto influye en las demandas de hierro. En este sentido, cabe destacar que en el pico de crecimiento un varón en el P97 necesita 4 veces más hierro que el que esté en el P3, y si se trata de una mujer, 2 veces más1. La ferropenia produce disminución del rendimiento intelectual33,34 y de la resistencia física35-37 por el menor aporte de oxígeno a los tejidos.
Debido a que el coeficiente de absorción del hierro en la alimentación occidental es del 10-15%, se recomienda una ingesta de 8-11 mg/día (varones) y 8-15 mg/día (mujeres)15,38. Para evitar la ferropenia se recomienda consumir alimentos con hierro biodisponible (proteínas animales) y en un medio ácido como, por ejemplo, el ácido ascórbico, el cual permite una mejor absorción del hierro no hemo, y reduce el efecto de algunos compuestos inhibidores de la absorción de hierro contenido en algunos alimentos como, por ejemplo, el ácido fítico contenido en legumbres o arroz, o los polifenoles y taninos contenidos en el té y el café15,39. Pese a que los adolescentes que siguen dietas vegetarianas tienen un mayor riesgo de déficit de hierro, éstas no están contraindicadas13,15,40. La anorexia nerviosa o el embarazo pueden sumarse al déficit fisiológico. Las necesidades de calcio están aumentadas debido al aumento de la masa magra y el crecimiento esquelético, y varía en función del sexo y la talla15. El máximo de masa ósea se alcanza en la tercera-cuarta década, pero al acabar la adolescencia se ha conseguido el 90-95%. Es fundamental el aporte adecuado en las primeras 2 décadas de la vida para conseguir ese valor máximo y limitar la osteoporosis futura. Se estima que para realizar una ingesta adecuada de calcio durante la adolescencia es necesario ingerir aproximadamente 1.300 mg/día15,41. La ingesta inadecuada de calcio, el consumo de alcohol y tabaco, la ingesta elevada de proteínas de origen animal y el sedentarismo disminuyen la masa ósea15,41. Las necesidades de cinc están directamente relacionadas con el desarrollo de masa magra en el máximo de crecimiento y la maduración sexual15. Se estima que son necesarios entre 8 y 11 mg/día en varones, y entre 9 y 13 mg/día en mujeres15,38. Su déficit produce alteraciones de crecimiento y maduración sexual. En el caso de chicos con diabetes, la excesiva pérdida urinaria en situaciones de mal control metabólico, junto con la insuficiente absorción de estos oligoelementos, puede relacionarse con la carencia de dichos micronutrientes1,2,16,17,26,29.
En la tabla 1 se resumen las recomendaciones de ingesta de nutrientes para los adolescentes (adaptación de American Academy of Pediatrics15).
A esta edad, es de vital importancia informar a los diabéticos sobre el correcto uso de los llamados "alimentos para diabéticos", los cuales contienen edulcorantes que pueden ser acalóricos (sacarina, aspartamo) o calóricos (fructosa, sorbitol). Hay que advertir a la población diabética que la ingesta de fructosa, además de aumentar la glucemia, puede elevar las concentraciones de triglicéridos. Se debe restringir el sorbitol por sus efectos gastrointestinales y no usarse en diabetes mal controladas. Se recomienda no superar una ingesta de 50 mg/kg de peso corporal al día de aspartamo y no superar la ingesta de 5 mg/kg/ día de sacarina42. El aspartamo es el edulcorante más recomendable4, pero pierde su poder edulcorante con la aplicación de calor. En cuanto a las bebidas, se recomienda agua mineral, gaseosa edulcorada con sacarina, infusiones o la gama de refrescos sin azúcar.
En conclusión, la adolescencia es una época de riesgo desde el punto de vista nutricional, ya que a los requerimientos de nutrientes, debidos al estirón puberal, se une una tendencia a la adquisición de hábitos alimentarios incorrectos. Es muy importante observar y detectar precozmente posibles desviaciones alimentarias, para intentar reconducirlas y asegurar una dieta variada con un aporte energético adecuado. Cuando el adolescente con diabetes come en el colegio, es recomendable facilitar el menú, que suele estar programado mensualmente, a la familia para hacer rectificaciones puntuales, si fueran necesarias29. En la tabla 2 se resumen los puntos a tener en cuenta para llevar a cabo un estilo de vida saludable durante la adolescencia2-5,15-17,19,20,25,26,28,29,38;41.
Vigilancia del desarrollo ponderoestatural
Es imprescindible que en los controles ambulatorios que se realizan a niños y adolescentes cada 3 o 4 meses para establecer un control en general de su diabetes, se determine además la velocidad de crecimiento (talla) y la velocidad de peso mediante gráficas adecuadas como, por ejemplo, las de la OMS43. Con ello se comprueba que su desarrollo es correcto y armónico. Por un lado, la ganancia excesiva de peso en relación con su desarrollo estatural nos indica un exceso de ingesta calórica adecuadamente insulinizada o no, según si el control metabólico de la glucemia (HbA1c) es aceptable o no44. En ambos casos, se debe recomendar bajar la ingesta calórica, y adecuar las dosis de insulina a la ingesta de hidratos de carbono disminuyéndola en la proporción adecuada. Por otro lado, un estancamiento del desarrollo ponderoestatural, con un aceptable control metabólico, nos indica que el niño precisa un mayor aporte energético y, consecuentemente, una mayor necesidad de insulina. Sin embargo, si el control metabólico es malo, suele indicar insulinopenia en relación con la ingesta de HC, fundamentalmente, bien por dosis escasas de insulina en cada una de las tomas o bien por omisión de alguna/s dosis.
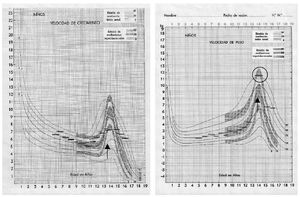
Dos ejemplos reales de vigilancia del desarrollo ponderoestatural
El primer caso es un adolescente escolar de 14 años que se inyecta, como insulina basal, un análogo lento por la mañana y otro por la noche, y bolos de análogo rápido en las comidas. Las necesidades energéticas son de aproximadamente 2.300 kcal/día, distribuidas de la siguiente forma:
- HC, 60%: es decir que 1.380 kcal provendrán de HC, lo que supone unos 345 g.
- Lípidos, 25%: es decir 575 kcal, que representan 65 g.
- Proteínas, 15%: que son 345 kcal, que representan 85 g.
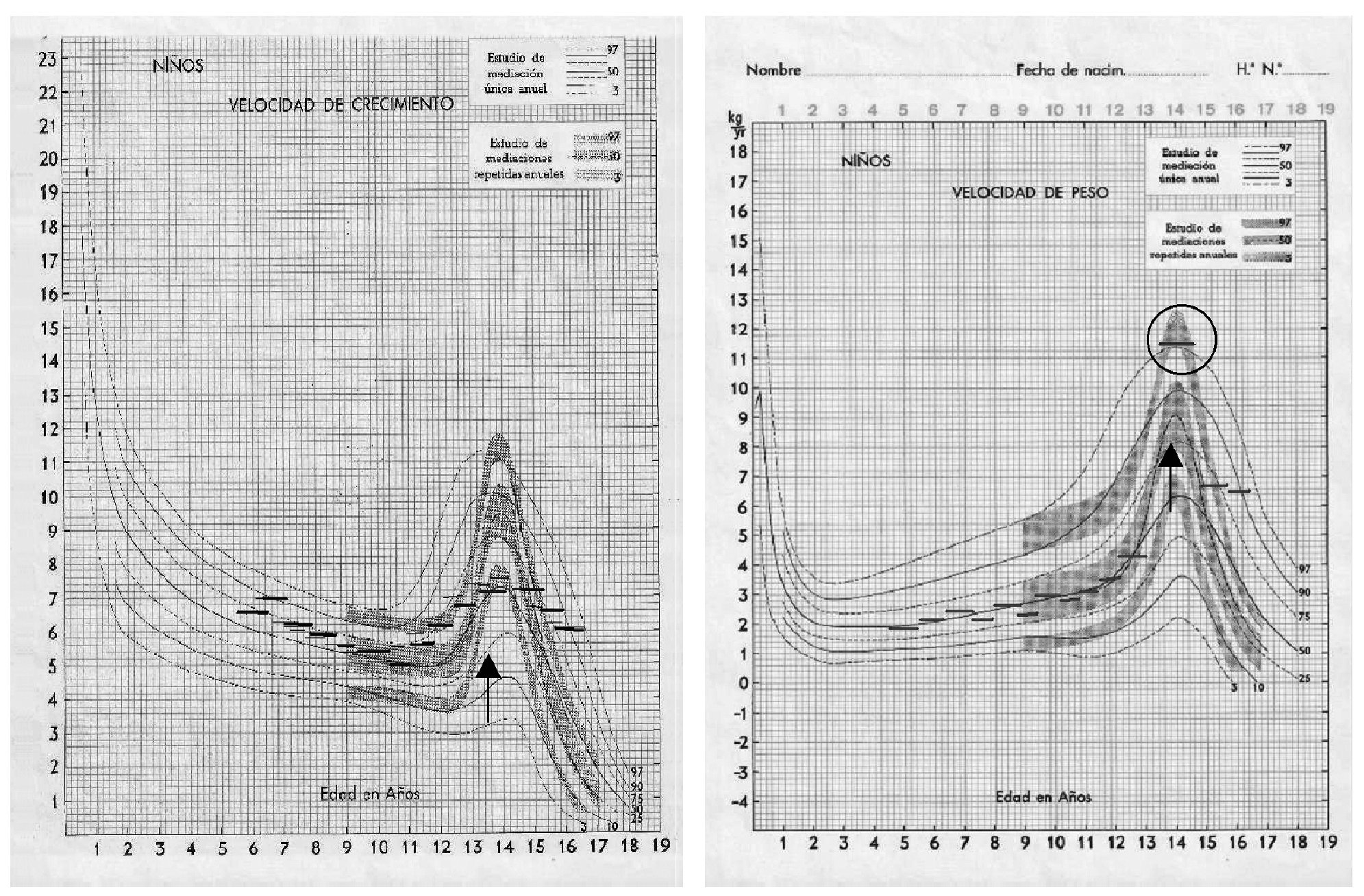
En las gráficas de velocidad de crecimiento y velocidad de peso (fig. 1), se observa que el adolescente está por encima del percentil 97 en cuanto a velocidad de peso, mientras su velocidad de crecimiento está por debajo del percentil 50, cercano al percentil 25, lo que indica que hay un aumento de peso que no se corresponde con un aumento de la estatura. Además se observa en la analítica que su control glucémico no es aceptable (HbA1c, 8,8%). Este caso indica un exceso de consumo de energía, seguramente a partir de alimentos azucarados o que contienen HC, sin que se haya realizado un aumento de insulinización. Tras verificar dicha suposición, se deberá indicarle que disminuya la ingesta, sobre todo de alimentos no aconsejados (azúcares refinados) e indagaremos, asimismo, sobre un posible exceso de ingesta de grasas. Si con el mismo desarrollo expuesto el control metabólico fuera correcto, se debería indicarle que no necesita tanta comida ni tanta insulina.
Figura 1. Ejemplo real de desarrollo estatural normal y aumento ponderal por encima de la normalidad en un adolescente.
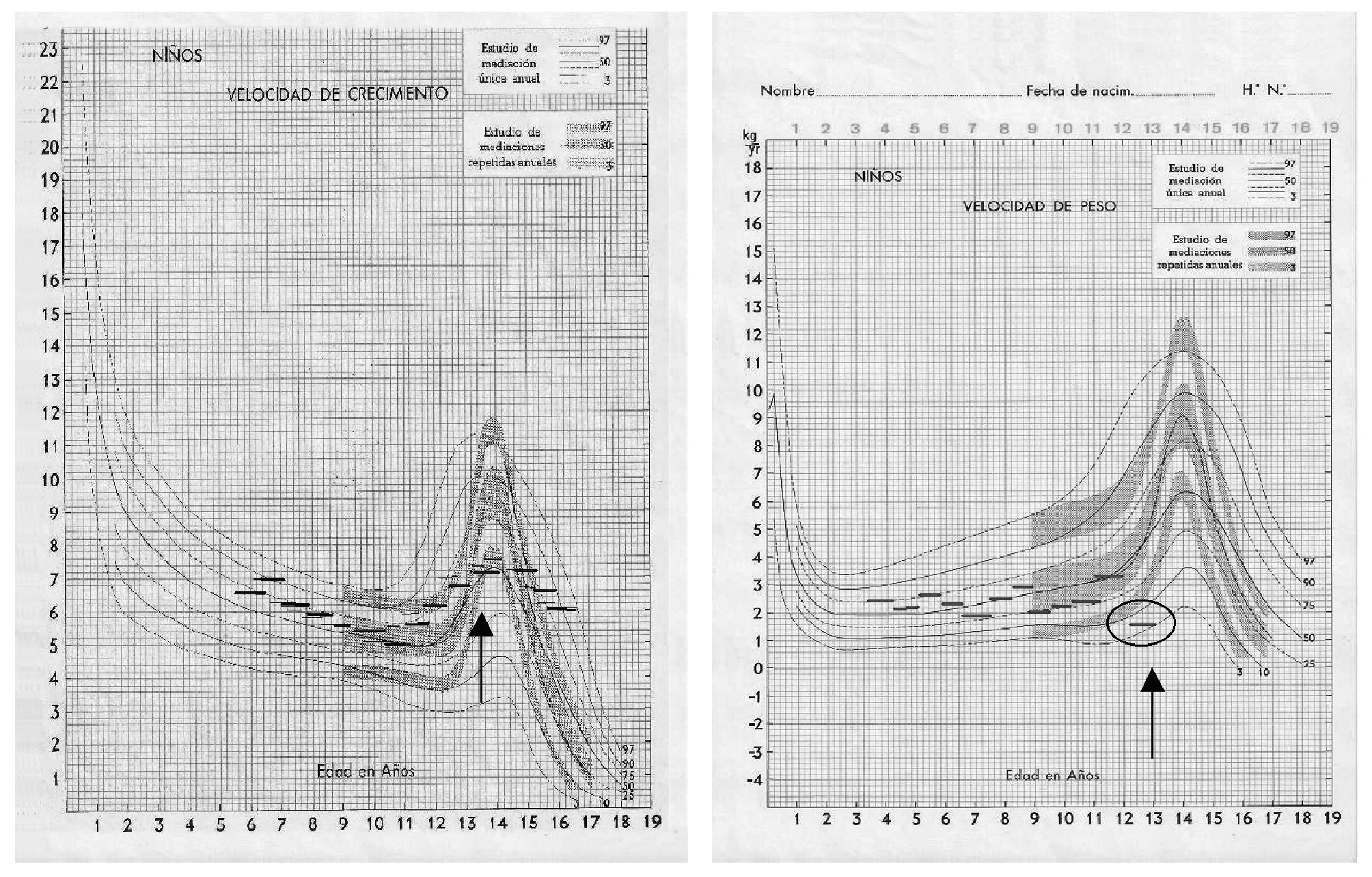
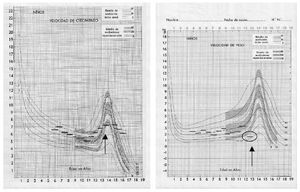
En el segundo caso, un adolescente de edad semejante presenta mal control glucémico (HbA1c, 10,5%) y velocidad de peso baja en relación con su velocidad de crecimiento, la cual entra dentro de la normalidad (fig. 2). En este caso hay que pensar en una insulinopenia, ya sea porque omite dosis de insulina o bien porque estas dosis son habitualmente escasas. Si tuviésemos el desarrollo de este último niño con baja velocidad de peso e incluso crecimiento, pero con buen control glucémico (HbA1c, 6,9%), nos indicaría que insuliniza bien lo que come. En este caso, se debería asegurar que el niño no se queda con hambre, y estudiar si el desarrollo está dentro de la normalidad, aunque estuviera en un percentil bajo. Si se estima que su desarrollo no está dentro de la normalidad (normalmente por debajo del percentil 3), se debería estudiar si tiene otras enfermedades que justifiquen la falta de desarrollo y tratar de aumentar, en caso necesario, la ingesta energética y el aporte de insulina.
Figura 2. Ejemplo real de desarrollo estatural normal y disminución de peso al límite de la normalidad en un adolescente.
Conclusiones
Destacamos que la alimentación y la nutrición del niño y el adolescente con diabetes deben ser equilibradas y similares a las de los niños de iguales edad y sexo, teniendo en cuenta su ambiente familiar y social. En la adolescencia se producen cambios en el estilo de vida y en los hábitos dietéticos que, muchas veces, no son adecuados. Deben habituarse a realizar 4 o 5 comidas al día, insulinizando cada una de ellas. En general, los adolescentes consumen dietas hipercalóricas con exceso de grasas y déficit de fibra y vitaminas. Deberían aumentar la ingesta de grasas y proteínas de origen vegetal, y disminuir las grasas saturadas, el colesterol y la sal. Las necesidades nutricionales deben individualizarse, valorando su constitución somática y la actividad física. Hay que inculcar la realización de ejercicio físico habitual y moderado, el cual permite un mejor control metabólico. En cuanto al desarrollo según el sexo, las chicas crecen desde el comienzo de la pubertad y los chicos empiezan algo más tarde.
La adolescencia es una época de riesgo desde el punto de vista nutricional, ya que a los requerimientos de nutrientes, debidos al "estirón" puberal, se une una incorrecta adquisición de hábitos alimentarios. Es necesario insistirles en no fumar y evitar la ingesta de alcohol, cuyo abuso añade un factor de riesgo cardiovascular al que ya tiene la población diabética; por otra parte, se suma el peligro de las hipoglucemias, sobre todo nocturnas, que conlleva.
* Autor para correspondencia.
Correo electrónico:gracielaloufrances@yahoo.es (G.M. Lou).
INFORMACIÓN DEL ARTÍCULO
Historia del artículo:
Recibido el 15 de julio de 2009 Aceptado el 4 de agosto de 2009