La feohifomicosis cerebral es una micosis invasiva infrecuente, de mal pronóstico, sin tratamiento estandarizado y con muy pocos casos referenciados en la literatura. Entre los hongos responsables de la feohifomicosis se encuentra Cladophialophora bantiana, un hongo con especial tropismo por el sistema nervioso central.
Se presenta un caso de absceso cerebral por C. bantiana en un adulto con enfermedad de Crohn y tratado con inmunosupresores. A pesar de la identificación del agente etiológico y del tratamiento quirúrgico y farmacológico administrado, el paciente evoluciona desfavorablemente y fallece 32 días después de la cirugía. La descripción del caso clínico se acompaña de una revisión de los episodios de feohifomicosis cerebral por C. bantiana publicados en los últimos 10 años.
Los avances diagnósticos, incluyendo las nuevas técnicas de imagen, y el empleo de los nuevos antifúngicos no han mejorado el mal pronóstico de la feohifomicosis cerebral por C. bantiana, siendo aconsejable la combinación de tratamiento quirúrgico y farmacológico, aunque ninguna pauta terapéutica descrita en la literatura destaca por el éxito obtenido.
Cerebral phaeohyphomycosis is a rare invasive fungal infection with very few cases referenced in the literature. There is no standardized treatment, and it is associated with poor outcomes. Cladophialophora bantiana, a fungus with special tropism for the central nervous system, is one of the causal agents of phaeohyphomycosis.
The case presented here deals with a brain abscess by C. bantiana in an adult with Crohn's disease had beed being treated with immunosuppressive drugs. Despite the correct etiological diagnosis, surgical and pharmacological treatments, the patient died 32 days after surgery. A description of the case is followed by a review of all cerebral C. bantiana phaeohyphomycosis cases published in the last 10 years.
Regardless of the use of advanced new imaging techniques in the diagnosis and treatment with new antifungal agents, cerebral phaeohyphomycosis by C. bantiana continues to have very poor prognosis. While new more successful therapeutic treatments appear, a combined surgical and pharmacological approach seems to be more appropriate for this severe mycosis.
En las últimas décadas se ha observado un aumento en la incidencia de la infección fúngica invasiva relacionada con la existencia de un mayor número de pacientes con factores predisponentes. Entre ellos destacan el trasplante de progenitores hematopoyéticos y de órgano sólido, los nuevos agentes quimioterápicos y el mayor uso de corticosteroides y otras terapias inmunosupresoras. Aunque algunos hongos pueden afectar a individuos sanos, la mayoría de las infecciones son causadas por especies oportunistas en pacientes inmunodeprimidos33. El incremento de las micosis invasivas en general también ha originado un aumento de las infecciones fúngicas del sistema nervioso central (SNC). Estas micosis se asocian a diferentes síndromes clínicos: meningitis subaguda o crónica, encefalitis, abscesos o granulomas parenquimatosos, enfermedad cerebrovascular o mielopatía35. El diagnóstico de la infección fúngica del SNC es difícil, ya que los síntomas y signos clínicos, así como los datos aportados por los estudios de neuroimagen y del líquido cefalorraquídeo (LCR) no son patognomónicos de estas entidades, por lo que el diagnóstico definitivo depende de la identificación del agente causal a partir del cultivo de muestras clínicas. El pronóstico de las micosis del SNC ha mejorado con la aparición de nuevos fármacos antifúngicos; sin embargo, algunos enfermos evolucionan de manera desfavorable a pesar del tratamiento debido al retraso en su diagnóstico o a la coexistencia de enfermedades debilitantes.
El término «feohifomicosis» fue propuesto en 1974 por Ajello et al.1 para describir un grupo de infecciones causadas por hongos filamentosos que contienen melanina en sus células. El prefijo «feo» (oscuro) hace alusión al color de dichos hongos, también denominados dematiáceos u hongos negros. Dentro de este grupo se han descrito más de 60 géneros implicados en una amplia variedad de síndromes clínicos que van desde queratitis y nódulos subcutáneos hasta cuadros de sinusitis, absceso cerebral o enfermedad diseminada mortal36. Entre los géneros fúngicos implicados, los más habituales, en orden de frecuencia, son Scedosporium, Exophiala, Wangiella, Phialophora, Bipolaris, Phaeoannellomyces, Aureobasidium, Curvularia, Alternaria, Cladosporium y Cladophialophora. Las feohifomicosis son infecciones infrecuentes en nuestro entorno y con pocos casos descritos en la literatura médica. En el presente trabajo se presenta el primer caso de absceso cerebral por Cladophialophora bantiana en nuestra área geográfica, junto con una revisión bibliográfica de los casos publicados en lengua inglesa en los últimos 10 años.
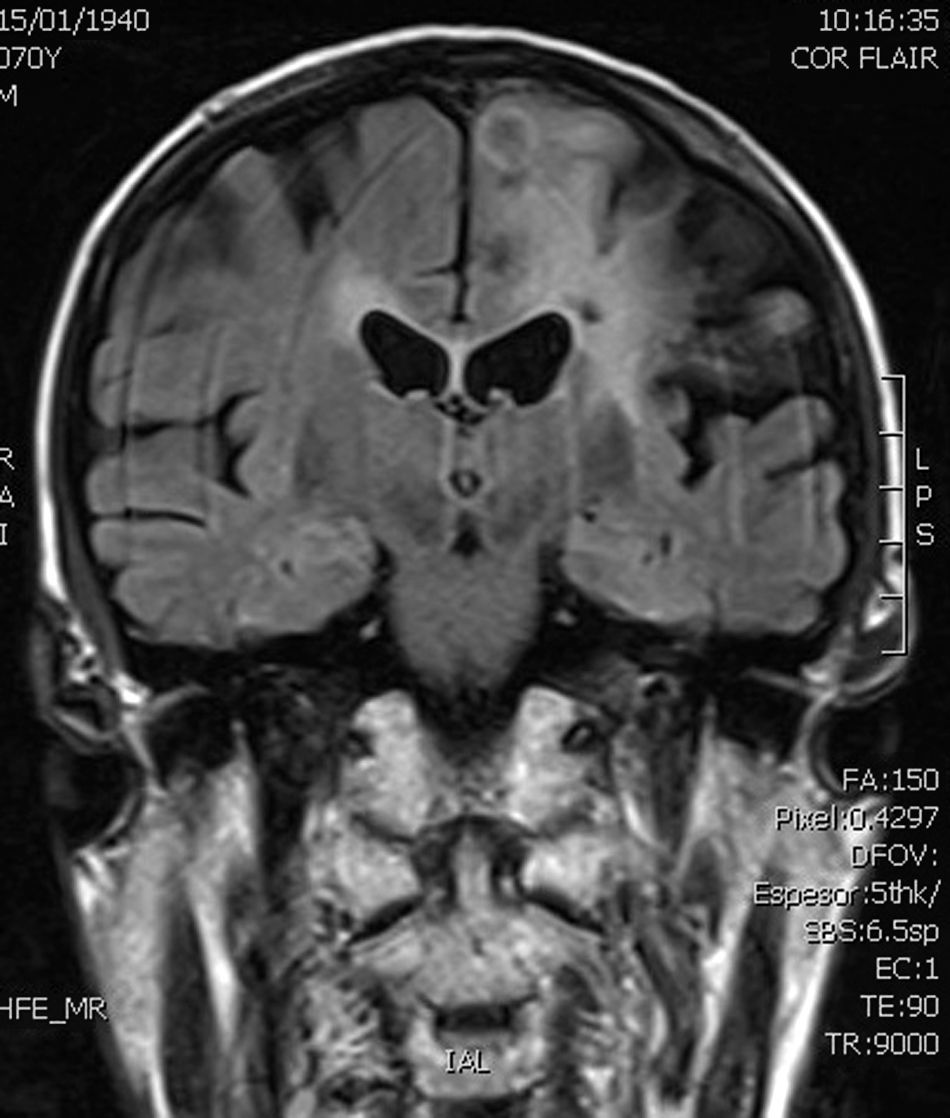
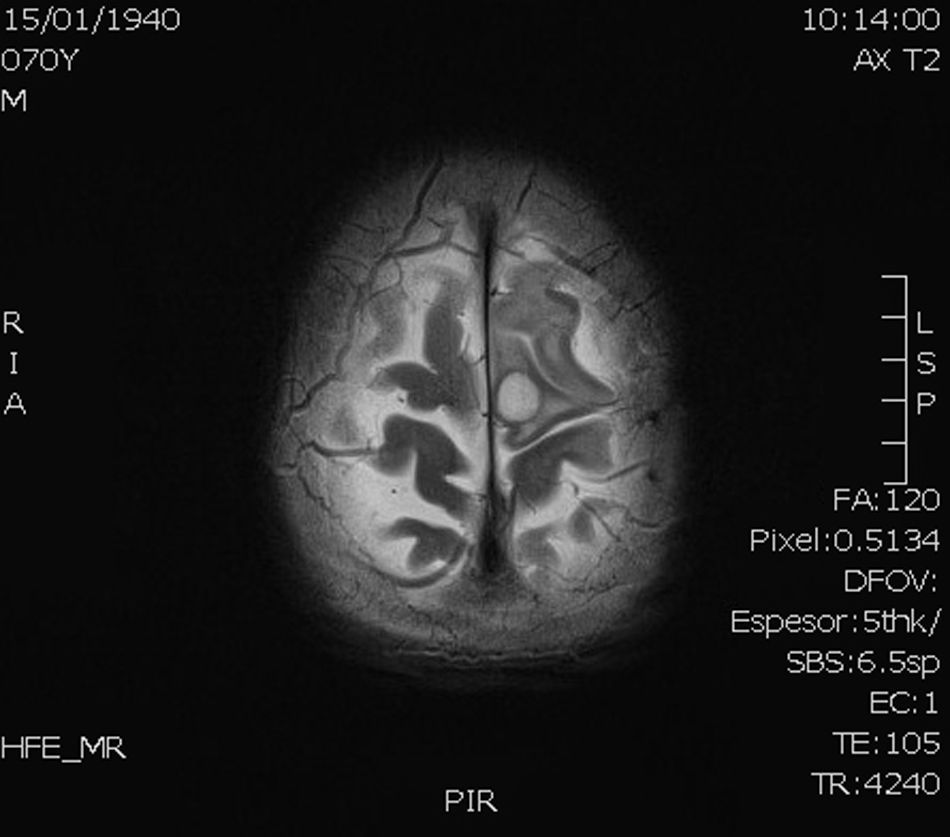
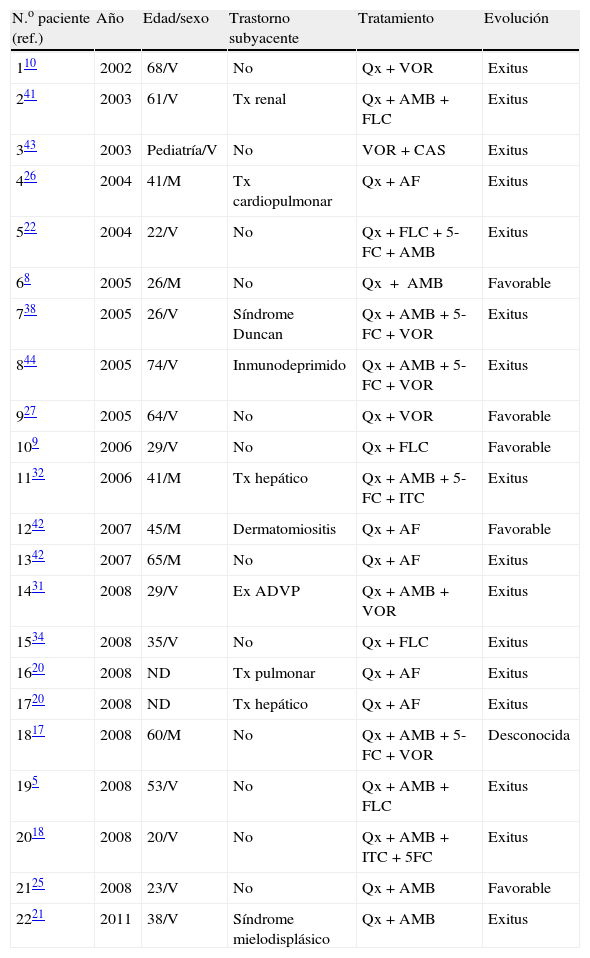
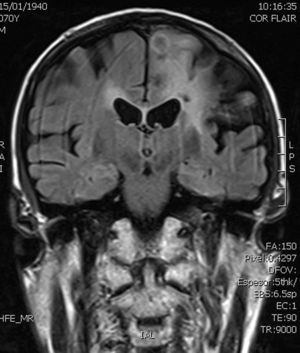
Caso clínicoSe trata de un varón de 71 años diagnosticado de enfermedad de Crohn y fibrilación auricular, tratado con azatioprina, mesalazina, propafenona y acenocumarol, que acude a Urgencias por un síndrome vertiginoso de 24h de evolución. Durante su estancia en Urgencias presenta una crisis convulsiva tónico-clónica generalizada acompañada de cianosis. En la exploración física se observa tono y sensibilidad disminuidos en el miembro superior derecho y disartria leve. La resonancia magnética cerebral muestra una lesión intraparenquimatosa corticosubcortical en región parietal izquierda de 19×19×17mm, polilobulada, con zonas quísticas y áreas hemorrágicas, con captación de gadolinio, así como pequeñas lesiones isquémicas agudas en la corteza frontoparietooccipital derecha y múltiples infartos antiguos en sustancia blanca periventricular y subcortical en ambos hemisferios cerebrales (figs. 1 y 2). Con el diagnóstico de tumor cerebral primario es trasladado a nuestro hospital, donde se le interviene y se extrae la lesión parenquimatosa en bloque, que se envía para estudio histológico, bacteriológico y micológico. Además, se solicita serología VIH y detección del Ag galactomanano de Aspergillus en suero, siendo ambas negativas. La muestra para cultivo micológico se inoculó en agar glucosado de Sabouraud-cloranfenicol (BD Diagnostics, Nueva Jersey, EE. UU.) a 30°C.
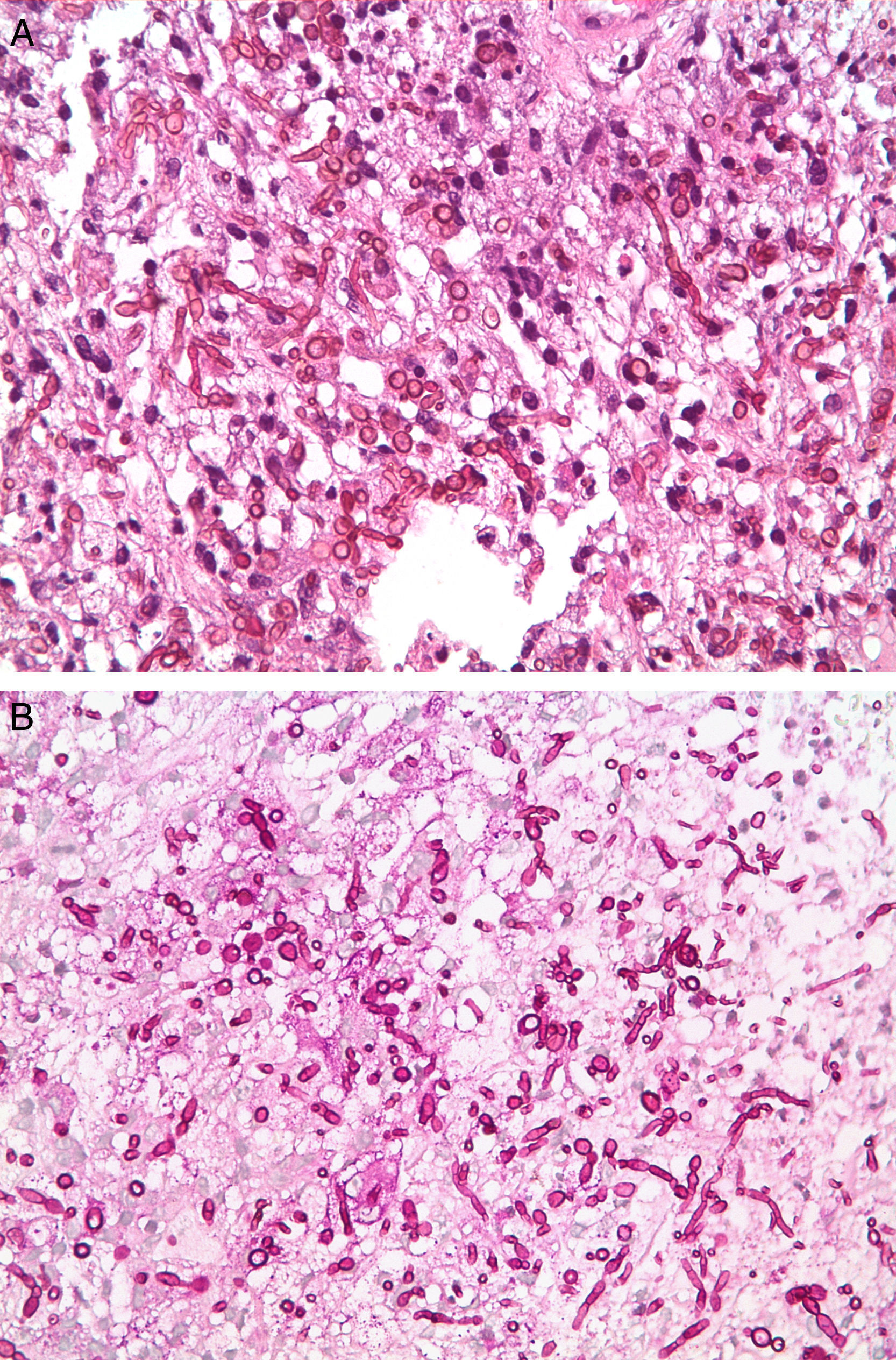
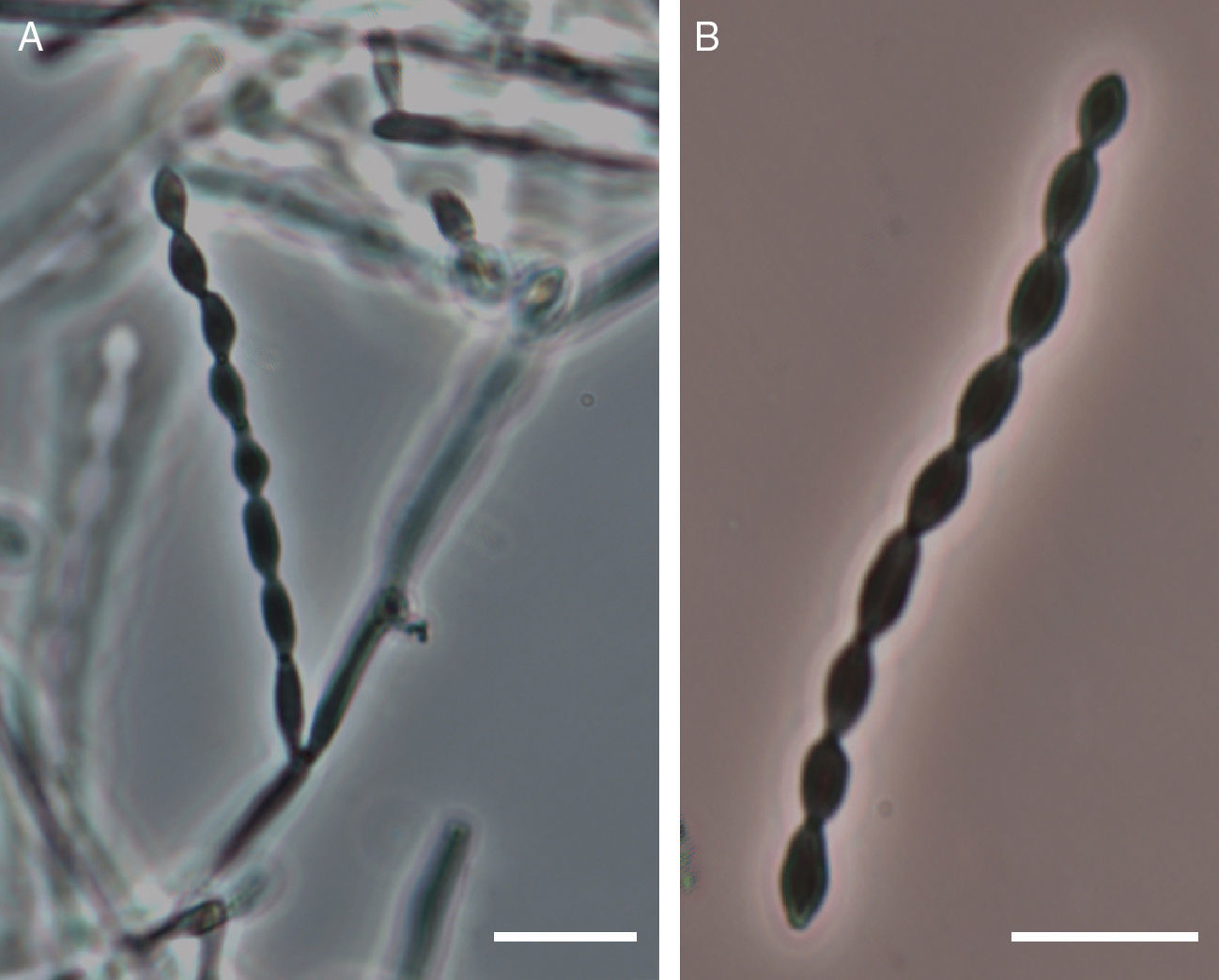
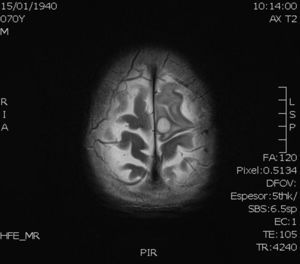
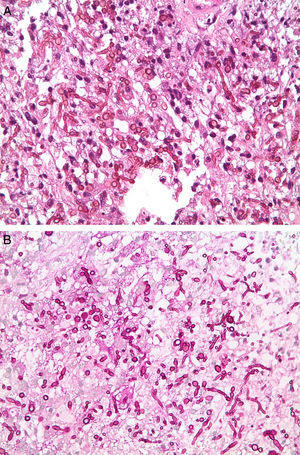
A los 8 días de la cirugía, el Servicio de Microbiología informa del crecimiento de un hongo filamentoso en el cultivo micológico de la lesión cerebral, por lo que se inicia tratamiento con voriconazol y anfotericina B. Cuatro días más tarde se recibe el informe anatomopatológico, en el que se pone de manifiesto una lesión granulomatosa necrotizante micótica compatible con infección por Aspergillus (fig. 3). Por sus características morfológicas, macroscópicas y microscópicas (fig. 4), el aislamiento fúngico fue identificado inicialmente como Cladophialophora spp., y se remitió a la Unidad de Microbiología de la Facultad de Medicina de la Universitat Rovira i Virgili en Reus (Tarragona) para su confirmación mediante amplificación y secuenciación de la región del espaciador intergénico (ITS) del ADN ribosómico. La extracción del ADN se realizó directamente de las colonias mediante PrepMan® Ultra Sample Preparation Reagent (Applied Biosystems, Foster City, California, EE. UU.), de acuerdo con el protocolo del fabricante. La región ITS se amplificó y secuenció con los cebadores ITS5/ITS4. Los productos de la PCR se purificaron y secuenciaron en Macrogen Inc. (Seul, Corea del Sur) con un secuenciador 3730XL (Applied Biosystems). Para obtener la secuencia consenso se utilizó el programa SeqMan® (Lasergene, Madison, Wisconsin, EE. UU.) y a continuación se realizó una búsqueda BLAST de la misma (554pb de longitud). Los porcentajes de identidad obtenidos oscilaron entre el 98 y 99% con diferentes cepas de referencia de C. bantiana depositadas en la Colección de Cultivos CBS (Utrecht, Holanda) seguidas de secuencias de Cladophialophora emmonsii con un 90-91% de identidad.
Paulatinamente el paciente fue desarrollando un cuadro de debilidad progresiva, taquipnea e hipotensión, y falleció a los 32 días poscirugía.
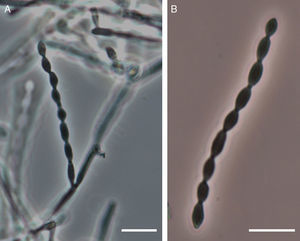
C. bantiana es un hongo dematiáceo con marcado tropismo por el SNC y cuyo cuadro clínico más característico es el absceso cerebral de localización preferentemente frontoparietal12,13; desde su descripción inicial, C. bantiana ha recibido diferentes nombres: Torula bantiana (Sacardo 1912)39, Cladosporium trichoides (Emmons 1952)3, Cladosporium bantianum (1960)4, Xylohypha bantiana (1986)29, Cladophialophora bantiana (Hoog 1995)7,28. C. bantiana es un hongo de crecimiento lento, sus colonias esporulan en aproximadamente 15 días a 30°C y son de aspecto aterciopelado, pudiendo llegar a ser pulverulento cuando la esporulación es muy abundante. El color de las mismas es gris verdoso-negro en el anverso y negro en el reverso. Microscópicamente, las hifas son septadas, y de color marrón oscuro, sus conidios son ovales (6-11×2,5-5,0μm), se originan sésilmente de hifas no diferenciadas y se ordenan longitudinalmente, formando cadenas poco ramificadas (fig. 4).
DiscusiónLos hongos dematiáceos son organismos saprófitos que habitan en plantas y suelo. Sus formas de presentación clínica más habituales incluyen infecciones subcutáneas quísticas crónicas, afectación de senos paranasales, SNC e, incluso, formas invasivas generalizadas. Para algunos autores, la presencia de melanina en estos hongos sería la responsable de su mayor virulencia; además, la reconocida capacidad antifagocítica de la misma facilitaría su crecimiento en los tejidos del huésped6,24,40. Con la denominación de feohifomicosis se ha intentado diferenciar estos cuadros clínicos de los que, clásicamente, se habían descrito en áreas tropicales en relación con hongos dematiáceos responsables de la cromoblastomicosis y el micetoma (figs. 1 y 2).
El primer caso de feohifomicosis cerebral fue publicado en 1911 por Guido Banti2 y su agente causal fue denominado Torula bantiana en 191239; posteriormente, fue transferido al género Cladosporium por Borelli, en 19604, y actualmente se denomina Cladophialophora bantiana (Orden Moniliales, Familia Dematiaceae). La infección por Cladophialophora se desarrolla a partir de la inhalación de esporas o por inoculación cutánea. Muchos de estos hongos son oportunistas, pudiendo afectar a pacientes inmunocompetentes.
Mediante los criterios de búsqueda «absceso cerebral», «meningitis» y «C. bantiana» (y sus sinónimos) se ha consultado la bibliografía publicada en los últimos 10 años en la base de datos MEDLINE® (National Library of Medicine, Bethesda, EE. UU.). En este periodo se han recopilado un total de 22 casos publicados, además de los primeros 48 casos de infección por C. bantiana recogidos por Revankar et al.36 en 2003 (no incluidos en la tabla de la presente revisión). La edad de los pacientes oscila entre una semana de edad y 76 años, observándose la gran mayoría de los casos en las edades medias de la vida. Los varones se afectan en mayor proporción que las mujeres (3 a 1) y la mayoría de los casos se han descrito en EE. UU. y Asia (especialmente en la India); de los 22 casos publicados en este periodo, 8 han sido en EE. UU. y 4 en la India.
Curiosamente, tan solo en 23 de los 70 pacientes se observa alguno de los factores de riesgo habitualmente descritos; el más frecuente es el trasplante de órgano sólido (9 casos), seguido del tratamiento con corticoides (6 casos) y enfermedad hematológica (5 casos). Es interesante remarcar que en la mayoría de los pacientes no se observó enfermedad subyacente ni factor de riesgo asociado.
La cefalea, el déficit neurológico y las convulsiones son los síntomas más habituales en los casos publicados. Excepto 3 pacientes con meningitis y uno con mielitis, todos los enfermos presentaron un cuadro clínico compatible con absceso cerebral, casi siempre único, localizado preferentemente en lóbulo parietal. En la tabla 1 se resumen los datos correspondientes a los pacientes de los episodios publicados en los últimos 10 años. La mayoría de los mismos (42 de 70) fueron tratados con terapia combinada: cirugía más antifúngicos; no obstante, 13 pacientes recibieron exclusivamente tratamiento quirúrgico. En 5 casos se optó solo por tratamiento antifúngico, uno de ellos una meningitis, y los otros 4, abscesos cerebrales inoperables. La anfotericina B fue el antifúngico más utilizado, lo recibieron 29 pacientes, seguida por la 5-fluorocitosina (19 casos). En 10 pacientes no se realizó tratamiento alguno ya que la mayoría de estos episodios fueron diagnosticados post mórtem.
Principales características de los 22 pacientes con abscesos cerebrales por Cladophialophora bantiana publicados en los últimos 10 años
| N.o paciente (ref.) | Año | Edad/sexo | Trastorno subyacente | Tratamiento | Evolución |
| 110 | 2002 | 68/V | No | Qx+VOR | Exitus |
| 241 | 2003 | 61/V | Tx renal | Qx+AMB+FLC | Exitus |
| 343 | 2003 | Pediatría/V | No | VOR+CAS | Exitus |
| 426 | 2004 | 41/M | Tx cardiopulmonar | Qx+AF | Exitus |
| 522 | 2004 | 22/V | No | Qx+FLC+5-FC+AMB | Exitus |
| 68 | 2005 | 26/M | No | Qx + AMB | Favorable |
| 738 | 2005 | 26/V | Síndrome Duncan | Qx+AMB+5-FC+VOR | Exitus |
| 844 | 2005 | 74/V | Inmunodeprimido | Qx+AMB+5-FC+VOR | Exitus |
| 927 | 2005 | 64/V | No | Qx+VOR | Favorable |
| 109 | 2006 | 29/V | No | Qx+FLC | Favorable |
| 1132 | 2006 | 41/M | Tx hepático | Qx+AMB+5-FC+ITC | Exitus |
| 1242 | 2007 | 45/M | Dermatomiositis | Qx+AF | Favorable |
| 1342 | 2007 | 65/M | No | Qx+AF | Exitus |
| 1431 | 2008 | 29/V | Ex ADVP | Qx+AMB+VOR | Exitus |
| 1534 | 2008 | 35/V | No | Qx+FLC | Exitus |
| 1620 | 2008 | ND | Tx pulmonar | Qx+AF | Exitus |
| 1720 | 2008 | ND | Tx hepático | Qx+AF | Exitus |
| 1817 | 2008 | 60/M | No | Qx+AMB+5-FC+VOR | Desconocida |
| 195 | 2008 | 53/V | No | Qx+AMB+FLC | Exitus |
| 2018 | 2008 | 20/V | No | Qx+AMB+ITC+5FC | Exitus |
| 2125 | 2008 | 23/V | No | Qx+AMB | Favorable |
| 2221 | 2011 | 38/V | Síndrome mielodisplásico | Qx+AMB | Exitus |
5-FC: 5-fluorocitosina; ADVP: adicto a drogas por vía parenteral; AF: terapia antifúngica no especificada; AMB: anfotericina B; CAS: caspofungina; FLC: fluconazol; ITC: itraconazol; M: mujer; ND: no datos; Pediatría: edad no especificada; Qx: cirugía; Tx: trasplante; V: varón; VOR: voriconazol.
La patogenia de absceso primario en SNC por C. bantiana es desconocida hasta ahora. Salvo excepciones, los pacientes estudiados no presentan semiología clínica en áreas próximas al SNC, como sinusitis u otitis, que sugiera una posible vía de acceso. Presumiblemente el absceso del SNC sería consecuencia de una diseminación hematógena a partir de un foco pulmonar subclínico, ya que la inhalación es la puerta de entrada más habitual de este hongo ambiental. Todavía no se han determinado las causas del neurotropismo característico de C. bantiana ni el papel que puede desempeñar la melanina en la patogenia de la enfermedad neurológica, especulándose una probable relación entre neurotropismo y melanina, similar a las metástasis cerebrales del melanoma15. La melanina es un factor de virulencia conocido y estudiado en Cryptococcus neoformans y Wangiella dermatitidis6,40.
Al igual que el del resto de hongos implicados en la feohifomicosis, el diagnóstico de las infecciones invasivas por C. bantiana no es sencillo debido a que, por su condición de hongo ambiental, su crecimiento en los medios de cultivo muchas veces es considerado como una contaminación. Por ello, es muy útil la observación microscópica de la muestra antes de su cultivo, ya que la presencia de hifas hinchadas y estructuras levaduriformes coloreadas sugiere la infección por un hongo dematiáceo. Esta sospecha inicial puede confirmarse mediante la tinción de Masson-Fontana, específica para estructuras con melanina37. Sin embargo, el cultivo continúa siendo la herramienta diagnóstica definitiva, ya que permite la identificación completa del hongo aislado así como la realización de los pertinentes estudios de sensibilidad antifúngica.
La presentación clínica de los pacientes con infección del SNC por C. bantiana es muy variable, y la tríada clásica de fiebre, cefalea y déficit neurológico focal propio de pacientes con absceso cerebral se observa raramente. Aunque la punción lumbar está contraindicada en pacientes con absceso cerebral, siempre que se realizó estudio citobioquímico del LCR, este mostró alteraciones inespecíficas, siendo muy rara la hipoglucorraquia14,45. En todos los casos estudiados la infección se ha localizado en el SNC, indicando el alto potencial neurotrópico de este hongo. Habitualmente las infecciones fúngicas invasivas afectan a pacientes inmunodeprimidos; por lo tanto, un pilar fundamental del tratamiento se basa en la recuperación de su sistema inmunitario. Sin embargo, una gran mayoría de los pacientes incluidos en esta revisión no presenta ninguna inmunodeficiencia u otro factor de riesgo para una infección fúngica invasiva. Concretamente, en 12 de los últimos 22 casos publicados no se observaron déficits inmunitarios previos y, hasta la fecha, no se ha descrito ningún caso en pacientes con sida o infectados por el VIH. Por todo ello, sería razonable considerar a este hongo como un verdadero patógeno en contraposición a un hongo oportunista.
En la serie revisada, de la que solo se conoce la evolución de 63 pacientes, la mortalidad global de las infecciones por C. bantiana es del 73% (46 pacientes). Actualmente no se conoce el tratamiento más adecuado para esta infección, coexistiendo una gran variedad de regímenes terapéuticos en la literatura. Aunque la exéresis quirúrgica es el tratamiento de elección, la mayoría de los pacientes también reciben tratamiento antifúngico, que varía según los casos publicados debido a los escasos resultados favorables obtenidos con cualquiera de ellos. En los pocos pacientes de nuestra revisión en los que no se realizó tratamiento quirúrgico, no se ha constatado ningún caso con supervivencia demostrada. A pesar de que C. bantiana no es sensible in vitro a la anfotericina B30, este antifúngico ha sido el más utilizado en los pacientes de esta revisión, bien en monoterapia, bien en combinación con otros antifúngicos. La 5-fluorocitosina ha sido el segundo antifúngico más utilizado en esta serie debido a su actividad demostrada frente a hongos dematiáceos, particularmente C. bantiana11,16, y a su muy buena penetración en LCR. Por su parte, el itraconazol y el voriconazol, de gran actividad contra muchos hongos filamentosos, también se han empleado en los últimos años para tratar estas infecciones, pero casi siempre en combinación con otro antifúngico. Aunque el itraconazol penetra pobremente en el LCR19, consigue niveles altos en el tejido cerebral; por su parte, el voriconazol alcanza buenos niveles tanto en LCR como en el parénquima cerebral23.
A pesar del escaso éxito terapéutico observado en los pacientes analizados, hay que considerar la escisión quirúrgica, completa o parcial, como fundamental en el tratamiento del absceso cerebral por C. bantiana. A la vista de los resultados obtenidos, la terapia antifúngica más razonable para el tratamiento del absceso cerebral sería la 5-fluorocitosina en combinación con la anfotericina B, el voriconazol o el itraconazol. Por lo tanto, al no conocerse un tratamiento completamente eficaz, el diagnóstico precoz a partir de la biopsia o aspirado de la lesión cerebral es fundamental para iniciar cuanto antes la terapia combinada en un intento de reducir la elevada tasa de fracaso terapéutico que acompaña a esta grave infección del SNC.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.