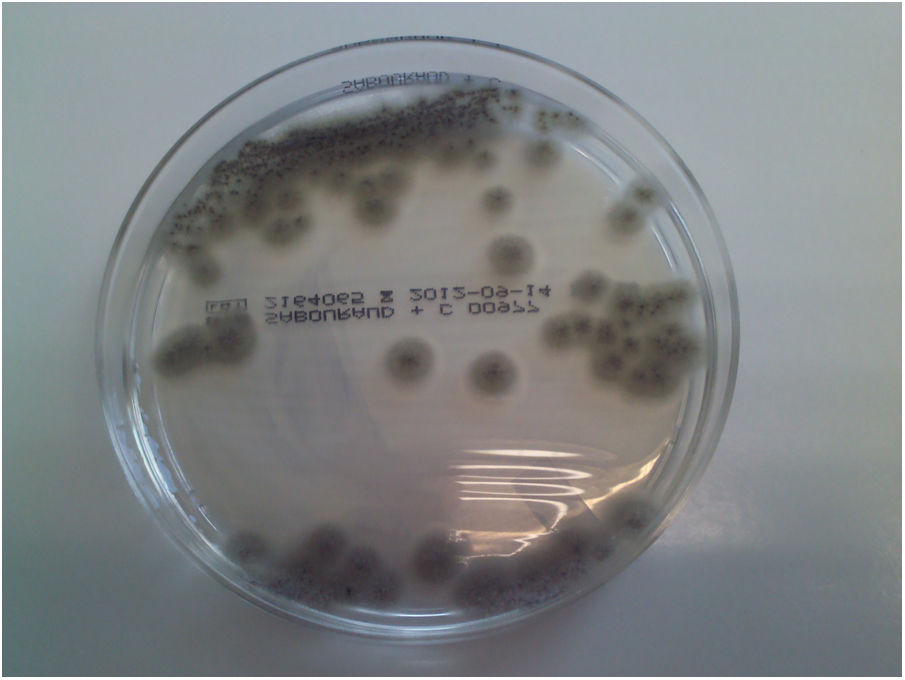
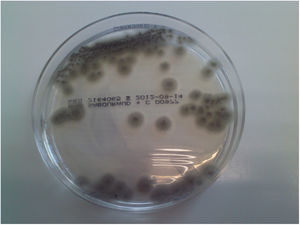
Scedosporium apiospermum es un hongo filamentoso incluido en un complejo de 8 especies (Scedosporium dehoogii, Scedosporium aurantiacum, Scedosporium apiospermum, Scedosporium boydii, Pseudallescheria ellipsoidea, Pseudallescheria angusta, Pseudallescheria fusoidea y Pseudallescheria minutispora); para la diferenciación de las especies debe recurrirse a la secuenciación del ADN8. Scedosporium crece bien en el medio de Sabouraud glucosado, en el que forma colonias grises aterciopeladas con hifas aéreas cortas. De localización ubicua, puede colonizar y producir infecciones en piel, senos paranasales, pulmón o infecciones diseminadas, afectando incluso al sistema nervioso central8. S. apiospermum, que llega a provocar neumonías y abscesos cerebrales3, tiene una tendencia a la diseminación superior a las de otras especies del género Scedosporium3.
Las escedosporiosis son micosis emergentes en pacientes inmunodeprimidos, con enfermedades hematológicas o en tratamiento con inmunosupresores, aunque también se han documentado en pacientes inmunocompetentes con determinados factores de riesgo como la diabetes1,7. Presentamos el caso de un paciente varón de 77 años con diabetes mellitus e insuficiencia circulatoria que acude al servicio de urgencias por presentar otalgia izquierda con desviación de la comisura bucal. La otoscopia mostró abundante otorrea en el oído izquierdo, abombamiento del conducto auditivo externo con tejido de granulación en el tímpano y parálisis facial izquierda. El paciente recibió el alta con tratamiento antibiótico oral (ciprofloxacino 750mg/12h). Transcurridas 48h regresó por empeoramiento; se diagnosticó otitis externa maligna complicada y el paciente fue ingresado en el servicio de otorrinolaringología. Varios exudados óticos fueron remitidos a microbiología para su cultivo bacteriológico, de los que se aisló Escherichia coli productor de betalactamasa de espectro extendido (BLEE) resistente a quinolonas, lo que llevó a cambiar el tratamiento a cefepime (2g/12h) por vía intravenosa.
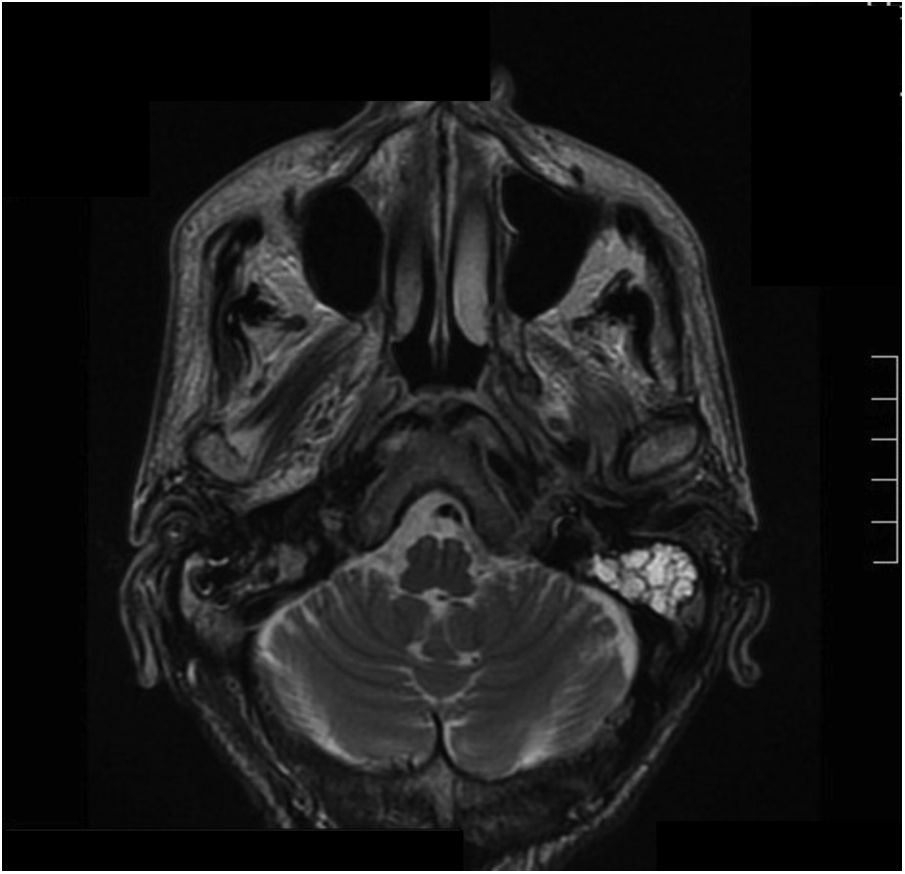
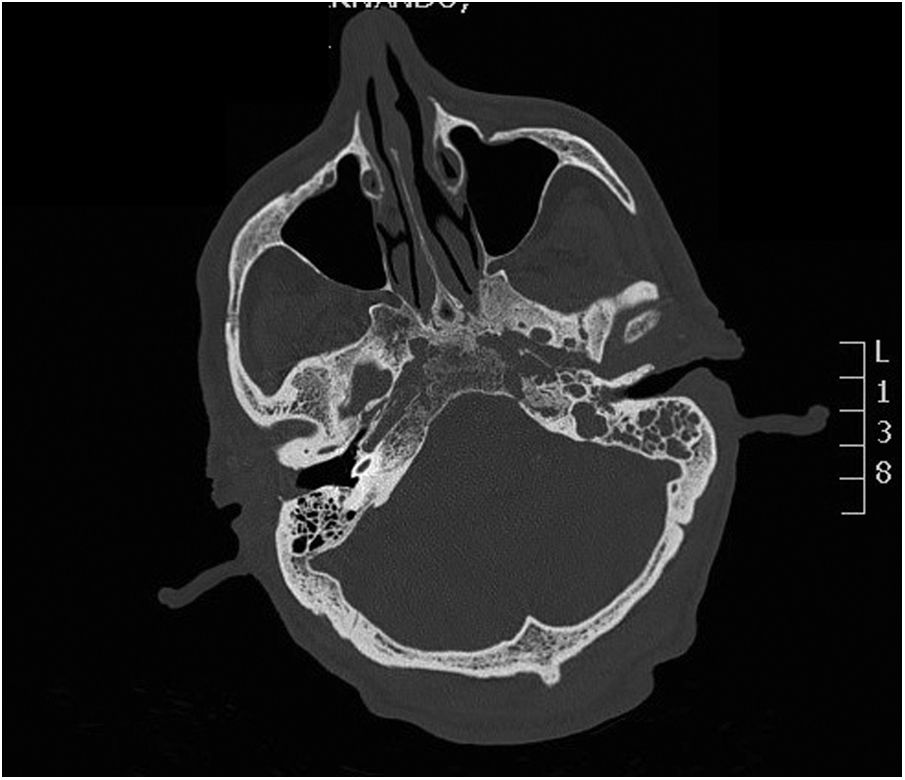
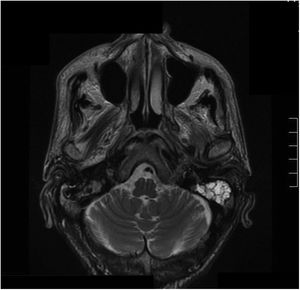
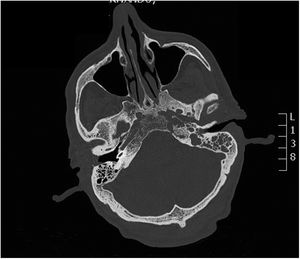
Dos meses después el paciente reingresó en la unidad de enfermedades infecciosas; tras la realización de una tomografía axial computarizada (TAC) se emitió el diagnóstico de otomastoiditis. Se realizó cultivo bacteriológico/micológico de una biopsia del tejido granulomatoso ótico, donde creció S. apiospermum, sensible únicamente a voriconazol y posaconazol (fig. 1). El resultado fue confirmado por secuenciación mediante amplificación genómica (PCR), con lo que se instauró tratamiento intravenoso con voriconazol (200mg/12h). Aunque el estado general del paciente mejoró, las reacciones adversas asociadas (alucinaciones visuales, pesadillas y agitación nocturna) obligaron, tras una valoración de las concentraciones séricas del antifúngico, a retirar este tratamiento, que fue sustituido por anidulafungina pese a tratarse de un fármaco sin evidencias de eficacia frente a Scedosporium. El uso del posaconazol en ese momento estaba restringido por la comisión de farmacia del hospital, con la única indicación de profilaxis en pacientes hematológicos. Además, el paciente estaba recibiendo como tratamiento concomitante tramadol (fármaco opiáceo), cuya dosis fue disminuida al iniciar el tratamiento con voriconazol. Seguidamente se realizaron resonancia magnética cerebral y TAC de peñascos: se observó afectación hipermetabólica en la base izquierda del cráneo, lo que sugería un proceso infeccioso/inflamatorio con afectación ósea del clivus y de ambos ápex petrosos (figs. 2 y 3). A los 20 días aconteció inesperadamente el exitus del paciente por parada cardiorrespiratoria.
La incidencia de otomicosis por S. apiospermum es baja y su diagnóstico muy difícil si no se sospecha esta etiología, lo que lleva a la extensión de la infección por la falta de un tratamiento antifúngico apropiado5. Han sido descritas otitis crónicas por Scedosporium que provocan, en ocasiones, una otitis externa maligna con parálisis facial4. Los antifúngicos de elección son el voriconazol y el posaconazol3. También se recomienda la limpieza quirúrgica. En este caso el voriconazol tuvo que ser retirado al aparecer efectos secundarios indeseados, y el desbridamiento quirúrgico no fue posible al negarse el paciente a ser intervenido. Las alucinaciones visuales asociadas al voriconazol son infrecuentes, pero reversibles con la retirada del mismo; es incierta su acción en este caso, y hay autores que sugieren alguna actividad sobre la retina2, si bien también se relaciona con su farmacocinética no lineal dosis-dependiente6. Otros efectos adversos también reportados son las erupciones cutáneas, la prolongación del QTc del electrocardiograma, la neuropatía periférica y la hepatotoxicidad9.
FinanciaciónLos autores declaran no haber recibido financiación para la realización de este trabajo.
Los autores quieren mostrar su agradecimiento a todo el equipo del Servicio de Microbiología del Consorcio Hospital General Universitario de Valencia.