INTRODUCCIÓN
En un reciente anuncio televisivo sobre eyaculación precoz (EP), se anima a los varones que la sufran a consultar con su médico. Tal circunstancia ha propiciado un incremento espectacular en el número de consultas respecto a este trastorno sexual, acerca del cual los pacientes, hasta la aparición de dicho anuncio, se mostraban en general reticentes a consultar. Para algunos médicos, adiestrados en el campo de la salud sexual, ha resultado fácil afrontar con éxito tan inesperado aluvión, pero para la mayoría ha supuesto un verdadero reto al que se enfrenta con dificultad. En esta publicación se comentan aspectos conceptuales, etiológicos y diagnósticos de la EP, siendo su principal objetivo proponer un método de intervención terapéutica, tanto farmacológica como sexológica, que permita tratar a la mayor parte de los pacientes.
ETIOLOGÍA Y PECULIARIDADES DE LA EYACULACIÓN PRECOZ
Se sabe que desde el punto de vista filogenético el coito es breve. En especies precursoras del hombre actual la eyaculación se producía antes de los 10 s de penetración, sin embargo, a lo largo de su ontogénesis el hombre ha aprendido a alargarlo. Su base etiopatogénica radica en un disturbio en la neurotransmisión serotoninérgica del proceso de eyaculación mediada por los receptores 5-HT1A del sistema nervioso central1, y es conocido que las concentraciones bajas de serotonina se asocian a EP.
Respecto a su gravedad, se distinguen 3 formas clínicas: leve, cuando la eyaculación sucede después de la penetración tras un escaso número de movimientos pélvicos; moderada, cuando tiene lugar inmediatamente después de la penetración, y grave, cuando acontece previo a cualquier intento de penetración (ante portas), o en ausencia de erección.
Las eyaculaciones rápidas se manifiestan en los primeros encuentros sexuales, y el desarrollo de la primera relación sexual en el varón puede ser un factor predisponente2.
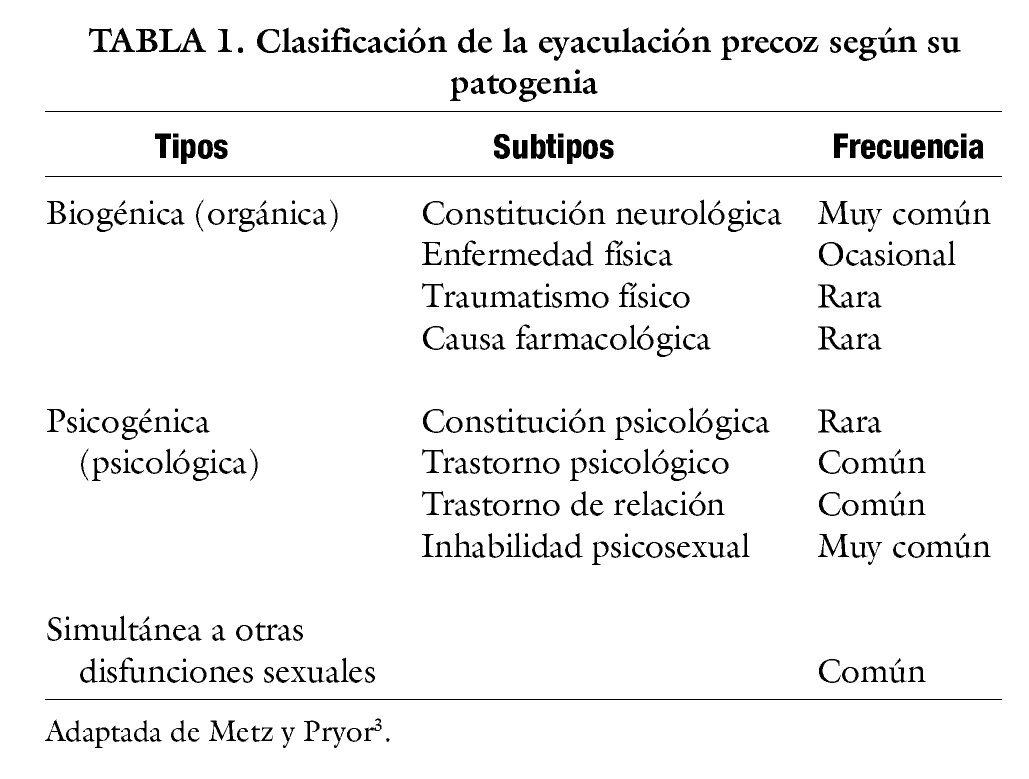
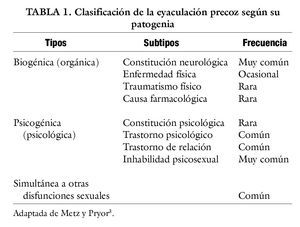
Metz y Prior proponen una clasificación etiológica3 (tabla 1), según la cual los subtipos más frecuentes de EP son los debidos a constitución neurológica facilitadora, trastorno psicológico o de relación de pareja, inhabilidad psicosexual, o simultánea a otros trastornos sexuales como la disfunción eréctil, a la que se asocia con frecuencia en varones mayores de 45 años4,5. Los casos de EP secundarios a causas médicas: enfermedad6-10, traumatismo físico11,12, o como consecuencia de efecto adverso farmacológico13-15, que se pormenorizan en la tabla 2, son poco comunes o raros, aunque los simultáneos a disfunción eréctil, a menudo de origen orgánico, son frecuentes.
La EP tiene unas peculiaridades clínicas muy específicas. Aunque pueda considerarse una patología menor, al no implicar riesgo vital, en realidad supone una verdadera agresión, tanto para el afectado como para su pareja, si la tiene, que propicia merma en la autoestima, conflictos personales y de relación que a veces abocan en la ruptura, de ahí la conveniencia de contar con un diagnóstico, valga la redundancia, lo más precoz posible. Sin embargo, y de manera casi generalizada, quienes presentan este trastorno lo consideran vergonzante, por lo que evitan cualquier comentario al respecto.
DEFINICIÓN Y CONCEPTO
En 1970, Masters y Johnson16 definieron la EP como "la incapacidad para retrasar el reflejo eyaculatorio durante la penetración el tiempo necesario para satisfacer a la pareja en el 50% de los contactos sexuales". Tomada al pie de la letra, tal definición convertía en eyaculadores precoces incluso a los varones que conviven con mujeres anorgásmicas, el 10-50% del total según diversos estudios17-19, por más que se empeñasen en retrasar su eyaculación indefinidamente. Viniendo de investigadores de tal calibre, no es de extrañar que popularmente surgiese la archiconocida frase: no hay mujeres frígidas sino hombres inexpertos, que extendiéndose como la pólvora culpaba a los varones de la anorgasmia femenina. Hoy en día, la mayor parte de los sexólogos coincide en que el orgasmo y el placer sexual son responsabilidad de cada una y de cada uno; también, que la masturbación, o autoestimulación (término más eufemístico y que a la mayoría suena mejor), es un magnífico procedimiento para aliviar tensiones, obviar carencias y remediar, o al menos compensar, dificultades sexuales propias o del compañero o la compañera.
Autores posteriores, con la intención de objetivar, se basaron en el número de empujes pélvicos a la hora de decidir cuando un hombre sufría EP, llegando a postular que aquel que tras la penetración vaginal superase los 1520 antes de eyacular podía considerarse libre del trastorno. Un grupo más numeroso, basándose en criterios temporales, midió el tiempo que el pene se mantenía dentro de la vagina sin eyacular y, a su criterio, estableció una serie de lapsos normales de permanencia que oscilaban entre 1 y 7 min21-23.
En la actualidad, para decidir cuando un hombre presenta EP, los consensos de expertos consideran determinante el criterio funcional basado en la incapacidad para controlar y posponer el orgasmo, independientemente del tiempo que se tarde en eyacular. Así, en el DSM-IV24 se define la EP como: "la eyaculación persistente o recurrente en respuesta a una estimulación sexual mínima antes, durante o poco tiempo después de la penetración, y antes de que la persona lo desee". El consenso sobre eyaculación rápida de la AISM25 añade aspectos de pareja y la define como: "la condición persistente o recurrente en la cual el varón no puede percibir y/o controlar las sensaciones propioceptivas que preceden al reflejo eyaculatorio, produciendo malestar en la relación con su pareja".
PROPUESTA DIAGNÓSTICA
Las anteriores definiciones, como otras similares, no cuentan con un patrón que permita objetivar la presencia o no de EP. Además, tampoco hay un marcador serológico que lo confirme. Esto, en ocasiones, conduce a un callejón sin salida, ya que algunos varones eyaculan transcurridos más de 10 min desde que iniciaron la penetración y, en su obsesión por satisfacer a la pareja, se consideran eyaculadores precoces y solicitan tratamiento. Siguiendo literalmente las anteriores definiciones, así debería hacerse, pero lógicamente no sería razonable, de algún modo se ha de tener en cuenta el lapso de tiempo comprendido entre la penetración y el momento de eyacular, para no catalogar como tales a quienes, desinformados o llevados por un altruismo sexual excesivo, se exigen a sí mismos la excelencia en el rendimiento sexual.
Recientes trabajos de investigación, realizados en significativos grupos poblacionales, han esclarecido en parte la situación. En algunos de ellos se correlaciona el IELT (del inglés intravaginal ejaculation latency time o tiempo de latencia de eyaculación intravaginal, registrado por la pareja sexual cronómetro en mano) de varones que según los criterios del DSM-IV-TR se consideraban eyaculadores precoces, con los que, siguiendo los mismos criterios, no se consideraban como tales. Por los resultados obtenidos, la media del IELT en el grupo de afectados por el trastorno oscilaba entre 1,87 y 3,3 min26,27, y para los no afectados entre 7,3 y 10. Waldinger et al28, en un amplio y riguroso estudio multinacional, concluye que los varones con un IELT < 1 min deben ser diagnosticados de EP, y que los que presenten un IELT entre 1 y 1,5 min es probable que la presenten.
Nosotros, a efectos prácticos, mientras no hayan evidencias irrefutables y consensos que permitan alcanzar un diagnóstico más objetivo, tenemos en cuenta 2 factores a la hora de decidir cuando un paciente está afectado por un trastorno de EP: la información facilitada por el varón respecto al lapso de tiempo que tarda en eyacular en la vagina después de la penetración y su sensación de control del reflejo eyaculatorio. Respecto al lapso, se ha de pormenorizar durante el interrogatorio y, en caso de duda, solicitar al paciente que lo facilite en unos días, después de cronometrarlo en varias ocasiones. A los que reconocen un lapso de tiempo > 3 min en la mayoría de sus relaciones, les consideramos libres del trastorno, y los que no alcanzan 1 min como afectados por él. En situaciones intermedias nos guiamos por la sensación de control que el varón tiene del reflejo; si es mala, que es lo más habitual, estimamos que presentan EP. En todo caso, en estas situaciones intermedias tratamos de satisfacer su deseo, y si éste es firme en cuanto a retrasar su eyaculación, intentamos ayudarle.
Según un estudio propio pendiente de publicación, de una muestra de 72 varones que acudieron durante 2 años a la consulta por una posible EP, siguiendo los 2 criterios expuestos, 21 resultaron ser falsos casos y en 2 no se llegó a concretar el diagnóstico. A menudo, unas desmesuradas expectativas sexuales, propias o de la pareja, distorsionan la realidad y hacen ver anomalía donde no la hay; tal vez se requiera terapia sexual para mitigar la insatisfacción, pero en modo alguno pueden considerarse afectados por este trastorno, por otra parte, muy prevalente, ya que afecta a cerca del 30% de los varones, aunque para muchos no represente problema alguno29.
ABORDAJE CLÍNICO Y PROPUESTA DE INTERVENCIÓN ANTE UN CASO DE EYACULACIÓN PRECOZ
Las formas clínicas subsidiarias de tratamiento en consulta médica son las de grados leve y moderado, con buena relación de pareja, y la EP de causa orgánica. En las formas severas, o cuando se constate una mala relación de pareja, es conveniente remitirlos a un terapeuta sexual. El modelo de intervención aquí propuesto, basado en otros grupos sexológicos30, se sustenta en los siguientes pasos:
Actitud receptiva o de búsqueda activa
El anuncio televisivo ha propiciado que muchos varones consulten espontáneamente, sin embargo, la mayoría de las veces para poder desenmascarar el trastorno sigue siendo imprescindible preguntar, sobre todo en población de riesgo: jóvenes, parejas en crisis, etc. Algunas preguntas31 que pueden servir para detectar la presencia de ésta u otra disfunción sexual pueden ser: ¿en cuanto a su vida sexual, está Ud. satisfecho/a?, ¿con relación a su actividad sexual, tiene Ud. alguna dificultad?
Criterios diagnósticos
Si se detecta un problema sexual y la queja apunta a un posible cuadro de EP, como se ha indicado será necesario interesarse por el tiempo de latencia eyaculatoria y por la sensación de control que tiene el paciente de su reflejo eyaculatorio.
Descartar causas médicas como origen del trastorno
- Orientan a una causa psicológica. La EP primaria, de siempre, en la cual el varón nunca ha podido controlar su eyaculación, y la EP secundaria a problemas en la relación de pareja, situaciones generadoras de estrés o a trastorno psicológico (especialmente cuadros de ansiedad).
- Orientan a una causa médica. Su irrupción brusca, coincidiendo con traumatismo, enfermedad física (también mental) o toma de sustancias, sin que medien problemas de pareja, estrés o trastorno psicológico.
Desculpabilizar
Cualquiera que presente una disfunción sexual tiende a sentirse culpable por ello, lo que propicia la aparición de prejuicios y de actitudes negativas que, además de magnificar el problema, atemorizan y bloquean cualquier intento de superación. Para romper este círculo vicioso es necesario, además de descargarle de cualquier obligación sexual, hacerle entender que, en general, el papel del pene en la consecución del placer sexual femenino no es tan relevante como el de otros órganos como el clítoris, y que, además, a diferencia de la mayoría de los varones cuyo principal objetivo es alcanzar la penetración en cada encuentro, muchas mujeres ansían, sobre todo, vivir una experiencia íntima32 con su pareja que sirva para reforzar el vínculo que les une33, de ahí la importancia del contacto físico y de los juegos eróticos durante el encuentro sexual.
Además, es necesario ofrecer información breve y objetiva acerca de la EP. Han de saber que no se trata de una verdadera enfermedad, sino de un trastorno, y que el varón, como consecuencia de un proceso de selección natural, tiende a eyacular rápido. También que, a menudo, preocupa menos a la pareja que al propio afectado y que para algunas mujeres resulta halagador saberse capaces de provocar tanta excitación en su compañero. Pese a ello, es necesario insistir en que suele generar serios problemas de pareja, por lo que se ha de intentar solucionar.
Intervención terapéutica
Tratamiento farmacológico
Hasta la reciente aparición de dapoxetina, el tratamiento más habitual de la EP se basaba en la combinación de un ISRS (inhibidor selectivo de la recaptación de serotonina) con terapia sexual, pero además se han ensayado numerosos tratamientos34, desaconsejables como consecuencia de sus efectos adversos: cremas tópicas, anestésicos locales, inyecciones intracavernosas de alprostadil, tramadol, antipsicóticos típicos y atípicos, bloqueadores alfa, bloqueadores beta, inhibidores de la monoaminooxidasa, ansiolíticos, antidepresivos tricíclicos, etc. Los fármacos proeréctiles tienen una utilidad relativa. Al reforzar la erección y disminuir el período refractario, algunos varones con EP buscan a través de su uso una segunda oportunidad para satisfacer a la pareja durante el encuentro sexual.
La dapoxetina es un nuevo fármaco desarrollado específicamente para el tratamiento de la EP. Estructuralmente semejante a los ISRS, diversos estudios demuestran que tras su toma, el IELT, al compararlo con placebo, se prolonga de manera significativa. En uno de ellos35, tras 12 semanas de tratamiento a demanda con dicho fármaco, en el grupo de pacientes tratados con dosis de 30 mg el IELT pasó de 0,9 a 3,48 min, y en el grupo tratado con 60 mg a 3,68 min.
Su aclaramiento renal también es rápido y el pico plasmático máximo se produce 90 min después de la toma. Su eliminación es bifásica36, con un período inicial de unas 1,4 h (1/2) y casi total en 20 h (< 5% del pico máximo a las 24 h). Dadas sus características farmacocinéticas, su indicación es el tratamiento a demanda de la EP (1-3 h antes del coito) en varones de 18 a 64 años, lo que supone una novedad respecto al tratamiento anterior con los ISRS, que veían limitada su eficacia al utilizarlos de tal manera37, además de presentar elevada incidencia de efectos secundarios, tanto el día del coito como el siguiente38.
Se debe iniciar el tratamiento con una dosis de 30 mg de dapoxetina y no se deberá administrar más de 1 comprimido diario. Se puede pasar a dosis de 60 mg cuando, siendo buena su tolerancia, pese a seguir tratamiento durante 4 semanas a dosis de 30 mg, o habiéndolo tomado al menos 6 veces, los resultados no son convincentes.
Recientes estudios indican que dapoxetina produce una sensación de mejor control eyaculatorio durante la relación sexual y que aumenta el grado de satisfacción, reduciendo la ansiedad39. Los efectos adversos son escasos: náuseas, cefalea, diarrea, mareos o somnolencia, en el 3 al 9% de los tratamientos a dosis de 30 mg. A dosis de 60 mg, son similares, salvo mayor incidencia de náuseas (alrededor del 20%). Es necesario revisar las precauciones, contraindicaciones e interacciones que su utilización conlleva, antes de prescribirlo.
Recomendaciones sexológicas
Se recomendará, tanto al afectado como a su pareja si la tiene y le acompaña en consulta, que mantengan actividad sexual al menos 3 o 4 veces por semana, siendo conveniente que eviten, hasta que la mejora en el control del reflejo sea manifiesta, las posturas coitales que lo aceleran. En general, la más proclive a ello es la del misionero, con el varón colocado encima, considerándose más apropiadas aquellas en las cuales la mujer se sitúa en posición superior.
Se les debe instruir acerca de 2 técnicas conductuales que permitirán al varón familiarizarse con las sensaciones previas a la eyaculación, a fin de que aprenda a reconocerlas. Ambas pueden practicarse tanto durante la masturbación como en el coito y, o bien una o bien otra, en cada ocasión, se practicarán un mínimo de 2 veces (ideal 3) antes de eyacular.
Apretón16. Consistente en que, inmediatamente después de que el varón perciba la sensación de eyacular, o él o su pareja, presionen durante unos segundos sobre la base del glande (región balanoprepucial) hasta lograr que dicha sensación desaparezca, para proseguir luego con la estimulación.
Parada y arranque (Semans, 1956). Se basa en el cese de cualquier movimiento pélvico cuando aparece la sensación de eyacular, para proseguir cuando, al cabo de 1 o 2 min, tal sensación ha desaparecido.
Consideramos que este modelo de intervención puede servir para resolver la mayoría de los casos de EP que acuden a la consulta del médico. Otras técnicas más complejas, incluida la focalización sensorial, se aplicarán en casos más severos o cuando no se logren los resultados deseados con este método, y serán aplicados por terapeutas sexuales, dado que requieren mayor tiempo de intervención y adiestramiento previo en terapia de pareja.
CONCLUSIONES
Queremos concluir felicitándonos por el anuncio televisivo de EP. Gracias a él, esta disfunción sexual, tan relevante para la calidad de vida de muchas personas, por fin ha dejado de ser un tabú y se ha hecho patente en las consultas médicas, lo cual constituye el primer peldaño a recorrer en el objetivo de superarla.
Respecto a dapoxetina, la nueva molécula indicada para su tratamiento, pese a los buenos augurios, será la experiencia clínica quien tenga la última palabra.
Correspondencia: Dr. F. Sánchez Sánchez.
Maulets, 3, 8.º. 46800 Xativa. Valencia. España.
Correo electrónico: fsanchezs@semergen.es