El presente trabajo de revisión fue ponencia en el Simposio ASESA (Asociación Española de Andrología Medicina Sexual y Reproductiva)/SPA (Sociedade Portuguesa de Andrologia); 13th Congress of European Society for Sexual Medicine, Málaga (España), 2010. Dicha ponencia se estructuró en 3 partes, con idea de dar al oyente una actualización de la situación en el tratamiento de la eyaculación precoz (EP) en nuestro medio, 18 meses después de tener disponible el primer fármaco (dapoxetina) específico y con aprobación concreta en el tratamiento de la EP.
Nuevo tratamiento para la eyaculación precoz (PSD 502)
Se trata de un nuevo tratamiento tópico, a demanda, "en spray", que se aplica sobre el glande. Su composición es lidocaína y prilocaína. Se han realizado y publicado 2 ensayos clínicos, aleatorizados y controlados con placebo. Han participado un total de 70 centros de Estados Unidos, Canadá y Europa incluyendo un total de 539 (216) pacientes. El criterio de inclusión para definir EP fue un TLEI (tiempo de latencia eyaculatoria intravaginal) < 1 min. Los resultados han sido publicados recientemente en Journal of Sexual Medicine1.
Se registraron más de 23.000 aplicaciones. La media de TLEI basal fue de 0,6 min. Se demostró un incremento de 5,5 veces en el grupo de tratamiento frente a 1,6 en el grupo placebo. Asimismo se constató una mejoría significativa en cuanto al control y la satisfacción por parte de los pacientes. Los efectos secundarios más importantes comunicados fueron la pérdida de erección y la hipoestesia en el glande, que ocurrieron en el 5,9% de los pacientes, pero que no obligaron al abandono del tratamiento.
Este tratamiento, que aún no está disponible en nuestro país, parece una opción prometedora pero que sin duda necesita experiencia clínica para poder ser correctamente evaluada.
18 meses desde el lanzamiento de dapoxetina ¿qué ha pasado?
En primer lugar, me gustaría compartir algunas reflexiones personales tras varios meses realizando prescripciones y viendo pacientes con EP tratados con dapoxetina.
Se trata de un tratamiento efectivo, de primera línea y no off-label, pero: — ¿Trastorno tan prevalente como pensábamos?
— Barreras para consultar: médicos-paciente.
— Accesibilidad: de la receta a tomárselo.
— Se prescriben nuevos tratamiento pero... ¿y las revisiones?
— ¿Efectos adversos importantes?
— Tiempos de "crisis", ¿precio?
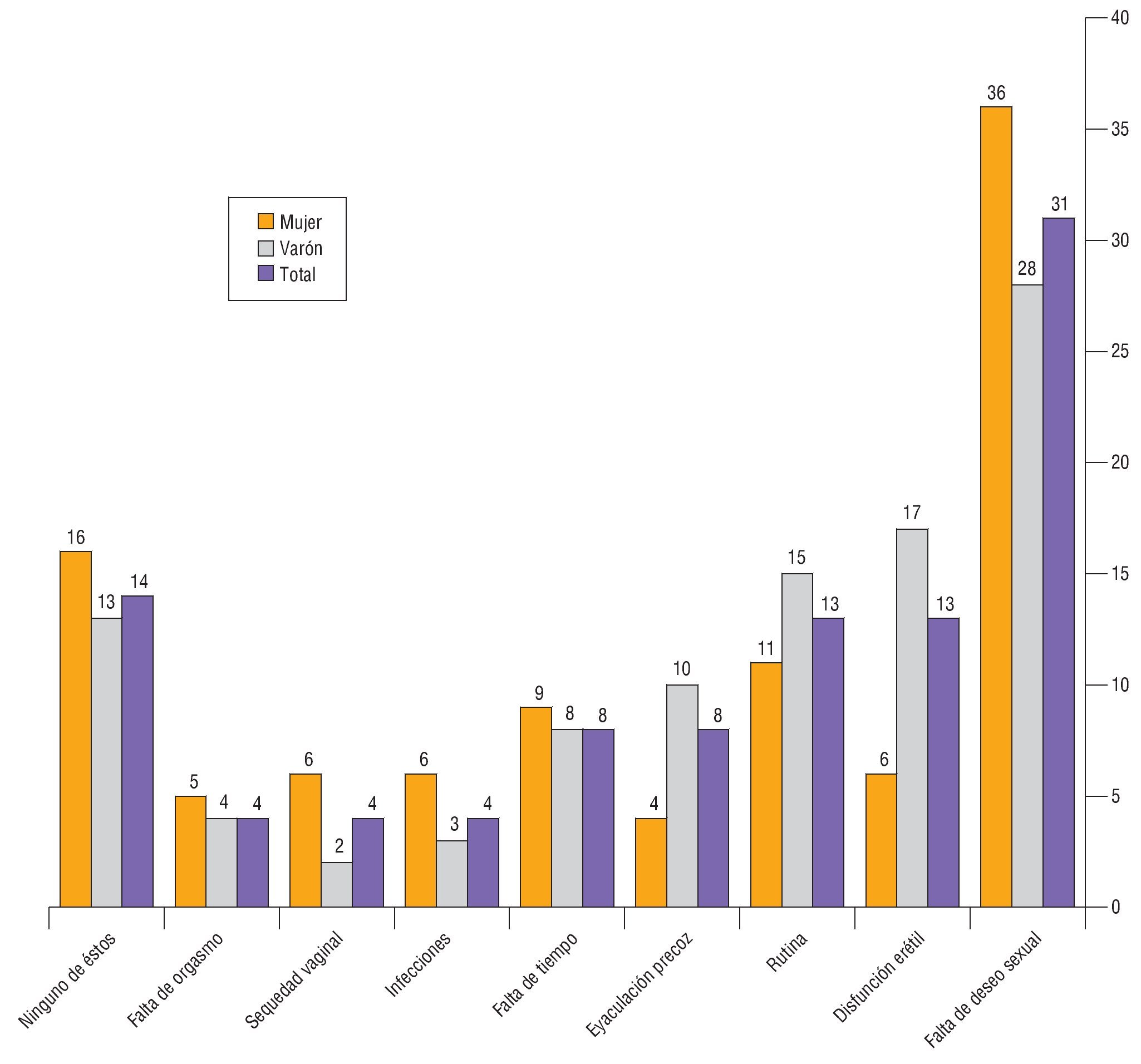
Como respuesta a la primera reflexión, en estos datos recientes publicados del Spanish Sexual Health Report realizado en mayo de 2010 en un total de 3.000 paciente (fig. 1), la EP es el cuarto problema sexual de los españoles, por detrás claramente de la disfunción eréctil (DE), la falta de deseo sexual o la apatía/rutina2. Por tanto, quizás las aproximaciones iniciales sobre el numero de pacientes fueran sobrestimadas, una cosa son los pacientes que "epidemiológicamente" cumplen la definición de padecer el trastorno y otra los que finalmente se consideran enfermos.
Figura 1 Spanish Sexual Health Report, mayo 2010. 3.000 personas entre 25 y 70 años.
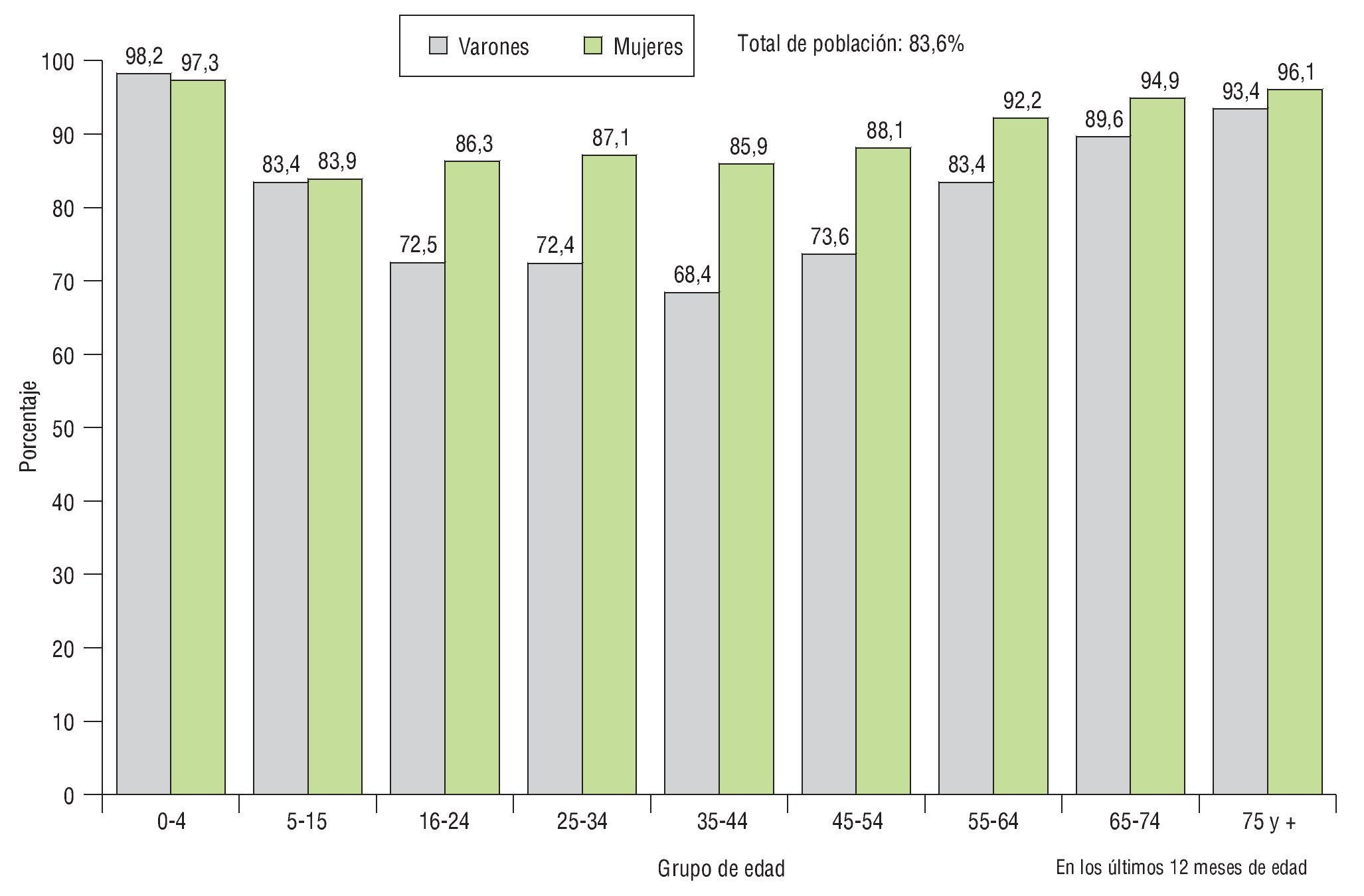
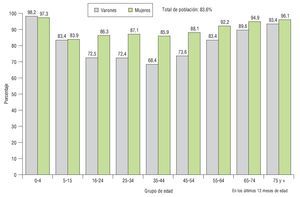
Asimismo, los datos de la Encuesta Nacional de Salud (INE 2006)3 arrojan claramente que los varones, cualquiera que sea el problema o la enfermedad, tienen menos tendencia a ir al médico y/o consultar (fig. 2).
Figura 2 Datos de la Encuesta Nacional de Salud de España (INE 2006) sobre la consulta médica según edad y sexo.
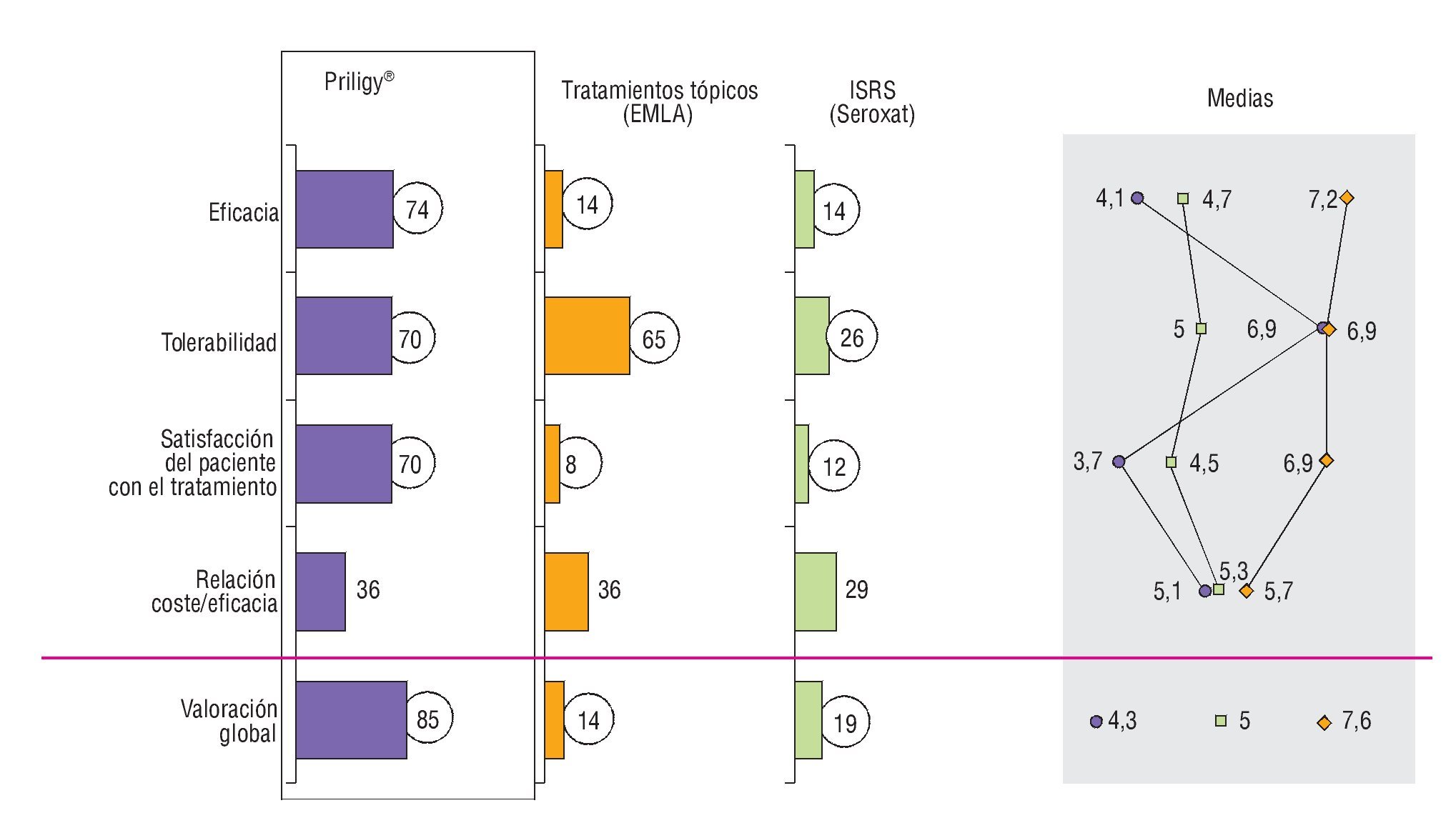
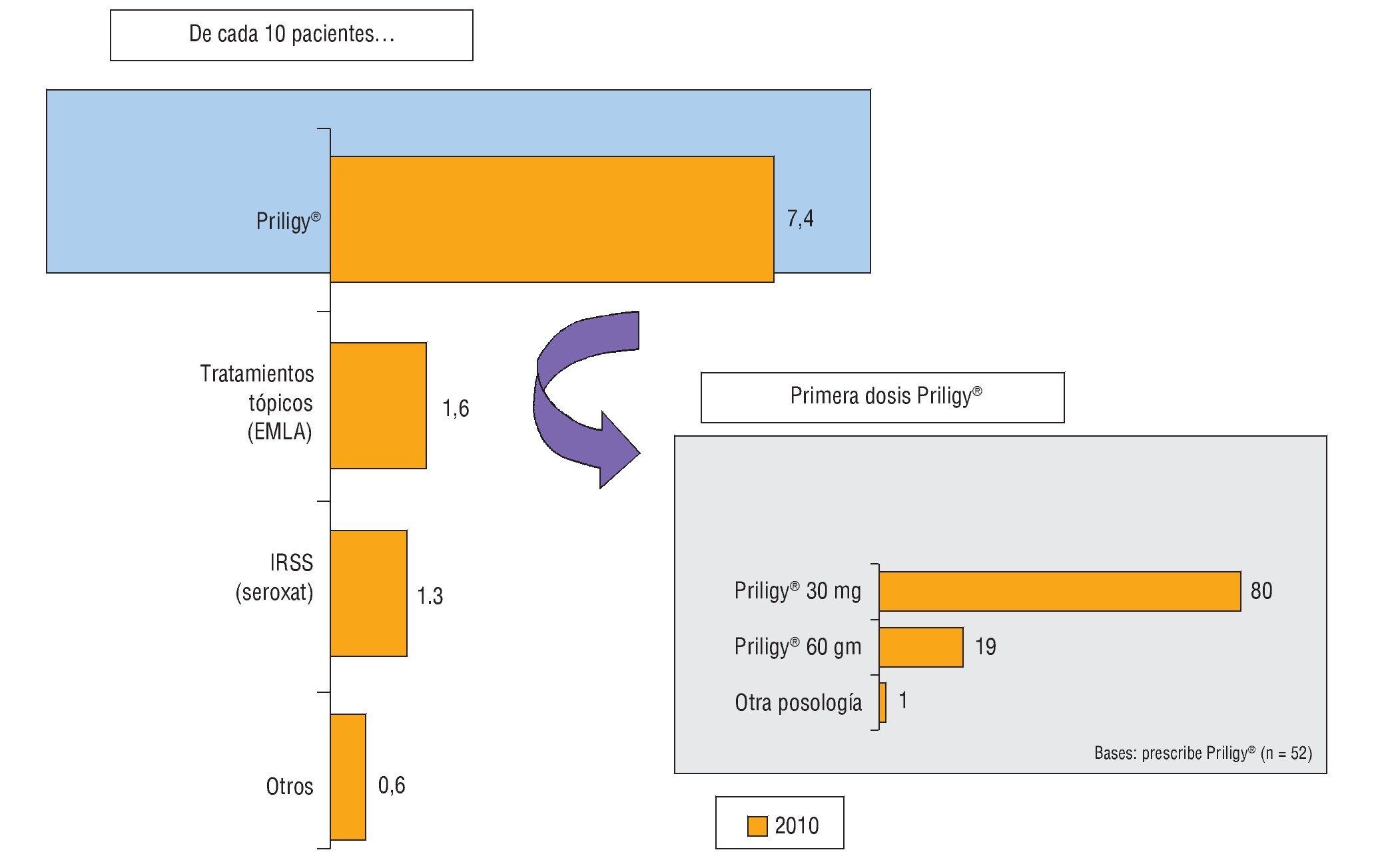
Con respecto a la eficacia en comparación con otros tratamientos (off-label) disponibles ésta es buena en opinión de los propios profesionales4. En la figura 3 podemos observar, en una encuesta de opinión realizada entre urólogos, como la valoración global (85%) así como eficacia, tolerabilidad y satisfacción del paciente fueron claramente superiores a otras opciones de tratamiento.
Figura 3 Datos de una encuesta realizada a 100 urólogos sobre sus opiniones acerca de los diferentes tratamientos para la eyaculación precoz (EP).
En cuanto a la dosis más comúnmente prescrita, en la figura 4 se puede observar que claramente fue de 30 mg en lugar de 60 mg.
Figura 4 Datos de una encuesta realizada a 100 urólogos sobre sus opiniones acerca de la dosis utilizada cuando se prescribe dapoxetina.
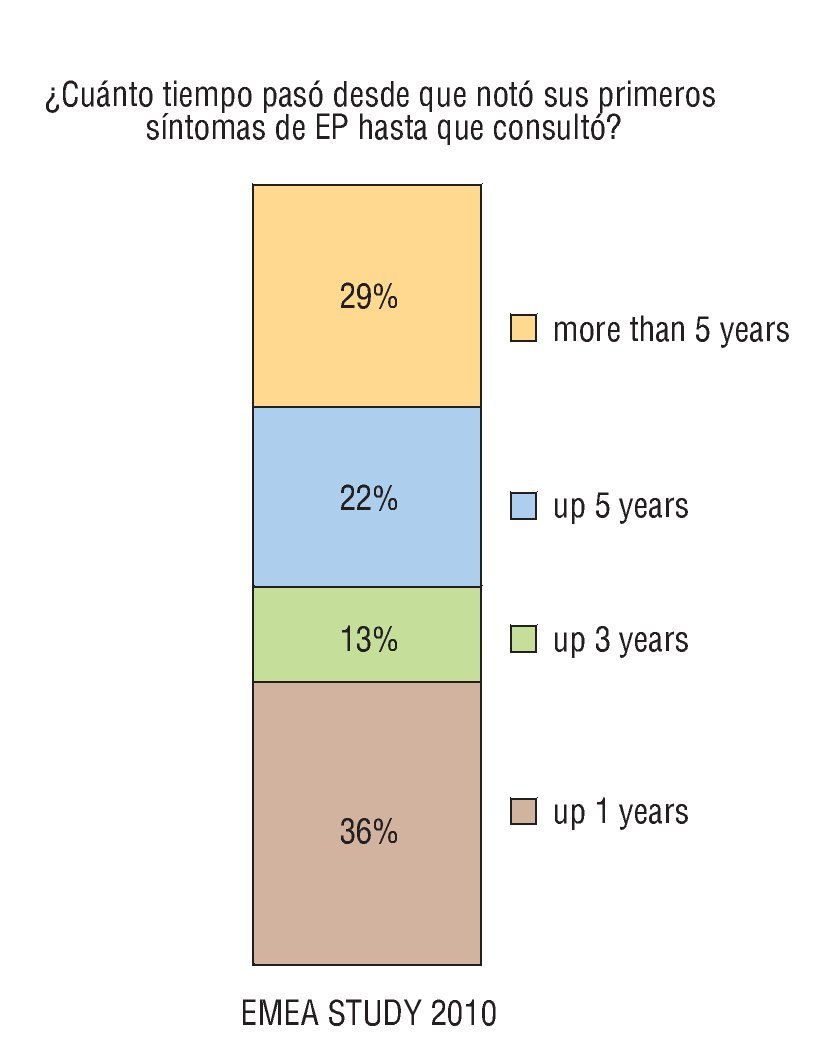
La mayoría de los pacientes reconoce que la mejor manera de solucionar el problema, cuando se tiene conciencia de padecerlo y se quiere buscar ayuda es ir al médico. Según los datos del estudio DEEP5 (Estudio Demográfico Español sobre Eyaculación Precoz) el 78% de las mujeres y el 57% de los hombres cuando eran preguntados sobre las medidas que pueden adoptar para solucionar la EP contestaban "ir al médico". Por lo tanto, parece que la idea se tiene, pero en muchas ocasiones no se lleva a cabo. Giuliano et al publicaron, hace algunos años, que el 70% de los pacientes quiere que sea el médico quien aborde primero un potencial problema de salud sexual6.La realidad es que tanto en la EP como en la DE, el hecho de existir una población sumergida de pacientes que no consultan es un hecho. Para analizar este hecho, ¿se podría establecer un paralelismo entre DE y EP?— DE: el hombre con DE no ha tenido problemas de DE durante la mayor parte de su vida..., pero un día no puede tener más relaciones sexuales y tarda más de 1 año en ir a su médico...— EP: la pareja sobrelleva la situación desde que se conocen y tienen relaciones sexuales... más o menos satisfactorias, pero... pueden tener relaciones sexuales; tienen mucho tiempo para buscar justificaciones y autoexplicaciones. Tardan en consultar una mediana de 3 años7 ( fig. 5).
Figura 5 Estudio EMEA 2010. Tiempo desde el diagnóstico de eyaculación precoz (EP) hasta que consulta con su médico.
Como señalábamos anteriormente, hay una gran diferencia entre las cifras esperadas de incidencia de este trastorno y el número final de pacientes que siguen tratamiento activo. En la figura 6 hemos tratado de realizar una extrapolación poblacional de este hecho. Como se puede observar, las diferencias entre la incidencia y número final de consumidores son un abismo, en cada una de la fases de pierde un número muy importante de pacientes.
Figura 6 Simulación y extrapolación entre la prevalencia de eyaculación precoz (EP) en España y número final de consumidores de dapoxetina.
Muchos pacientes que no son capaces de exponer el problema a su médico recurren a internet para obtener información o incluso para adquirir medicamentos falsificados y de dudosa procedencia. Otro punto a tener en cuenta, y que vemos repetidamente en nuestras consultas, es el problema con el embalaje del producto. Una vez que el paciente abre el estuche que contiene los comprimidos, puede leer con claridad una serie de advertencias en tono muy alarmante que, en muchas ocasiones, disuaden al paciente de tomar el fármaco. Solamente una correcta explicación de este hecho por parte del médico antes de prescribirlo puede reducir el número de pacientes que, por miedo o temor, no prueban el tratamiento.
Barreras en la comunicación médico-paciente en medicina sexual
Los datos que hemos comentado anteriormente reflejan como aún sigue existiendo una gran barrera entre médico y paciente que dificulta la comunicación. Este hecho va cambiando a medida que cambia la figura del médico y aumenta el nivel sociocultural de la población. El médico es el referente primordial para el paciente, debe dar la confianza básica al paciente ante el problema/enfermedad.
Los rasgos positivos que debe tener un medico incluyen:
— Consideración.
— Paciencia.
— Empatía.
— Sentido del humor.
— Interés por su problema.
— Flexibilidad.
— Eficiencia.
— Profesionalidad.
Las claves de la comunicación general y médica en particular deben incluir:
— Desarrollar la creatividad. — Comunicar desde una actitud positiva.
— Ser coherente y equilibrado.
— Atender y saber escuchar.
— Empatía y asertividad.
— Mejorar la comunicación no verbal.
Ofrecer feedback al paciente es un hecho que siempre nos tiene que preocupar en nuestra consulta y, especialmente, cuando los temas a tratar son de índole sexual. Estos consejos pueden ayudar a ofrecer este feedback a nuestros pacientes:
— Iniciar siempre la conversación por los aspectos positivos.
— Lenguaje claro referido a acciones concretas.
— Contestar a todas las preguntas del paciente.
— Poner énfasis en lo que ayuda a mejorar.
— No ofrecer demasiada información ni utilizar rodeos.
— Evitar el exceso de información, adaptarlo a cada paciente.
— Asegurarnos que se va tranquilo y satisfecho.
Cada vez más, la clave del éxito de la relación médico-paciente radica en el buen equilibrio entre la realidad que ocurre o va a ocurrir (realidad presente o futura) y las expectativas del paciente. Cuantos más paralelismo seamos capaces de desarrollar entre ambas situaciones, mejor será nuestra relación con el paciente. Es importante hacer y contestar algunas de las siguientes preguntas:
— ¿Cómo me gustaría que fueran mis relaciones sexuales?
— ¿Cuántas veces?
— ¿Qué tipo?
— ¿Cuál creo que es el tiempo "normal" para eyacular?
— ¿Cómo creo que le gustaría a mi pareja?
ConclusionesLa relación médico-paciente es clave para la confianza mutua y el éxito de cualquier tratamiento, y más específicamente en la EP. Por otro lado, y en coherencia con lo anterior, alcanzaríamos el resultado optimo contra la EP con la terapia combinada, mediante el uso de fármacos y la psicoterapia cognitivo conductual, en cuyo procedimiento es básico la información y la empatía con el paciente y su padecer.
Aceptado para su publicación el 3 de enero de 2011.
Correo electrónico: jims09@me.com