El objetivo de nuestro trabajo es evaluar la cuantificación del volumen testicular mediante segmentación en resonancia magnética (RM) y compararla con la fórmula propuesta por Lambert en ecografía (0,71×ancho×alto×largo), que es el método utilizado como referencia.
Material y métodosSe realiza un estudio prospectivo de pacientes que acuden a la consulta de urología. Se estudian un total de 27 pacientes (49 testículos) con una edad media de 38,7±11,0años (rango: 21 a 58años). Se determina en todos ellos la volumetría mediante los dos métodos expresando los valores en cm3. El análisis estadístico se desarrolló en el paquete estadístico SPSS versión 19 para Windows y STATA.
ResultadosEl volumen medio testicular utilizando la fórmula de Lambert es de 25,3cm3, y con el método de segmentación es de 18,1cm3. El coeficiente de correlación lineal de Pearson entre ambos métodos es de 0,91. Sin embargo, la fórmula de Lambert proporciona valores sistemáticamente superiores, como muestra el análisis de Bland y Altman.
ConclusionesLa técnica de segmentación con RM permite un cálculo fiable del volumen testicular.
To determine the capability of segmentation by magnetic resonance imaging (MRI) in the quantification of testicular volume and to compare it with the formula proposed by Lambert (0.71×width×height×length), which has been used as a reference method.
Material and methodsA prospective study of patients attending the urology is made. A total of 27 patients (49 testes) were included with a mean age of 38.7±11.0years (range: 21-58years). The volume was determined in both methods. All parameters were expressed as mean and standard deviation in cm3. Statistical analysis was conducted using SPSS version 19 for Windows and STATA.
ResultsThe mean testicular volume using Lambert's formula was 25.3cm3 and with the segmentation MRI it was 18.1cm3. A strong correlation was found between the methods with a Pearson's coefficient of 0.91. However, Lambert's formula provided consistently higher values as it was revealed by Bland and Altman's analysis.
ConclusionsMRI segmentation technique allows a reliable calculation of testicular volume.
La valoración del volumen testicular ha sido siempre objeto de estudio en el campo de la urología debido a que la mayoría de los autores consideran que se relaciona directamente con la infertilidad. Los testículos están constituidos en un 70-80% por túbulos seminíferos y células germinales que son los responsables de la producción de los espermatozoides1,2. Así, un volumen testicular pequeño o demasiado grande indica indirectamente la presencia de patología y obliga a un estudio de imagen. Habitualmente, las características morfológicas testiculares se evalúan en la consulta del urólogo y su tamaño se estima con un orquidómetro. No obstante, en los casos en que exista duda o la exploración sea patológica se realiza una prueba de imagen para completar la valoración urológica que por su alta accesibilidad es la ecografía. Dado que una determinación fiable y exacta del volumen testicular es de gran beneficio en el estudio de pacientes con trastornos que afectan el crecimiento, el desarrollo y/o la función testicular, la valoración del volumen testicular mediante ecografía ha sido discutida en la literatura científica con el fin de encontrar el mejor método para su cuantificación. De forma general, tres fórmulas diferentes han sido utilizadas: a)la fórmula para un elipsoide (fórmula1): longitud (L)×anchura (A)×altura (H)×0,52; b)la fórmula para un esferoide alargado (fórmula2): L×A2×0,52, y c)la fórmula empírica de Lambert (fórmula 3): L×A×H×0,71. Sin embargo, los artículos que comparan estas fórmulas demuestran que la fórmula empírica de Lambert es la que establece una mejor estimación volumétrica3-5.
El presente estudio intenta evaluar la capacidad de la resonancia magnética (RM) en la cuantificación del volumen testicular y la correlación existente entre la fórmula empírica de Lambert y este método.
Material y métodosPacientesSe realizó un estudio prospectivo durante 2años en el que se incluyó a los pacientes que habían acudido a la consulta de urología con diferentes problemas de fertilidad y/o demandantes de la realización de una vasectomía, y que fueron derivados al servicio de radiología para realizar una ecografía. A todos ellos se les realizó posteriormente una RM.
El principal criterio de inclusión fue el consentimiento por parte del paciente para la realización de una RM testicular. El único motivo de exclusión fue la existencia de contraindicaciones para la realización de la prueba.
Finalmente se estudiaron 27 pacientes, de los cuales 3 solo tenían el testículo derecho, uno solo el izquierdo y 23 tenían los dos, lo que suponía un total de 50 testículos. Se obtuvo la aprobación ética para la realización del estudio por parte del centro.
Protocolo de estudioA todos los pacientes, después de la realización de ecografía con sonda de 7,5MHz se lleva a cabo un estudio de RM testicular en una máquina de 1,5teslas (Gyroscan Intera Maestro, Philips, Best, Países Bajos) con una bobina de superficie de 16canales (SENSE XL Torso). El protocolo de la prueba consistió en cortes anatómicos en los 3 planos ortogonales con secuencias TSE potenciadas en T2 y un GRET1 en cortes axiales. La inyección de contraste paramagnético (0,1mmol/kg de peso) no se realizó de forma rutinaria, llevándose a cabo únicamente en algunos casos selectivos para ayudar a diferenciar la patología encontrada.
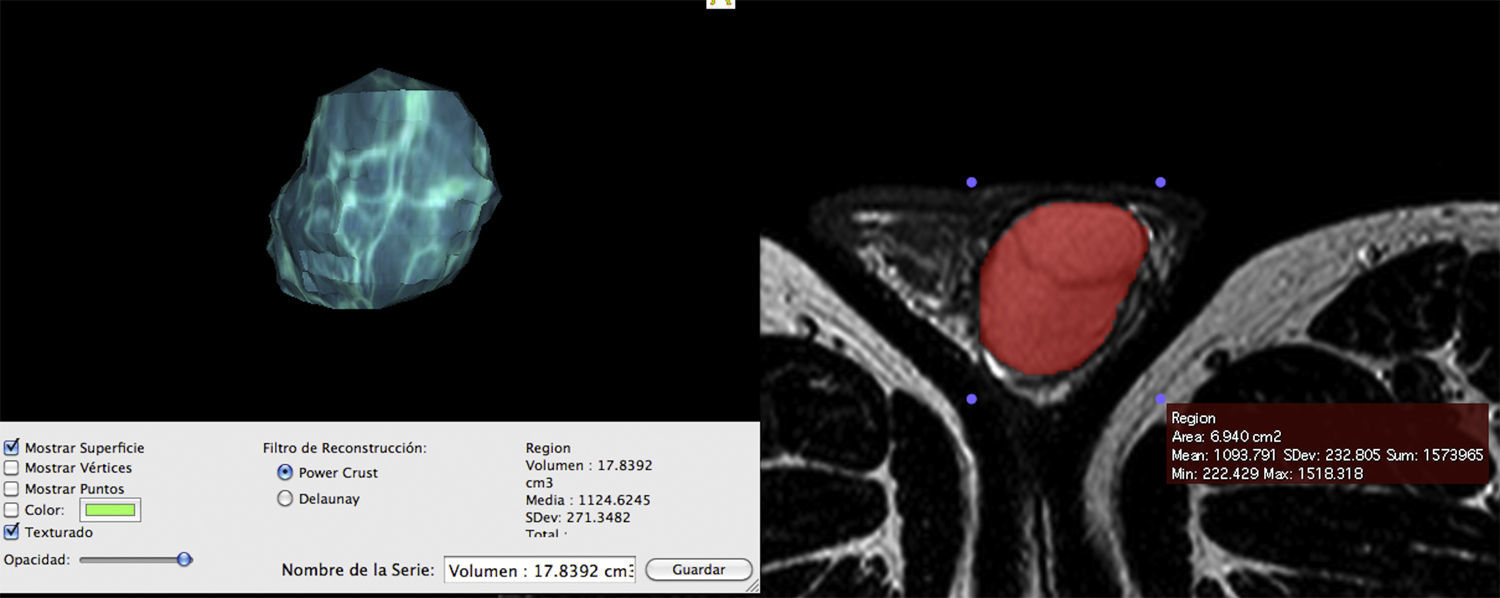
VolumenEn la valoración del volumen testicular se incluyeron únicamente 49 testículos, dado que se excluyó el testículo izquierdo de un paciente que había sufrido un traumatismo testicular severo y no resultaba factible la realización del cálculo de su volumen al estar el teste fragmentado. Se utilizaron dos métodos. El primero en ecografía mediante la fórmula empírica de Lambert (0,71×ancho×largo×altura) expresada en cm3 realizada por un radiólogo dedicado a la ecografía. El segundo método es mediante segmentación en RM: un segundo radiólogo establece el perímetro testicular en cada corte axial T2 obtenido en RM y realiza mediante la plataforma Osirix el cálculo del volumen testicular (fig. 1).
Análisis estadísticoEl análisis estadístico se desarrolló en el paquete estadístico SPSS versión 19 para Windows y el paquete Stata. Las características de los pacientes se describen en el estudio mediante tablas de frecuencias.
Para cada método se calcularon los estadísticos descriptivos del volumen testicular (media, desviación estándar y rango) para los testículos izquierdo y derecho por separado y en conjunto. La distribución de los valores del volumen se analizó gráficamente mediante diagramas de caja.
En los pacientes con dos testículos se calculó la diferencia de volumen medio entre ellos según cada método y un intervalo de confianza del 95%. Además, se analizó gráficamente la distribución de las diferencias de volumen testicular mediante una estimación no paramétrica de la función de densidad6.
Para la comparación de los métodos de estimación del volumen se estimó la diferencia de volumen medio entre los dos métodos con un intervalo de confianza bootstrap del 95%. Este método se basa en técnicas de remuestreo y permite, por un lado, no hacer ninguna asunción sobre la distribución de los datos y, por otro, tener en cuenta la correlación que existe entre los dos valores del mismo paciente al hacer el remuestreo por paciente. En todos los casos se realizaron 1.000 réplicas, y el intervalo de confianza se calculó con el método de los percentiles7.
Para analizar la concordancia entre los dos métodos de estimación del volumen testicular se utilizó la metodología gráfica propuesta por Bland y Altman8, que se basa en representar en un diagrama de dispersión las diferencias de volumen testicular entre los dos métodos frente a la media de los dos valores, considerada como la mejor estimación del volumen testicular. En el gráfico se incluyen tres líneas horizontales que representan la media de las diferencias y un intervalo de confianza del 95%, que en este caso se ha calculado con el método bootstrap7.
Por último, se calculó el error relativo del método de segmentación en la RM frente a la fórmula de Lambert, considerado este como referencia, y se representaron los valores del error en un diagrama de dispersión frente al volumen testicular obtenido con la fórmula de Lambert. En la gráfica se incluye la curva del ajuste cuadrático para visualizar la tendencia del error.
ResultadosLa edad media de los pacientes era de 38,7±11,0años (rango: 21 a 58años), y casi la mitad de ellos (45,5%) tenían 40años o más. Las características de los pacientes se representan en la tabla 1.
Características de los pacientes
| Variable | n | % |
|---|---|---|
| Grupo de edad | ||
| 20-39 años | 15 | 55,5 |
| 40-59 años | 12 | 45,5 |
| Motivo de consulta | ||
| Dolor | 6 | 22,2 |
| Aumento de volumen testicular | 6 | 22,2 |
| Demanda de vasectomía | 3 | 11,1 |
| Consulta de infertilidad | 6 | 22,2 |
| Otros | 6 | 22,2 |
| Antecedentes urológicos | ||
| Ninguno | 14 | 51,9 |
| Vasectomía | 1 | 3,7 |
| Orquiectomía parcial | 2 | 7,4 |
| Varicocele previo | 3 | 11,1 |
| Otros | 7 | 25,9 |
| Factores de riesgo | ||
| Fumador | 9 | 33,3 |
| Bebedor | 3 | 11,1 |
| Hipertensión arterial | 2 | 7,4 |
| Diabetes | 2 | 7,4 |
| Diagnóstico final | ||
| Sano | 6 | 22,2 |
| Tumor | 6 | 22,2 |
| Varicocele | 3 | 11,1 |
| Otros | 12 | 44,4 |
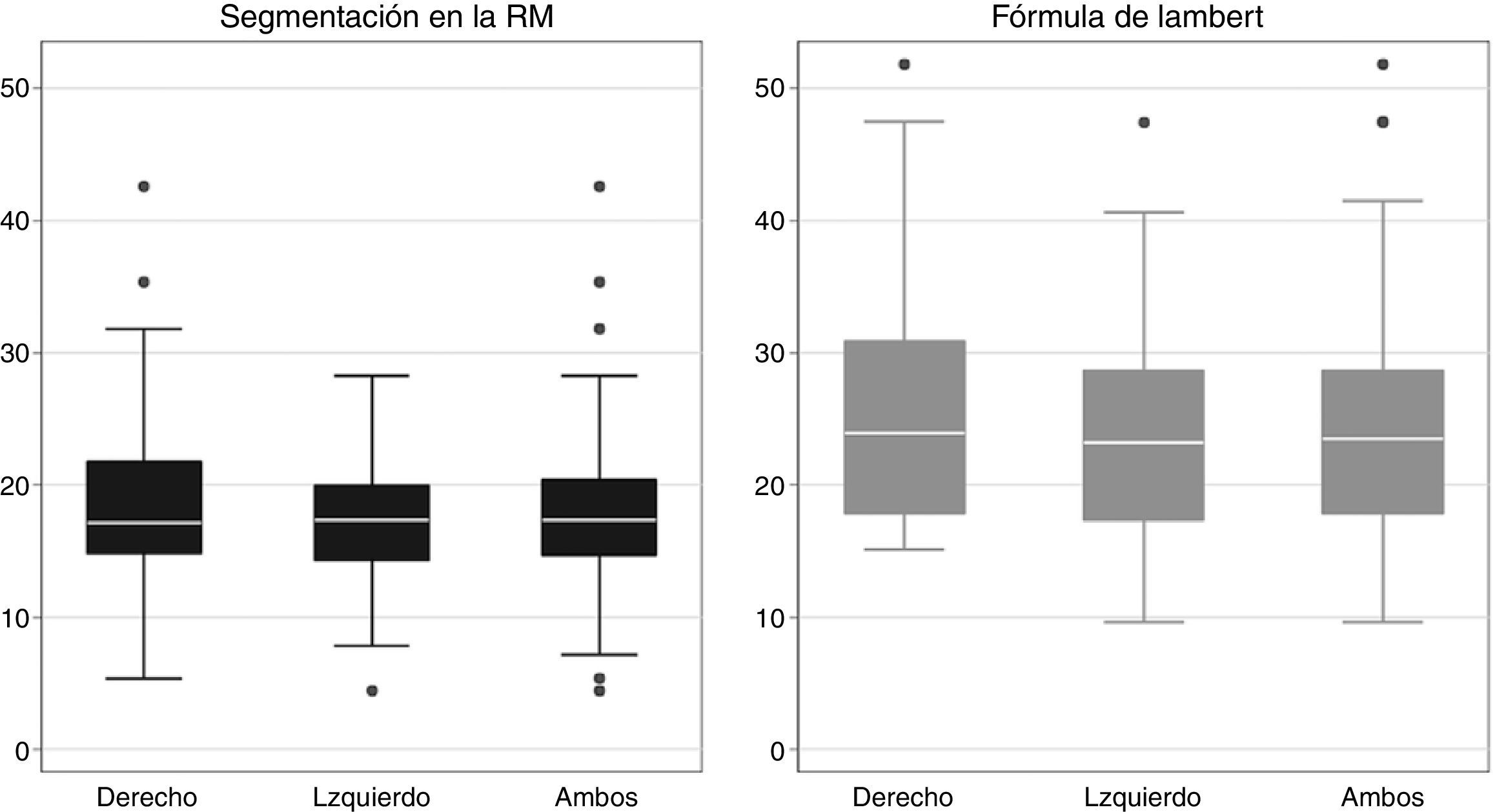
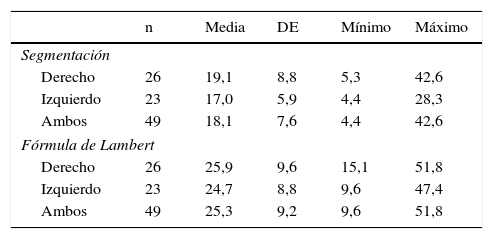
Los resultados mostraron un volumen medio de 18,1±7,6cm3 con el método de segmentación en RM y de 25,3±9,2cm3 usando la fórmula de Lambert (tabla 2).
Estadísticos descriptivos del volumen testicular (derecho, izquierdo y ambos) estimado con los dos métodos
| n | Media | DE | Mínimo | Máximo | |
|---|---|---|---|---|---|
| Segmentación | |||||
| Derecho | 26 | 19,1 | 8,8 | 5,3 | 42,6 |
| Izquierdo | 23 | 17,0 | 5,9 | 4,4 | 28,3 |
| Ambos | 49 | 18,1 | 7,6 | 4,4 | 42,6 |
| Fórmula de Lambert | |||||
| Derecho | 26 | 25,9 | 9,6 | 15,1 | 51,8 |
| Izquierdo | 23 | 24,7 | 8,8 | 9,6 | 47,4 |
| Ambos | 49 | 25,3 | 9,2 | 9,6 | 51,8 |
DE: desviación estándar y rango.
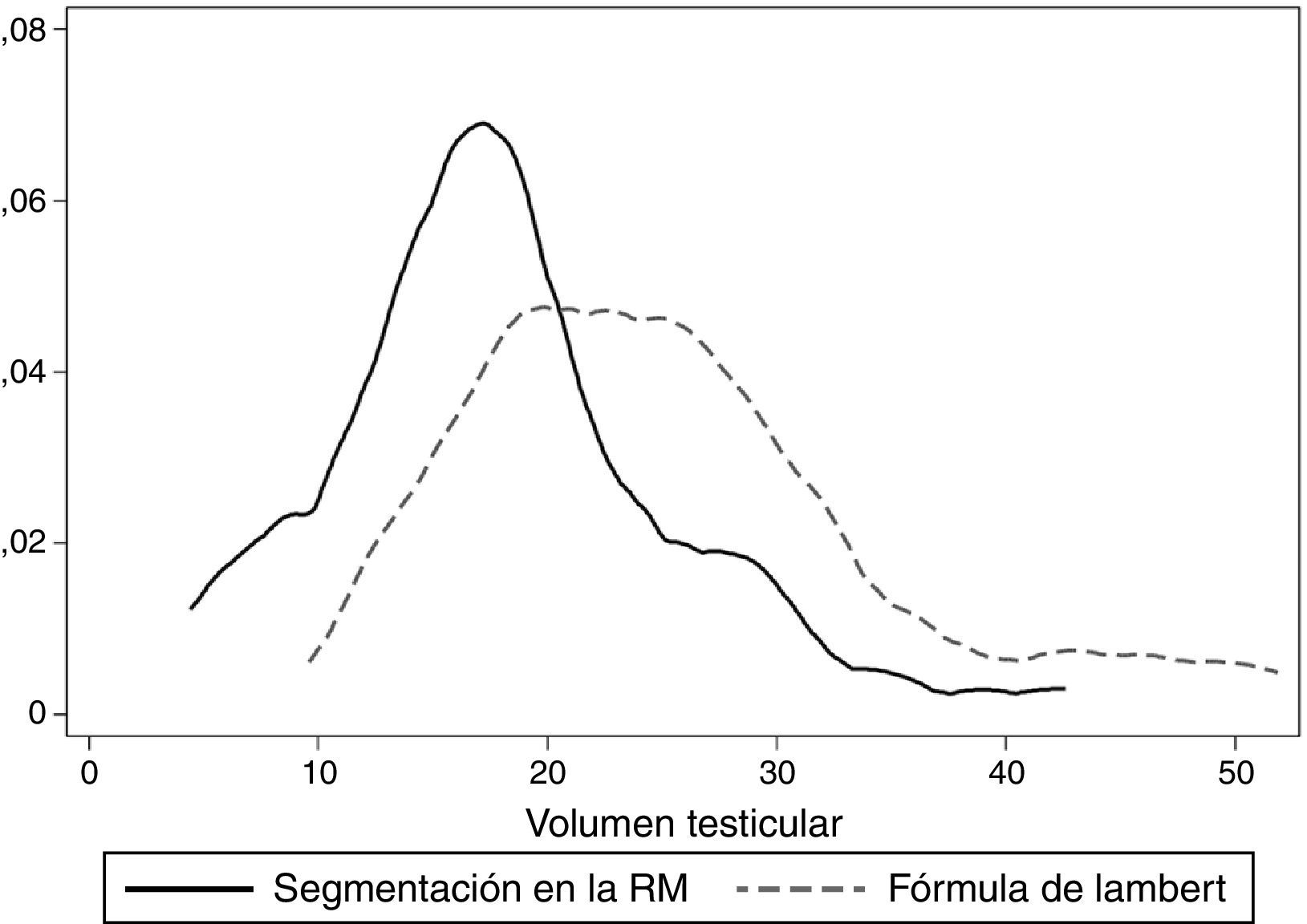
La figura 2 muestra la distribución del volumen testicular estimado con los dos métodos, y se aprecia claramente que la fórmula de Lambert realiza una estimación mayor del volumen si se compara con la segmentación en RM y tiene mayor variabilidad.
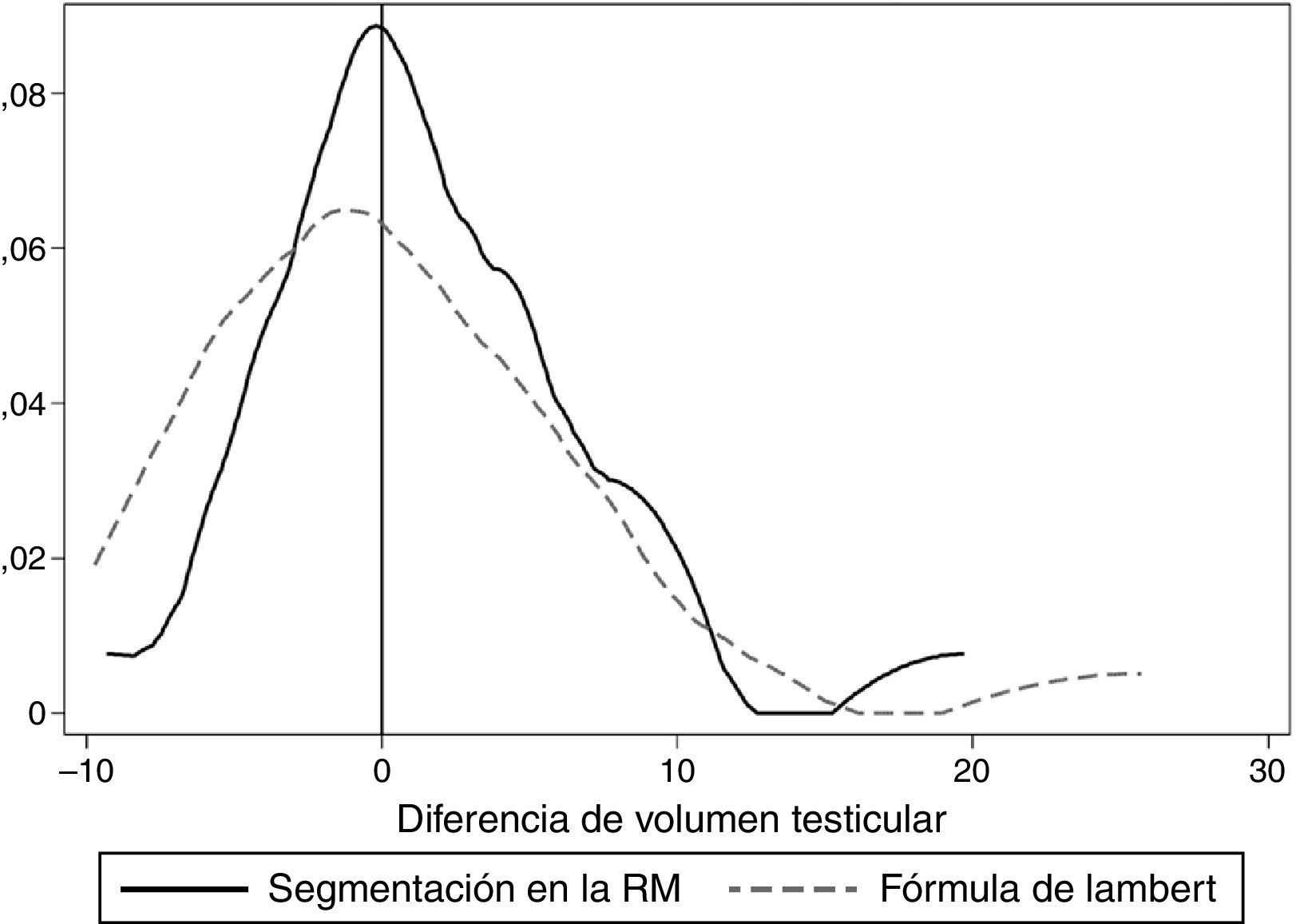
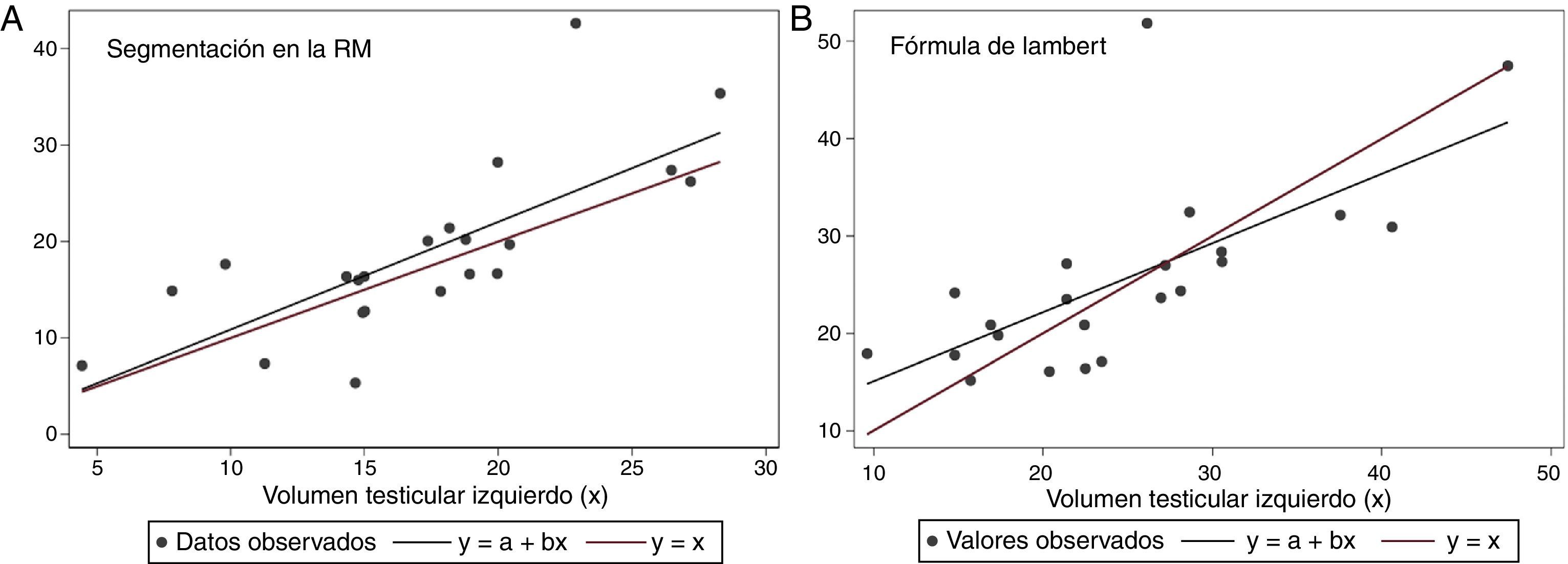
Para la comparación del volumen de los dos testículos se utilizaron los datos de los 22 pacientes que tenían ambos testículos. La diferencia media de volumen entre el testículo derecho y el izquierdo fue de 1,7cm3 (IC95%: −0,5-4,2) con el método de segmentación y 0,8cm3 (IC95%: −1,8-4,0) con la fórmula de Lambert. En ambos casos no había diferencias significativas entre el volumen de los dos testículos del mismo paciente (aunque la variabilidad de las diferencias fue grande), como puede observarse en la figura 3, que representa la distribución de las diferencias entre el volumen del testículo derecho y el del izquierdo estimado con los dos métodos. La figura 4 representa, para cada método, el volumen del testículo derecho frente al izquierdo en un diagrama de dispersión, así como las rectas de ajuste lineal (y=a+bx) y diagonal (y=x), indicando esta última la igualdad de volumen entre los dos testículos. Atendiendo a esta figura y al coeficiente de correlación lineal de Pearson obtenido con ambos métodos (con valores de r=0,752 [0,613-0,891] con el método de segmentación y r=0,680 [0,399-0,962] con la fórmula de Lambert), puede decirse que los dos volúmenes son diferentes pero están correlacionados.
A)Diagrama de dispersión del volumen testicular derecho frente al volumen testicular izquierdo estimados con el método de segmentación y recta de regresión ajustada. B)Diagrama de dispersión del volumen testicular derecho frente al volumen testicular izquierdo estimado con la fórmula de Lambert y recta de regresión ajustada.
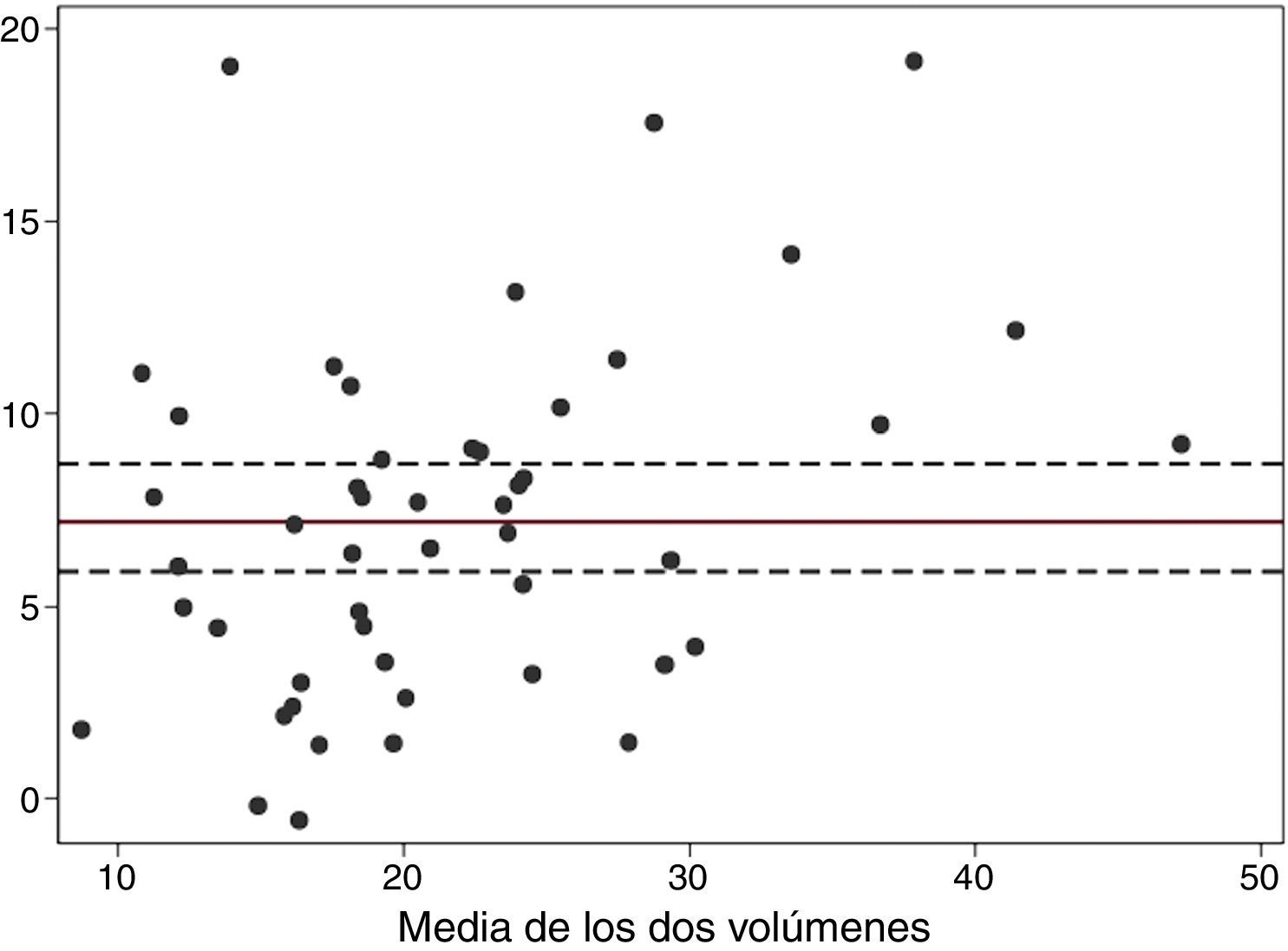
La figura 5 representa la distribución del volumen testicular según el método de estimación. Como se puede observar y ya se comentó anteriormente, la fórmula de Lambert proporciona valores más altos, y a la vez muestra una mayor variabilidad. La media de las diferencias entre las estimaciones de los dos métodos (Lambert-segmentación) fue de 7,2cm3 (IC95%: 5,9-8,7).
A pesar de que la correlación entre los dos métodos para estimar el volumen testicular es alta, como indica el coeficiente de correlación lineal de Pearson (r=0,866 [0,757-0,931]), el análisis gráfico de la concordancia mediante el método de Bland y Altman pone de manifiesto que no producen los mismos resultados y que la diferencia tiende a ser mayor en los testículos con volúmenes más elevados (fig. 6).
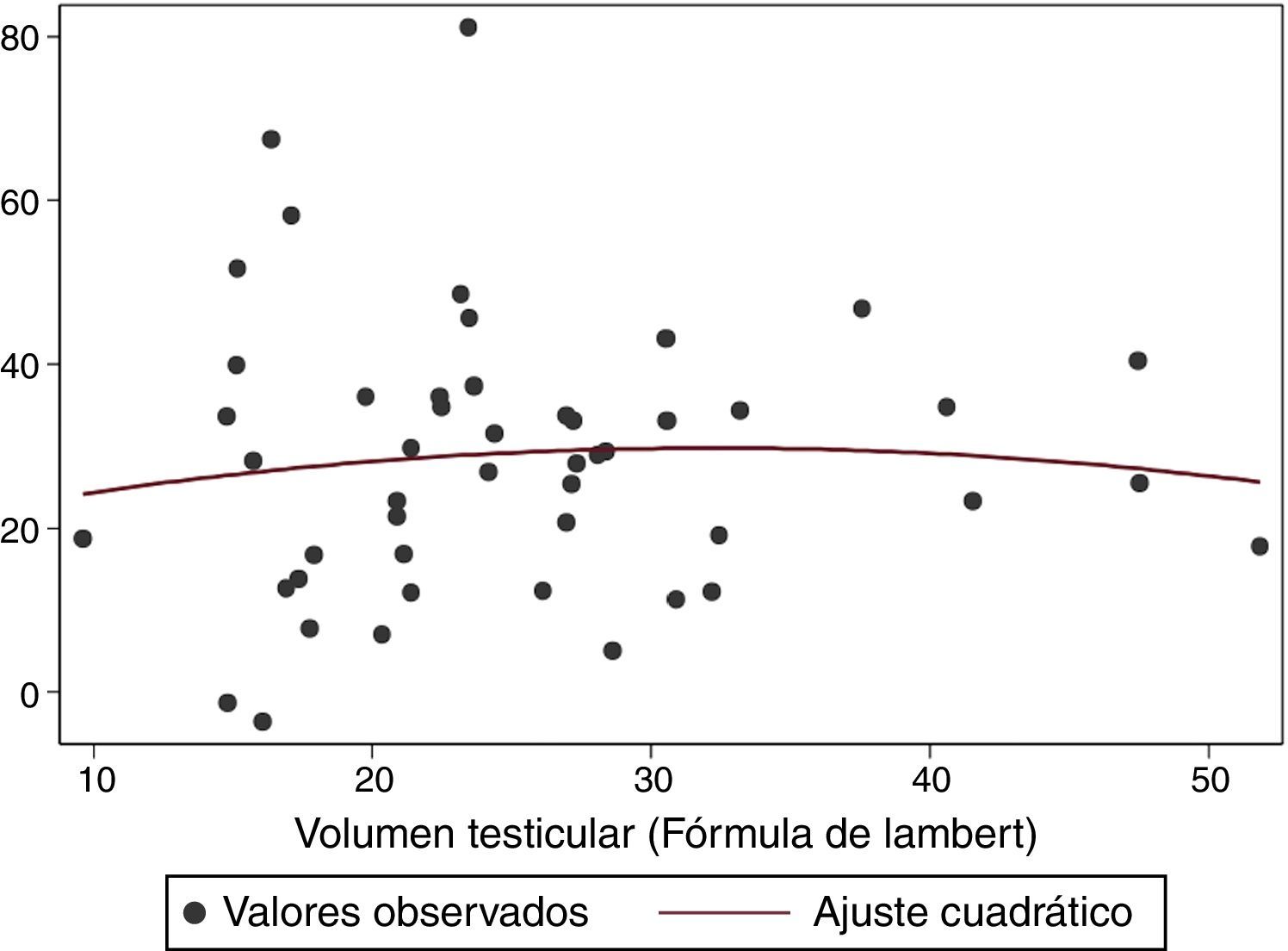
Por otra parte, si se considera el método de Lambert como método de referencia para estimar el volumen testicular puede analizarse el error relativo del método de segmentación RM con respecto al estándar. Al representar en un diagrama de dispersión los valores del error relativo frente al volumen testicular estándar (Lambert) se observa una mayor dispersión de los valores del error en los testículos pequeños (fig. 7).
DiscusiónLa importancia del volumen testicular y las técnicas utilizadas para poder valorarlo han sido objeto de estudio en la literatura científica. La significación de la valoración del volumen testicular radica en dos grandes puntos. Por un lado, la llegada de la pubertad se asocia a un incremento en su volumen (>4cm3) y, por otra parte, una asimetría en el volumen testicular puede ayudar al urólogo en la detección de patología gonadal9-11. Además, existen artículos previos que relacionan el volumen testicular con la función testicular en base a que el 70% del parénquima testicular está constituido por túbulos seminíferos responsables de la producción de los espermatozoides12,13. La mayor parte de los trabajos publicados relacionan un bajo volumen testicular con la infertilidad. Sin embargo, recientemente se ha publicado un artículo que indica que incluso en pacientes con severa atrofia testicular sería factible la obtención exitosa de esperma mediante microdisección testicular14. Tal vez en este tipo de pacientes otras técnicas de RM, como la espectroscopia, podrían ayudar a seleccionar la zona más adecuada para la toma de las muestras15.
Entre las técnicas utilizadas para la valoración del volumen la más clásica es el orquidómetro de Prader, que consiste en medir el testículo comparándolo con modelos elipsoides ya determinados. Aunque este método es de fácil uso y recomendado en la valoración clínica rutinaria, tiende a sobrestimar el verdadero volumen testicular, posiblemente por la inclusión del epidídimo y de los tejidos subcutáneos. Existen varios artículos publicados que comparan el volumen de Prader con la ultrasonografía. Sakamoto et al.16 estudiaron 938 testículos de pacientes infértiles con ambos métodos y demostraron que la ecografía con la fórmula de Lambert era el mejor método, dado que el orquidómetro sobrestimaba los volúmenes en testes pequeños y los subestimaba en grandes. Los valores obtenidos por Sakamoto fueron para el teste derecho de 18,7cm3 mediante orquidómetro y de 13,7cm3 con el uso de ultrasonidos, mientras que para el teste izquierdo fueron de 18 y de 12,5cm3, respectivamente16.
La ecografía es la prueba de elección en la valoración de la patología testicular y también un método útil para la valoración volumétrica. Diferentes fórmulas han sido utilizadas para la cuantificación del volumen testicular en la ecografía. Entre ellas hay que mencionar la fórmula para un elipsoide: L×A×H×0,52; la fórmula para un esferoide alargado: L×A2×0,52, y la fórmula empírica de Lambert: L×A×H×0,71. El artículo experimental de Paltiel et al.3 compara en perros la fórmula elipsoide, la esferoide y la fórmula de Lambert, y concluyen que el método que otorga mayor precisión es la fórmula experimental de Lambert. Estudios posteriores en humanos llegan a la misma conclusión. Así, Hsieh et al.4 comparan las 3 fórmulas en 15 pacientes con cáncer de próstata avanzado (30testículos) previo a tratamiento hormonal realizado con orquiectomía bilateral y determinan que el método que otorga mayor precisión es la fórmula de Lambert. Asimismo, un artículo publicado por Mbaeri et al.5 realizado en 121 testículos previo a la orquiectomía llega a resultados similares.
En nuestro estudio hemos analizado el volumen testicular con dos métodos de valoración. Por un lado, el método de segmentación RM consiste en establecer un área en cada plano, siendo el volumen total la suma de ellos. Con este método se obtuvo un volumen medio de 18,1cm3. Por otra parte, usando la fórmula de Lambert el volumen medio fue de 25,3cm3. Entre ambos métodos existe un coeficiente de correlación lineal de Pearson de 0,91. Sin embargo, la fórmula de Lambert proporciona valores sistemáticamente superiores, como se observa en la figura 2. Por otra parte, cuando evaluamos en nuestro trabajo el volumen medio testicular con ambos métodos y lo cotejamos con los resultados publicados en la literatura observamos grandes diferencias. Los valores obtenidos en RM usando la fórmula de Lambert y mediante segmentación son respectivamente 25,9 y 19,1cm3 para el teste derecho y 24,7 y 17cm3 para el teste izquierdo, valores muy superiores a los observados por otros autores. Así, Sakamoto et al.16 encontraron en su estudio valores medios de 13,7cm3 para el teste derecho y de 12,5cm3 para el izquierdo. Sin embargo, este grupo centró su estudio en 920 testículos de pacientes infértiles, hecho que puede asociarse frecuentemente a una disminución del volumen testicular. Por su parte, el grupo de Hsieh, que evaluó 15 pacientes con edades comprendidas entre 52 y 82años con cáncer de próstata avanzado, también encontró un valor medio inferior al de nuestro estudio (10,6cm3). En este caso, la elevada edad de los pacientes podría explicar estos bajos valores de volumen. Al igual que en la serie del estudio de Mbaeri, que determinó un volumen medio de 10,6±3,5cm3entre un grupo de pacientes con una edad media de 73años. En la valoración de nuestro estudio y de los referidos debemos, por lo tanto, considerar un factor clave en el volumen testicular: la edad. La literatura científica muestra que el volumen aumenta progresivamente hasta alcanzar un pico máximo a la edad de 30años. Posteriormente, de los 30 a los 60años, se estabiliza, y a partir de esta edad decrece significativamente, con una disminución de 0,42cm3 por año17. Precisamente Mahmoud et al.18 estudiaron los cambios hormonales inducidos por la edad estableciendo dos grupos: el primero de hombres mayores con un rango de edad de 75-90años (n=115) que mostraron un volumen medio de 20,6ml, y el segundo de hombres jóvenes con un rango de edad de 18 a 40años (n=42) con un volumen de 29,7ml. Estos últimos valores son similares a los encontrados en nuestra muestra.
En otras áreas del cuerpo, como en el hígado o el riñón, la RM es una herramienta habitual para la estimación del volumen de dichos órganos19,20. Sin embargo, muy pocos estudios se han realizado en el testículo con este fin, pese a que la RM es una herramienta cada vez más empleada en la patología testicular. El grupo de Kabay comparó el volumen obtenido en ecografía con el de la RM mediante el método de Cavalieri (estereotaxia en RM), concluyendo que los datos obtenidos con ambas técnicas de imagen son similares21. Por otra parte, el estudio de Claahsen-van der Grinten et al.22, centrado en la evaluación del papel de la RM en la detección de restos tumorales adrenales en 7 pacientes con hiperplasia adrenal congénita, valoró el volumen testicular y el de los restos tumorales con la fórmula de Lambert y con la segmentación RM, encontrando que existe una relación estadísticamente significativa entre el volumen tumoral obtenido tras cirugía y el volumen obtenido mediante segmentación RM. Además, el volumen medio testicular obtenido con el método de segmentación RM fue de 18,5ml (similar al de nuestro estudio) y determinó también que la fórmula de Lambert sobrestima el volumen testicular. Dato que está en concordancia con nuestro estudio, en donde si consideramos el método de Lambert como de referencia y calculamos el error relativo del método de segmentación con respecto a este (fig. 7), vemos que con la fórmula de Lambert se sobrestima el volumen. Finalmente, el estudio de estos autores concluye que la RM es un método preciso en la evaluación tanto del volumen testicular como del volumen tumoral.
Dos posibles limitaciones de nuestro estudio deben considerarse a la hora de valorar sus datos. Primera, la valoración del volumen se realiza en pacientes que acuden a la consulta urológica, lo que podría estar asociado a problemas que afectaran el volumen testicular. Y segunda, el escaso número de testículos evaluados (n=49) en esta serie. Sin embargo, no parece que estos hechos deban afectar a la comparación entre ambos métodos de cálculo, aunque la realización de estudios con una serie más amplia de pacientes sería de interés para confirmar los datos presentados.
En conclusión, la valoración del volumen testicular es un punto clave dentro de la evaluación urológica escrotal. Sin embargo, existen importantes variaciones en el cálculo del mismo en base al método usado que deben ser conocidas. La ecografía permite una correcta valoración del parénquima testicular y de sus límites, pero la medición exacta de sus 3 ejes tangenciales completamente alineados resulta difícil al ser una estructura móvil. Por su parte, la RM es una técnica cada vez más accesible que evalúa con gran precisión anatómica no solo el testículo sino también el resto del contenido escrotal. La RM testicular sería la prueba de elección en la evaluación de la enfermedad escrotal cuando los resultados de la ecografía no son concluyentes o ambiguos, permitiendo reducir el número de procedimientos quirúrgicos innecesarios23-26. Su uso para el cálculo del volumen podría disminuir la variabilidad de las medidas y aumentar su reproducibilidad. Por otra parte, la combinación de la RM con el uso de técnicas funcionales como la espectroscopia permitiría obtener información de los puntos del parénquima con una posible mayor actividad espermatogénica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
AutoríaResponsable de la integridad del estudio: SBG; concepción del estudio: SBG; diseño del estudio: SBG, JCV, ISP; obtención de los datos: SBG, RGF; análisis e interpretación de los datos: SBG, ISP; tratamiento estadístico: ISP; búsqueda bibliográfica: SBG; redacción del trabajo: SBG, RGF; revisión crítica del manuscrito con aportaciones intelectualmente relevantes: RGF, JCV; aprobación de la versión final: SBG, RGF, ISP, JCV.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.