Las anomalías del sistema nervioso central corresponden a un grupo frecuente de malformaciones congénitas; y el ultrasonido prenatal es la herramienta preferida para su pesquisa durante la gestación. El objetivo del presente artículo es proponer dos grupos relevantes de estructuras a ser incluidas en el examen rutinario de segundo trimestre, con el objetivo de maximizar la detección de malformaciones cerebrales.
Central nervous system defects are some of the most common congenital anomalies and ultrasound is the preferred modality to depict them during pregnancy. The scope of this article is to propose two relevant groups of midline structures, to be included in the basic examination in order to maximize detection of cerebral malformation.
En la actualidad varias organizaciones y sociedades médicas internacionales proponen recomendaciones y guías para maximizar la detección de defectos del sistema nervioso central, en pacientes de bajo riesgo, y durante el segundo trimestre de la gestación. Estas pautas, aplicables globalmente, consideran evaluar cualitativa y cuantitativamente algunas estructuras intracerebrales, mediante ultrasonido transabdominal, utilizando planos de visión axiales a la calota fetal (1–3).
El primer esfuerzo médico por normar la búsqueda de elementos relevantes para evaluar el desarrollo cerebral fetal fue descrito hace 25 años (4). El progreso técnico de la medicina ha ido enriqueciendo la modalidad de pesquisa, más aún cuando el desarrollo tecnológico permite contar con una resolución diagnóstica progresivamente de mejor calidad.
El presente artículo tiene por objeto discutir algunas propuestas de pesquisa, no incluidas formalmente en las guías actualmente existentes, que pueden resultar útiles para los médicos ecografistas, con el fin de aumentar la detección prenatal de malformaciones del sistema nervioso central.
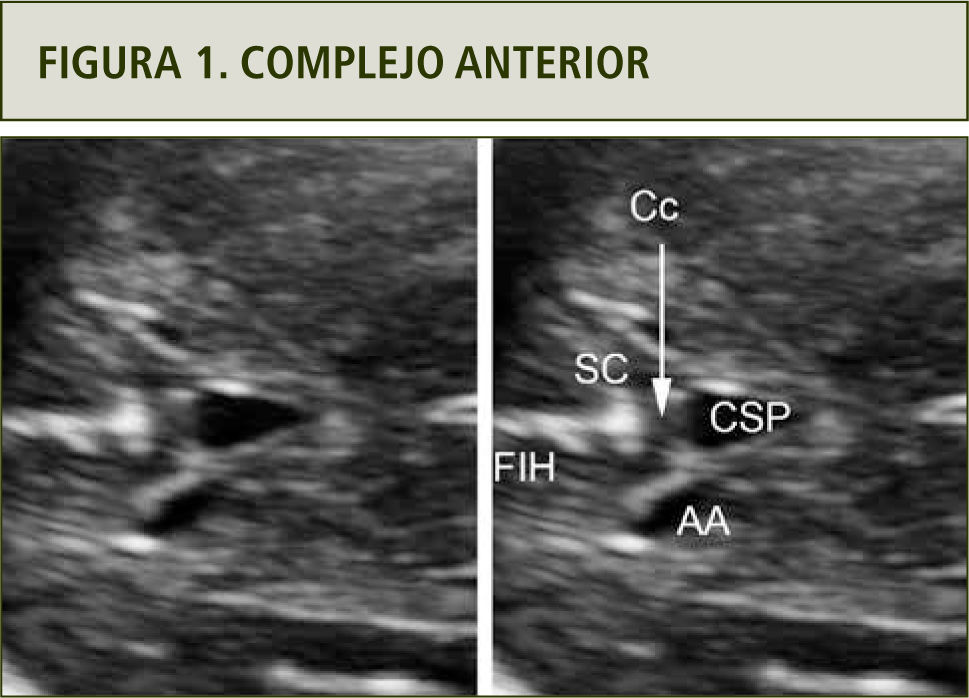
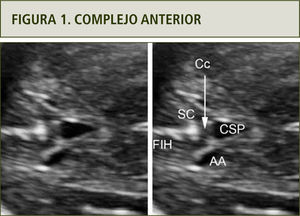
El complejo anteriorEn una carta al Editor recientemente publicada (5), se propuso nombrar de esta forma a un conjunto de estructuras mediales anteriores, identificables en el plano transventricular. En esta sección axial, incluida en todas las recomendaciones de pesquisa cerebral fetal, es posible reconocer desde anterior a posterior: la fisura interhemisférica, el surco calloso, parte del genu del cuerpo calloso, el Cavum Septi Pellucidi (CSP) y, lateralmente a este último, las astas anteriores de los ventrículos laterales (figura 1).
El CSP ha sido siempre una estructura considerada en la pautas de evaluación cerebral fetal (3), pero el incorporar elementos vecinos a éste, desafía la observación del ecografista, enriqueciendo la posibilidad de detección de otras condiciones además de las que afectan la forma, aspecto y presencia del CSP.
La observación de la Fisura Interhemisférica (FIH) a este nivel permite confirmar la separación interhemisférica, o sea, descartar fusión a este nivel. Más aún, esta fisura debe tener una disposición lineal en sentido anteroposterior. Cualquier distorsión de esta forma debe ser considerada como un signo de alerta para el ecografista (6). La FIH se interrumpe por la presencia de las fibras comisurales del cuerpo calloso, más específicamente de la zona de su rodilla o genu. Entre la fisura interhemisférica y el genu del cuerpo calloso se visualiza, desde las 18–20 semanas en adelante, el surco calloso. La disposición de este surco de la corteza es formando un ángulo recto con la FIH, más similar a una “T”. Su visualización permite correlacionar con la edad gestacional fetal, siendo éste uno de los surcos más precoces en su aparición, del desarrollo cortical fetal. Nuevamente, su ausencia a edades superiores a 20 semanas o su presencia pero no formando un aspecto de “T”, debe ser también un signo de alerta para el ecografista. Siguiendo la línea media, hacia posterior de las fibras del cuerpo calloso, se visualiza el CSP. Esta zona anecoica contrasta con la ecogenicidad de la FIH y surco calloso, permitiendo definir una zona de ecogenicidad intermedia, que corresponde a la comisura callosa. Con una adecuada magnificación y la observación de la diferencia en escala de grises permite reconocer fácilmente el puente comisural del genu.
El CSP es una cavidad delimitada lateralmente por las hojas del septi pellucidi, las que a su vez, delimitan el borde interno de las astas anteriores de los ventrículos laterales. Esta cavidad, visible desde las 16–18 semanas de gestación y habitualmente hasta las 37 semanas, no es un espacio meníngeo y a veces se extiende hacia posterior, denominándose cavum vergae. El CSP es considerado como un marcador de alteraciones del cuerpo calloso, así como de alteraciones de la organización del sistema nervioso central (7). Si las hojas del septi pellucidi están ausentes o rotas, se producirá una comunicación entre ambas astas anteriores de los ventrículos laterales. En esta condición, el CSP no existe ya que no se encuentra delimitado lateralmente. Otra alternativa patológica es su no visualización. Es importante recalcar que la evaluación del CSP exige al operador encontrarse a nivel del plano transventricular. En una sección más caudal, esta estructura no se visualizará por lo que el plano de visión debe ser revisado frente a cualquier duda en relación al CSP. La no visualización del CSP es uno de los signos habitualmente asociado a agenesia completa del cuerpo calloso. Debe distinguirse entre no verlo a no encontrarse delimitado por las hojas. En este último caso, se visualizará una fusión de ambas astas anteriores de los ventrículos laterales, la que podrá deberse a una ausencia aislada, a un Síndrome de Morsier o displasia septo-óptica, a una ruptura secundaria a mayor presión, por ejemplo en casos de ventriculomegalia severa, a una esquizencefalia o a una holoprosencefalia, incluyéndose en este último grupo la forma sutil septo-preóptica (8–10). Un grupo menos definido de alteraciones es cuando la forma del CSP no es la habitual. Nuestro grupo definió recientemente la forma habitual de visualización del CSP en el segundo trimestre de la gestación, a nivel transventricular. Habitualmente, el aspecto semeja las formas geométricas de triángulo de base anterior o rectángulo (11). A pesar que esta observación es cualitativa, cualquier aspecto que no semeje a estos debiera ser considerado también un signo de alerta para el ecografista.
Otro de los elementos relevantes del complejo anterior es la visualización de las astas anteriores de los ventrículos laterales. A diferencia de las astas posteriores, ambas anteriores son visibles en el plano transventricular. De esta forma, la sola observación cualitativa permitiría detectar una ventriculomegalia unilateral que afectara al ventrículo lateral proximal al transductor (5).
Clásicamente, la forma de las astas anteriores ha sido descrita como el signo ortográfico “coma”. En una serie de fetos normales, se reconoce un segundo patrón normal de las astas anteriores, en la cual la pared lateral no seguía paralelamente a la pared interna, sino que trazaba una suerte de hipotenusa. Lo relevante es que el contorno del asta no sea angulado, sino romo. La visualización de un contorno angulado o generando un aspecto cuadrangular, debe también ser considerado por el ecografista como un signo de alerta, particularmente dirigido al desarrollo cortical cerebral fetal (11).
La tabla 1 resume la categorización de los hallazgos anormales del complejo anterior. La detección de cualquiera de ellos obliga a efectuar una neurosonografía multiplanar. Si el feto está en presentación cefálica, esta debe realizarse vía vaginal. Aunque técnicamente es posible hacerla en otras presentaciones fetales vía abdominal, la resolución diagnóstica será menor y además dependerá de las condiciones que habitualmente la pueden afectar (cicatrices abdominales y habitus materno, entre otros). La Resonancia Magnética (RM) es otra alternativa, pero su máximo rendimiento diagnóstico es habitualmente a mayor edad gestacional (30–34 semanas). Tanto en el caso de la neurosonografía multiplanar endovaginal como en el de la RM, el rendimiento es también dependiente del operador. Habitualmente, ambas técnicas se complementan y son esenciales para un adecuado consejo a la pareja y equipo médico tratante.
Hallazgos anormales en las estructuras del complejo anterior
| Fisura interhemisférica (ausente, distorsionada o separación interhemisférica) |
| Surco calloso (ausente o desviado) |
| Genu del cuerpo calloso (no visto, grueso, delgado) |
| Cavum septipellucidi (ausente o contorno irregular) |
| Asta anterior del ventrículo lateral (fusionada, dismórfica o desplazada) |
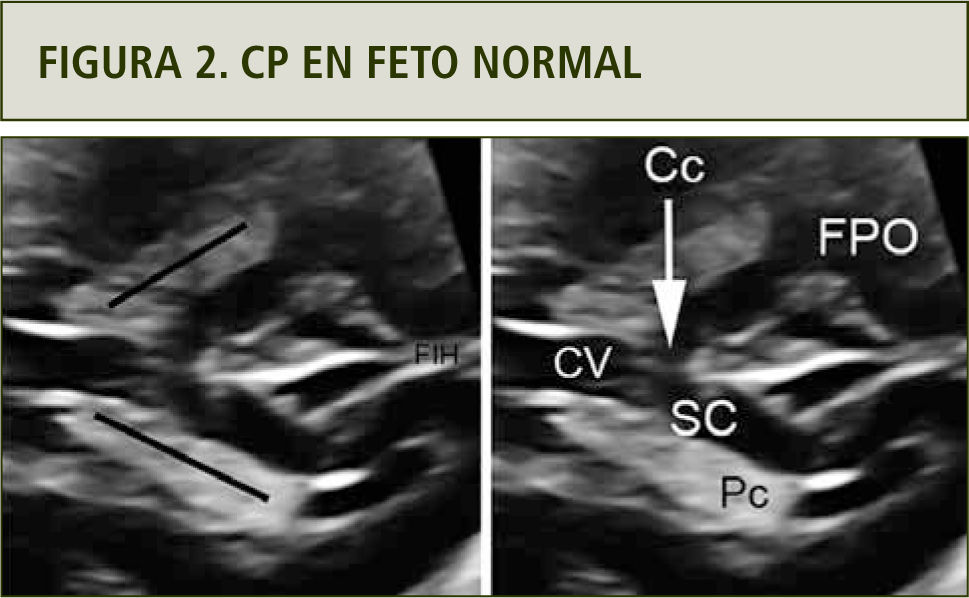
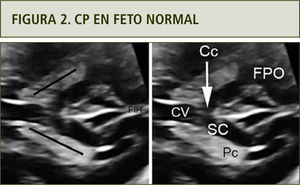
Desde el plano transventricular, deslizando el transductor ligeramente hacia cefálica, es posible reconocer el complejo posterior. En esta maniobra el operador debe prestar atención al CSP o a su prolongación posterior, el cavum vergae. En un momento, la separación interhemisférica se interrumpirá por un “puente” de ecogenicidad intermedia, que el operador catalogará como similar al delgenudel complejo anterior. Este “cruce” de la línea media corresponde a fibras comisurales del cuerpo calloso, ya sea de la porción final del cuerpo o, más frecuentemente, del splenium. Inmediatamente posterior a este, se identificará el surco calloso y luego la FIH. A este nivel, la FIH se encuentra inmersa en un surco mayor de la corteza, denominado surco parieto-occipital (11). Este surco, visible constantemente desde la semana 20 de gestación, tiene una forma de “diamante” (12) y es considerado un punto de referencia para la medición del asta posterior del ventrículo lateral cerebral fetal (13). Aunque se han descrito los cambios graduales que este surco presenta a lo largo de la gestación (14,15), la evaluación cualitativa es habitualmente suficiente para objetivar su desarrollo normal o patológico, para la edad gestacional.
El cuerpo calloso, a nivel del complejo posterior, es sutil, pero destaca cuando el cavum vergae está presente. A veces, si la reverberación ósea es muy considerable, un acceso algo más oblicuo y posterior pero siempre axial, desde la fontanela mastoidea, permitirá identificar simplemente este grupo posterior de estructuras. La ausencia de la porción distal del cuerpo calloso traerá como consecuencia su novisualización a nivel del complejo posterior. De la misma forma que muchas patologías callosas, la separación interhemisférica será mayor de la habitual, signo también detectable a este nivel.
Por último y hacia lateral, es posible identificar los cuerpos de los ventrículos laterales con sus plexos coroideos. La orientación de ambos ventrículos laterales es en dirección hacia la línea media. Sus ejes deben generar un ángulo agudo. Una disposición paralela entre sí debe alertar al ecografista, por su asociación con patología callosa. Más aún, la inusual situación de fusión de ambos ventrículos es un signo identificable en casos de holoprosencefalia, particularmente la variante interhemisférica media (figura 2).
Las anormalidades potencialmente detectables a este nivel se resumen en la tabla 2.
Hallazgos anormales en las estructuras del complejo posterior
| Splenium (no visto o delgado) |
| Surco calloso (no visto o desviado) |
| Fisura interhemisférica (ausente, distorsionada o separación interhemisférica) |
| Fisura parieto-occipital (no vista, sobredesarrollada o subdesarrollada para la edad gestacional) |
| Cuerpo de los ventrículos laterales (fusionados o paralelos) |
El examen de pesquisa cerebral fetal de segundo trimestre está dirigido a maximizar la capacidad de detección de anomalías del sistema nervioso central, en la población de bajo riesgo (3).
Resumiendo las pautas existentes, el operador debe medir el diámetro biparietal y el perímetro cefálico. Además, se recomienda la medición del asta posterior del ventrículo lateral, del diámetro cerebelar transverso y de la cisterna magna. Se suma a esto la evaluación cualitativa del plano transventricular, que hace mención principalmente a los ventrículos laterales, al CSP y al plano transcerebelar, en el que se distinguen los dos hemisferios cerebelosos, separados por una estructura más ecogénica que es el vermis cerebeloso.
Los dos complejos descritos concentran una serie de estructuras relacionadas con patología de la línea media cerebral y anomalías del cuerpo calloso, que por su frecuencia las hacen relevantes para su conocimiento antenatal. Es interesante recordar que esta última aseveración ha sido clásicamente referida a la agenesia completa del cuerpo calloso, ya que se ha considerado que las otras formas de patología callosa pueden pasar inadvertidas en la evaluación axial transventricular. A juicio de los autores, la observación cuidadosa del complejo anterior y posterior debiera entregar señales de alerta en casos de hipoplasia y agenesia parcial del cuerpo calloso. Las formas asociadas a lipomas debieran también ser reconocibles, desde fines del segundo trimestre en adelante. Por otra parte, la inclusión de la morfología ventricular, particularmente de las astas anteriores, abre un nuevo horizonte sobre la asociación de dismorfia ventricular con alteraciones del desarrollo cortical. Sumado a esto, el operador que incorpore estos dos grupos de elementos anatómicos estará observando parte de ambos ventrículos laterales, particularmente el proximal al transductor. Este hemisferio siempre se ha considerado como oculto a la pesquisa rutinaria y las guías proponen asumir la normalidad de este si el hemisferio distal es de aspecto normal. En opinión de los autores, el incorporar parte de la morfología ventricular, en especial del ventrículo proximal, debiera mejorar la sensibilidad de pesquisa de anomalías cerebrales que comprometan esta región cerebral.
El desarrollo del conocimiento médico y, en nuestra especialidad, de la resolución diagnóstica de las herramientas ecográficas, hacen que la metodología de pesquisa esté en permanente evolución, lo que va de la mano con las mayores expectativas que los usuarios tienen en relación a los métodos de evaluación del curso y desarrollo de su gestación.
Los autores declaran no tener conflictos de interés, en relación a este artículo.