La gingivitis del embarazo es una enfermedad inflamatoria producida por bacterias con una alta prevalencia, que va del 35 al 100%, según estudios. La severidad de la gingivitis aumentó gradualmente y alcanzó su peak en el tercer trimestre, seguido por una súbita disminución de la severidad en postparto, el cual se correlacionó con un aumento gradual en el nivel plasmático de progesterona y niveles de estrógenos que alcanzan su peak en el tercer trimestre y que sufren una repentina caída después del postparto. La asociación entre gingivitis y aumento de los esteroides sexuales sistémicos ha sido extensamente reportada y los mecanismos biológicos detrás de este florido estado inflamatorio han sido estudiados por décadas. Este artículo muestra el rol de las hormonas sexuales femeninas en la gravedad de la gingivitis aunque la higiene bucal sea buena constantemente.
A literature review on periodontal disease in pregnancy was performed in order to corroborate the current thinking on the subject, given that female sex hormones are a determining factor in periodontal disease; growth during pregnancy causes vascular, cellular, microbiological and immunological alterations that condition a clinical response different from the rest of the patients. Pregnancy-associated gingivitis is a bacterial-induced inflammatory disease with a remarkably high prevalence ranging from 35% to 100% across studies. The severity of gingivitis gradually increased and reached its peak in 3rd trimester followed by sudden decline in the severity in postpartum which correlated with gradual increase in the plasma level of progesterone and estrogen levels to reach their peak in the 3rd trimester and sudden fall after the postpartum. The association between periodontal disease and increases in systemic sex steroids has been extensively reported and the biological mechanisms underlying this floríd inflammatory state have been examined over several decades. This article shows the role of female sex hormones in aggravating periodontal condition even though the oral hygiene remains fairly good constantly.
La Enfermedad Periodontal es una infección crónica producida por bacterias anaerobias que crecen dentro del surco gingival. La gingivitis es la forma más leve de enfermedad periodontal; es una condición inflamatoria causada fundamentalmente por placa bacteriana acumulada en los dientes adyacentes a la encía, sin comprometer las estructuras de soporte subyacentes. Por otra parte, la periodontitis es una infección bacteriana que resulta en una inflamación crónica de los tejidos, caracterizada por sangrado gingival, formación de sacos periodontales, destrucción del tejido conectivo y reabsorción ósea alveolar (5).
Las bacterias relacionadas con la Enfermedad Periodontal son generalmente bacilos gram negativos, con algunas formas cocáceasy una gran cantidad de espiroquetas (5). Se han aislado cerca de 500 especies bacterianas de la placa subgingival sin embargo, se sabe que sólo un pequeño porcentaje de éstas son consideradas agentes etiológicos de la Enfermedad Periodontal (18). Los principales microorganismos asociados con esta condición son (38): Porphyromonas gingivalis (Pg), Bacteroides forsythus (Bf), Treponema denticola (Td), Aggregatibacter actinomycetemcomitans (Aa), Fusobacterium nucleatum (Fn), Prevotella intermedia (Pi).
Los antígenos bacterianos, como Lipopoliscáridos (LPS) y/o endotoxinas, a través de la habilidad que poseen de ingresar en los tejidos periodontales, activan a los sistemas de defensa del huésped, induciendo cambios patológicos en relación a una respuesta inflamatoria crónica (92). Los tejidos periodontales inflamados producen cantidades significativas de citoquinas proinflamatorias, principalmente interleuquina 1β (IL-1β), interleuquina 6 (IL-6), prostaglandina E2 (PGE2) y factor de necrosis tumoral α (TNF - α), (8) los que promueven la liberación de enzimas tisulares causando la destrucción de la matriz extracelular y del hueso alveolar (36).
La inducción de la respuesta inmune del hospedero es gatillada por la interacción de patógenos con receptores de reconocimiento de patógenos codificados en la línea germinal (1).A través de su evolución, los diferentes microorganismos patógenos han conservado algunas secuencias importantes para su supervivencia. A su vez el sistema inmune humano ha tenido en cuenta este sistema y se ha aprovechado de la situación, tomando estas secuencias como moléculas de reconocimiento, las cuales han sido llamadas Pathogen Associated Molecular Patterns (PAMPs) o Patrones Moleculares Asociados a Patógenos (PMAP) (41). A su vez, el sistema inmune innato representado por macrófagos, células endoteliales, células epiteliales y células presentadoras de antígenos, guardan dentro de su estructura proteínas tanto solubles como de superficie, que cumplen la función de moléculas complementarias para los PMAPs, las cuales llevan el nombre de Receptores de Reconocimiento de Patrones (RRP) (41).
Los Toll Like Receptors (TLR) o receptores tipo toll forman parte del sistema RRP y su importancia radica en su capacidad para reconocer PAMPs (13). Estos receptores permiten a las células portadoras discriminar entre lo propio y lo extraño según el tipo de señal que se transmite al interior de la célula. La estimulación de los TLR puede llevar a la detección de invasión de microorganismos tales como bacterias, hongos, virus y protozoos, activación de la respuesta inmune innata, subsecuente activación y modulación de la inmunidad adaptativa y consecutivamente gatillar la respuesta de defensa del hospedero. Así, el huésped puede detectar microorganismos invasivos y consecuentemente puede generar una fuerte respuesta inflamatoria para eliminar el agente infeccioso o fuente (43).
No obstante, se ha mostrado que los patógenos periodontales son necesarios pero no suficientes para que se produzca la Enfermedad Periodontal (39). La presencia de microorganismos es crucial en la Enfermedad Periodontal inflamatoria pero su progresión está relacionada con factores de riesgo basados en el huésped (5). La Enfermedad Periodontal es, en realidad, consecuencia de la interacción de factores genéticos, ambientales, microbianos y factores propios del huésped (49). Entre estos factores se encuentran las variaciones hormonales que experimentan las mujeres en situaciones fisiológicas, como ocurre durante el embarazo. Dichas variaciones hormonales producen cambios significativos en el periodonto, principalmente en presencia de inflamación gingival inducida por placa bacteriana preexistente (8).
La etiología a través de la cual las hormonas sexuales esteroideas femeninas, principalmente estrógeno y progesterona, afectan el periodonto, principalmente durante el embarazo, es variada (8). Sus efectos a nivel del tejido gingival son diversos (4).
Se ha observado que los cambios inflamatorios en el periodonto durante el embarazo comienzan el segundo mes de gestación y alcanzan su punto máximo en el octavo mes; luego se observa una brusca disminución en relación a una disminución concomitante en la secreción de estrógeno y progesterona (23).
Embarazo y enfermedad periodontalLas variaciones hormonales que experimentan las mujeres en situaciones fisiológicas como la pubertad, menstruación, embarazo y menopausia; y no fisiológicas como la terapia de reemplazo hormonal y el uso de anticonceptivos orales, producen cambios significativos a nivel del periodonto, especialmente en presencia de inflamación gingival inducida por placa bacteriana preexistente. Las modificaciones en el nivel hormonal ocurren cuando el lóbulo anterior de la hipófisis secreta Hormona Folículo Estimulante (FSH) y Hormona Luteinizante (LH), que dan como resultado la maduración del ovario y la producción cíclica de estrógeno y progesterona (8).
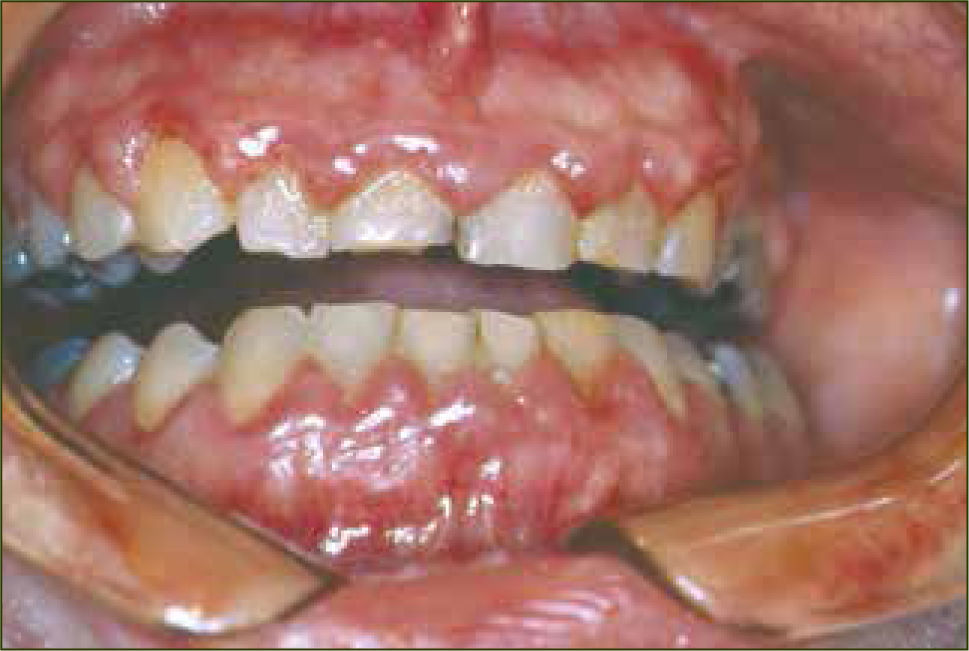
Gingivitis y embarazoLa gingivitis del embarazo (figura 1) es una inflamación proliferativa, vascular e inespecífica con un amplio infiltrado inflamatorio celular.
Clínicamente se caracteriza por una encía intensamente enrojecida que sangra con facilidad, engrosamiento del margen gingival e hiperplasia de las papilas interdentarias, que pueden dar lugar a la formación de pseudosacos periodontales. Las zonas anteriores y los sitios interproximales generalmente se ven más afectados (11) (figura 1).
La gingivitis del embarazo es extremadamente común y afecta entre un 35–100% de todas las mujeres embarazadas (18, 22).
Los cambios inflamatorios comienzan durante el segundo mes de gestación y alcanzan su punto máximo en el octavo mes, luego se observa una brusca disminución en relación a una disminución concomitante en la secreción de hormonas sexuales esteroides (23).
Estudios han mostrado que la prevalencia y severidad de la inflamación gingival es significativamente mayor durante el embarazo al compararla con la inflamación gingival presente posterior al parto.
Se han realizado estudios para determinar los factores de riesgo asociados con la progresión de la Enfermedad Periodontal durante el embarazo.
Moss y colaboradores (9) examinó 891 mujeres embarazadas en dos oportunidades: antes de la 26 semana de gestación y 48 horas posterior al parto. Las mujeres que presentaron progresión de su condición periodontal eran principalmente jóvenes, de mayor peso, raza africana, fumadoras, solteras y sin seguro médico. La progresión ocurrió con mayor frecuencia en sitios interproximales de premolares y molares (9).
Taani y colaboradores (42) evaluó la condición periodonatal de las embarazadas en relación a variables clínicas (edad gestacional, embarazos previos y antecedentes de vómito durante el embarazo) y socio-demográficas (edad, nivel educacional y profesional). La muestra consistió en 200 mujeres embarazadas y 200 controles no embarazadas. Observaron que la edad, el bajo nivel educacional y el desempleo se asociaron con mayores niveles de inflamación gingival. Estos parámetros clínicos aumentaban en forma paralela al embarazo, alcanzando su peak a los ocho meses de gestación. Las multíparas presentaron niveles más altos de inflamación que las primíparas. Las mujeres que vomitaban durante el embarazo también presentaron mayores indices de inflamación gingival. Se concluyó que los síntomas de la inflamación gingival se agravan durante el embarazo y que están relacionados con la edad, el bajo nivel educacional y el desempleo (42).
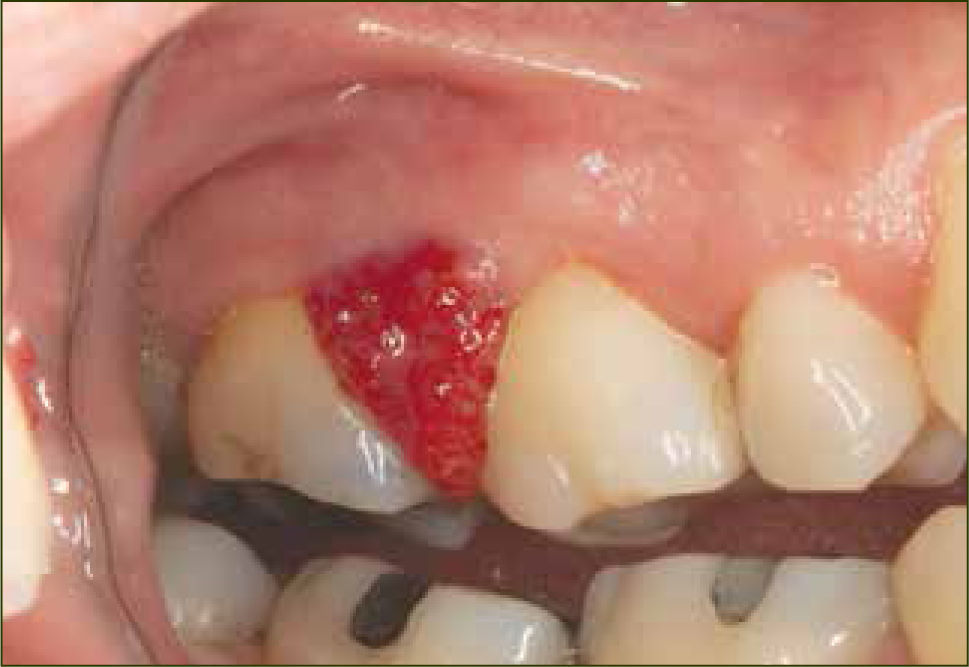
Junto a los cambios gingivales, debido a una mayor respuesta inflamatoria durante el embarazo, entre un 0,5-9,6% de las mujeres embarazadas presenta un agrandamiento gingival localizado conocido como Granuloma Piogénico (6) (figura 2).
El Granuloma Piogénico se desarrolla como resultado de una respuesta inflamatoria exagerada ante un estímulo irritativo, el que en la mayoría de los casos, es tártaro. Clínicamente corresponde a una masa de crecimiento exofítico con una base sesil o pedunculada que se extiende desde el margen gingival o en la mayoría de los casos desde de los tejidos interproximales en la zona maxilar anterior. Crece rápidamente, sangra fácil y puede variar su color desde púrpura-rojizo a azul intenso. La encía se ve afectada en un 70% de los casos, seguida por la lengua, labios y mucosa bucal. Luego del parto generalmente la lesión disminuye su tamaño o desaparece completamente (8).
En general se cree que las hormonas sexuales femeninas desempeñan un papel importante en la patogenia del Granuloma Piogénico, debido a su mayor prevalencia en mujeres con altos niveles hormonales y a la regresión de la lesión luego del parto. Sin embargo, niveles hormonales aumentados en forma aislada, no pueden causar la lesión ya que esta solamente ocurre en sitios con irritantes locales y puede ser prevenida removiendo estos irritantes. A pesar de que estudios han confirmado el rol agresivo de las hormonas sexuales en su desarrollo, la patogenia molecular del Granuloma Piogénico durante el embarazo aún no está clara (21,39).
Estudios han mostrado que algunos factores angiogénicos, como el crecimiento endotelial (VEGF) y el factor básico de crecimiento de fibroblasto (b FGF), se encuentran en mayor cantidad en tejidos afectados con Granuloma Piogénico en relación a tejidos sanos (49). Se ha sugerido que los macrófagos serían la principal fuente de liberación y síntesis de estos factores angiogénicos (40).
Es esencial determinar si las hormonas sexuales pueden afectar la expresión de estos factores angiogénicos y además de citoquinas proinflamatorias y contribuir de esta manera, en la formación del Granuloma Piogénico. La mayoría de las respuestas inflamatorias son autolimitadas bajo condiciones fisiológicas normales, lo que restringe la destrucción de los tejidos del huésped. La apoptosis de los leucocitos es uno de estos mecanismos que detienen la respuesta inflamatoria. Es por eso que otro tema de interés es determinar si las hormonas esteroides femeninas protegen a los monocitos/macrófagos de la apoptosis y de esta forma se prolonga y acentúa la angiogénesis inflamatoria (51).
Hormonas esteroides sexuales femeninas y enfermedad periodontalLa etiología a través de la cual las hormonas sexuales esteroides femeninas afectan el periodonto, especialmente durante el embarazo, es variada. La encía humana contiene receptores para estrógeno y progesterona y por lo tanto, un incremento plasmático de estas hormonas resulta en un aumento y acumulación de ellas en los tejidos gingivales (8).
Las hormonas esteroides son moléculas hidrofóbicas que se unen a proteínas receptoras intracelulares, localizadas en el citoplasma y en la membrana nuclear (11). Estudios (47,48) han mostrado que en el tejido gingival existen receptores para estrógenos y progesterona localizados en las capas basal y espinosa del epitelio gingival, en los fibroblastos del tejido conectivo, en las células endoteliales y pericitos de la lámina propia (47,48).
Existe evidencia científica que implica al periodonto como un tejido blanco sobre el cual actúan las hormonas esteroides no obstante, la relación específica de estas hormonas con endocrinopatías periodontales sigue siendo un enigma. El papel de las hormonas en las enfermedades periodontales es poco claro sin embargo, diversas explicaciones se han formulado en un intento por describir cómo afectan a los tejidos del periodonto (7).
Hasta la fecha, las explicaciones más utilizadas para describir la acción de las hormonas en el periodonto se han centrado en los efectos de las hormonas en la vascularización, en células específicas del periodonto, en los microorganismos y en el sistema inmune (7).
Es así como sus efectos a nivel del tejido gingival son variados y tienden a ser clasificados en cuatro grandes grupos: cambios vasculares, cambios celulares, cambios microbiológicos y cambios inmunológicos (4).
1. Cambios vasculares: Altos niveles de estrógeno y progesterona afectan la microvascularización gingival, aumentando la permeabilidad vasculary produciendo un aumento en la severidad de gingivitis durante el embarazo (24). En las mujeres, el estrógeno en concentraciones fisiológicas, es la principal hormona esteroidea femenina responsable de las alteraciones de los vasos sanguíneos. En contraste con los principales efectos inducidos por los estrógenos en los vasos sanguíneos, la progesterona puede tener poco o ningún efecto en la vascularización. Se ha observado que la progesterona probablemente antagoniza la acción de los estrógenos al reducir el número de receptores de estrógeno (25). Sin embargo, en la encía y otros tejidos intraorales no periodontales, hay mayor cantidad de evidencia acerca de la progesterona afectando la vascularización local que los estrógenos (8).
Los efectos del estrógeno y de la progesterona en la vascularización gingival podrían potencialmente explicar el aumento en el edema, eritema, exudado de Fluido Gingival Crevicular (FGC) y hemorragia de los tejidos gingivales durante el embarazo (8).
O’Neil y colaboradores (34) mostró que entre las semanas 14 y 30 de gestación, a pesar de disminuir la cantidad de placa bacteriana, hay un aumento de la inflamación gingival. Esto implica la existencia de un factor adicional a la placa bacteriana para explicar la extensión de la inflamación. Se ha registrado un aumento en los niveles plasmáticos de estrógeno y progesterona entre las semanas 14 y 30 de embarazo sin embargo, no es posible mostrar una asociación directa entre estos aumentos y el incremento de inflamación gingival (34).
Varios estudios clínicos han correlacionado altos niveles de FGC con la presencia de hormonas sexuales esteroides, lo que indica que estas hormonas afectan la permeabilidad vascular en el surco gingival.
Hugoson observó que la cantidad de FGC en mujeres embarazadas se eleva en un 54% al compararlo con el nivel de FGC en mujeres posterior al parto (controles) (12).
Lindhe y colaboradores (20) investigó el efecto de la administración repetida de estrógeno y progesterona en perros con gingivitis, en relación a la cantidad de exudado gingival. Se les inyectó a hembras 1 mg de estrógeno cada dos días y 25mg de progesterona todos los días y se midió la cantidad de exudado gingival. Se mostró que la administración de estrógeno y progesterona en perros con gingivitis crónica causa un aumento en la cantidad de exudado gingival. Al finalizar la administración hormonal se produjo un marcado y rápido descenso en el nivel de FGC. Este aumento y descenso en la cantidad de FGC en relación al aumento y descenso de los niveles hormonales, indican que las hormonas sexuales esteroides femeninas afectan la permeabilidad de los vasos sanguíneos dento-gingivales (20).
Se cree que los macrófagos son la principal fuente de PGE2 en el FGC. La PGE2 es considerada un mediador inflamatorio clave en la Enfermedad Periodontal y se ha observado que altos niveles de progesterona durante el embarazo estimulan la producción de PGE2, generando posiblemente un aumento en la inflamación gingival (30).
También se ha investigado el efecto local de las hormonas sexuales femeninas en la proliferación vascular. Lindhe y colaboradores (19) observó mediante microangiografía, la microarquitectura vascular de la oreja de conejo y observaron que el estrógeno y la progesterona estimulan la proliferación vascular en el sitio primario del micro trauma (inyección) (19).
Al analizar los resultados de los estudios en relación al tema, se debe hacer con precaución, ya que muchos de ellos utilizan dosis farmacológicas significativamente mas altas de estrógenos y progesterona (400.000.000 y 1.000.000 veces respectivamente la concentración plasmática encontrada en mujeres no embarazadas) en modelos animales y además se determinan los efectos hormonales en tejidos no periodontales (26).
No obstante, cada uno de los efectos elaborados tiende a contribuir a una mayor inflamación en el tejido gingival. Es evidente que se requiere de mayor investigación para comprender plenamente las alteraciones vasculares gingivales, inducidas por cambios en los niveles hormonales, que se expresan clínicamente con un aumento de la inflamación gingival.
2. Cambios celulares: Altos niveles de estrógeno durante el embarazo generan cambios en la queratinización del epitelio gingival, disminuyendo la efectividad de la barrera epitelial ante el ataque bacteriano (3). Se ha mostrado que las hormonas sexuales directa e indirectamente influyen en la proliferación celular, diferenciación y crecimiento de ciertos tejidos, incluyendo queratinocitos y fibroblastos de la encía (7). Existen dos teorías en relación a la acción que pueden desempeñar las hormonas sexuales esteroides femeninas sobre estos dos tipos celulares: a) alterar la efectividad de la barrera epitelial a la invasión bacteriana; b) afectar la mantención y reparación del colágeno (8).
Se ha visto que el estrógeno estimula la proliferación epitelial y aumenta la queratinización de la mucosa vaginal (5). Existe evidencia que las hormonas sexuales tienen un efecto similar en la mucosa oral y en el epitelio gingival. Se ha observado una reducción en la queratinización del epitelio gingival en mujeres postmenopausia con bajos niveles de estrógeno plasmático (45).
Alterando el recambio del colágeno, los estrógenos estimulan la proliferación de fibroblastos gingivales junto con la síntesis y maduración del tejido conectivo gingival (27). En contraste, Lundgren mostró que la progesterona altera la producción de colágeno en la encía, resultando en una reducción en el potencial de reparación y mantenimiento (24).
Christoffers y colaboradores (9) realizó un estudio para determinar el efecto del estrógeno y la progesterona en la proliferación de fibroblastos gingivales de personas sanas y diabéticas (tipo II). La progesterona, en concentraciones de 50 y 100 microg/ml, redujo significativamente el crecimiento celular en ambos grupos (9).
Se ha visto que las hormonas esteroides aumentan la tasa de metabolismo del folato en la mucosa oral. (44) El folato es requerido para la mantención de los tejidos y por lo tanto, un aumento en su metabolismo puede repletar la capacidad de almacenamiento de folato e inhibir la reparación tisular (28).
Como se ha observado, los cambios gingivales inflamatorios producidos en la mujer durante el embarazo raramente progresan a periodontitis y usualmente se resuelven luego del parto. En relación a este tema se ha encontrado un interesante estudio que podría ayudar a su entendimiento.
Lapp y colaboradores (17) realizó un estudio para determinar si elevados niveles de progesterona durante el embrazo son capaces de inhibir algunas Metaloproteinasas de la Matriz (MMP); responsables de la destrucción periodontal. Cultivó fibroblastos con/sin progesterona y utilizó IL-iβ para iniciar la respuesta inmune y la producción de MMP. Se observó que la progesterona reducía en forma significativa la producción de MMP en respuesta a IL-1β. Estos resultados sugieren que altos niveles de progesterona plasmática son capaces de reducir la respuesta colagenolítica ante estímulos inflamatorios (17).
3. Cambios microbiológicos: La gingivitis es considerada principalmente una enfermedad de origen infeccioso modulada por factores sistémicos y ambientales. Por lo tanto, es natural asumir que la inflamación gingival observada en períodos de alta concentración plasmática de hormonas esteroides se debe a una alteración inducida en la flora microbiana del surco gingival (26).
Kornman y Loesche (16) observaron durante el segundo trimestre de embarazo un aumento significativo en el Índice Gingival (GI) y sangramiento al sondaje. Al mismo tiempo detectaron un aumento en la proporción de bacterias anaerobias en relación a aerobias y en el nivel de Prevotella intermedia. Las muestras de placa subgingival durante el segundo trimestre de embarazo presentaron una cantidad significativamente mayor de estrógeno y progesterona que las muestras de placa de otros períodos del embarazo. El estrógeno y la progesterona fueron selectivamente acumulados por la Prevotella intermedia. Durante el tercer trimestre la inflamación gingival y el nivel de Prevotella intermedia disminuyeron en forma paralela (16).
La vitamina K o la menadiona, un análogo de la vitamina K, es esencial para el crecimiento de algunas especies bacterianas (B.Melaninogenicus y B.Asaccharolyticus). Similitudes estructurales entre vitamina K, estrógeno y progesterona sugieren la posibilidad de que las hormonas esteroides son capaces de sustituir los componentes de la vitamina K necesarios para el crecimiento y desarrollo algunos microorganismos. Es por esto que Kornman y colaboradores aisló muestras de placa subgingival en embarazadas y evaluó el crecimiento de estos organismos en presencia de estrógeno o progesterona y en ausencia de menadiona. Se observó que la Prevotella intermedia no crecía en ausencia de menadionina. Sin embargo, al sustituir la medionina por estrógeno (2.91 Um) y progesterona (5.8 y 8.7 Um) el crecimiento observado fue similar al con menadiona (15).
Muramatsu y colaboradores (33) observó que a partir del tercer mes hasta el quinto mes de gestación, la inflamación gingival y los niveles de Prevotella intermedia incrementan conjuntamente. El porcentaje de Prevotella intermedia aumentó en el cuarto mes de embarazo al elevarse la concentración hormonal en saliva. La concentración hormonal alcanzó su peak en el noveno mes. Posteriormente, la proporción de Prevotella intermedia disminuyó (33).
Sin embargo, no todos los estudios han corroborado estos hallazgos. Yokoyama y colaboradores (50) no encontró relación entre el nivel de Prevotella intermedia y de estrógenos en la saliva. Observó una mayor concentración de Campylobacter rectus en mujeres embarazadas en relación a no embarazadas; y este aumento se correlacionó con una mayor cantidad de estrógenos (50).
Adriaens y colaboradores (4) no observó cambios en los niveles de bacterias asociadas a periodontitis durante el embarazo. Sólo detectó un aumento de Neisseria mucosa. Se mostró una correlación positiva entre sangramiento al sondaje y concentración de Porphyromona gingivalisy Tanerella forsythia únicamente en la doceava semana de gestación (4).
4. Cambios inmunológicos: Se ha visto que los estrógenos pueden modular algunas enfermedades autoinmunes. Altos niveles de estrógeno sanguíneo se han relacionado con respuestas de anticuerpos aumentadas. Aquellas enfermedades en las que los anticuerpos (TH2 o inmunidad humoral) juegan un papel importante (por ejemplo el lupus eritematoso) se exacerban; mientras que las enfermedades en las que la inmunidad celular (TH1) juega un papel importante (por ejemplo la artritis reumatoide), remiten (26).
Una posible explicación a estos fenómenos reside en los cambios hormonales que ocurren durante el embarazo. El aumento de la concentración de progesterona y estrógeno causa un descenso de IL-2 e interferón - (TH1), mientras que se mantiene la concentración de IL- 4,5 y 10 (TH2) en la interfase materno-fetal. Esta alteración en la concentración de interleuquinas produce un desplazamiento del equilibrio TH1/TH2 hacia un predominio de TH2 y por lo tanto, un incremento de la inmunidad humoral y un descenso de la celular (46).
Se han encontrado receptores para estrógenos en los timocitos y en las células epiteliales del timo. La inyección de estrógenos va seguida de la atrofia del timo y por lo tanto, se produce una reducción del número de linfocitos T CD4 y T CD8. También se han registrado receptores de estrógeno, i ntracelu la res y de membrana, en los linfocitos T CD4 y T CD8 (46).
La ovariectomía en ratones hembras se acompaña de un aumento del número de linfocitos B en la medula ósea y la administración de estrógenos compensa el aumento (46). Por lo tanto, los estrógenos reducen el número de linfocitos T CD4+ y T CD8+ e incrementan la actividad de los linfocitos B, así como la producción de IgM e IgG (46).
Dahab y colaboradores (1) observó una disminución en los porcentajes de células T CD3, T CD4 y linfocitos B en la sangre periférica y en los tejidos gingivales durante el embarazo. Además las embarazadas presentaron mayor inflamación gingival que el grupo control (1).
Raber-Durlacher colaboradores (35) estudió la respuesta inmunohistológica de ocho mujeres en relación al desarrollo de gingivits experimental durante el embarazo y posterior al parto. La cantidad de célulasT CD1 (principalmente células de Langerhans) en el epitelio oral fue más alta durante el embarazo. Sin embargo, en el epitelio surcular estas células tendieron a disminuir durante el embarazo al compararlas con el postparto. El número de T CD4 permaneció aumentado en el epitelio oral y surcular a lo largo del embarazo. Se especuló que este incremento en el recuento de células T CD4 se limitaba al subconjunto de células TH-1, ya que el número de CD14 (principalmente macrófagos y granulocitos) y linfocitos B estaban disminuidos durante el embarazo. Se sabe que las células TH-1 son citotóxicas contra MHC II. Consecuentemente, una citotoxicidad contra las células B y macrófagos resulta en una depresión de la respuesta inmune durante el embarazo (35).
En cuanto a la acción de los estrógenos sobre la actividad de los macrófagos se ha visto que aumentan la fagocitosis, disminuyen la secreción de IL-1 y IL-6 luego de la administración de E.Coli y tienen efectos contradictorios (aumento o ningún efecto) sobre la producción deTNF-α(46).
Se estudió el efecto de hormonas sexuales en la función de monocitos y se mostró que la producción de PGE2 aumenta con estrógeno y progesterona. Se ha visto que la PGE2 suprime la producción de IL-1 por los monocitos por lo tanto, se especuló que las hormonas sexuales también podrían modificar la producción de IL-1 al regular la producción de PGE2. Masayuki y colaboradores (31) incubó monocitos con progesterona, estrógeno y testosterona. Utilizaron LPS (Salmonella typhimurium) para estimular a los monocitos y posteriormente midieron la concentración de IL-1α, IL-β y PGE2. Se utilizó indometacina para inhibir la síntesis de PGE2 y eliminar su efecto en la producción de IL-1. Masayuki observó que el estrógeno y la progesterona disminuían la producción de IL-1 α y β a partir de los monocitos; y esta reducción no fue resultado del aumento en la producción de PGE2 inducida por las hormonas sexuales (31).
Parece claro que la progesterona, especialmente en altas concentraciones que se producen durante el embarazo, deprime la respuesta inmune.
Ahora bien, el efecto inmunodepresor se ejerce preferentemente sobre las respuestas mediadas por los linfocitos TH1, mientras que las respuestas mediadas por los linfocitos TH2 podrían no estar afectadas o incluso aumentadas. Se piensa que la progesterona contribuye a disminuir la respuesta inmune en la proximidad de la placenta, contribuyendo así a que el sistema inmune de la madre no rechace el feto (46).
ConclusionesExiste evidencia científica que implica al periodonto como un tejido blanco sobre el cual actúan las hormonas asociadas al embarazo, no obstante, los mecanismos patogénicos responsables de estas endocrinopatías periodontales siguen siendo un enigma. A lo largo de la historia diferentes autores han tratado de encontrar una correlación entre los cambios en los niveles de hormonas sexuales femeninas y el desarrollo de alteraciones gíngivoperiodontales; sin embargo, los resultados obtenidos son contradictorios. Son necesarios más estudios que determinen el papel exacto de las hormonas sexuales femeninas en los tejidos periodontales. Los resultados de estos estudios asesorarán acerca de la decisión que el cuidado periodontal debería ser parte de la rutina de los cuidados prenatales y por lo tanto, programas de prevención y tratamiento periodontal deberían ser incorporados en los programas de salud ofrecidos a las mujeres durante el embarazo.
Los autores declaran no tener conflictos de interés, en relación a este artículo.