Las hernias diafragmáticas de presentación tardía pueden constituir un desafío diagnóstico, debido al amplio espectro clínico y de imágenes. Se presenta el caso de un lactante menor con antecedente de hidrocefalia derivada, que presentó tos y polipnea, con disminución del murmullo pulmonar a izquierda. La radiografía de tórax mostró extremo de catéter en hemitórax izquierdo, asociado a líquido pleural y la tomografía computarizada comprobó el defecto diafragmático pósterolateral izquierdo. Se efectuó reparación del defecto por vía laparoscópica. El conocimiento de esta patología permite mejorar la sospecha diagnóstica y disminuir las complicaciones en futuros casos, mediante diagnóstico preciso y tratamiento oportuno.
Late presentation of diaphragmatic hernia can be challenging due to broad spectrum of clinical and imaging abnormalities. We describe an infant with derived hydrocephalus, with cough and polypnea, presented with decrease in left lung murmur. Chest X-ray demonstrate left pleural effusion with end of ventriculoperitoneal shunt in left hemithorax. Computed tomography showed left posterolateral diaphragmatic defect. The defect was repaired laparoscopically. The knowledge of this pathology allows to improve diagnostic suspicion for future cases, decreasing complications because more accurate diagnosis and treatment.
Antecedente de RN PrT 33 semanas, con evolución inicial sin incidentes. A los 18 días de vida se operó por una obstrucción intestinal, pesquisándose malrotación intestinal con bridas anómalas del peritoneo posterior (bandas de Ladd) y hernia interna.
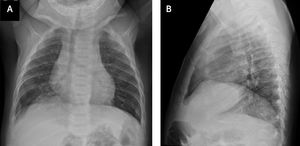
Requirió gastrostomía y fundolicatura de Nissen, por severa enfermedad de reflujo gastroesofágico asociada a trastorno de deglución, a los 3 meses de edad. A raíz de un cuadro bronquial, se obtuvo Rx de tórax frontal y lateral (Figura 1) que no mostró alteraciones significativas.
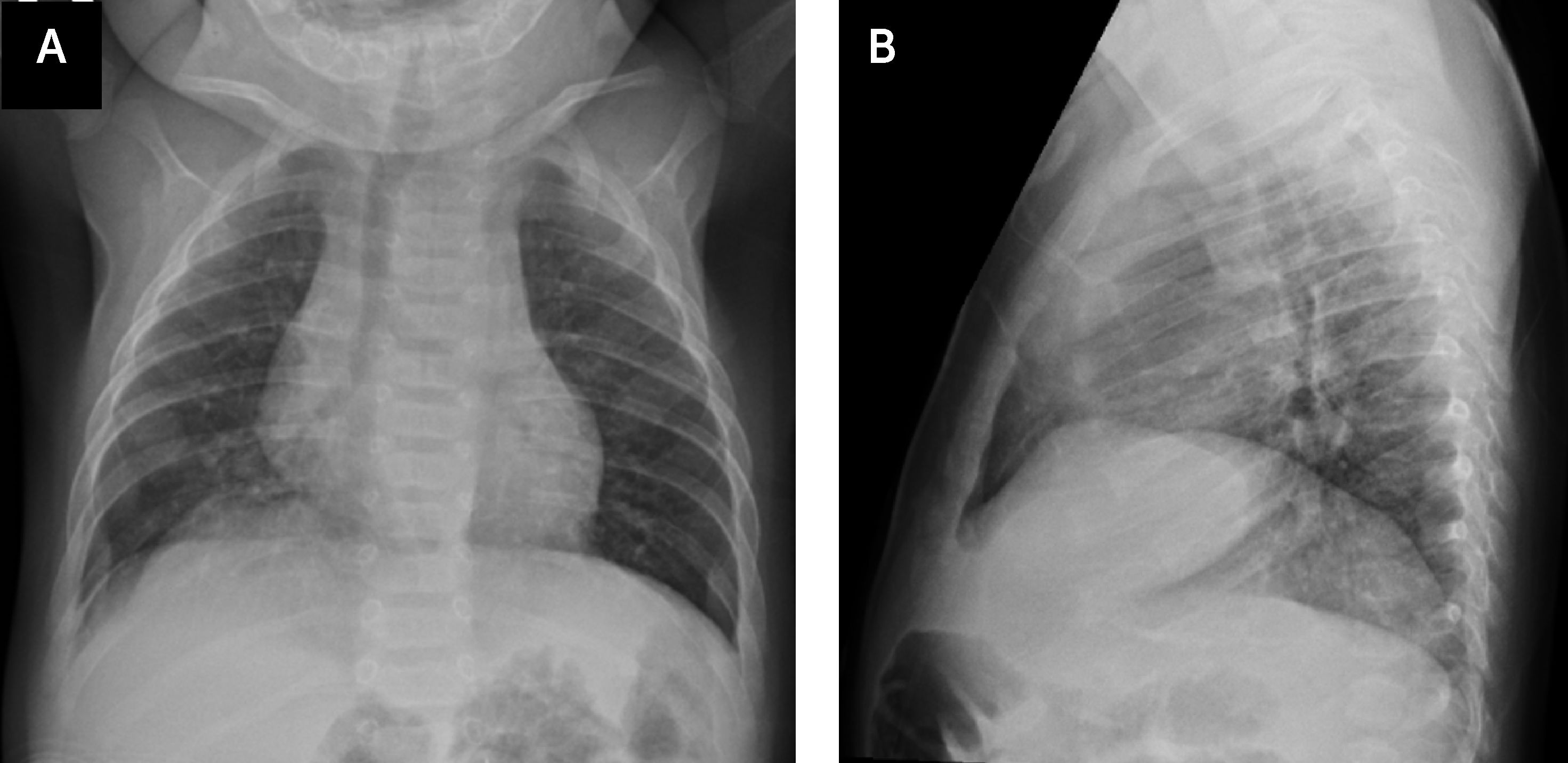
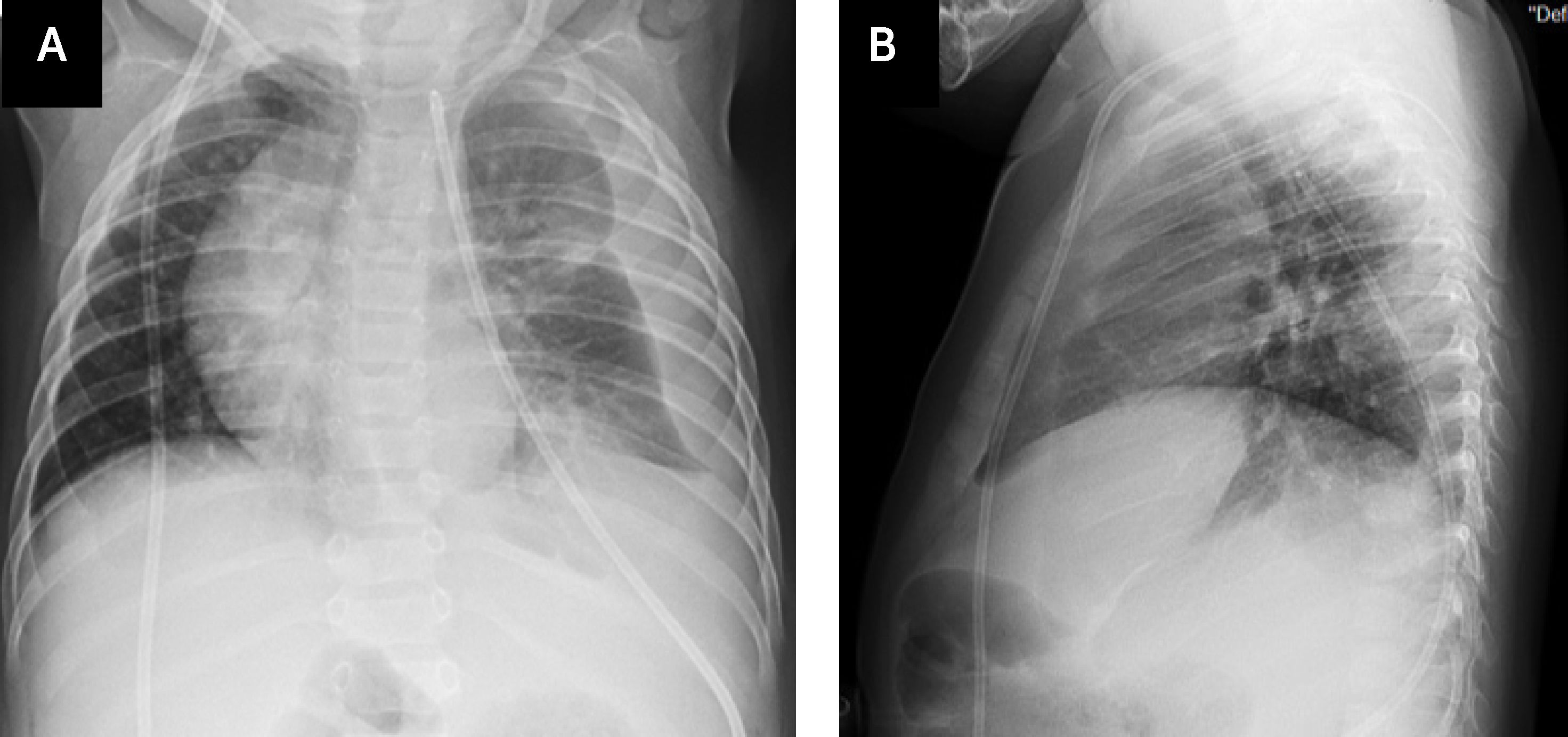
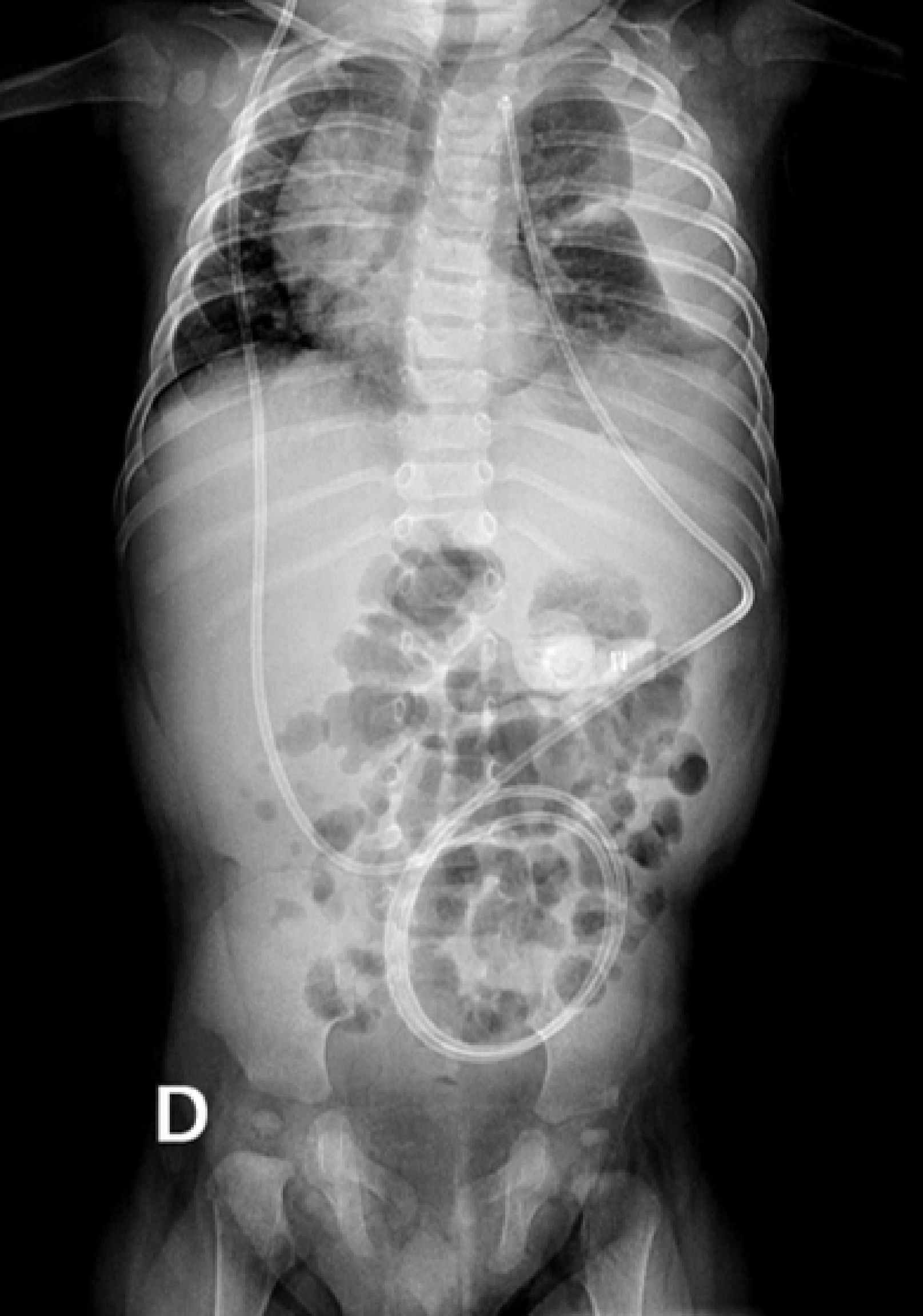
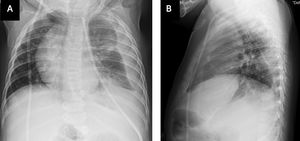
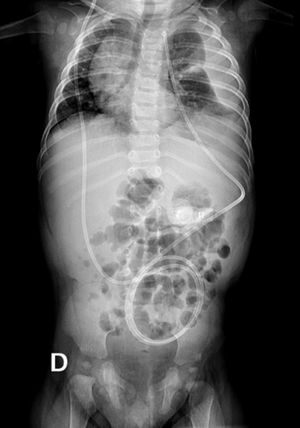
A los 8 meses de vida se diagnosticó hidrocefalia cuadriventricular y variante de Dandy Walker, que requirió instalación de derivativa ventrículo-peritoneal, con buena evolución. Un mes más tarde consultó en el Servicio de Urgencias con historia de tos, observándose afebril, polipneico con leve retracción subcostal y murmullo pulmonar algo disminuido en hemitórax izquierdo. Se solicitó radiografía (Rx) de tórax frontal y lateral (Figura 2), que mostró el catéter de derivación que desciende al abdómen en la pared anterior del hemitórax derecho y su extremo está localizado en el hemitórax izquierdo, con evidencia de líquido en el espacio pleural. Se complementó con Rx tóracoabdominal (Figura 3) que muestra continuidad del catéter y confirma lo descrito en Rx tórax.
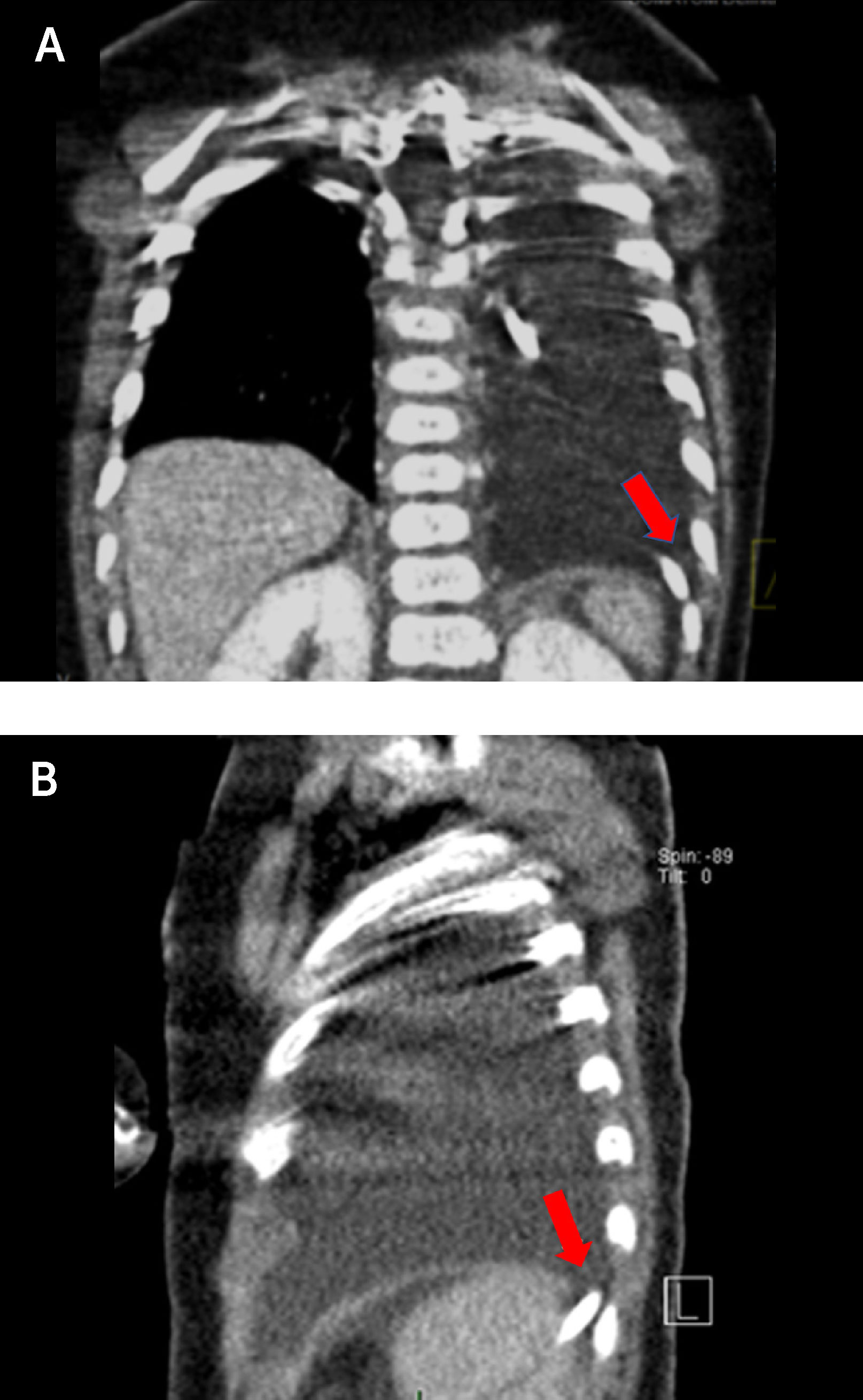
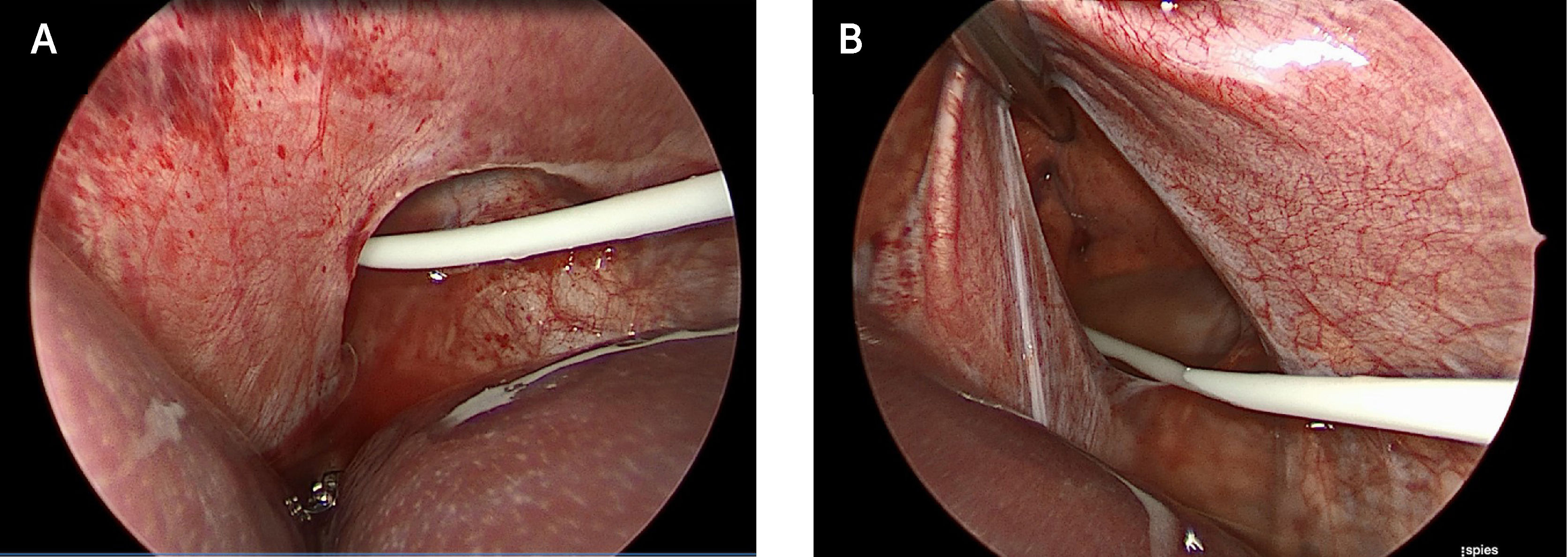
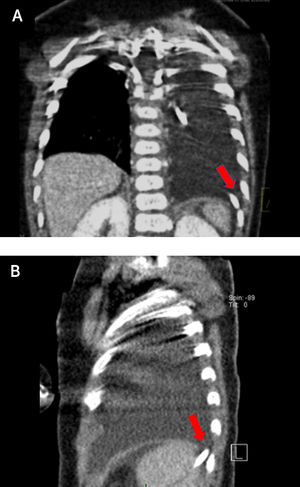
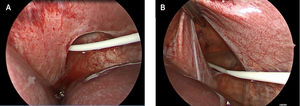
Con el diagnóstico de defecto diafragmático posterolateral tipo Bochdalek izquierdo se decidió cirugía, previa obtención de tomografía computarizada (TC) tóracoabdominal, que mostró la presencia de un pequeño defecto del aspecto posterior del hemidiafragma izquierdo, de 1cm, confirmando el paso del catéter de derivación desde el abdomen hacia el tórax a través de éste (Figura 4). Mediante videolaparoscopía se corroboraron los hallazgos de imágenes (Figura 5), procediendo a reposicionar el catéter en el abdomen y reparar posteriormente el defecto diafragmático posterolateral izquierdo.
La hernia diafragmática congénita (HDC) es una malformación infrecuente, que habitualmente se asocia a significativa mortalidad y morbilidad perinatal. Los avances en el manejo multidisciplinario han mejorado la sobrevivencia de estos pacientes, alcanzando actualmente alrededor de 60-70%1. La tasa de diagnóstico prenatal de patologías diafragmáticas mediante ultrasonido ha aumentado considerablemente y la resonancia magnética fetal (RMF) se ha incorporado como método complementario en la evaluación de esta patología, pesquisa de alteraciones asociadas y valoración pronóstica2.
Se ha reportado que 5 a 20% de los casos de HDC se puede presentar y/o diagnosticar después del período neonatal. La teoría más aceptada para explicar la presentación tardía de la HDC considera que el defecto diafragmático embriológico permanece inicialmente ocluido por el hígado o el bazo y que en algún momento se produce el desplazamiento de vísceras abdominales hacia la cavidad torácica3,4. En el caso de nuestro paciente, el catéter de derivación ventrículo-peritoneal ascendió al hemitórax izquierdo y drenó el líquido céfalo- raquídeo en el espacio pleural, sin ascenso de vísceras abdominales a través del defecto pósterolateral del hemidiafragma izquierdo.
El espectro clínico de las hernias diafragmáticas de presentación tardía (HDPT) es muy variado, a diferencia de los recién nacidos con HDC que presentan síntomas respiratorios severos. Se describe que muchos de estos pacientes tienen Rx previas de aspecto normal3, experiencia que nosotros hemos compartido en este y otros pacientes.
Aunque la mortalidad en HDPT es baja, se describe asociación de hipoplasia pulmonar en 20-33%. La incidencia de otras morbilidades en pacientes con presentación tardía de HDC permanece poco clara; se menciona riesgo de hipertensión pulmonar, deformidades torácicas como pectus excavatum/carinatum leve a moderado, escoliosis y enfermedades cardiovasculares a largo plazo5.
La elección del método de imágenes que se utiliza inicialmente en pacientes con sospecha de HDPT va a depender de la presentación clínica del paciente; habitualmente se obtiene una Rx simple de tórax y/o abdomen. Cuando las Rx convencionales no son claras y se sospecha contorno anormal del diafragma, se pueden repetir después de instalación de sonda nasogástrica para evaluar la situación del estómago. Se reporta que 25-62% de los casos han sido diagnosticados erróneamente, contando solo con Rx simple; los diagnósticos erróneos más comunes descritos son neumonía, neumotórax y derrame pleural3.
Otras modalidades de imágenes pueden ser útiles en el diagnóstico diferencial. El ultrasonido (US) puede identificar presencia de órganos sólidos o intestino en el tórax y también evaluar la morfología diafragmática, en especial a derecha. TC y resonancia magnética pueden ser utilizados como estudios adicionales para obtener mayor precisión diagnóstica3.
El conocimiento de la existencia de HDPT, que involucra clínica muy variada y apariencia diversa en las imágenes, es muy importante para plantear el diagnóstico correcto y disminuir posibles complicaciones a estos pacientes.
Declaración Conflicto de InterésLos autores declaran que no tienen conflictos de interés ni recibieron pagos por publicar este caso.