Reportar un caso de mastocitosis cutánea maculopapular de inicio en la infancia y realizar una revisión bibliográfica con énfasis en el diagnóstico, estudio, pronóstico y tratamiento.
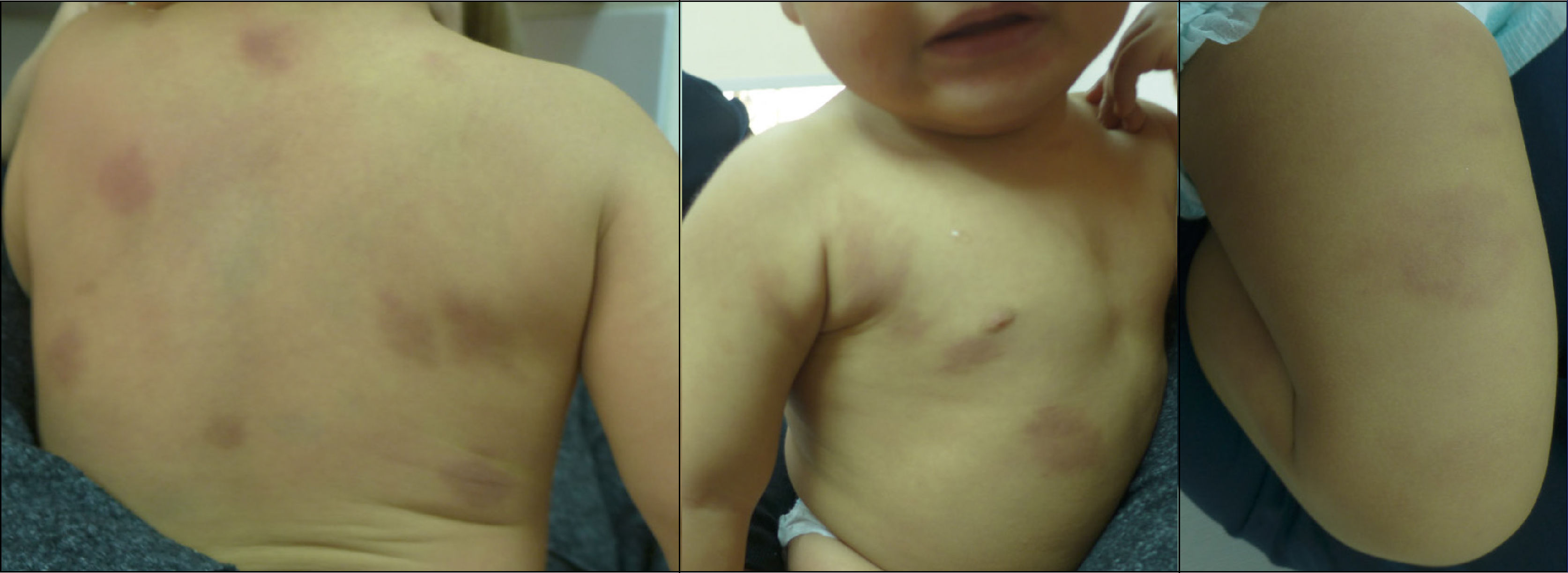
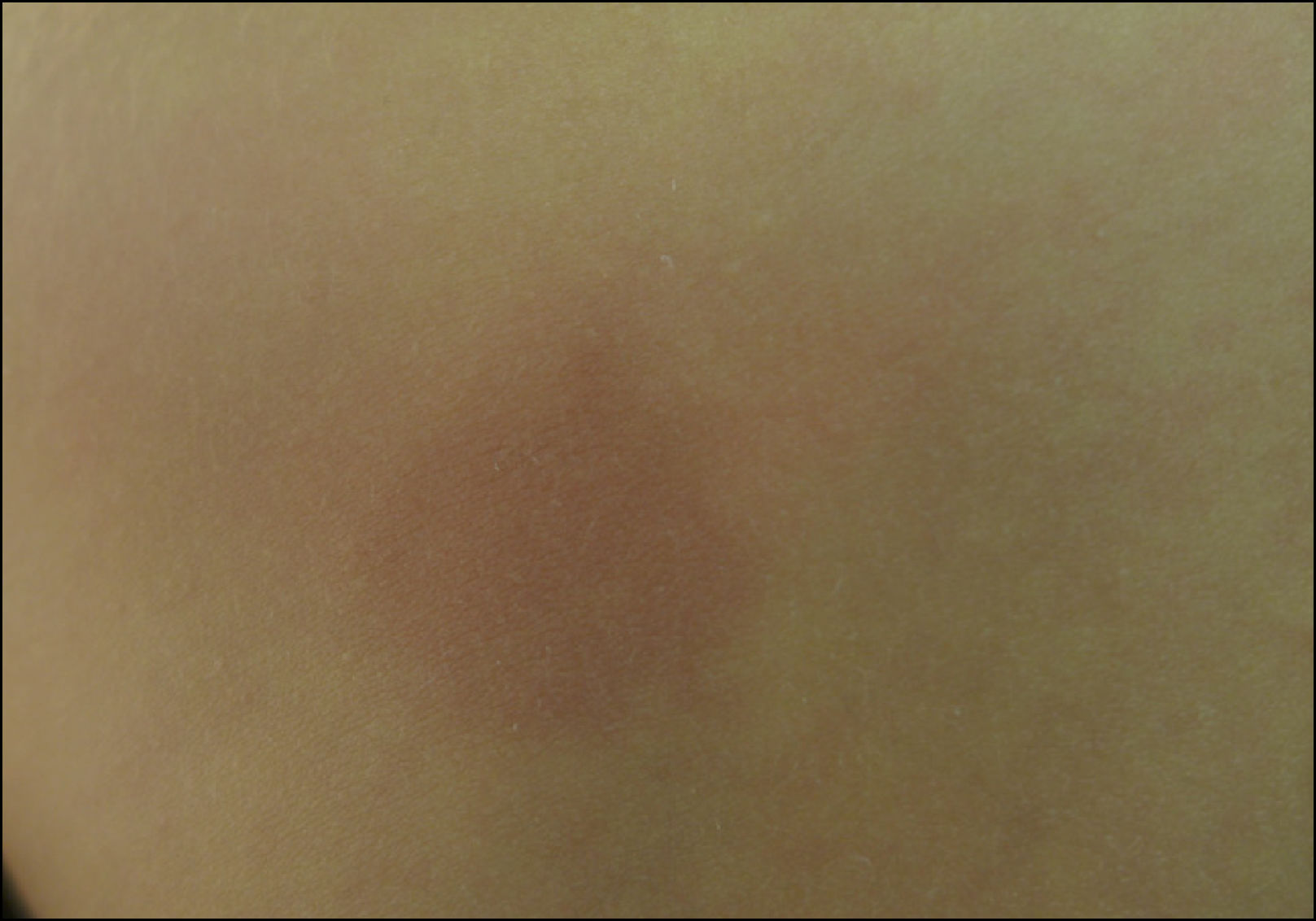
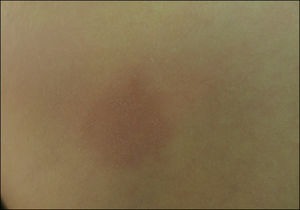
Caso clínicoLactante de 14 meses que presentaba máculas de color marrón en tronco y extremidades, con signo de Darier positivo.
ResultadosLa biopsia resultó compatible con mastocitosis y se realizó estudio sanguíneo que descartó compromiso sistémico.
ConclusionesLa mayoría de las mastocitosis cutáneas en niños tienen un excelente pronóstico y tienden a mejorar hacia la pubertad, realizándose un tratamiento conservador.
To report a case of childhood-onset maculopapular cutaneous mastocytosis and to conduct a literature review with emphasis on diagnosis, study, prognosis and treatment.
Clinical caseA 14-month-old infant, who had brown macules on trunk and limbs, showing a positive Darier sign.
ResultsThe biopsy was compatible with mastocytosis, and through a blood study we discarded any systemic involvement.
ConclusionThe majority of cutaneous mastocytosis in children have an excellent prognosis and tend to improve in puberty, once a conservative treatment is prescribed.
La mastocitosis es una enfermedad infrecuente, que se caracteriza por una producción excesiva de mastocitos que se acumulan en la piel, médula ósea u otros órganos1, siendo los dos primeros los órganos más comúnmente afectados1,2. Se ha estimado una prevalencia de 1 en 60000 en Estados Unidos, sin predilección por sexo1. Este trastorno se debe a una expansión clonal de mastocitos, que en la mayoría de los casos es producto de una mutación somática no hereditaria activante en el gen KIT1,2. Este último es un proto-oncogen que codifica para un receptor tirosina quinasa en la membrana de los mastocitos y que su mutación resulta en una hiperactivación mastocitaria independiente del ligando3. De manera general, podemos dividirla en mastocitosis cutánea y mastocitosis sistémica, esta última requiere de una biopsia de médula ósea para el diagnóstico1. Más del 80% de los pacientes con mastocitosis presentan lesiones cutáneas café o rojas2. Aproximadamente dos tercios de los casos de mastocitosis cutánea ocurre en niños, con un excelente pronóstico y tiende a regresar espontáneamente hacia la pubertad. Existen tres tipos de mastocitosis cutánea: la mastocitosis cutánea maculopapular o urticaria pigmentosa, la mastocitosis cutánea difusa y el mastocitoma solitario, representando la mastocitosis cutánea maculopapular el 70–90% de los casos en niños y adultos. En todos los casos de mastocitosis parece haber un riesgo aumentado de anafilaxis. El diagnóstico de mastocitosis cutánea se realiza frecuentemente con la presencia de lesiones cutáneas típicas que presentan signo de Darier positivo y una biopsia cutánea que demuestra la presencia de agregados de mastocitos. La triptasa es producida casi exclusivamente por los mastocitos, por lo tanto, es utilizada como un marcador biológico de la enfermedad. El tratamiento de la mastocitosis cutánea es conservador y está enfocado en el alivio sintomático ya que no existen terapias que cambien el curso natural de la enfermedad1.
El objetivo de este trabajo es reportar el caso de un lactante con una mastocitosis cutánea maculopapular, debido a que es una enfermedad infrecuente y que causa gran ansiedad en los padres pese al pronóstico benigno en la infancia.
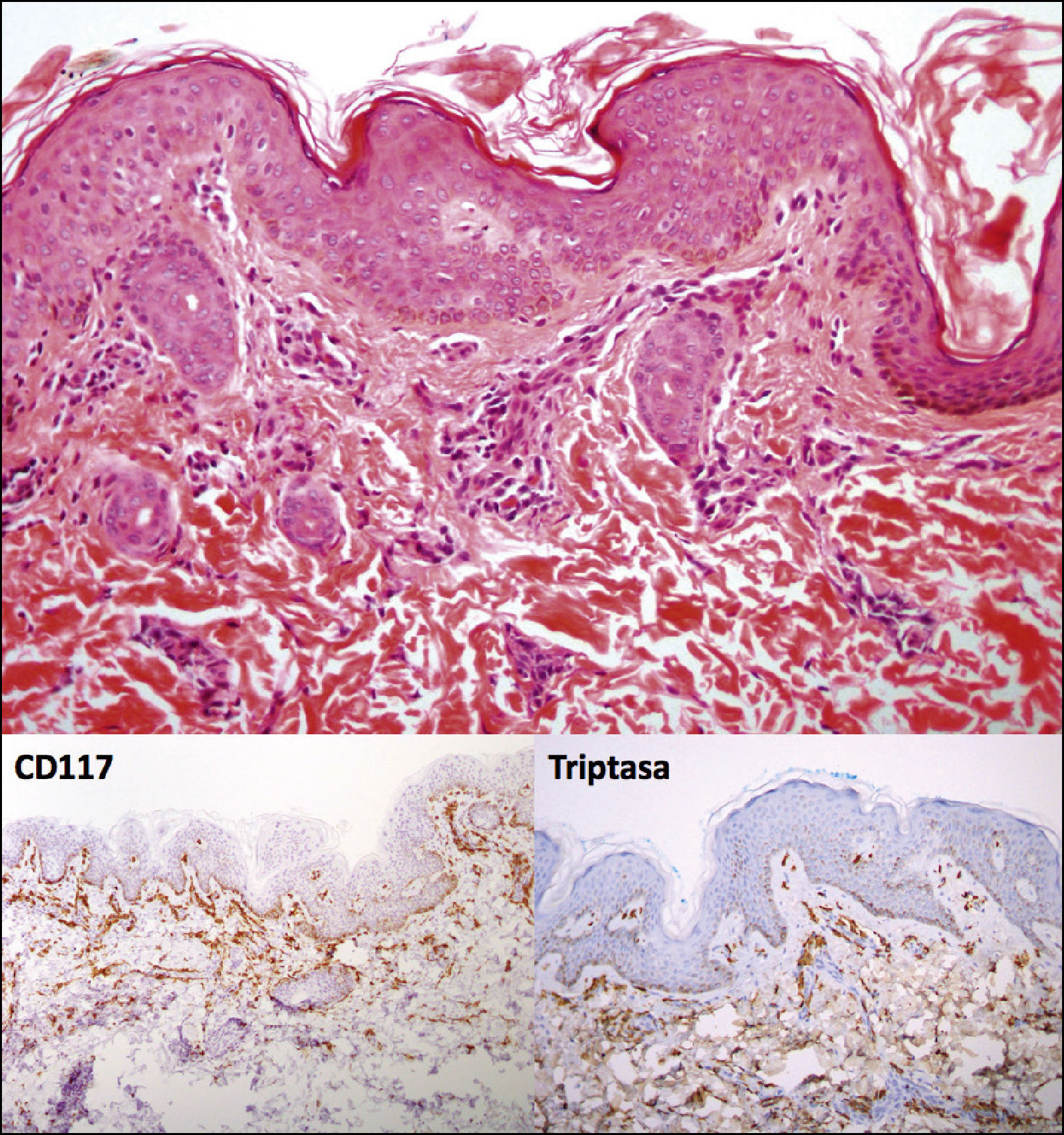
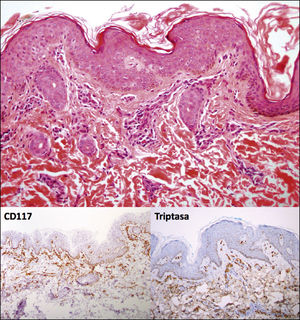
CASO CLÍNICOLactante masculino de 14 meses de edad, recién nacido de término, adecuado para la edad gestacional, sin antecedentes mórbidos, con el plan nacional de inmunizaciones al día. Consulta porque desde el nacimiento han ido apareciendo progresivamente lesiones asintomáticas de color marrón en tronco y extremidades. Al interrogatorio dirigido no refería síntomas gastrointestinales ni respiratorios. Al examen físico se evidencian múltiples máculas café-rojizas ovaladas, de diferentes tamaños y que al frotarlas presentaban signo de Darier (Figuras 1 y 2). Se sospecha mastocitosis cutánea y se realiza biopsia incisional de piel lesional. La biopsia confirmó el diagnóstico, evidenciándose un infiltrado de mastocitos con predominio perivascular en dermis superficial, siendo positivas la tinción de Giemsa y la detección inmunohistoquímica de CD117 y triptasa (Figura 3). Se realizaron exámenes sanguíneos (hemograma, VHS, PCR, perfil bioquímico, pruebas hepáticas y pruebas de coagulación) y ecotomografía abdominal, que resultaron sin hallazgos relevantes. Se solicitó triptasa sérica que resultó dentro de rango normal con un valor de 4.49μg/L. Se decidió manejo con medidas generales evitando gatillantes y medicamentos problemáticos y uso de levocetirizina oral.
DISCUSIÓNLa presencia de lesiones cutáneas macroscópicamente visibles sigue siendo un criterio mayor para el diagnóstico de compromiso cutáneo en mastocitosis. A este criterio se le ha agregado la presencia de signo de Darier. El signo de Darier es positivo en casi todos los niños y adultos con mastocitosis cutánea, sin embargo, pese a que es una forma de evaluación clínica no invasiva y fácil de realizar, se debe tener precaución en niños con mastocitoma o lesiones nodulares, ya que pueden desarrollar una reacción sistémica con hipotensión. En adición al criterio mayor antes mencionado, hay dos criterios menores que están generalmente presentes. El primero es la evidencia histológica de un número aumentado de mastocitos en la piel lesional. El segundo es la presencia de una mutación activante en el gen KIT, destacando que aproximadamente un 40% de los pacientes pediátricos expresa mutaciones en codones diferentes al clásico codón 816. En la mayoría de los niños el diagnóstico definitivo puede realizarse con la clínica y la confirmación histológica cutánea, sin embargo, en los adultos se debe realizar una etapificación completa incluyendo biopsia de médula ósea2. En pacientes pediátricos la biopsia de médula ósea sólo está indicada cuando existen signos de enfermedad sistémica o niveles de triptasa elevados (>100μg/L)4.
Las tinciones metacromáticas como Giemsa y Azul de Toluidina permiten resaltar las granulaciones citoplasmáticas dentro de los mastocitos, pero no permiten identificar los mastocitos ya degranulados. El marcador anti-c-KIT (CD117) es sensible y específico para identificar mastocitos en cortes de parafina, dirigiéndose directamente contra el receptor de membrana c-KIT. No hay evidencia de perdida de reactividad de c-KIT cuando presenta mutaciones4.
La mastocitosis se presenta en dos patrones primarios relacionados con la edad: mastocitosis de inicio en la infancia y mastocitosis de inicio en la adultez. La mastocitosis en niños puede presentarse durante el periodo neonatal, en lactantes menores de 6 meses o durante la infancia hasta los 16 años. El 60–80% de los casos desarrolla lesiones durante el primer año de vida5. Estudios recientes han mostrado diferencias entre la mastocitosis de inicio en la infancia y la mastocitosis de inicio en la adultez. La mayoría de los niños presenta mastocitosis cutánea, mientras que la mayoría de los adultos presenta mastocitosis sistémica, definiéndose esta última como la acumulación de mastocitos en al menos un órgano extracutáneo, a menudo combinado con compromiso de la piel. Clásicamente se han descrito tres tipos de mastocitosis cutánea, las que fueron mencionadas anteriormente. Sin embargo, en la práctica clínica se ha visto que existen variantes de la mastocitosis cutánea maculopapular, particularmente en aquella de inicio en la infancia. Esto fue estudiado por Wiechers et al en 144 pacientes con mastocitosis cutánea de inicio a una edad menor de 17 años, donde se encontró que los pacientes con mastocitosis cutánea maculopapular con lesiones cutáneas grandes ≥1cm de diámetro, a diferencia de aquellos con lesiones cutáneas pequeñas <1cm de diámetro, se caracterizaban por presentar menores niveles de triptasa sérica, una enfermedad de duración más corta con frecuente regresión clínica espontánea y un inicio temprano de la enfermedad. Por lo tanto, en pacientes pediátricos es importante cuantificar el tamaño de las lesiones cutáneas maculopapulares ya que son una herramienta clínica pronóstica6.
En la mastocitosis cutánea pediátrica, la regresión clínica completa o parcial ocurre en dos tercios de los casos, sin embargo, en el tercio restante la enfermedad se puede estabilizar o progresar. Aproximadamente un 3% de los casos de mastocitosis en niños son agresivos y progresan a sarcoma o leucemia de mastocitos. Esto último marca la importancia del seguimiento a largo plazo de los pacientes con mastocitosis cutánea infantil7.
La prevalencia de anafilaxis reportada en mastocitosis pediátrica es mayor a la reportada en la población pediátrica general, pero es menor a la prevalencia descrita en mastocitosis del adulto. Un compromiso cutáneo extenso se relaciona con un mayor riesgo de anafilaxis, asociándose los valores de triptasa con la extensión del compromiso cutáneo. Por esto se recomienda una monitorización del compromiso cutáneo y de los valores de triptasa en mastocitosis pediátrica. En niños asintomáticos o con compromiso cutáneo leve se recomienda monitorizar triptasa cada 1–3 años, en cambio en niños sintomáticos o con compromiso cutáneo severo se debe monitorizar ante cualquier cambio clínico o de laboratorio8. La mastocitosis de inicio en la infancia se ha asociado a valores de triptasa <20μg/L, a diferencia de las mastocitosis en adultos que en general presenta valores de triptasa >20μg/L2.
El tratamiento de la mastocitosis cutánea pediátrica es generalmente sintomático y consiste en la administración de antihistamínicos y evitación de factores precipitantes9. Respecto a esto último es esencial la educación de padres y cuidadores. Actualmente los tratamientos disponibles incluyen corticoides tópicos e intralesionales, inhibidores tópicos de la calcineurina como pimecrolimus 1% crema, cromoglicato de sodio tópico y oral, ketotifeno oral, fototerapia y cirugía en casos seleccionados como en mastocitoma solitario10. El omalizumab es un anticuerpo IgG monoclonal que inhibe la unión de la IgE al receptor de alta afinidad para IgE en mastocitos y basófilos. Se ha visto que este anticuerpo podría ser una herramienta terapéutica segura y efectiva para niños con mastocitosis cutánea severa refractaria a altas dosis de antihistamínicos, principalmente útil para el control de síntomas durante las exacerbaciones9.
CONCLUSIÓNPese a que más de dos tercios de los casos de mastocitosis cutánea infantil ha demostrado resolverse completa o parcialmente en un periodo de seguimiento de 6 años, el tercio restante puede estabilizarse o progresar, presentando un desenlace fatal el 3% de los casos de mastocitosis pediátrica7. Por esto, se remarca la importancia del seguimiento a largo plazo de estos pacientes. A pesar de que la mastocitosis de inicio en la infancia generalmente presenta un curso benigno, pareciera que existe un subgrupo de pacientes con mastocitosis cutánea maculopapular con lesiones pequeñas de <1cm de diámetro con una enfermedad más persistente que asemeja a la mastocitosis de inicio en la adultez6. De ahí la importancia de una correcta categorización de los niños con esta enfermedad.
Declaración conflicto de interesesLa elaboración de este caso clínico cumple con la ética de confidencialidad del centro en que fue realizado y se obtuvo el CI del padre.
Las imagenes han sido autorizadas para su publicación.