La enfermedad inflamatoria intestinal es una patología crónica, que afecta de modo importante la calidad de vida de los pacientes que la padecen, y que suele diagnosticarse en pacientes jóvenes y en etapa de alta actividad personal y profesional (20 a 35 años).
Las publicaciones acerca de tratamientos en EII de los últimos años, apuntan cada vez con mayor fuerza hacia la intervención multidisciplinaria, la que incluye tratamiento psicológico, el que estaría orientado a potenciar la adherencia al tratamiento y a mejorar la percepción de calidad de vida de los pacientes.
A partir de la revisión teórica actualizada y de la experiencia clínica con pacientes con EII, se propone un modelo de intervención psicoterapéutica para pacientes con EII, diseñado a partir de la experiencia clínica en Programa para pacientes con EII de Clínica Las Condes.
Inflammatory bowel disease (IBD) is a chronic disease, that affects patient's quality of life. It is usually diagnosed in young patients (20 to 35 years old), a period of high developing of working and personal life, and will be with them for the rest of their lives.
The last year's evidence in IBD treatment, aims strongly to multidisciplinary intervention, that includes psychological treatment, oriented to optimize adherence to treatment and improve quality of life perception.
From the updated research and clinical experience with IBD patients, a psychological intervention for is proposed.
Dentro del grupo de las enfermedades inflamatorias intestinales (EII) las principales son enfermedad de Crohn (EC) y colitis ulcerosa (CU). Ambas son afecciones inflamatorias de tipo crónico que suelen manifestarse entre los 20 y 35 años de edad. Los síntomas más habituales son: pérdida de peso, fiebre y sangrado rectal; y síntomas generales asociados como distensión, diarrea, fatiga, estreñimiento y/o dolor abdominal1, los que pueden afectar de modo significativo la calidad de vida (CV) de los pacientes que la padecen2. Diversos estudios refieren que los pacientes con EII tendrían una peor CV y mayor prevalencia de psicopatología como ansiedad y depresión, que individuos sanos3–5.
La relación entre EII y factores psicológicos no es nueva, las primeras publicaciones en esta línea datan de 1930, donde la teoría psicosomática sugería que, las experiencias emocionales negativas estaban asociadas con el aumento de síntomas gastrointestinales6–8.
Por un largo período la EII fue abordada desde el enfoque médico. Sin embargo, la evidencia clínica de los últimos años ha mostrado que el tratamiento multidisciplinario, que incorpora la intervención psicológica, favorece la adherencia a controles y tratamiento. La motivación de sostener el tratamiento farmacológico y la relación cercana con el equipo tratante son pilares fundamentales para alcanzar no sólo los objetivos de remisión clínica sostenida, sino también prevenir la discapacidad y mejorar la CV de los pacientes8,9.
2¿Qué es calidad de vida y cómo afectan los síntomas de la EII en ella?La CV es definida como la percepción de satisfacción en los dominios físico, social, emocional y de salud general del bienestar2,10. Al evaluar CV en personas con EC y CU, los pacientes refieren que los síntomas que producen mayor estrés tienen relación con la incontinencia fecal y sensación de urgencia, tanto real como la ansiedad anticipatoria de tener episodios en público. A éstos se agregan: dolor, fatiga, miedo permanente a tener una nueva crisis, mala calidad de sueño, temor a no poder responder adecuadamente en su trabajo o rutinas académicas (colegio, universidad). Otros pacientes refieren dificultad para aceptar su condición a lo que asocian emociones de rabia, vergüenza, frustración y labilidad emocional11.
Además, los pacientes con EII presentarían mayor prevalencia de ansiedad y depresión que la población general, 29% a 35% en períodos de remisión y 60% a 80% en períodos activos de la enfermedad12–14. De acuerdo con lo señalado por Gracie (2017) sólo la mitad de ellos estarían en tratamiento de salud mental, dato que es relevante puesto que el tratamiento de estas patologías mejoraría la evolución de la EII y la adherencia a controles e indicaciones de tratamiento3,15,16.
Otro aspecto que se afectaría, de acuerdo con el relato de los pacientes, es la vida sexual. Si bien es un tema por el que refieren no haber conversado con su médico tratante, lo distinguen como un aspecto que se altera y que impacta de modo importante es su CV personal y de pareja, en especial desde la esfera de la evitación y la baja del deseo sexual17.
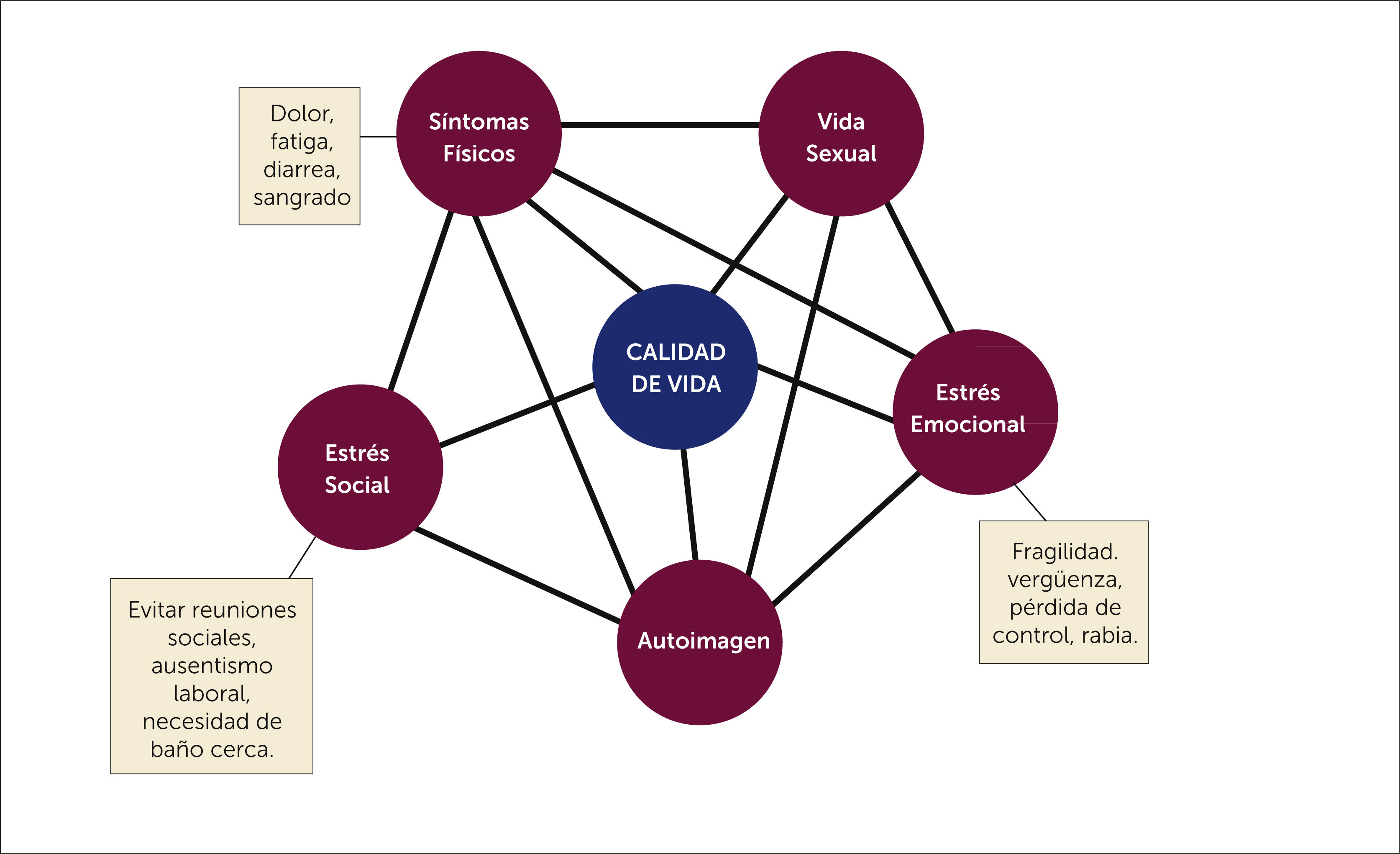
Al explorar en los síntomas antes señalados y que los pacientes refieren como de mayor interferencia en su CV, éstos pueden agruparse en 3 áreas:
- •
Física: Dolor, fatiga, efectos adversos de los medicamentos, tiempos activos de la enfermedad18.
- •
Emocional: Imagen corporal negativa19, sensación de fragilidad y pérdida de control, vergüenza, ansiedad, rabia, depresión18, baja de deseo sexual17.
- •
Social: Visitas frecuentes al centro de tratamiento y hospitalizaciones, evitar hacer deporte y participar de actividades sociales debido a los síntomas18, ausentismo laboral, evitar o no poder realizar viajes largos, alta carga económica por costos del tratamiento19–21.
En la figura 1 se representan las áreas referidas como de mayor interferencia en la CV en los pacientes con EII, así como la inter-
relación entre ellas.
Finalmente, es importante tener presente que el estrés afecta la CV de modo tanto directo como indirecto. Directo en cuanto a los síntomas antes descritos como labilidad emocional, alteración del sueño, deseo sexual, ánimo y ansiedad. Indirecto en cuanto a conductas que se agudizan al aumentar el estrés y que estarían asociadas a aumento de frecuencia e intensidad de crisis, como: dejar fármacos, no asistir a controles con equipo y fumar8,22.
Sostener la adherencia a indicaciones, tratamiento y cambio de estilo de vida que implica una enfermedad crónica, requiere de un esfuerzo cotidiano consciente, el cual sostenido en el tiempo resulta cansador y puede gatillar sentimientos ambivalentes. Este proceso es descrito por la literatura en otras patologías crónicas, como Diabetes Tipo 1. Polonsky lo llama “Burnout del tratamiento”, concepto que hace referencia al cansancio referido por los pacientes que viven con DM1, específicamente a “sentirse sobrepasado por la enfermedad y por la carga diaria que implica su regulación y cuidado” 23. Esta definición, es aplicable a la sensación descrita por los pacientes con EII y permite explicar la adherencia intermitente a tratamiento y la percepción de “estar en guerra con la enfermedad” referida frecuentemente por los pacientes. Lo interesante de este término, además, es que abre un espacio psicoterapéutico al ampliar el lenguaje disponible para explicar las emociones ambivalentes asociadas a vivir con EII.
3Intervención psicológica en pacientes con EIIUna vez que el paciente recibe el diagnóstico de EII, el curso crónico de la enfermedad, la sensación de pérdida de control e impredictibilidad, sumado a las restricciones de hábitos como fumar e ingesta alimentaria, suelen activar síntomas de angustia y ansiedad, junto con desencadenar una amplia gama de preocupaciones acerca de su futuro personal e interpersonal.
Los síntomas propios de la enfermedad anteriormente descritos, requieren de estrategias de afrontamiento adecuadas y alta capacidad de adaptación; así como herramientas para ajustarse a diagnóstico inicial y al desafío de adaptarse a una enfermedad que es fluctuante y crónica8.
Este proceso de adaptación suele ser complejo y va a depender de una serie de factores como: gravedad de la enfermedad, edad de aparición de la misma, grado de interferencia en la vida del paciente, creencias y pensamientos sobre la enfermedad, estado emocional y experiencias previas8.
Las intervenciones psicológicas influyen positivamente en la disminución del estrés y mejoría en CV. Dentro de éstas la terapia cognitivo conductual y estrategias de relajación como el mindfulness han reportado resultados exitosos24.
Experiencias de centros multidisciplinarios para Crohn y colitis ulcerosa como Oregon Health and Science Clinic25 y la Universidad de Michigan26 han desarrollado intervenciones donde el rol del psicólogo está orientado a:
- •
Facilitar la comprensión de la enfermedad por parte del paciente.
- •
Facilitar la comunicación entre el paciente, su familia y el equipo tratante.
- •
Tratar las problemáticas de salud mental prevalentes como depresión y ansiedad.
- •
Brindar herramientas de autocuidado y regulación de estrés, potenciar la CV y adherencia al tratamiento.
Tanto la investigación publicada, como la experiencia de los centros multidisciplinarios indican que las líneas de tratamiento psicoterapéutico más efectiva para estas patologías sería la línea cognitivo conductual, incorporando estrategias de mindfulness para regulación de ansiedad. La incorporación de grupos de apoyo, también es reportado como exitoso y bien evaluado por los pacientes.
4Propuesta de Modelo de IntervenciónA partir de las revisiones publicadas en el tratamiento psicológico de pacientes con EII, la experiencia clínica reportada por los centros de mayor relevancia en EII y la experiencia de nuestro equipo con pacientes del Programa de EII de Clínica Las Condes, se ha construido un modelo de intervención que se plantea los siguientes objetivos generales y específicos:
1. Potenciar la CV del paciente en los distintos ámbitos de existencia.
- •
Conocer y aplicar herramientas de autocuidado.
- •
Evaluar y tratar psicopatología como ansiedad y depresión.
- •
Entregar herramientas de regulación de estrés y ansiedad.
2. Potenciar la adherencia del paciente a indicaciones, controles y tratamiento.
- •
Facilitar la comprensión de la patología.
- •
Facilitar la comunicación entre el paciente, familia y equipo tratante.
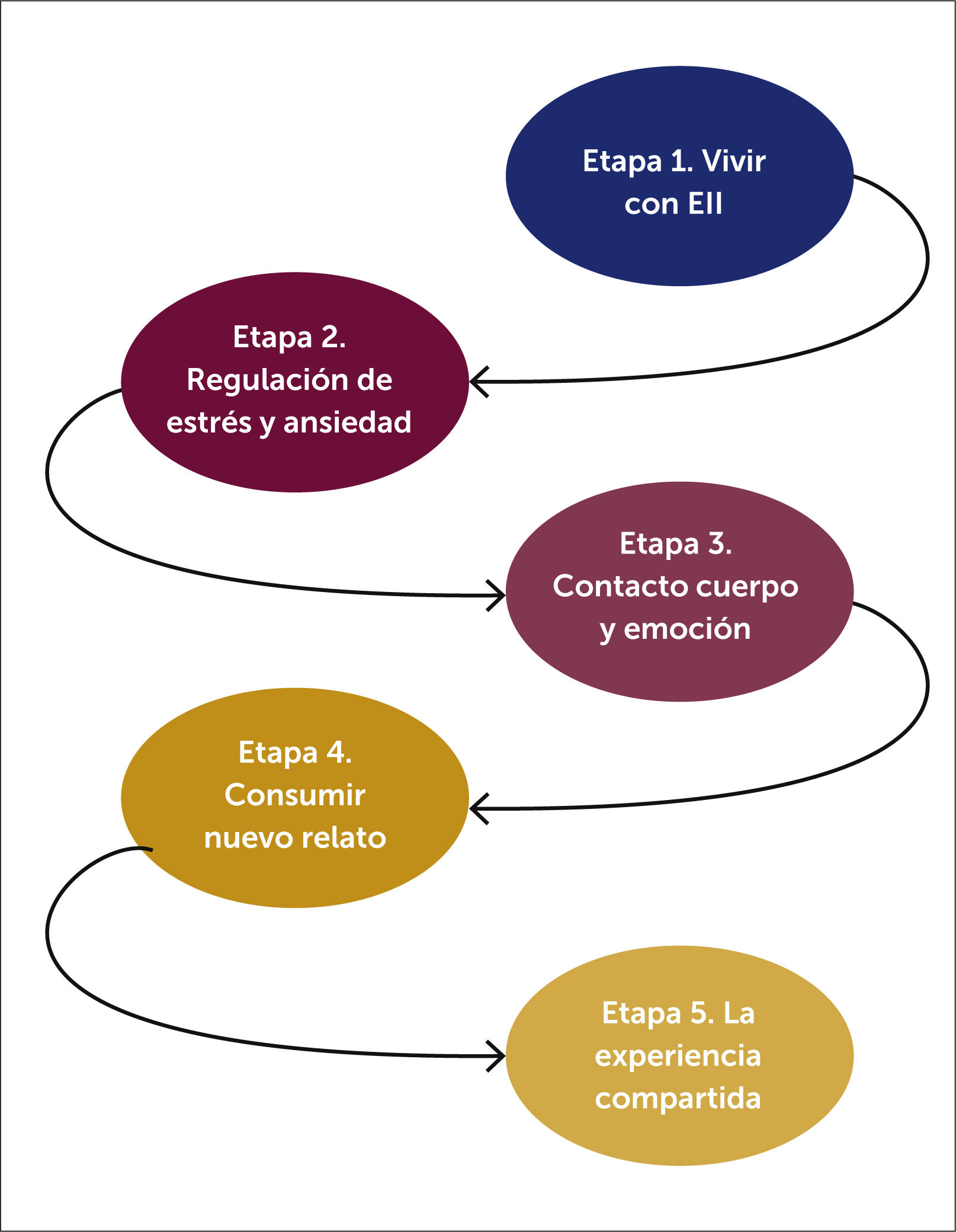
En la Figura 2 se grafica el modelo de tratamiento psicológico para pacientes EII, compuesto por cinco etapas de intervención que dialogan entre sí.
5Etapa 1. ¿Dónde pongo lo hallado? Conocer y comprender cómo es vivir con EIILa etapa inicial del proceso apunta a guiar y acompañar al paciente en la comprensión del diagnóstico y en las dudas que van surgiendo a partir del mismo, lo que se realiza a través de una intervención principalmente psicoeducativa y centrada en construir un vínculo de confianza con el paciente, que permita avanzar hacia las siguientes fases del proceso.
El alto nivel de estrés que gatilla recibir el diagnóstico de EII, aumenta la sensación de confusión y disminuye la capacidad de comprensión del paciente. En el caso de la EII la información es mucha y muy amplia, por lo que la percepción inicial del paciente suele ser de agobio y angustia. Resulta habitual la necesidad de repetir y reorganizar en sucesivas conversaciones con el paciente la información e indicaciones entregadas por el equipo. Dar información a los pacientes contribuye a disminuir sus niveles de ansiedad12.
En esta fase será importante indagar las creencias, teorías y cogniciones del paciente en relación con la enfermedad, dado que tiñen significativamente las experiencias, en todas las etapas de la enfermedad, incluida la percepción de síntomas, interpretación de su significado y cambios en el comportamiento que afectan el curso de la enfermedad, entre otros. El conocimiento sobre las cogniciones de la enfermedad permite revisar y flexibilizar mitos y conceptos erróneos que podrían interferir en la percepción de la EII, adherencia al tratamiento y CV16.
Las intervenciones en esta etapa son principalmente de tipo psicoeducativo y cognitivo conductual (Cognitive Behavioral Therapy – CBT). El modelo CBT permite trabajar con las creencias, pensamientos negativos y co-construir pensamientos alternativos que favorezcan la comprensión y aceptación de la enfermedad27.
6Etapa 2. ¿Tiene el estrés algo que ver en todo esto? Herramientas de manejo de estrés y ansiedad.Esta etapa se inicia con una sesión psicoeducativa acerca de la ansiedad: cómo se define, su rol adaptativo, cómo son los pensamientos en momentos de ansiedad. Conocer qué es la ansiedad y cómo opera a nivel mental es de gran importancia para poder luego aprender cómo reconocerla y regularla.
Junto con intervenciones CBT se utiliza mindfulness. Esta técnica desarrollada por Jon Kabat - Zinn propone la conexión mente - cuerpo a través de la respiración, el desarrollo de la consciencia del aquí y ahora, y de una mente no enjuiciadora y comprensiva. La investigación disponible ha mostrado que el entrenamiento en mindfulness favorece la regulación de ansiedad y CV en pacientes con EII28,29. Se van combinando ejercicios prácticos de mindfulness, como respiración consciente e imaginerías, con la revisión comprensiva de las experiencias.
La mirada del mindfulness también apunta a la comprensión como herramienta de cambio, por ejemplo, conocer cómo funcionan nuestras emociones. Incorpora además la mirada evolutiva, marco teórico que contribuye a aliviar de modo importante la sensación de culpa respecto de las reacciones emocionales y de la relación emoción – cuerpo30.
El sufrimiento psicológico se ha confirmado como uno de los factores predictivos más importantes de la CV en pacientes con EII31. Las cogniciones en relación con la enfermedad son de importancia significativa debido a su influencia en la calidad de vida de los pacientes con EII. De acuerdo con las investigaciones publicadas, la sensación de impotencia es el predictor más importante de la CV en pacientes EII16. Desde la experiencia clínica con pacientes atendidos en un programa de EII, la impotencia se combina de modo significativo con sentimientos de culpa, “yo me provoqué esto”, “no supe controlar mi estrés a tiempo”.
Trabajar el sentimiento de culpa y desarrollar una mirada de sí mismo más amable y comprensiva será un objetivo transversal a lo largo del tratamiento, éste ámbito se trabaja desde CompassionFocusTherapy (CFT)32, la que permite bajar autoexigencia y disminuir la mente crítica. CFT es un modelo de intervención desarrollado por Paul Gilbert que integra técnicas cognitivo conductuales con elementos de la psicología evolutiva, neurosciencia y meditación, y que ha sido incorporado en el tramiento de la depresión, estrés y ansiedad con buenos resultados32–34
7Etapa 3. Las grandes herramientas: Emoción, cuerpo y respiraciónLa alexitimia, definida como la dificultad para reconocer, expresar y verbalizar las emociones, es una característica que suele observarse en pacientes con EII7. Esta capacidad es entrenable a través de estrategias de alfabetización emocional, mejorando la regulación emocional y CV35.
En este modelo se utiliza mindfulness y CFT para lograr conectar con la emoción sin juicio, aprender a usar el cuerpo como resonador emocional y regular la expresión emocional.
8Etapa 4. Un nuevo relato: Incorporar la EII en mi definición de identidadEstudios en pacientes con enfermedades crónicas muestran que los pacientes que experimentan un alto grado de sensación de impotencia en relación con su enfermedad resaltan los aspectos negativos de su enfermedad y los generalizan en todas las áreas de la vida diaria, lo que lleva a un deterioro general. Por el contrario, un esfuerzo por aceptar la enfermedad, aprender a vivir con su enfermedad y percibir algunas consecuencias positivas a largo plazo de su condición puede tener un impacto positivo en su bienestar mental y físico. Cooper (2010) en su estudio cualitativo mostraron evidencia de los efectos beneficiosos de las creencias percibidas sobre el control personal y el autocontrol de la EII36.
La terapia centrada en narrativas propone brindar el espacio para poder deconstruir y reconstruir su historia, con nuevos significados37. La resignificación de acontecimientos y la co - construcción de nuevas visiones del problema y de sí mismo, contribuyen a la percepción de bienestar y a incorporar la EII en la definición de sí mismo y en el sentido de vida. Al recrear historias y recontar las experiencias, nuevos anclajes positivos contribuyen a un mayor bienestar38.
9Etapa 5: La experiencia compartida en grupoLa experiencia grupal es un tipo de intervención de larga data en psicología y transversal a muchos de sus modelos. En cuanto a experiencias con pacientes con EII, un estudio cualitativo publicado por Schoultz, muestra que los participantes valoraron el grupo como una iniciativa terapéutica y educativa que transformó su relación con la enfermedad24. El proceso inclusivo y la experiencia compartida grupal ayudan a aliviar la sensación de aislamiento social comúnmente asociado con la EII.
Las intervenciones grupales para pacientes con EII y sus familiares ha sido incorporada al tratamiento multidisciplinario en diferentes centros, entre ellos el programa EII de Michigan, reportando resultados exitosos. Tomando las palabras de Paul Gilbert, la experiencia grupal permite la expresión de la humanidad compartida, el resonar con la experiencia y la emocionalidad del otro32.
10ConclusionesLa EII tiene un impacto psicosocial en la vida de los pacientes que la padecen. Los síntomas propios de la patología y la exigencia cotidiana que implica el tratamiento, favorecen síntomas de estrés, depresión y ansiedad. Psicopatología que a su vez interfiere en la adherencia a tratamiento y CV del paciente.
Aún queda mucho camino por recorrer en cuanto al manejo multidisciplinario de la EII, la investigación y la experiencia clínica muestran que la intervención psicológica puede ayudar a los pacientes con EII a conseguir una mejor adaptación al proceso y CV.
Incluir la salud mental del paciente en los objetivos de recuperación es un desafío a trabajar en los equipos tratantes de EII. La remisión psicológica y la percepción de bienestar deben establecerse como parte de los objetivos del tratamiento, así como otras remisiones establecidas como objetivos terapéuticos, como clínica y endoscópica.
Declaración conflicto de intereses
Declara no tener conflictos de intereses.