La operación cesárea permite el nacimiento por vía abdominal. De origen no claro, su indicación es para condiciones extremas a indicaciones consideradas como relativas. Su incidencia ha aumentado significativamente en los últimos años con una gran variabilidad de tasas entre países e instituciones. Las causas de este aumento son diversas. Se han descrito múltiples técnicas quirúrgicas. En el presente artículo se describen los aspectos técnicos de su ejecución así como las indicaciones más frecuentes.
Cesarean section allows the birth by histeroromy performed through the abdomen. Of unclear origin, its original indications were very few. Its incidence has increased significantly in recent years with a large variability of rates between countries and institutions. The causes of this increase are varied. Multiple surgical techniques have been described. The technical aspects of its implementation as well as the most frequent indications are described.
La operación cesárea es una intervención quirúrgica que consiste en la extracción del feto porvía abdominal a través de una incisión en el útero. En sus inicios, fue indicada cuando el parto porvía vaginal era imposible y con el fin último de proteger la vida de la madre aún cuando su mortalidad era cercana al 100%. En la medida que su morbimortalidad ha disminuido sus indicaciones han aumentado, tanto en el manejo de patología materna así como fetal. En la actualidad incluso es aceptada su realización a solicitud de la paciente; factor que ha sido relevante en el aumento de su incidencia que se reporta más adelante.
El origen del procedimiento, así como su nombre, no son del todo conocidos, apareciendo los primeros reportes en el siglo XV d. C. La introducción de fármacos anestésicos en el Siglo XIX, la aseptización de la piel, el cierre de la pared uterina y la aparición de antibióticos, entre otros, son los grandes avances que han logrado disminuir de manera considerable los riesgos de morbilidad y mortalidad propios de esta operación (1,2).
El término “cesárea” es atribuido a distintas versiones. Julio César habría nacido por cesárea sin embargo, la historia relata que su madre estaba viva cuando fue emperador, lo que hace esta versión improbable. Otra, proviene de una ley romana denominada “Ley Regia o Ley César”, la que obligaba a cortar el abdomen y extraer al feto de toda mujer embarazada fallecida. Por último se argumenta que el verbo latino“caedare” -que significa cortar- simplemente se haya adaptado al nacimiento de un niño mediante un “corte”.
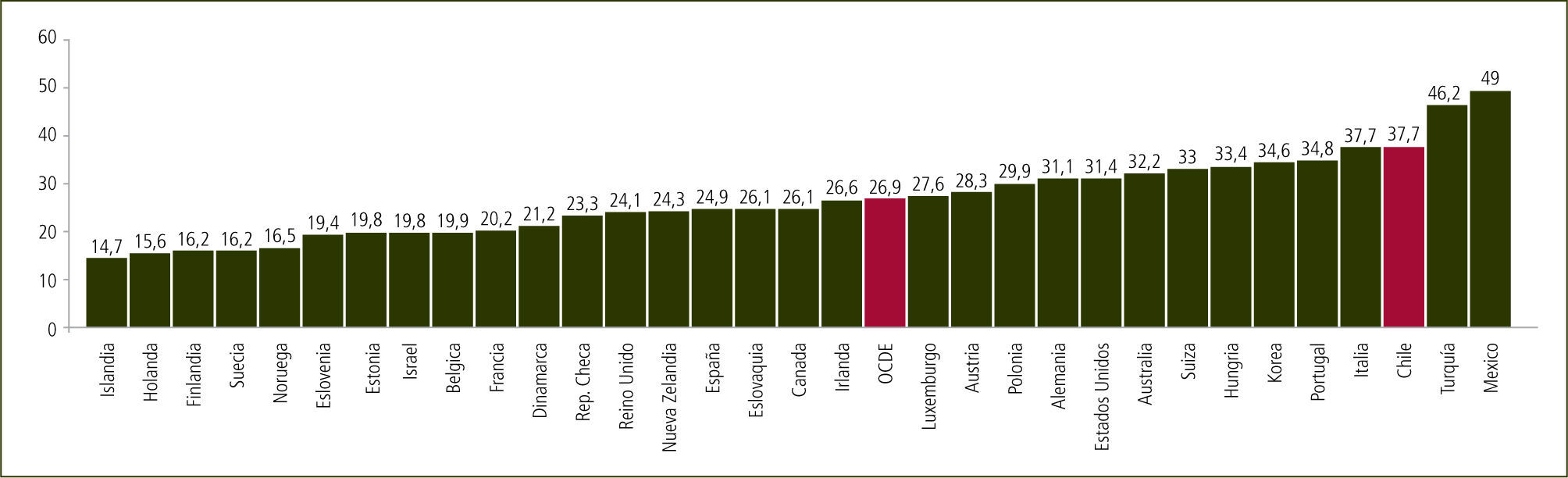
La tasa de partos por cesárea ha aumentado consistentemente en todo el mundo durante los últimos 50 años, alcanzando en la actualidad cifras del 30% de los nacimientos en comparación con un 5% en los años 60. Esta tasa es extremadamente variable entre distintos países e incluso entre distintas regiones así como, entre diferentes centros médicos en una determinada región o ciudad (3–5). Esto sugiere algún nivel de responsabilidad ante la ausencia de normativas definidas en los sistemas de salud de la mayoría de los países (6). En efecto, su aumento no ha sido relacionado con una clara disminución de la morbimortalidad materna o neonatal (7). Chile no es la excepción y aún más, se posiciona entre los países con mayor tasa de cesáreas del mundo, como lo expresa la figura 1.
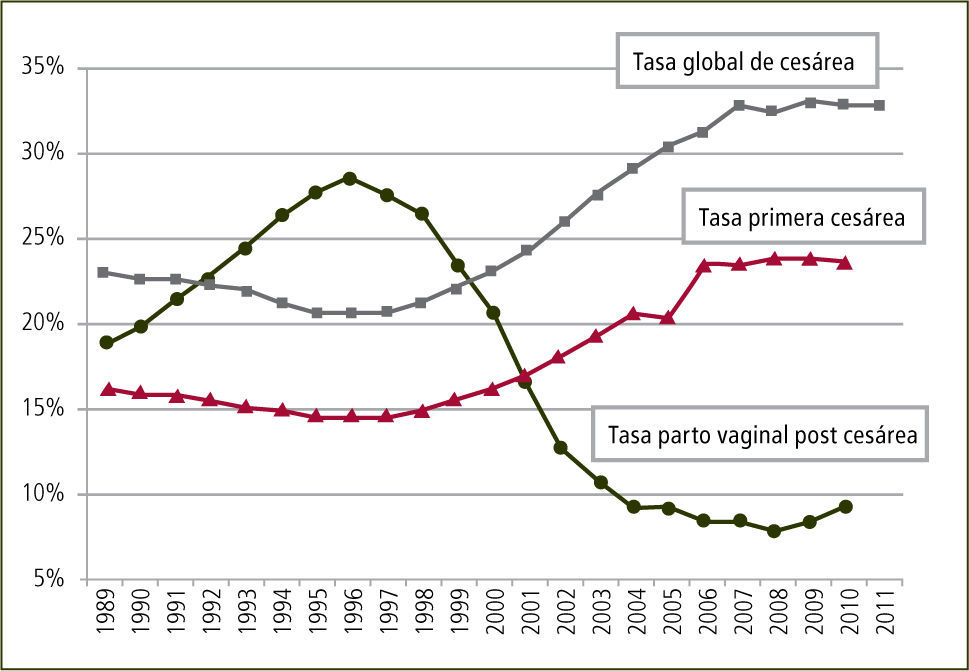
Las causas del aumento en la tasa de cesáreas es multifactorial pero existe una clara tendencia al incremento de primeras cesáreas junto a una disminución de partos vaginales post cesáreas y un notorio decrecimiento en la tasa de partos instrumentales que se muestra en la figura 2(8,9).
El aumento en la tasa de inducciones o ingreso a la maternidad en etapas precoces del trabajo de parto, también han sido asociadas a mayor tasa de cesáreas. En efecto, el diagnóstico “Falta de Progreso del Trabajo de Parto” ha pasado a ser la primera causa de esta intervención (10).
La legalización de la medicina, con la correspondiente aprensión de los prestadores a ser objeto de demandas y los efectos que de ello deriva, son otro factor que lleva a un aumento en el número de cesáreas (11) así como la disminución en la tasa de partos con fórceps y vacuum (12).
La monitorización fetal intra parto con el registro electrónico de la frecuencia cardíaca fetal, también ha sido asociada con un incremento en la tasa de cesárea sin un claro beneficio en los resultados perinatales (13). Las causas más frecuentes de cesárea se describen en la tabla 1 ordenadas según tipo de indicación y en la tabla 2 su según frecuencia en Latinoamérica.
Causas frecuentes de cesárea según tipo de indicación
| MATERNA |
| Cesárea anterior |
| Hemorragia ante parto |
| Tumor previo |
| Cáncer cérvico uterino |
| Síndrome hipertensivo severa |
| Ruptura uterina |
| Trombocitopenia autoinmune severa |
| Herpes genital activo |
| Falta de progreso del trabajo de parto/Inducción fracasada |
| Placenta previa |
| DPPNI |
| FETALES |
| Anomalía de presentación o posición |
| Monitorización intra parto no tranquilizadora |
| Anomalía fetal |
| Prolapso cordón |
| Prevención distocia hombro |
| Parto prematuro extremo |
| Embarazo gemelar con distocia presentación |
| RCIU severo |
| MIXTA |
| Desproporción céfalo pélvica |
Causas de cesárea en latinoamérica (%)
| DCP, Distocia, falta de progreso trabajo de parto | 26 |
| Monitoreo fetal alterado | 20 |
| Cesárea previa | 16 |
| Otras complicaciones de embarazo no especificadas | 12 |
| Anomalía de presentación | 11 |
| Preeclampsia-Eclampsia | 11 |
| Complicaciones fetales no especificadas | 9 |
| Complicaciones maternas no especificadas | 8 |
| Salpingoligadura | 6 |
| Inducción fracasada | 4 |
| Restricción de crecimiento fetal | 3 |
| Metrorragia tercer trimestre | 3 |
| Embarazo gemelar | 2 |
| Post termino | 2 |
| Herpes genital, Condiloma extenso | <1 |
| Ruptura uterina | <1 |
| Cesárea post mortem | <1 |
| VIH positivo | <1 |
| Requerimiento materno | <1 |
| Antecedente de fístula reparada | <1 |
Como toda actividad quirúrgica, la operación cesárea no esta exenta de riesgos, los que se pueden resumir en:
- -
Anestésicos
- -
Propios de la técnica quirúrgica
- -
Relacionados con el futuro reproductivo de la paciente
Especial mención merece el último de ellos toda vez que aumenta la morbilidad en embarazos posteriores, en especial dado el aumento de riesgo de acretismo placentario como se muestra en la tabla 3 (14).
Incidencia acretismo en presencia de cesáreas previas con placenta previa
| Número de cesáreas previas | % |
|---|---|
| 1 | 11 |
| 2 | 40 |
| 3 | 61 |
| 4 o más | 67 |
Los riesgos asociados al parto por vía vaginal y por cesárea se describen en la tabla 4.
Riesgos de resultado materno o neonatal adverso según tipo de parto
| Riesgo | ||
|---|---|---|
| Materno | Parto vaginal | Cesárea |
| Morbimortalidad general | 0,9–8,6 % | 2,7–9,2 % |
| Mortalidad materna | 3,6:100.000 | 13,3:100.000 |
| Embolia líquido amniótico | 3,3–7,7:100.000 | 15,8:100.000 |
| Laceración perineal 3er-4togrado | 1,0–3,0% | NA |
| Anomalías inserción placenta | Incrementa con cesárea previa y aumento en forma progresiva en cesáreas subsiguientes | |
| Incontinencia urinaria | Sin diferencias significativa a los 2 años postparto | |
| NEONATAL | PARTO VAGINAL | CESÁREA |
| Laceración (quirúrgica) | NA | 1,0–2,0% |
| Morbilidad respiratoria | <1,0% | 1,0–4,0% |
| Distocia hombros | 1,0–2,0% | 0% |
Una variable muy influyente es la posibilidad de parto luego de una cicatriz de cesárea. La tasa de parto vaginal luego de una cesárea con incisión uterina transversa baja se abrió paso en los 80, llegando al 28,9% en Estados Unidos en 1996. El Colegio Americano de Obstetricia y Ginecología (ACO) en su Practice Bulletin de agosto de 2010 -y reafirmado en 2013-establece un listado de recomendaciones que se detalla en la tabla 5 (15).
Recomendaciones incluidas de practice bulletin 2010 del colegio americano de obstetras y ginecólogos (ACOG)
| NIVEL DE EVIDENCIAA |
| La mayoría de las mujeres con una cesárea previa mediante incisión trasversa baja uterina son candidatas a ofrecer intento de parto vaginal post cesárea |
| Puede en estas pacientes ser utilizada la anestesia epidural |
| No se debe utilizar Misoprostol en tercer trimestre en presencia de cesárea previa o cirugía mayor uterina |
| NIVEL DE EVIDENCIA B |
| Mujeres con dos cesáreas previas transversas bajas podrían ser candidatas a intento de trabajo de parto |
| Embarazos gemelares con una cesárea transversa baja, sin otra contraindicación son candidatas a intento de trabajo de parto |
| Pacientes con presentación podálica y no otra condición de riesgo mas cesárea transversa baja son candidatas a versión externa |
| Pacientes con incisión uterina no cesárea transversa baja o con contraindicación de parto vaginal no son candidatas a intento de trabajo de parto |
| Es posible utilizar inducción de trabajo de parto por complicaciones maternas o fetales para intento de trabajo de parto |
| Pacientes cuyo tipo de incisión uterina es desconocida no tienen contraindicación intento de parto, salvo que existan altos elementos de sospecha de incisión clásica |
| NIVEL DE EVIDENCIA C |
| El intento de trabajo de parto en cesárea anterior debe ser realizado en instituciones con capacidad de cirugía de emergencia, cuando no sea así la paciente debe estar informada de esta limitación |
| Luego de adecuada consejería, la decisión de intento de trabajo de parto o cesárea electiva debe ser tomada por la paciente en consulta con su médico tratante. La documentación de consejería y plan de manejo debe ser incluida en la ficha clínica |
Paciente en posición supina con ligera lateralización uterina hacia izquierda que permite mejor retorno venoso. Esto se logra por desplazamiento uterino por compresión manual lateral o uso de cuña en región lumbar derecha que habitualmente se retira al inicio de la cirugía.
Laparotomía dePfannenstiel: Se realiza incisión transversa de 10–12cm de longitud por sobre el pubis. Sección del celular subcutáneo y aponeurosis también en forma transversa. Disección del plano muscular sub-aponeurótico partiendo por la línea media, teniendo especial cuidado con la hemostasia de vasos perforantes. Se separan en sentido vertical los rectos abdominales hasta identificar el peritoneo parietal y se penetra a la cavidad peritoneal identificándose la zona del segmento uterino (16–19).
Histerotomía: La incisión uterina más frecuentemente utilizada es la transversa baja, que tiene dentro de sus ventajas una menor pérdida de sangre así como un menor riesgo de ruptura en embarazos posteriores. Se identifica el segmento uterino (de menor grosor y con adherencia laxa al peritoneo visceral), se abre transversalmente el peritoneo visceral y se desciende la vejiga. La incisión uterina se realiza de manera transversa y arciforme para evitar la lesión de los vasos del ligamento ancho. Una vez expuesto, el amnios se secciona y se procede con la extracción fetal, siendo las maniobras de extracción dependientes del tipo de presentación. Existe una recomendación de postergar la ligadura del cordón por al menos 30 segundos con el fin de optimizar niveles hematológicos en el neonato. Ello no procede frente a emergencias en la condición de la madre y/o el recién nacido.
El alumbramiento manual no ha mostrado beneficio en comparación con el alumbramiento espontáneo (20). Extraída la placenta, se realiza una revisión instrumental y manual, con el fin de reducir el riesgo de retención de restos ovulares. Completado el alumbramiento y revisión, habitualmente se administra oxitocina o similar, según protocolo local a fin de favorecer la retracción uterina.
Histerorrafía: Múltiples técnicas han sido propuestas para el cierre de la pared uterina (21,22). La técnica más frecuentemente utilizada es la sutura continúa en uno o dos planoscorridos o con vuelta atrás. También se puede realizar una sutura con puntos separados invaginantes. El material de sutura puede ser catgut crómico o vicril # 0 o #1. Un estudio reciente (CORONIS) reveló una menor tasa de transfusiones en el grupo que utilizó catgut crómico, aún cuando los mismos autores no son categóricos en la implicancia de este hallazgo.
El cierre del peritoneo visceral es un tiempo que puede o no realizarse. Si se realiza se utiliza una sutura corrida o con puntos separados con material reabsorbible. Al concluir la histerorrafia debe ejecutarse una revisión cuidadosa de la hemostasia, así como de los anexos, recuento de agujas y compresas y lavado prolijo de la cavidad pelviana.
Cierre peritoneo parietal, afrontamiento de músculos rectos abdominales y cierre de aponeurosis: El cierre del peritoneo parietal se realiza con una sutura corrida adelante con material reabsorbible o con puntos separados en conjunto con afrontamiento muscular. La fascia aponeurótica se cierra habitualmente con material reabsorbible (vicril) # 0 con sutura corrida. Se debe ser cuidadoso en la hemostasis por la posibilidad de sangrado de perforantes y la formación de un hematoma subaponeurótico.
Cierre plano celular y piel: Se realiza hemostasia y cierre del tejido celular subcutáneo con sutura corrida o puntos separados con material reabsorbible # 00. La piel puede afrontarse con sutura subdérmica o con puntos separados. Si se utiliza material no reabsorbible debe retirarse a los 7–10 días posterior a la operación.
Laparotomía media infra umbilical: Esta técnica se prefiere cuando está planificada una potencial ampliación de la laparotomía hacia la porción superior del abdomen, cuando existe una cicatriz previa o en situaciones de urgencia.
Técnica de pelosi: Incisión de piel similar a Pfannenstiel, con disección utilizando electro bisturí hasta aponeurosis, Se realiza una pequeña separación de músculos rectales para luego continuar con disección digital el resto de línea media y entrada a peritoneo. No se diseca peritoneo visceral y por tanto, no se desplaza la vejiga hacia inferior. Se realiza apertura de útero por disección descrita en línea media pero la prolongación lateral de esta es sólo por tracción digital. Se realiza extracción fetal, posterior a lo cual se administra oxitocina esperando alumbramiento espontáneo. Se masajea el fondo uterino e inicia cierre uterino en sutura continua enganchada o atrás con poliglactina en una sola capa. No se cierra peritoneo visceral ni parietal así como músculo. La aponeurosis se cierra con poliglactina. Si el tejido celular es grueso se afronta con tres puntos separados absorbibles. Cierre de piel.
Preparación preoperatoria cesárea electiva- -
Ayuno de ocho horas
- -
Vía venosa permeable que permita paso rápido de volumen. Lo habitual es generar una hidratación pre-anestésica de 1000ml, usualmente cristaloides que permitan compensar los cambios hemodinámicos observados durante el inicio de la anestesia regional que disminuye en forma brusca la resistencia vascular periférica
- -
Antibióticos profilácticos según protocolo local, usualmente cefalosporina de primera generación e/v en una dosis
- -
Tricotomía de vello púbico realizada momentos antes de la cirugía
- -
Sonda vesical
- -
Lavado quirúrgico del campo operatorio
La anestesia regional epidural combinada o espinal son las más utilizadas. Los factores que deciden una u otra dependerán de políticas del centro y/o preferencias de los operadores. La anestesia general se utiliza cuando la situación clínica no permite el uso de analgesia regional ya sea por extrema urgencia o condiciones médicas de la paciente (trastornos de la coagulación o dificultad de acceso a espacios intervertebrales).
Cesárea perimortemUna condición extremadamente especial es la necesidad de realizar una cesárea de emergencia en el contexto de una paciente embarazada que presenta un paro cardiorespiratorio independiente de su causa. Las guías de reanimación propuestas por la American Heart Association (AHA) (23) recomiendan que en una mujer embarazada sobre 24 semanas, en caso de no respuesta materna a la Reanimación Cardiopulmonar (RCP) se debe realizar una cesárea de emergencia a los cinco minutos de producido el cuadro. Esto implica que los preparativos para la cesárea deben comenzar una vez que se inicie la RCP, involucrando al mejor equipo multidisciplinario que cuente la institución en ese momento. La cesárea en este caso debe ser muy expedita y realizarse en la sala en que se encuentre la paciente. El fundamento de esto es que desde el punto de vista feto-neonatal, cinco minutos es el tiempo en que se han reportado reanimaciones neonatales exitosas con expectativas de favorable evolución neonatal. Por otro lado, dada la circulación propia de la embarazada el útero mayor de 24 semanas es una dificultad en el retorno venoso y secuestro de volemia con lo que la cesárea perimortem mejora las expectativas de reanimación materna.
ConclusionesLa operación cesárea es una de las cirugías de mayor permanencia en la historia de la medicina. De origen incierto e inicialmente realizada sólo en condiciones extremas, ha llegado hasta nuestros días como un procedimiento de alta frecuencia, incluso superando los índices considerados como adecuados. Es motivo de preocupación en salud pública que su indicación sea la correcta, evitando consecuencias en morbilidad y mortalidad que pudiesen resultar de su sobre indicación. Se han descrito múltiples técnicas y variaciones, existiendo controversia respecto de cuál es la mejor. Se realizó un resumen de sus indicaciones y variantes quirúrgicas de uso frecuente en orden para homogenizar el procedimiento.
Su real posicionamiento en la práctica obstétrica se comprenderá una vez se entiendan las reales ventajas y desventajas de su ejecución, no sólo en lo referente al embarazo en curso sino respecto de la historia reproductiva final de la paciente.
Los autores declaran no tener conflictos de interés, en relación a este artículo.