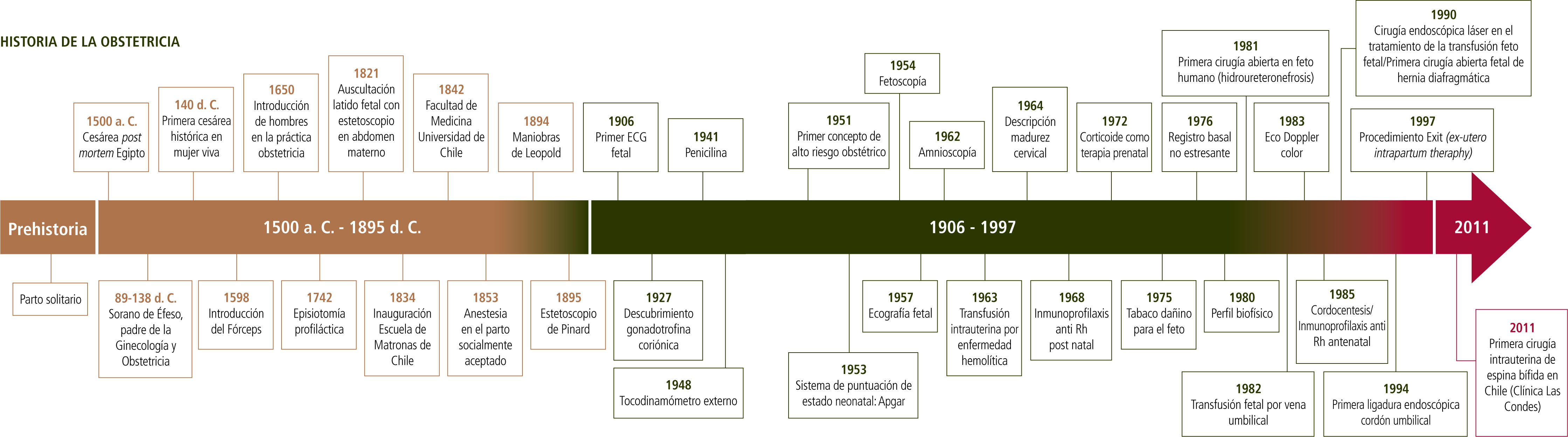
En este trabajo se describen algunos hitos importantes de la historia de la Obstetricia en el mundo, sin hacer referencia al impacto estadístico que cada uno de ellos ha significado, pero que se han validado por estar incorporados en nuestras prácticas, usos y costumbres. Desde el ayer, sin conocimiento y sin asistencia profesional del parto, evolucionamos hacia una Medicina Paternalista que hoy se resiste obstinadamente a morir y estamos en busca de dar paso a una con reconocimiento del paciente, quien informado, pueda hacer uso de su autonomía y así decidir lo que es mejor para él.
This work describes certain worldwide milestones in the history of obstetrics in the world. Although no statistical impacts are mentioned, these milestones have been validated due to the daily practice and costume. Since former times-without the knowledge and professional assistance in labor-until now, we have certainly evolved to a paternalist medicine that refuses to die, and we are now seeking for the patient's recognition whom duly informed may make use of his/her self-determination and then decide for their best option.
El hacer de la humanidad y del hombre en sus orígenes se pierde en el tiempo. Hablar de la historia y su continuo, de algún modo es posarse en la cima de la montaña del pasado y en la base de la del futuro. De esta historia en particular, de la obstétrica, íntima a toda nuestra historia, la conclusión es la evolución de la humanidad y adjunto a ello ha quedado en el camino su precio: el dolor humano.
Y como es de imaginar, no es posible presentar una historia obstétrica que sea representativa de lo ocurrido en todo el mundo, en forma simultánea y en cada época, de igual manera que si se intentara describir el hoy, en donde existen culturas aborígenes y otras muy evolucionadas. Ayer la distancia entre las más y menos evolucionadas era menor a la de hoy, sin embargo el dramatismo de la diferencia sigue estableciéndose fundamentalmente por el dolor de la muerte prematura tanto de la madre como del producto de su gestación.
En este artículo se presenta un recorrido por algunos de los peldaños caminados por la obstetricia y que la han transportado hasta lo que es en nuestros días.
El ayerSe asume que el parto en épocas remotas ocurría en forma solitaria, sin ayuda (época pre obstétrica) (1). Esto ya fue descrito en Grecia cuando Homero en un verso del himno a Apolo relata el cuadro típico del parto solitario: “Apolo, hijo de Júpiter y de Latona, va a nacer. Ilitia, árbitro de los dolores vuela a Delos donde está Latona. Ésta, sintiéndose próxima a parir, se sobrecoge, y abrazándose a una palmera, apoya las rodillas en el tierno césped. La tierra entonces le sonríe y nace Apolo” (1).
En la época de la pre obstetricia, es de imaginar la soledad en que ocurrían los hechos, con mayores riesgos que los que podrían darse hoy sin asistencia alguna, en retiro, expuestas a la agresividad del entorno, clima, geografía y en particular a la de animales y fieras. Todo lo anterior tal vez obligaba a la mujer a controlar el dolor, más bien a vivir el proceso sin gritar para no quedar expuestas ellas, ni sus hijos a ser descubiertos, así como lo hacen las hembras de otras especies ¿La exteriorización del dolor en el parto por la mujer será un acto aprendido a partir de la certeza de la protección grupal? En homologación a otras especies, pero siendo la nuestra solidaria y con la inteligencia que nos caracteriza, la ayuda se condujo a través de la empatía, el espejarse, solidarizar y aportar algo para el otro, en este caso, la otra.
La Obstetricia (“Arte de Partear”) (2) se define por la acción de un tercero en el arte de acompañar, proteger, cuidar a la madre e hijo en el proceso del embarazo, parto y puerperio. Los primeros pasos en este arte fueron dados también en épocas remotas de la prehistoria y transmitidos de generación en generación, de boca a oreja, como un buen hacer por el otro y la especie. Probablemente las primeras acompañantes fueron las que habían tenido la experiencia de parir. La aparición de hechiceras, curanderas, brujos, los médicos de la época, u otros semejantes probablemente aparecieron a raíz de casos de partos complejos que no se producían en forma espontánea y por experiencias de muertes maternas como fetales que los obligaba a invocar a través de ellos y hacia los cielos (1) a las divinidades de cada época.
La asistencia en el parto en esas etapas y en la obstetricia primitiva, aún existente en algunos lugares del planeta, siempre ha tenido presente a algunos integrantes. El primero, la motivación, el deseo de colaborar; en segundo lugar, la ignorancia y como tercer componente, maniobras muchas veces inútiles (1) como manteos, golpes, brebajes, amuletos, danzas, cantos, probando primitivamente el ensayo y error. Es en ellas donde se encuentre tal vez el origen de esta ciencia.
Estando el arte permeado desde todas las estructuras de la sociedad, y siendo espejo de ella, aquí no se hace excepción. El Arte y la Obstetricia, (3) con pinturas relativas a la fertilidad, figuras, estatuillas en piedra caliza (30000–25000 a. C.) (4) representativas de mujeres embarazadas o en el acto de parir, son las más antiguas representaciones y anteriores a la escritura, en las que podemos tener alguna información. Figuras de mujeres dando a luz son ancestrales como la encontrada en excavaciones en Turquía central de Catal Hüyük de 6500–7500 a.C. (3,4).
En la PrehistoriaEs muy posible que la Obstetricia, por abordar un proceso normal y frecuente, sea tan antigua como la Humanidad y fue en el valle del río Indo, donde el arte de la Obstetricia parece haber comenzado (3). Es de hacer notar que en sus orígenes, en la atención del parto sólo las mujeres estaban presentes y según la mitología esta acción también era para las diosas, no para los dioses. Lo corriente para el momento del parto era que la mujer se apartaba de la vista de su sociedad y a lo más, en algunas comunidades, se le permitía al hombre cortar el cordón umbilical (4).
La AntigüedadEgipto (6000–1200 a. C.), el Papiro de Ebers (1550 a. C.) (3,5), contiene compendios médicos, información ginecológica de la época sobre prolapsos, qué hacer con cuadros de irritación genital, duchas vaginales, pesarios y hasta cómo provocar un aborto. Así como en la prehistoria, las mujeres eran atendidas sólo por mujeres, el parto lo desarrollaban en cuclillas, en el suelo o sobre ladrillos. Los estimulantes del parto que también figuraban en ese papiro eran seguramente lo validado de la época y consta del uso de sal, cebolla, aceite, menta, incienso, vino, cáscaras de escarabajo y tortuga. No faltaron en él las orientaciones sobre la lactancia.
Hacia 1500 a. C. (1) aparecen en egipcios y judíos las primeras prácticas sensatas especialmente higiénicas, con exploraciones genitales e intervenciones obstétricas como versiones internas, embriotomías y cesáreas post mortem. Hay quien sostiene que el alumbramiento se producía en cobertizos especiales, con techos de paja y que la madre mordía la placenta después del parto, pero esto no está tan claro ¿Leyenda o realidad? (5).
Mesopotamia (4000–331 a. C.)Aquí y como se ha visto en otras culturas posteriores, el embarazo ponía a la mujer en condiciones de impureza (6,2), predispuesta a la acción de fuerzas malignas y esa condición ha argumentado ser una de las razones de su aislamiento y separación del grupo en el momento del parto. Hacia 3000 a. C. ya hacían referencias al embarazo prolongado y daban recomendaciones sobre evitar el coito tras el parto (3).
La primera regulación conocida sobre medicina aparece en el código de Hamurabi 1700 a. C. (3,4). Entre ellos primaba una condición sobrenatural de la enfermedad y ésta era un castigo impuesto por diferentes demonios. El médico, para poder curar al enfermo, lo primero que debía identificar era cuál de los 6000 posibles demonios era el causante del problema (2).
India (4000–1700 a. C. - 500 d. C.) (5)Al saber de la existencia de una magnífica sociedad india, floreciente entre 4000 y 1700 a. C., no es posible dejar de imaginar que tuvieran avanzados sistemas de salud y no hubiesen tenido algún desarrollo y progresión en el área obstétrica, pero de ello no se tienen pruebas.
Probablemente, el desarrollo de la Obstetricia se inició en el valle del Indus (3) y desde allí se extendió al Oriente Medio como hacia toda la India. Aquí, como en todas las sociedades primitivas y en otras civilizaciones antiguas, las mujeres atendían los partos y eran conocedoras de remedios populares (4).
Uno de los grandes personajes de la medicina india fue Sushruta (VI a. C.) (5), quien escribió un tratado de 900 páginas que se conoce como el primer libro quirúrgico con descripción de operaciones de todo orden incluyendo el área obstétrica. La cuarta parte de su libro lo dedicó al parto. En él describió cesáreas e instrumentos como el fórceps y espéculos para usos tanto vaginales como rectales.
En etapas posteriores d. C. en la India, las intervenciones se desarrollaron en un gran secretismo, por lo que la ciencia cayó en manos de la casta sacerdotal y se prohibió investigar más a fondo los secretos de la vida y de la muerte (5).
Grecia y Roma 500 a. C. - 500 d. CEn la antigua Grecia como posteriormente en Roma, ya existían manifestaciones claras de participación en el tema de cesárea post mortem, llegando a ser práctica obligatoria en el 715 a. C. entre los romanos. Allí se obligaba a extraer el feto a toda mujer que muriese durante la gestación o durante el parto, antes de darle sepultura (3).
Hacia el año 400 a. C. se inició el estudio de la Anatomía del hombre y animales, base de la medicina científica. Los médicos comenzaron a dejar de mirar hacia el más allá como solicitud de ayuda a su desconocimiento. En aquellos tiempos en Roma (130–150 d. C.), cuando las parteras solicitaban ayuda, la acción de los médicos sólo se concretaba a mutilar los fetos dentro del vientre materno y a extraerlos, utilizando pinzas, ganchos y cuchillos; instrumentos ya descritos también en la cultura India en el Ayurveda, (4,5,2) en el 1500 a. C.
Sorano de Éfeso (98–138 d. C.), considerado el padre de la Ginecología y Obstetricia, escribió su obra maestra “Sobre las enfermedades de las mujeres”, en el que incluyó un tratado sobre el parto y que se usó como guía por más de quince siglos. Fue el primer obstetra reconocido de la historia. En su obra describió maniobras para la atención del parto en podálica, cómo cambiar la posición del feto hacia cefálica y el desprendimiento de los hombros. Escribió sobre distocias, cómo proteger periné en el parto semejante a lo actual, así como también sobre siete instrumentos para destruir los fetos muertos y extraerlos del vientre materno. No hizo referencia alguna sobre instrumentos para el extraer el feto vivo (2). Si bien realizó una de las primeras disecciones completas del útero, tenía rechazo hacia la disección por su supuesta inutilidad, lo que probablemente frenó la evolución de la Obstetricia hasta el tiempo de Vesalio. En épocas en que en Roma era frecuente la práctica del aborto criminal, fundó las indicaciones de la interrupción del embarazo.
Edad de las tinieblas y la Edad Media (476–1492 d. C.) (3)Entre los años 400 y 1400 d. C. parece haber existido una edad de tinieblas, de retroceso, de ignorancia y lamentablemente de olvido de lo ya progresado en todos los ámbitos. Se descendió a la superstición y la superchería de la época primitiva, reinando la infección puerperal en el dominio de la astrología, religiones y curandería. Los médicos no examinaban, no observaban ni palpaban y para el parto se consideraba indecoroso examinar a las pacientes, independiente de que no sabían qué palpar ni qué preguntar. Lo corriente y lo de mayor preocupación era saber la fecha del calendario y la posición que ocupaban los astros; sus indicaciones eran caprichosas, basadas en su imaginación, sin fundamentos y en latín. Sólo en algunos espacios se mantuvo el recuerdo de la medicina griega y en esos lugares el arte de la Obstetricia, tal como se practicaba en la antigüedad, fue protegido para la posteridad.
Oribasius (325–403 d. de C.) tuvo una gran reputación como obstetra en Bizancio, al igual que Aetius o Aecio de Amida quien con sus textos traducidos, otorgó la base de los conocimientos para los médicos árabes entre los siglos IX y XII.
Renacimiento, época de la Obstetricia ModernaTras el sueño de la Edad Media, renacieron las artes, las ciencias y también la Obstetricia. Los viejos manuscritos son leídos con avidez y ante la necesidad de difusión de las experiencias, aparecieron los textos para la atención de mujeres embarazadas y comadronas. En 1513 el médico germano Eucharius Röslin, confeccionó el libro “El Jardín Rosa” apoyado en los escritos de Sorano del Siglo II y en los de Mustio (o Moschion) del Siglo VI. Su traducción inglesa en 1540, se convirtió y se mantuvo como el texto más popular sobre el arte de atender parto hasta el Siglo XVII. Contenía indicaciones sobre la alimentación en el embarazo, pero no de los cuidados prenatales (2).
Ambrosio Paré (1510–1590), gran maestro y guía de las comadronas en la maternidad más famosa de Europa y el mundo del Siglo XV, el Hotel Dieu de París, hizo progresar la Obstetricia y su enseñanza revitalizó la idea de versión podálica, la gran extracción en nalgas y fue crítico de la cesárea en su libro publicado en 1579.
Y sobre esta última, la cesárea, si bien existen problemas con el origen de la palabra procedente del latín caedere (cortar), hay más dificultades con el poder determinar cuándo fue realizada por primera vez y si se realizó en una mujer viva o muerta. La idea de parto a través de la pared abdominal de la madre data de los tiempos de la mitología. Fue practicada por egipcios, en el imperio romano y como ya fue señalado, entre los hindúes primitivos. La primera referencia de haber sido realizada en una mujer viva consta en escritos hacia el año 140 de nuestra era. Se cree que en 1500 d. C. un castrador de cerdos (Jacob Nufer) fue el primero en realizarla a su mujer, tras prolongado trabajo de parto y del cual sobrevivió. La primera cesárea histórica, realizada intencionalmente (3) de la que se tiene conocimiento exacto fue realizada en Alemania por Gerónimo Tautmann, el 21 de abril de 1610. La madre falleció 25 días post operación.
Siglo XVIIEn este siglo, el tema de la estrechez pelviana era preocupación en toda Europa. En 1609, Luisa de Bourgeois, fue la primera en aconsejar solucionarla con la inducción prematura del parto (3).
Si bien existían esbozos sobre la construcción de un instrumento semejante al fórceps con Jacob Rueff en Zurich alrededor de 1554, es en este siglo en donde el principal avance lo constituye el desarrollo del fórceps (2) obstétrico de dos hojas, de aplicación separada y articulado, inventado por la familia Chamberlein en 1598. Fue mantenido en riguroso secreto por cuatro generaciones Chamberlain y explotado en su propio beneficio casi 150 años, con todos los cuestionamientos realizados por la historia a su accionar.
Antes de ese avance, fundamentalmente se habían desarrollado instrumentos para la extracción o conclusión de partos con feto muerto y sólo se habían descrito maniobras para extraer un niño vivo como la versión de podálica a cefálica, gran extracción o ayuda manual en el parto. Posterior a ese diseño de fórceps se generaron múltiples modelos, destacando el elaborado por Palfyn, quien a diferencia de la familia Chamberlain, en 1721, mereciendo reconocimiento admiración y gratitud por el mundo científico, viajó a Paris para presentar y compartir su modelo personal de fórceps (2).
En París, Francois Mauriceau (1637–1709) investigó los mecanismos del parto y diseñó un método de extracción para la cabeza última en el parto en nalgas. Describió la presentación de frente; partos difíciles con pelvis estrecha; fue tal vez el primero en atender el parto en cama y describió con detalles y fidelidad el cuadro de eclampsia y de infección puerperal. Sólo estaba de acuerdo con la cesárea si es que la madre había muerto y, sobre su pensamiento, Burton escribió en su libro: “Negarse a salvar a una persona cuando está en tu poder es facilitar la muerte, en este caso facilitar la muerte de dos personas es imperdonable” (3).
El año 1650 fue trascendente para la Obstetricia. Los cirujanos tuvieron acceso a la sala de partos del Hotel Dieu en París y de esta forma los hombres iniciaron sus prácticas en Obstetricia, hecho que luego se dio en España y 100 años más tarde en Alemania (3).
En los siglos XVII y XVIII, la “Edad de la Ilustración”, época en que se enfatizó el poder de la razón, se observó una notable preocupación por los trabajos obstétricos científicos, los que contribuyeron al avance de este arte. Hendrik van Deventer (1651–1727) en La Haya, escribió sobre las “deformidades de la pelvis y el parto estacionado”; Hendrik Van Roonhuyze (1622–1672) en Ámsterdam destacó al aconsejar la cesárea en los casos de desproporción feto pélvica, aún cuando estaba proscrita en París debido a la alta mortalidad asociada. En Holanda, en su tratado de Obstetricia, Enrique Van Deventer (1651–1724) mostró la inexactitud de las creencias que se tenían hasta entonces de que el feto se abría camino al exterior por sus propias fuerzas. Charles White (1728–1813) proclamó la asepsia obstétrica.
En París, André Levret (1703–1780) diseñó otro tipo de fórceps, con doble curvatura cefálica y pélvica y realizó trabajos acerca de la arquitectura de la pelvis. Jean Boudelocque (1748–1810) desarrolló técnicas para medir los diámetros de la pelvis. En Dublín, Fielding Ould (1710–1789), introdujo el decúbito lateral izquierdo para el parto y fue conocido como el primer maestro en este arte en Irlanda. Y en ese mismo medio, Sir Fielding Ould, en 1742, preconizó la episiotomía profiláctica y describió correctamente el mecanismo de encaje fetal. En 1753 en Alemania, Juan Jorge Roederer publicó el libro “Elementos del Arte Obstétrico”, el cual destaca como el primer tratado de obstetricia científico de origen alemán y, por lo mismo, es considerado el fundador de la Obstetricia alemana. La sinfisiotomía, fue realizada por primera vez en una mujer viva en París en 1777 por Jean Rene Sigault a una paciente con historia de cuatro niños muertos, obteniendo un niño vivo, quedando la madre con una fístula vésico vaginal para toda su vida.
Si bien es cierto que en el período de la Ilustración se observó un gran avance, en el Siglo XIX, la progresión de este quehacer fue vertiginosa. Tanto así, que el desarrollo de la ginecología se separó de la obstetricia. En 1804, Wenzel realizó el primer parto prematuro artificial; en 1805 Osiander practicó la primera cesárea baja cervical y en 1812 Naegele estableció el modo para calcular la edad gestacional y la fecha probable de parto, considerando la amenorrea.
Fue en 1821, con el descubrimiento fortuito de la auscultación en obstetricia por el médico internista J.Alexandre Lejumeau, cuando este método se estableció como un hito obstétrico para mostrar la vitalidad fetal in utero.
En París, en 1821, Madame Lachapelle (3,1) publicó un libro basado en su experiencia de atender partos, en el cual explicó la aplicación de la segunda rama del fórceps y cómo transformar la posición de frente, en cara. Con su publicación se destacó la primacía de una obstetricia femenina en Francia ante una ya conocida masculina en Alemania. Apareció también en ese entonces, la definición y lucha de equipos intervencionistas y no intervencionistas y en ese contexto, Jean Louis Boudeloque (1746–1810) dio manifestaciones de su sabiduría, al mostrar una actitud ecléctica y de carácter moderado de intervenir sólo los casos en que era absolutamente necesario hacerlo.
La introducción de la anestesia, en ginecología como en obstetricia, fue de un gran logro y avance. Young Simpson (1774–1870), en 1847 en Edimburgo, utilizó con éxito el éter para aliviar el dolor en el parto y el año siguiente, el cloroformo como analgésico. Sin embargo, este método no se consolidó hasta que John Show en Londres, administró cloroformo a la reina Victoria en 1853, haciéndose socialmente aceptable su uso en el parto (3).
Y cómo no hacer presente en nuestros días nombres como Gustav A. Michaelis (1798–1848), quien describió el diámetro pelviano conjugado verdadero de menos de 8,75cm como indicador de la existencia de pelvis estrecha y el rombo que lleva su nombre en búsqueda de respaldar la simetría pelviana; el de Karl S.F. Crede (1819–1892), quien introdujo el método de dirigir la expulsión de la placenta; el de John Braxton Hicks (1825–1897), quien describió las contracciones rítmicas uterinas que se presentan durante el embarazo.
Joseph Claude Anthelme Récamier (1774–1852) introdujo instrumentos de gran valor para la práctica de la especialidad como lo son la legra para explorar la cavidad uterina, el espéculo cilíndrico vaginal y el espéculo bivalvo. En 1864, Hugo Lenoz Hodge ideó los planos pelvianos paralelos para precisar el grado de encaje de la presentación fetal. En 1873, Jacob Mateo Duncan, explicó el mecanismo de sangramiento en la placenta previa y el alumbramiento. En 1875, Luis Bandl explicó el método y describió el síndrome de la rotura uterina mientras que en 1877, Esteban Tarnier creó el fórceps conocido por todos quienes se desempeñan en obstetricia, el cual lleva su nombre. En 1894, Christian Leopold describió sus clásicas maniobras para definir la condición fetal con relación a la madre, las que son de gran trascendencia en la semiología obstétrica y enseñadas hasta nuestros días. La cesárea se modificó y los índices de mortalidad mejoraron hacia fines del Siglo XIX. Adolf Kehrer y Sanger en 1882 cerraron la pared uterina, sentando las bases para lo que sería la técnica actual (3).
El Dr. Adolfo Pinard (1844–1934), en París, fue uno de los primeros en exaltar la semiología del examen abdominal en el embarazo. Estableció las condiciones para aplicar un fórceps (2) y por su carácter inventivo, su apellido es particularmente conocido entre nosotros por el recordado estetoscopio diseñado por él (1895). En esa época, fue también gran defensor del parto antes de término, a fin de evitar la desproporción feto pélvica.
La fiebre puerperal (3)La fiebre puerperal fue descrita por Hipócrates, pero no existe más referencia del proceso hasta la mitad del Siglo XVII y fue mencionada con esta terminología en 1716 por Edward Strother.
Se acepta que el obstetra australiano Thomas Denman (1733–1815), fue el primero en sugerir que la fiebre puerperal era contagiosa y probablemente ligada a los médicos que atendían a las pacientes. Ignaz Philipp Semmelweiss (1818–1865), médico cirujano húngaro, que trabajaba como obstetra asistente en un Hospital General de Viena, observó la relación de mayor cantidad de infecciones en las pacientes atendidas por estudiantes de medicina y médicos de la sala de disección post mortem y concluyó que la infección les era transmitida por ellos. En 1847 introdujo el lavado rutinario de manos con líquido clorado, el que después cambió a lima clorinada, observando con este simple acto, una rápida disminución de la mortalidad.
Luis Pasteur (1822–1895) fue uno de los principales contribuyentes al conocimiento de este cuadro. Creía que microbios específicos producían enfermedades específicas. Descubrió el Streptococcus (1860; 1879) y mostró que era la causa de la infección puerperal, no existiendo terapia eficaz hasta la aparición de los antibióticos.
Siglo XX (3)La anestesia fue un gran paso en relación al manejo del dolor en la embarazada y marcó un gran hito en 1847. Cathelin, en 1903, dio otro gran paso tras publicar un tratado de anestesia epidural, introduciéndola en cirugía obstétrica. En 1911 Stokel la aplicó en el parto normal.
En 1906, Enrique Dale, descubrió la acción oxitócica del extracto posterior de hipófisis y en 1913, Watson difundió el esquema para la inducción médica del parto con aceite de ricino, enema de jabón, sulfato de quinina y extracto de lóbulo posterior de hipófisis.
En 1916 Kjelland creó el fórceps que lleva su nombre y que es de uso en la práctica obstétrica actual. J. Kreis también se mantiene vigente, quien en 1925 sostuvo que la “bolsa de las aguas” era inútil para la dilatación cervical y aconsejaba su ruptura con cualquier grado de dilatación, siempre que no exista desproporción manifiesta. Otro nombre destacado en el rubro es Erich Bracht, quien en 1935 preconizó sus maniobras para la atención de parto en podálica, vigentes en nuestra Lex Artis.
Obstetricia actualLarga es la enumeración de los múltiples procedimientos incorporados en las últimas décadas y describir la historia de cada uno de ellos sería imposible.
La invitación es a tomar conciencia de la abismante diferencia en la velocidad de cambio de hoy comparada a la del ayer. La obstetricia se ha incorporado en el centro de la medicina, las ciencias y la tecnología. Ahí debió estar siempre, como pilar de la vida y la reproducción, para otorgar a la mujer el reconocimiento a su inversión constante de vida por la vida; su maternidad.
El progreso obstétrico en el pasado, junto a la medicina general, ha mostrado múltiples ascensos y descensos, escalando pequeños y grandes peldaños. Desde aquel ayer en que se realizó la primera disección humana, en la búsqueda de conocer las características del templo de la existencia de cada hombre; su cuerpo, hasta la incorporación del espéculo en la exploración genital; las mascarillas quirúrgicas en 1843; el uso de guantes en el pabellón quirúrgico en el Siglo XX; el reconocimiento del factor el Rh° en 1940; las transfusiones sanguíneas; la introducción de los antibióticos; las sulfonamidas en la década de los 30 y la penicilina a partir de 1941. Todo hasta esa época fue de un lento transitar.
La plasmaféresis fue utilizada por primera vez en un trastorno inmunológico en 1959 y fue muy popular en la década de los 70–80 en el manejo de las embarazada Rh (-) sensibilizadas, en donde no mostró los beneficios esperados. Sí lo hizo en ese tema la incorporación de la inmunoprofilaxis antiRh postparto en 1968 y la aplicación antenatal en 1985. En la misma patología y en el manejo de la anemia fetal, se incorporan las transfusiones intrauterinas. Orimero la intraperitoneal por Liley en 1963 y luego la intravascular por Rodeck en 1981.
El amnioscopio fue diseñado por Erich Saling en 1962, siendo la amnioscopia de gran utilidad en las décadas del 70–80, especialmente en la búsqueda de meconio fetal; el que hoy está en desuso en nuestro medio. La amniocentesis fue y ha sido un gran recurso para la evaluación del medio fetal; se practicó por primera vez en 1882, sólo para polihidroamnios, y más cercano a nuestros días, para madurez fetal, estudio citogenético, infecciones y otros.
La monitorización electrónica fetal fue ideada en búsqueda de evaluar el confort fetal intrauterino e iniciada en la década de 1960. Tanto Hon como Caldeyro-Barcia realizaron múltiples estudios para su aplicación y fue establecida en la clínica en la década de 1970 como monitorización electrónica basal no estresante, como test de tolerancia a las contracciones inducidas o registro durante el parto; todos aún en uso en nuestros días.
La historia de la ecografía en medicina data del año 1942, pero su uso en obstetricia se inició en 1957 con el Dr. Donald, a partir de las ecografías provenientes del cráneo fetal. Fue en 1976–1977 cuando la ecografía bidimensional, como un gran hito, se incorporó regularmente en el uso clínico en el sector privado y muy pronto en el sector público, generalizándose en esta área en la década de 1980. Es con este hecho, cuando el feto dejó de ser tan imaginario para la madre como para el médico tratante. Hoy en día, es mucho más cercano con la ecografía tridimensional.
En 1983 se sumó el primer Equipo de Doppler en color que permitió visualizar y estudiar en tiempo real y a color los flujos vasculares. Ha sido tal su evolución en nuestra especialidad, que ha llegado a tener gran trascendencia el estudiar los flujos fetales, placentarios y maternos, en el manejo de los embarazos de alto riesgo.
Junto a los desarrollos en el campo del ultrasonido, la incorporación de la Resonancia Nuclear Magnética en el estudio fetal y actualmente la biopsia de vellosidades coriales, amniocentesis genética, cordocentesis, estudios moleculares y bioquímicos como de DNA libre fetal en sangre materna, han sido incorporados más regularmente en la clínica obstétrica del mundo desarrollado. Esto, tanto para pesquisas de alteraciones morfológicas, genéticas, cromosómicas y sexo fetal, así como para el desarrollo en la cirugía fetal.
En cuanto a medicamentos, la insulina generó un gran avance en el manejo de la embarazada diabética y su pronóstico; los corticoides en la maduración pulmonar fetal y otros beneficios en el recién nacido reconocidos hoy. La oxitocina en la inducción y conducción del parto, en el alumbramiento y el puerperio, y la metilergonovina en el postparto. El sulfato de magnesio en la preeclampsia y eclampsia; las prostaglandinas para la maduración del cuello uterino, en la inducción del parto, en el postparto, en la resolución de los abortos retenidos y su uso en ginecología. Todos ellos han sido de gran trascendencia en la especialidad y constituyen hitos.
En las últimas décadas, la evolución de la Medicina en general ha mejorado la prevención, el diagnóstico, manejo y pronóstico de la diferentes patologías (diabetes, hipertensión, cardiopatías, endocrinopatías, trasplantes etc.) y eso ha influido en nuestro quehacer de la misma forma, pero la espectacular evolución de la Pediatría Neonatal (3), la Neonatología y su interacción con la obstetricia, han permitido una progresión inesperada en el pronóstico de los embarazos de alto riesgo hasta nuestros días.
Desde aquel ayer muy lejano de la prehistoria, hasta las nuevas técnicas de asepsia, medición de la altura uterina, auscultación de los latidos cardiofetales, la consideración y cuantificación de los movimientos fetales en búsqueda de reconocer el confort fetal intrauterino y todo lo ya descrito: fórceps, cesárea, ecografía, medicamentos, antibióticos, etc., han sido cada uno de ellos un hito en la obstetricia. Todos y cada uno de ellos hicieron la diferencia hacia una mejor atención de la mujer embarazada y contribuyeron a disminuir con su uso, directa o indirectamente, la morbimortalidad materno fetal.
En chileEn el país la historia no fue tan diferente. En épocas anteriores al descubrimiento de América el quehacer obstétrico precolombino debió ser semejante al de otros pueblos primitivos. Primero con el alejamiento hacia el parto solitario con carácter culposo y de impureza, luego acompañado del empirismo regional hasta alcanzar más tarde su progresión en el período de la Colonia en que se organiza el oficio de Partera o Empírica (6).
En la época de la República, impulsados por la necesidad de responder a las deplorables condiciones de salud y de atención en el parto-con complicaciones infecciosas como la fiebre puerperal y muertes maternas- se gestó la profesionalización de la atención del parto con la inauguración de la Escuela de Matronas el 16 de julio de 1834, dirigida por el médico francés Lorenzo Sazie y que junto a la creación de la Facultad de Medicina de la Universidad de Chile en 1842, constituyen los grandes hitos del rubro en el Chile republicano (6).
La Matrona, como profesional, se ha transformado desde aquella época de atención empírica, al hoy, en un pilar fundamental en la especialidad junto a los Ginecólogos Obstetras del país. Se desempeña con excelencia, tanto en el sector privado como en el público; a nivel primario como secundario; en las salas y pabellones de obstetricia y ginecología; en las Unidades de Neonatología y de urgencias gineco-obstétricas; en la gineco-obstetricia infanto-juvenil, en oncología ginecológica; tanto en roles técnicos como administrativos y en docencia de pre y post grado, potenciando cada día sus conocimientos e irradiando su mística, nobleza, celo, dignidad, destrezas y habilidades en todo el país. Son nuestras compañeras de labor, con quienes compartimos los más y también los menos del día a día, por meses, años y algunos por la vida entera. Nuestra gratitud por ser parte de este binomio con nosotros, por ser reserva para el equilibrio racional-emocional y por ser parte de la inmensa responsabilidad que tenemos de velar por la reproducción sana de nuestra sociedad.
Nuestra gratitud a todos nuestros antecesores Profesores y Médicos Ginecólogos Obstetras, que con sus dedicaciones de vida personal y familiar en la especialidad que vela por la reproducción de la sociedad, permitieron ese remontar desde tiempos heroicos de la obstetricia, hasta nuestros días. Entre todos han sumado toneladas de esfuerzos, con gran pasión y desinterés personal, permitiéndonos llegar a ser lo que somos y es la sociedad hoy.
El futuroEn los últimos 30 a 40 años, las interrogantes de siempre de la madre con relación a su feto, han tenido mejores respuestas gracias al progreso del conocimiento, ciencia y tecnología. El perfeccionamiento de lo ya conocido como la ecografía 3D, permitirán una mejor visualización del fenotipo fetal. La accesibilidad quirúrgica al feto, el estudio del DNA libre fetal, como de células fetales en circulación materna y otros inimaginables requerirán de la presencia de equipos multidisciplinarios de medicina familiar, consejería genética, medicina reproductiva pre y post implantatoria, obstetras especialistas en medicina embrionaria y fetal, ecografistas, endoscopistas, cirujanos fetales, biólogos, especialistas en ingeniería genética, perinatólogos y comités de ética clínica desarrollados en esta temática para la regulación de este hacer obstétrico.
Reflexiones finalesLa magia, la adivinación, plegarias y sacrificios; el incienso y la mirra; el vino; los baños de alcohol; las resinas, bálsamos y pócimas minerales y vegetales; ungüentos; inhalaciones; supositorios y enemas de esto y aquello fueron y han sido siempre una luz de esperanza para el reencuentro con la salud, mitigar el dolor y/o lograr un resultado deseado.
“Todos nosotros estamos impregnados del conjunto de prácticas y creencias de nuestro tiempo, del mismo modo que nuestros progenitores lo estuvieron del suyo” (4). Así como Andrés Vesalio defendía la doctrina de los cuatro humores y William Harvey creía en la existencia de “espíritus vitales” que actuaban sobre el corazón, Ambroise Paré, pionero en el tratamiento moderno de las heridas, creía en las brujas.
¿Podríamos intentar decir que a los médicos de hoy o del mañana, el conocimiento, la Ciencia y la Tecnología los hará impermeables a aquello? El saber de la vida, la sabiduría, tal vez, sea una garantía para alcanzar dicha impermeabilidad.
El máximo respeto hacia aquellos que usaron de todo en el pasado, queriendo ayudar sin conocimiento, con la verdad de sus tiempos, con amor y compasión; buscando la misma verdad que aún nosotros buscamos. Probablemente seremos vistos en el futuro, así como nosotros los vemos a ellos en el presente.
Los autores declaran no tener conflictos de interés, en relación a este artículo.