La tuberculosis diseminada (TBD) o multisistémica es una rara forma de presentación de la enfermedad tuberculosa, representando de un 2-5% de todos los casos de tuberculosis (TB) registrados. Para su diagnóstico se requiere de una alta sospecha clínica, además de la corroboración por medios de cultivo bacteriológicos, métodos moleculares y el patrón histológico característico. En este artículo se presenta el caso de una paciente con TBD, que debutó con adenomegalia en región inguinal derecha; la cual, histológicamente correspondía a un proceso granulomatoso, con necrosis central. Al no tenerse en cuenta la TB en los diagnósticos diferenciales y no enviarse muestras para su cultivo, se perdió la oportunidad de un diagnóstico temprano. Lo anterior trajo como consecuencias la diseminación del bacilo, con la aparición de peritonitis tuberculosa y goma tuberculoso. Se sospecha del compromiso endometrial como foco primario. La paciente cursó sin afectación pulmonar clínica ni radiológica, con VIH negativo. Se indicó tratamiento antituberculoso por nueve meses, según el esquema nacional vigente, asociándose, al quinto mes, bajas dosis de esteroides por 30 días, con evolución clínica satisfactoria.
Disseminated or multisystemic tuberculosis (DTB) is a rare form of presentation of the tuberculosis disease, representing 2-5% of all registered tuberculosis (TB) cases. A high index of clinical suspicion is required for its diagnosis, in addition to corroboration through bacteriological culture media, molecular methods and the characteristic histological patterns. This article presents the case of a patient with TBD, who debuted with adenomegaly in the right inguinal región. Histologically, a granulomatous process, with central necrosis was found. Since TB was not taken into account in differential diagnoses and samples were not sent for culture, the opportunity of an early diagnosis was missed resulting in the dissemination of the bacillus, with the appearance of tuberculous peritonitis and tuberculous gumma. Endometrial involvement may have been the primary focus. The patient did not present clinical or radiological lung involvement, and was HIV negative. She received anti-tuberculosis treatment for 9 months, per the current national scheme, with low doses of steroids for 30 days added at the five month mark, with satisfactory clinical evolution.
La tuberculosis (TB) se define como la enfermedad que ocurre secundaria a la infección por Mycobacterium tuberculosis1. Para el 2022, la cuarta parte de la población mundial se encontraba infectada y, hasta la pandemia de COVID-19, constituía la principal causa de muerte por un solo agente infeccioso, por encima del VIH/SIDA2.
La presentación más común suele ser la pulmonar, ocurriendo entre el 80 - 90% de los casos, pero puede aparecer en cualquier parte del organismo humano3; cuando esto acontece se denomina TB extrapulmonar, representando entre un 10 - 20% de todos los casos4.
La TB extrapulmonar puede circunscribirse a un órgano específico, o puede diseminarse, por vía linfática o hematógena, a dos o más órganos, adoptando el término de tuberculosis diseminada (TBD) o multisistémica, que, aunque se desconoce su prevalencia exacta, algunas series de casos la sitúan entre un 2 y 5% 5–7 de todos los casos de tuberculosis.
En el caso de Cuba, para el 2021, se diagnosticaron 477 nuevos casos de TB, y de ellos, aproximadamente el 26% eran mujeres. La forma de presentación más habitual fue la pulmonar, en cerca del 90% de todos los casos; en cambio, la forma extrapulmonar, solamente ocurrió en un 10%8.
A continuación, se presenta caso de paciente femenina portadora de TBD, con sintomatología atípica de larga data que dificultó el diagnóstico oportuno.
Caso clínicoPaciente femenina de 49 años de edad, que ingresa a nuestro servicio por persistencia de sintomatología pese a múltiples tratamientos. Habría debutado seis años atrás con cuadro clínico de decaimiento, astenia, pérdida de peso, anemia y adenomegalia en región inguinal derecha, motivo por el cual fue ingresada en Servicio de Medicina Interna. En la citología por aspiración con aguja fina ganglionar se observaba linfocitos en diferentes estadios de maduración, células plasmáticas y escasos macrófagos. El test rápido de Chlamydia, realizado mediante un hisopado cervical, resultó positivo; y un exudado vaginal mostró Trichomonasvaginalis, siendo descartado el VIH mediante la técnica de ELISA. La paciente recibió tratamiento por 7 días con azitromicina; así como, metronidazol endovenoso, y en tabletas vaginales. Una semana después de egresada, presentó dolor y aumento de volumen en la región inguinal derecha, diagnosticándose adenomegalia abscedada. Se realizó exéresis y biopsia ganglionar, donde se constató linfadenitis granulomatosa supurativa abscedada, con necrosis central. El equipo médico responsable de la paciente en ese momento, no consideró enviar muestras al laboratorio de bacteriología para cultivos, decidiendo comenzar tratamiento con ciprofloxacino por 7 días. A los 2 meses comenzó con secreciones blanco-amarillentas en el sitio de incisión, recibiendo tratamiento con ceftriaxona por 7 días. Fue interconsultada con dermatología, quienes plantearon la posibilidad diagnóstica de linfogranuloma venéreo a partir del resultado de la biopsia, y dado el resultado positivo para el test de Chlamydia, se recomendó seguimiento en la atención primaria de salud (APS).
Aproximadamente 2 años después, la paciente comienza con un cuadro de ascitis, acompañada de astenia y anorexia. El ultrasonido abdominal confirmó ascitis de gran cuantía, útero con marcados cambios en su ecotextura, con aumento de la ecogenicidad, y endometrio de 6mm. El líquido ascítico mostró características de exudado, con celularidad de 1122 x mm3, 90% de linfocitos, siendo negativo para células neoplásicas. En el cultivo bacteriológico se aisló Pantoeaagglomerans. El exudado endocervical y vaginal mostró polimorfonucleares y células levaduriformes. Se indicó tratamiento con cotrimoxazol por 7 días, sulfamida en óvulo vaginal, y seguimiento en APS por el equipo de ginecología.
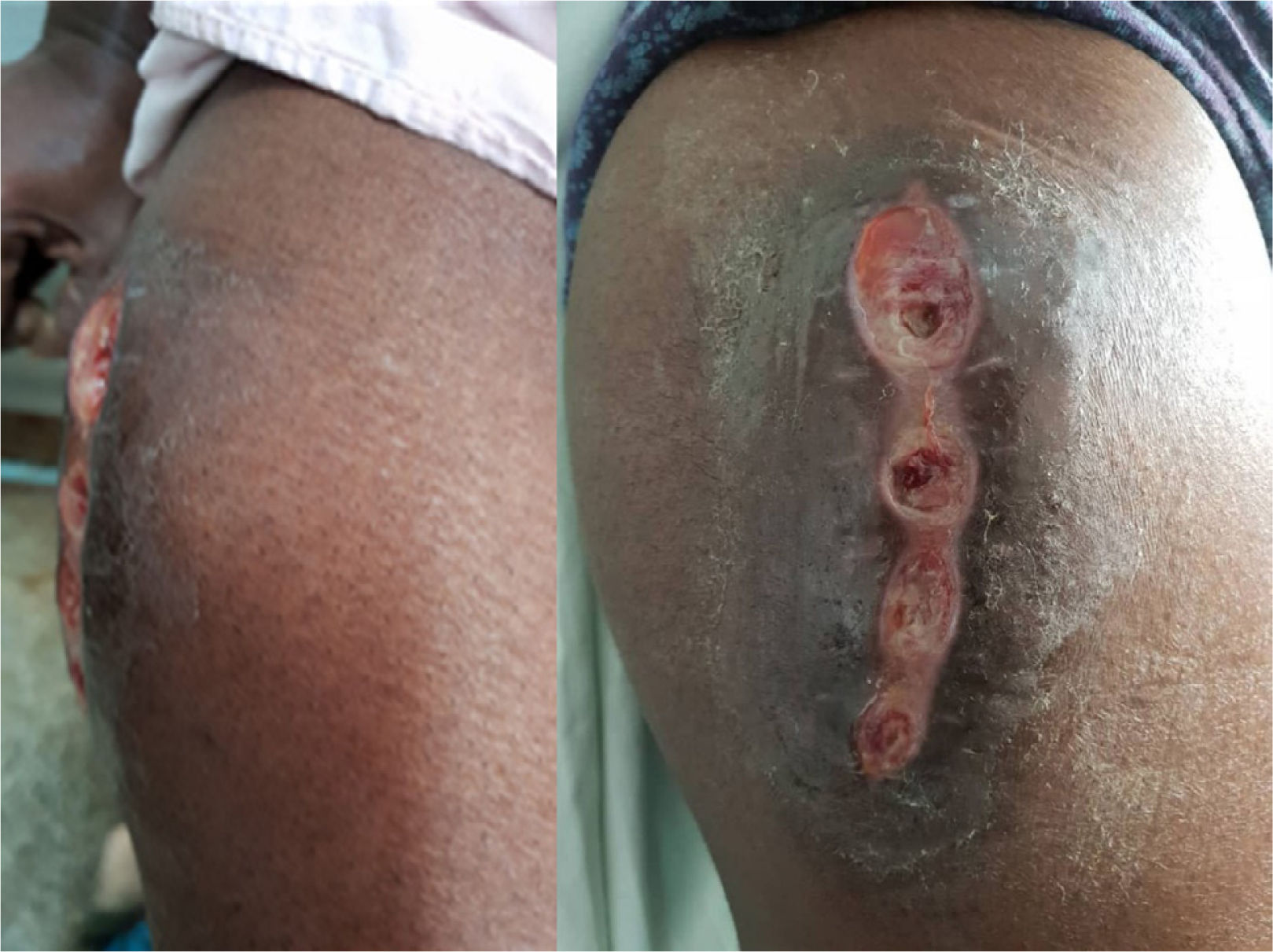
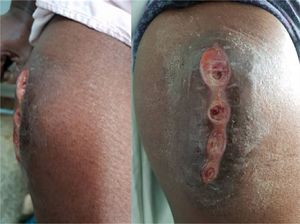
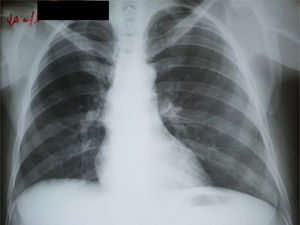
Nuestro equipo atendió por vez primera a la paciente seis meses después de su último ingreso hospitalario, (transcurridos 3 años aproximadamente desde el inicio de la enfermedad), por persistir el cuadro de ascitis y fiebre recurrente en horario vespertino; presentando, además, aumento de volumen y dolor en la cara lateral del muslo derecho (goma tuberculoso en bursa trocantérica derecha) (figura 1). Por toda la historia previa, que incluía, además, una biopsia ganglionar altamente sugerente de TB, se plantea la tuberculosis extrapulmonar entre los diagnósticos diferenciales, a pesar de no tener síntomas respiratorios. El ultrasonido abdominal y ginecológico mostraba la presencia de abundante líquido libre en cavidad abdominal, y endometrio engrosado en 17mm. El estudio del líquido ascítico resultó ser hemático en esta ocasión, bacilos acido-alcohol resistentes (BAAR) codificación 0, y el análisis citológico del mismo mostró linfocitos y células reactivas, sin presencia de células tumorales. Se realizó tomografía computarizada (TC) contrastada abdominopélvica y de ambos muslos, informando líquido ascítico de mediana cuantía. El estudio permitió descartar la presencia de masas y metástasis intraabdominales, mostrando además engrosamiento del músculo tensor del muslo derecho en relación con el contralateral.
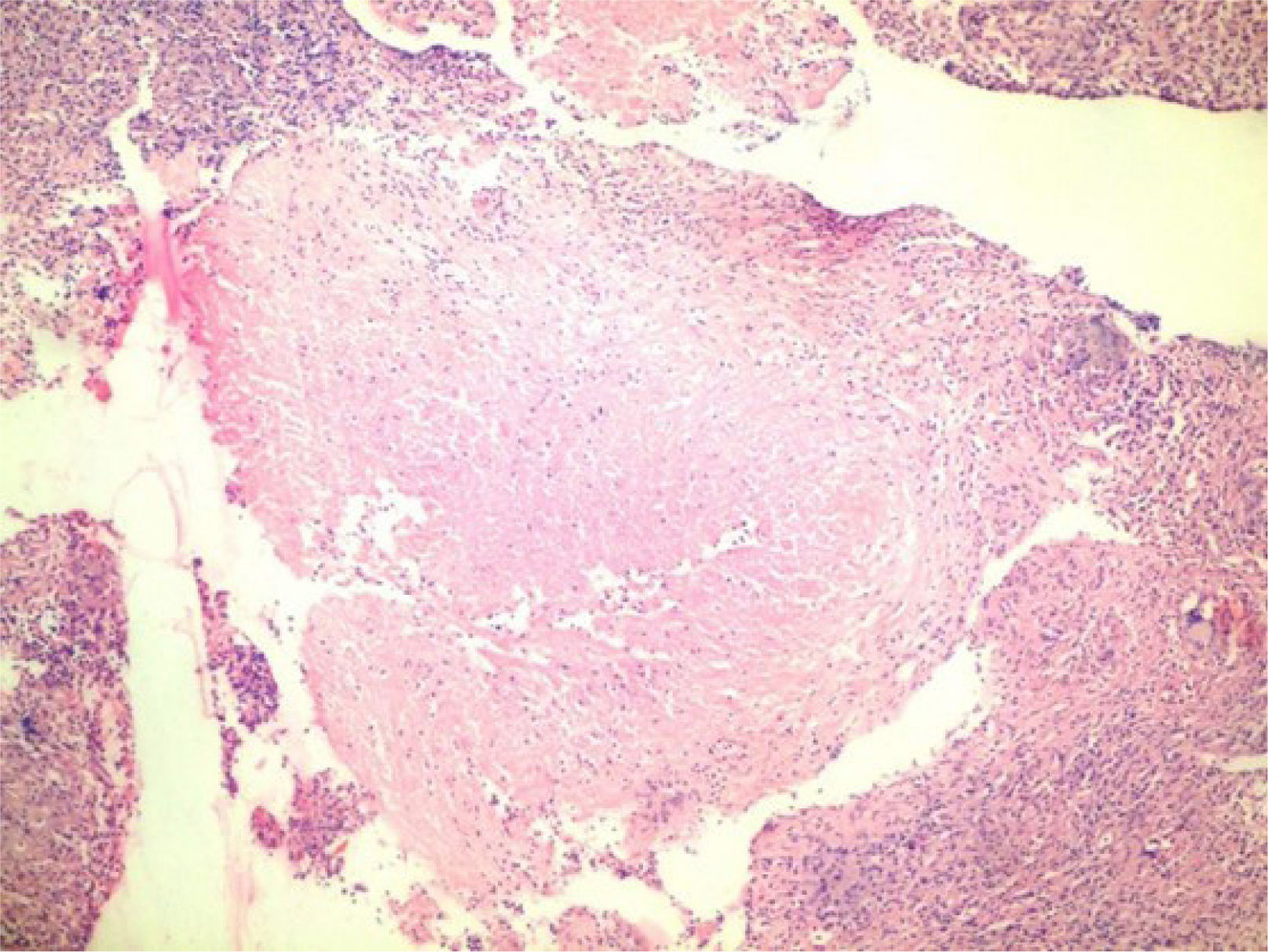
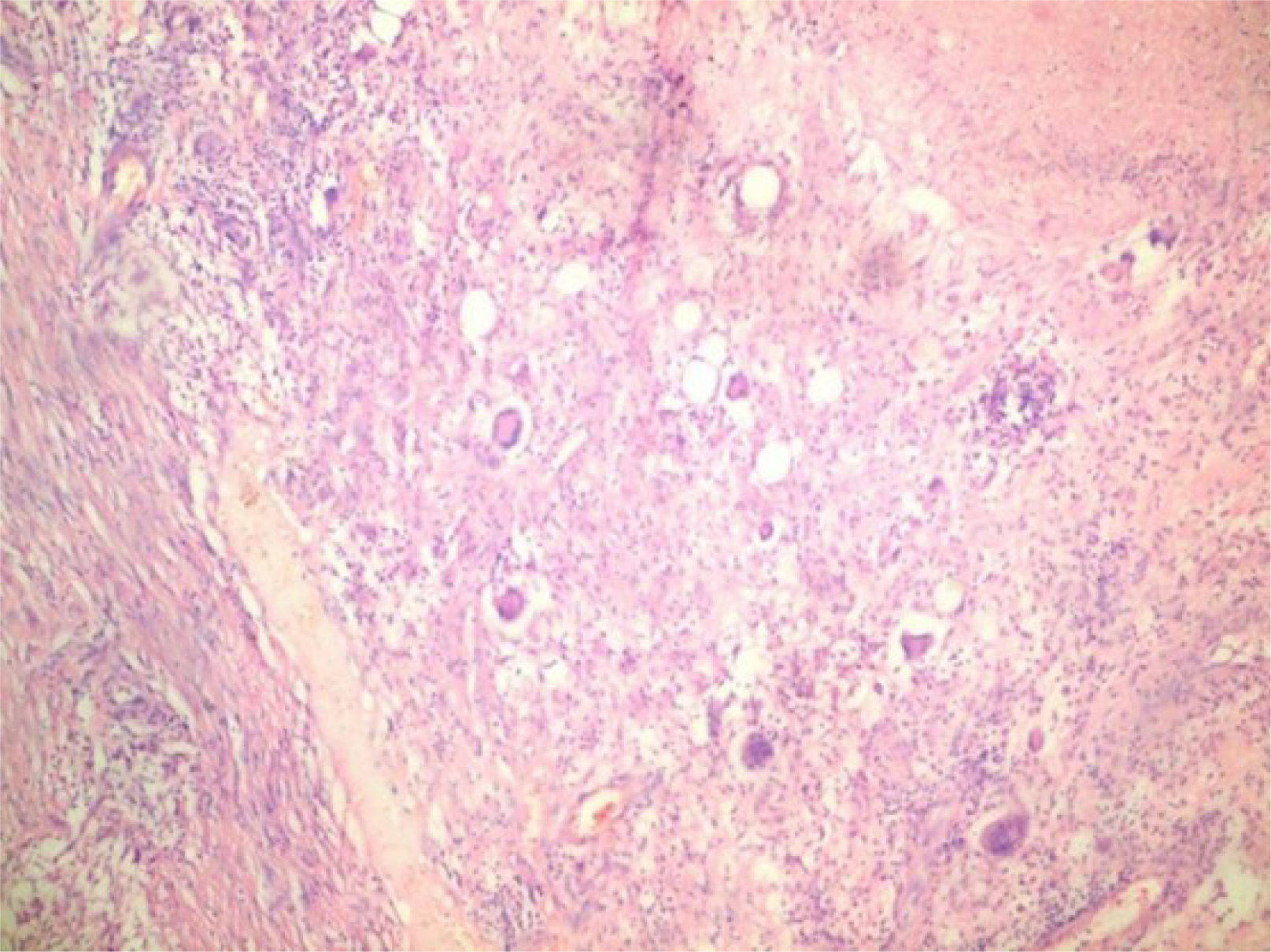
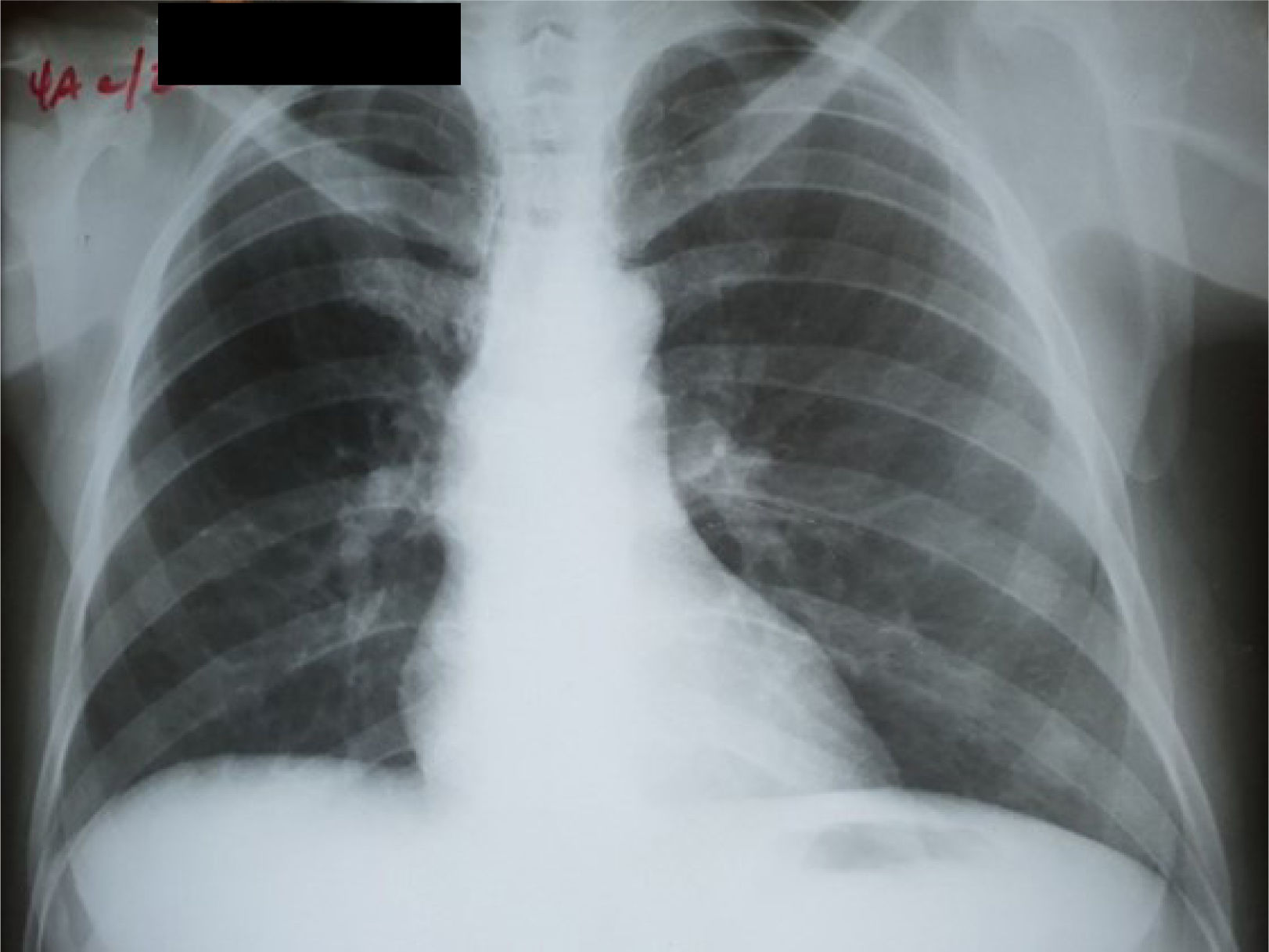
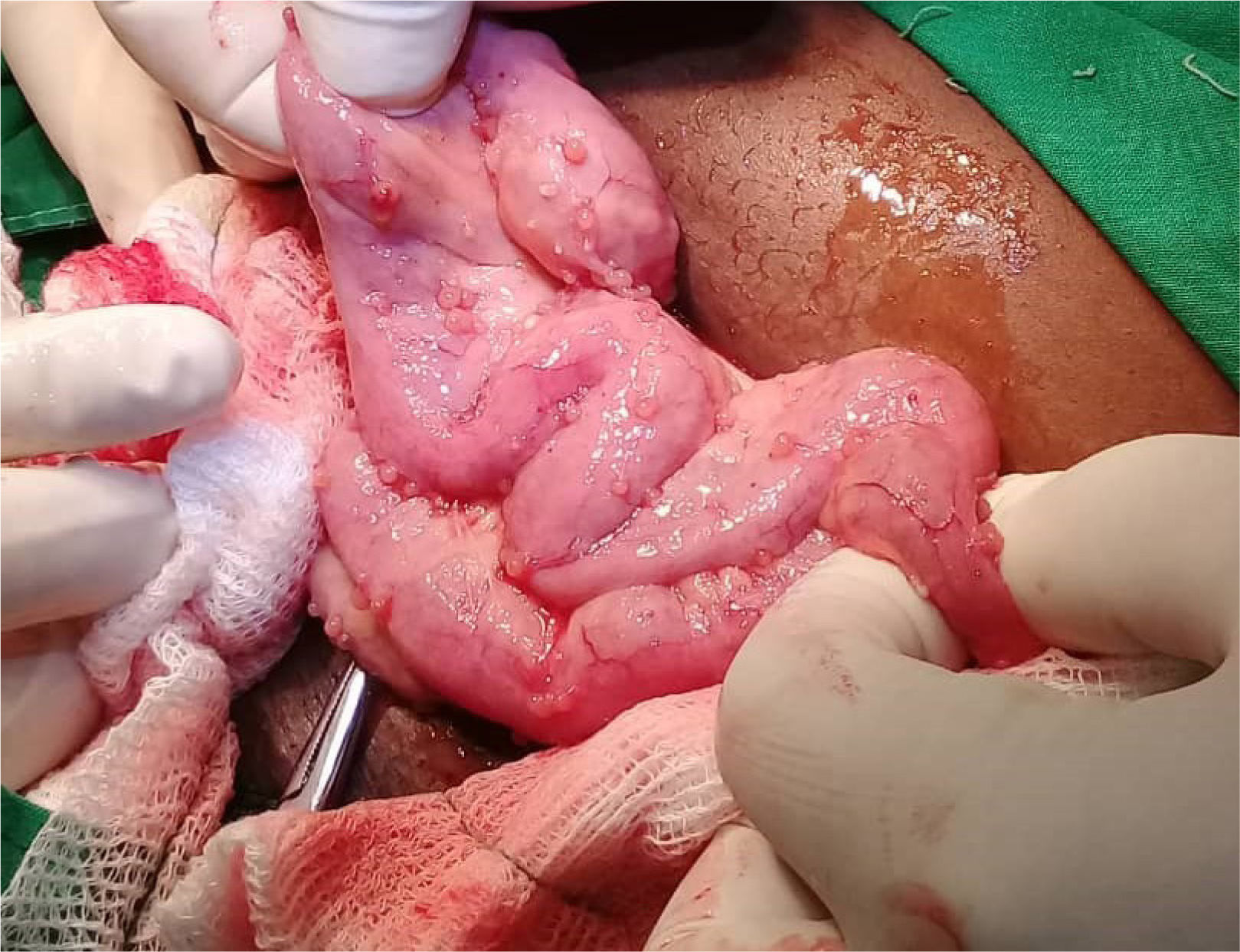
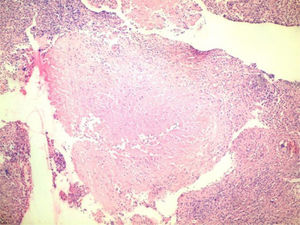
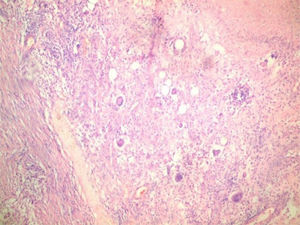
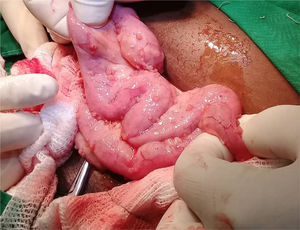
Se indicó biopsia de endometrio, obteniéndose como resultado proceso inflamatorio granulomatoso y supurativo severo, sugiriendo repetir después de tratamiento antibiótico. Se decide tratar por 21 días con doxiciclina para descartar totalmente el linfogranuloma venéreo, sin lograr mejoría alguna. Se realizó una segunda biopsia endometrial en la cual se visualiza proceso inflamatorio crónico granulomatoso con células gigantes de tipo Langhans y a cuerpo extraño, con extensa necrosis caseificante (figura 2). Se realiza además biopsia del goma en bursa trocantérica derecha, observándose un severo proceso necrótico supurativo e inflamatorio crónico, con necrosis caseosa, rodeada de proceso inflamatorio granulomatoso con células gigantes de tipo Langhans, que se extiende a la grasa y al tejido sinovial y muscular, con la formación de abscesos (figura 3). La radiografía de tórax no mostró imagen sugerente de proceso inflamatorio (figura 4). Se realiza prueba de Mantoux, que resulta positiva, con una induración aproximada de 16mm. Se interconsulta con ginecología, quienes realizan legrado diagnóstico con toma de muestra para BAAR, el cual resultó codificación 0, y prueba de Xpert®MTB/RIF que sí resultó positivo sensible a rifampicina. Se define el caso como una tuberculosis diseminada dado el Xpert®MTB/RIF de tejido endometrial positivo, la presencia de imagen granulomatosa con signos de caseificación en biopsia endometrial y la existencia del goma en bursa trocantérica derecha. Se decidió comenzar tratamiento antituberculoso según protocolo establecido, con mejoría clínica notable al terminar primera fase del mismo a los 2 meses. Se logró disminución del tamaño del goma, sin necesidad de intervención quirúrgica. El ultrasonido abdominal y ginecológico evolutivo, evidenció líquido ascítico libre en el espacio hepatorrenal y esplenorrenal de pequeña cuantía, con endometrio trilaminar de 9mm. Sin embargo, aproximadamente en el 5° mes de tratamiento, la paciente presenta nuevamente aumento de volumen considerable del abdomen, siendo compatible con empeoramiento de la ascitis. Se decide continuar tratamiento antituberculoso, y agregar esteroides (10mg de prednisona) por un mes, con lo cual vuelve a un estado asintomática al 6° mes. Al 7° mes de tratamiento se realiza ultrasonido abdominal y ginecológico evolutivo, donde se constata presencia de líquido libre en cavidad abdominal de muy pequeña cuantía en espacio esplenorrenal solamente, con endometrio trilaminar de 6mm. Se toma muestra para realizar prueba Xpert®MTB/RIF, la cual resultó negativa. Tras este resultado, el equipo de ginecoobstetricia decide intervenir quirúrgicamente a la paciente, realizándose histerectomía total con doble anexectomía a pesar de la evolución favorable con la asociación de tratamiento antituberculoso y baja dosis de esteroides. Durante el acto quirúrgico se observa ascitis pequeña (200ml) de aspecto hemorrágico y la presencia de pequeños nódulos blanquecinos típicos, descritos clásicamente como similares a semillas de mijo en las asas intestinales (figura 5). Se decide extender el tratamiento antituberculoso hasta los 9 meses. Pasado más de 2 años de terminado el tratamiento, la paciente se mantiene totalmente asintomática.
Para muchos autores la TBD y a la tuberculosis miliar (TM) constituyen la misma entidad, utilizándolas como sinónimos; sin embargo, la TM es una forma potencialmente mortal de la enfermedad diseminada, la cual ocurre por diseminación hematógena del bacilo tuberculoso a los pulmones y otros órganos; siendo el moteado miliar en la radiografía de tórax, el sello clásico que apoya su diagnóstico9. El término miliar fue acuñado en el año 1700 por John Jacob Manget para describir la semejanza de los hallazgos patológicos macroscópicos con semillas de mijo, en tamaño y apariencia10,11. Por otra parte, la TBD es un concepto más amplio y complejo del cual no existe consenso12; aceptándose que es la enfermedad que ocurre en dos o más órganos no contiguos, o el aislamiento de M. tuberculosis en sangre, médula ósea, o biopsia hepática13. Dicho esto, nuestro caso queda definido como una TBD.
El aparato urogenital es el tercer lugar más frecuente de localización extrapulmonar de la TB, y afecta entre 4,7 - 10,4% de los individuos que padecen de TB pulmonar14,15. La mayoría de los casos con TB genital ocurre en mujeres, sobre todo en edad reproductiva (20 - 45 años), siendo su detección posmenopáusica un hallazgo raro. Se considera que generalmente es secundaria a una bacilemia y ocurre más frecuentemente en trompas uterinas y endometrio13. En nuestra paciente, a pesar de estar asintomática desde el punto de vista ginecológico, se constató el compromiso endometrial mediante estudios de imagen, con posterior confirmación por Xpert®MTB/RIF. La clínica más común de la TB endometrial es el sangrado y la piometra, siendo esta enfermedad una de las causas más frecuentes de infertilidad en el mundo.
Por otra parte, la TB ganglionar es la causa más frecuente de TB extrapulmonar para muchos autores13,16. En criterios de López González et al.17 ésta se localiza con más frecuencia en ganglios linfáticos cervicales y de la región supraclavicular, siendo la cervical su forma de presentación más habitual, pudiendo mostrarse como una escrófula tuberculosa; sin embargo, pueden también afectarse los ganglios inguinales y axilares en un 3,8 y 1,3% respectivamente18. En el caso de nuestra paciente, debuta clínicamente con un ganglio en región inguinal derecha, localización poco habitual, que histológicamente informaba linfadenitis granulomatosa supurativa con necrosis central; la cual, advertía su origen tuberculoso dentro de los diagnósticos diferenciales, sin embargo, el equipo tratante inicial de la paciente no lo tuvo en cuenta. Al no tomarse muestra para cultivo en medios específicos, no se realizó un diagnóstico temprano, permitiendo la posterior diseminación. Por todo lo anterior, y considerando una adenitis tuberculosa de localización infrecuente, inferimos que el foco primario tenía su origen en el aparato genitourinario (endometrio).
Otro de los tejidos afectados en nuestra paciente, fue el peritoneo. La tuberculosis peritoneal (TBp) es una entidad poco frecuente que representa el 0,5% de los casos nuevos de tuberculosis, y el 11% de las formas extra pulmonares19. En cuanto a su comportamiento no parece tener especial predilección en cuanto al sexo, y suele acontecer entre la cuarta y quinta década de la vida19. Existen varios mecanismos patogénicos para la TBp, el primero se refiere a la reactivación de un foco tuberculoso latente en el peritoneo; y el segundo, a la diseminación hematógena de un foco localizado en otro órgano. La diseminación por contigüidad de otro órgano se considera poco frecuente, excepto en los casos de tuberculosis genital femenina, en los cuales existe diseminación peritoneal tal y como suponemos haya ocurrido en nuestra paciente. El líquido ascítico de características hemorrágicas, como el que presentó nuestra paciente, se describe como extremadamente raro, observado en tan solo un 2% de los casos20–22. En cuanto a la posibilidad de recaídas, pueden ocurrir entre uno y dos años después de haber finalizado exitosamente un tratamiento previo. Generalmente es por bacilos persistentes o durmientes, los cuales no fueron completamente erradicados en la primera terapia, pero que permanecen sensibles a los fármacos esenciales; por tanto, el mismo esquema prescrito en el primer tratamiento puede usarse en la recaída. Se recomienda en todos los casos hacer cultivos para tipificación y pruebas de resistencia a los fármacos antituberculosos.
La TB cutánea representa una fracción mínima de todos los casos de tuberculosis, en algunas series de casos la sitúan entre 0,5 al 2% en países desarrollados, y del 1 al 2% en países en vía de desarrollo23,24. Sus formas de presentación son muy variadas. Nuestra paciente presentó un absceso frío metastásico o goma tuberculoso, la variante de presentación más rara. En el goma tuberculoso es posible encontrar el bacilo en los tejidos y secreciones. Se produce por invasión y proliferación in situ del bacilo tuberculoso, que alcanza el lugar por vía linfática o hematógena, procedente de un foco a distancia25. El espectro de manifestaciones clínicas, está determinado por la inmunidad del huésped, la resistencia microbiana, los factores de virulencia, las características propias del individuo y la vía de infección; presentándose como abscesos subcutáneos, no dolorosos y fluctuantes. Las lesiones pueden invadir la piel con formación de úlceras y fístulas.
Al no existir pautas para el diagnóstico de la TBD, esta puede convertirse en un verdadero reto, aún para el médico más experimentado; requiriendo de una alta sospecha clínica y la confirmación por medio de histología, cultivos bacteriológicos y métodos moleculares. Entre los síntomas más comunes se destacan los clásicos síntomas constitucionales: en primer lugar, la fiebre, que es casi constante, de tipo vespertina, de más de 6 semanas de duración, como ocurría en nuestro caso; seguida por sudaciones profusas, donde es posible observar el signo de la “sombra húmeda”; en el cual, el sudor graba la silueta del paciente sobre la cama, muy parecida a la sombra de un cuerpo17. Otros síntomas comunes son la astenia, anorexia y pérdida de peso; además de los síntomas y signos propios de los órganos afectados.
Para la confirmación, es un hecho indiscutible que el diagnóstico definitivo de TB depende del aislamiento y la detección de micobacterias aisladas de una muestra clínica (esputo, fluidos corporales, tejido y muestras de biopsia) y de su inoculación en medios de cultivo específicos (por ejemplo, Lowenstein-Jensen). Hasta ahora, de todas las herramientas de diagnóstico, el cultivo es la más precisa26. Su negativización luego del tratamiento, constituye el principal criterio de curación microbiológica. La aplicación de métodos moleculares como PCR, Xpert®MTB/RIF y ensayos de sonda en línea (LPA) pueden ser útiles para el diagnóstico temprano de TB extrapulmonar. Estas técnicas son ventajosas en el sentido de que los resultados de las pruebas pueden estar disponibles en cuestión de horas y pueden usarse en una amplia gama de muestras para el diagnóstico de TB9. En nuestra paciente, además de la histología, Xpert®MTB/RIF fue el método diagnóstico que resultó positivo. Cuenta con una especificidad que oscila entre 91 y 100% y una sensibilidad, entre 33,3 y 100%27. Sin embargo, es menos adecuada para el diagnóstico de las recaídas, ya que puede producir resultados positivos incluso 5 o 6 años después de la curación26. En cuanto a los hallazgos histológicos, la lesión típica de TB en la linfadenitis tuberculosa, así como en otros tejidos, es la inflamación granulomatosa con necrosis caseificante central, con o sin células gigantes multinucleadas28, considerándose un hallazgo de elevada especificidad y que justifica iniciar tratamiento antituberculoso.
Referente a otros métodos diagnósticos, de menor utilidad en la TBD; tenemos la prueba cutánea de Mantoux, que a pesar de ser la prueba estándar para el diagnóstico de la infección tuberculosa29, muestra anergia en la TBD con más frecuencia que en la TB pulmonar9. Si bien en nuestra paciente resultó positiva, este examen no es recomendado para el diagnóstico de la TBD. El ensayo de liberación de interferón gamma (IGRA) se basa en la detección del interferón gamma en sangre, que se libera como respuesta a la estimulación in vitro de las células T sensibilizadas con antígenos específicos de M. tuberculosis. Las técnicas IGRA tiene la ventaja que permiten discriminar a los individuos infectados por M. tuberculosis de los vacunados por bacilo de Calmette-Guérin (BCG), y de los infectados por otras micobacterias29. La OMS, no obstante, desaconseja su uso sobre la prueba cutánea de la tuberculina como prueba de diagnóstico en países de bajos y medianos ingresos con cargas típicamente altas de TB y/o VIH30. Otra técnica diagnóstica la constituye la determinación de adenosina desaminasa (ADA), la cual es una enzima que interviene en el catabolismo de las purinas, producida por monocitos y macrófagos y que se encuentra elevada en la TB30. Es utilizada con mayor frecuencia para la TB que involucra serosas, donde, en muchas ocasiones, el cultivo es negativo. No fue posible determinarla en nuestra paciente, por no contar con recursos técnicos en nuestro hospital.
En cuanto a la asociación de corticoesteroides al tratamiento antituberculoso, existen pocos estudios que avalen su uso sistemático. No obstante, en situaciones como en la meningitis tuberculosa y la pericarditis tuberculosa se ha utilizado con buenos resultados31. Asimismo, puede considerarse su uso ocasional en otras localizaciones (pleural, ganglionar, estenosis urinarias y de trompas de Falopio, peritonitis, uveítis, formas miliares de mala evolución y formas muy extensas y diseminadas) durante un mes, con disminución progresiva hasta retirarla a los dos meses29. En nuestro caso, el uso de esteroides a baja dosis, asociado al tratamiento antituberculoso, resultó beneficioso para la paciente, mostrando desaparición clínica de la ascitis al mes de iniciado su uso.
ConclusionesLa tuberculosis diseminada es una rara forma de presentación de la enfermedad tuberculosa, que requiere de una alta sospecha clínica para su diagnóstico. En este artículo se presentó el caso de una paciente con TBD, que debutó con adenomegalia inguinal; la cual, histológicamente, era sugerente de tuberculosis. Al no tener presente la TB como diagnóstico diferencial, se perdió la oportunidad de un diagnóstico temprano. Como consecuencia ocurrió la diseminación del bacilo con compromiso progresivo de otros órganos y deterioro progresivo de la calidad de vida de la paciente.
Conflicto de InteresesNo se reportan conflictos de intereses entre los autores.
Ética en la publicaciónSe han seguido los protocolos de nuestro hospital y del Sistema Nacional de Salud de Cuba sobre la publicación de datos de pacientes. Se cuenta con el consentimiento informado del paciente para la publicación de su caso.