La reconstrucción mamaria con prótesis directa responde al deseo de las pacientes de no perder su imagen corporal tras la mastectomía y a evitar reoperaciones. Intentamos comprobar si esta técnica es segura y si ofrece similares resultados a la reconstrucción con expansores.
Pacientes y métodosAnálisis retrospectivo de 98 pacientes intervenidas consecutivamente entre 2007 y 2015 con mastectomía y reconstrucción inmediata. Se comparan los datos clínicos, las complicaciones, las reintervenciones, los ingresos y los días de estancia entre las pacientes reconstruidas con prótesis directas (61) y reconstruidas con expansores (37).
ResultadosNo hubo diferencias en el tipo de pacientes incluidas en ambos grupos, salvo el mayor peso de las mamas extirpadas en el grupo de los expansores (277,64 g/462,75 g, p=0,011). Este grupo tuvo mayor número de ingresos (1,46/1,92, p=0,029), pero no hubo diferencias significativas en los días de estancia global, complicaciones, asimetrías secundarias, capsulitis o reoperaciones.
No hubo complicaciones oncológicas. Recibieron radioterapia 37 pacientes, y de ellas el 29,7% presentó capsulitis frente al 16,3% de pacientes no radiadas (p=0,089).
ConclusionesLa reconstrucción mamaria inmediata con prótesis directa es oncológicamente segura y no incrementa las tasas de complicaciones ni la estancia hospitalaria. La radioterapia aumenta el riesgo de capsulitis, pero no contraindica la técnica.
Immediate breast reconstruction with direct prosthesis attempts to fulfil patients’ wishes to retain their body image after mastectomy and to avoid reoperations. The aim of this study was to determine the safety of this technique and whether it provides similar results to those of reconstruction with expanders.
Patients and methodsA retrospective analysis was conducted of 98 patients who underwent surgery consecutively between 2007 and 2015 with mastectomy and immediate reconstruction. Clinical data, complications, reoperation rates, admissions and days of stay were compared between patients who underwent immediate reconstruction (n=61) and those who underwent reconstruction with expanders (n=37).
ResultsThere were no differences in the type of patients included in the two groups, except the greater weight of the breast removed in the expanders group (277.64 g/462.75 g, P=.011). This group had a higher number of admissions (1.46 1.92, P=.029), but there was no significant difference in overall days of hospital stay, complications, secondary asymmetries, capsulitis, or reoperations.
There were no oncological complications. Thirty-seven patients received radiotherapy and 29.7% had capsulitis compared with 16.3% of patients not receiving radiotherapy (P=.089).
ConclusionsImmediate breast reconstruction with direct prosthesis is safe and does not increase complication rates or length of hospital stay. Radiotherapy increases the risk of capsulitis, but does not contraindicate the technique.
La reconstrucción mamaria inmediata debe ser ofrecida como parte del tratamiento del cáncer de mama para evitar la importante repercusión psicosocial que ocasiona a las pacientes que precisan una mastectomía la deformidad física resultante1,2, sobre todo habiéndose demostrado que este procedimiento no interfiere en la efectividad de los tratamientos adyuvantes, ni en el pronóstico o detección de posibles recurrencias3,4.
La opción técnica más sencilla es la reconstrucción con implantes, bien con prótesis directa (RID), bien con expansores tisulares seguidos de implantes (reconstrucción con expansores [RIE]), o bien con la combinación de implante y tejido autógeno. La más utilizada es la RIE porque permite la adaptación del envoltorio cutáneo y muscular existente al tamaño de mama deseado, favoreciendo por tanto la simetría y el resultado estético final5. El mayor inconveniente es el tiempo que se precisa para la expansión y la necesidad de una segunda cirugía para el recambio protésico. Si se utilizan técnicas de mastectomía ahorradoras de piel (skin-sparing mastectomy [SSM]) e incluso mallas que completen el bolsillo muscular, se pueden colocar prótesis definitivas o directas6,7. La RID responde al deseo de las pacientes de no perder su imagen corporal y a conseguirlo en una sola intervención, pero diversos trabajos informan que este tipo de reconstrucciones paradójicamente requieren más revisiones quirúrgicas adicionales8 y presentan mayor riesgo de necrosis cutánea y pérdida del implante9,10 que las RIE.
El objetivo de este estudio es comprobar sobre la base de nuestra experiencia, si la RID es segura y si ofrece similares resultados y complicaciones que la RIE.
Material y métodosAnalizamos retrospectivamente todas las reconstrucciones mamarias inmediatas intervenidas consecutivamente por el mismo equipo en el Servicio de Cirugía General entre 2006 y 2015. Se realizaron 99 intervenciones en ese periodo, que fueron divididas en 2 grupos sobre la base del método reconstructivo utilizado: en un solo tiempo con prótesis directa (RID) o en 2 tiempos con prótesis expansora (RIE). Se excluyó a una paciente reconstruida con colgajo autógeno puro.
Se ofreció la reconstrucción mamaria inmediata a todas las pacientes menores de 70 años con tumores<T4, sin contraindicación médica, no fumadoras y riesgo anestésico (ASA) ≤ 2. La indicación de reconstrucción inmediata se basó en el deseo de las pacientes. Todas ellas fueron informadas de las diferentes opciones y de los riesgos del procedimiento elegido, y firmaron el consentimiento informado correspondiente.
El criterio para decidir entre RID y RIE se basó en gran parte en parámetros estéticos: si las pacientes desean mantener o aumentar el volumen de su mama o rechazan simetrizar la mama contralateral en el mismo acto quirúrgico, se decide RIE. Por el contrario, si la paciente desea una sola intervención y asume la simetrización contralateral o la reducción del volumen mamario final se indica RID. No se consideró contraindicación de RID ni el estado oncológico (salvo el contacto del tumor con piel), ni el tamaño o forma de la mama contralateral porque se adaptan las técnicas de mastectomía a las condiciones de las pacientes. En los casos que por seguridad oncológica apreciada en quirófano se necesita mayor resección cutánea de la prevista, se indicó la colocación de prótesis expansoras (RIE). Solo en 5 pacientes con hipertrofia mamaria a las que se planificó para RID se cambió a RIE durante el acto quirúrgico por mala calidad de los colgajos tras la reducción de piel.
Se analizaron los datos demográficos (edad, comorbilidad), datos oncológicos (diagnósticos, tipo de cáncer, estadio y radioterapia recibida pre o postoperatoria) y variables quirúrgicas (tipo de mastectomía, técnica de reconstrucción, simetrización y reconstrucción del complejo aréola pezón (CAP) de ambos grupos (tabla 1).
Características clínicas y quirúrgicas
| RID, n=72 (%) | RIE, n = 40 (%) | |
|---|---|---|
| Indicación mastectomía (n=113) | ||
| Carcinoma infiltrante | 44 (55,5) | 29 (72,5) |
| Carcinoma in situ | 7 (9,7) | 8 (20) |
| Tumor phyllodes | 2 (2,7) | 1 (2,5) |
| Profiláctica | 24 (33,3) | 3 (7,5) |
| Estadios | ||
| Estadio 0 | 7 (8,3) | 8 (20) |
| Estadio I | 11(15,2) | 5 (12,5) |
| Estadio IIA | 14 (19,4) | 10 (25) |
| Estadio IIB | 11 (15,2) | 9 (22,5) |
| Estadio IIIA | 6 (8,3) | 3 (7,5) |
| Estadio IIIC | 2 (2,7) | 2 (5%) |
| Radioterapia (n=37) | ||
| Previa | 6 (8,3) | 3 (7,5) |
| Postoperatoria | 20 (27,7) | 8 (20) |
| Mastectomías | ||
| (n=113) Peso medio | ||
| SSM-I (n=46) 172 g | 24 (33.8) | 22 (53.6) |
| SSM-IV(n=42) 263 g | 23 (32.3) | 19 (46.3) |
| NSM(n=19) 586 g | 19 (26.7) | 0 |
| M+D (n=6) | 6 (8.4) | 0 |
| Bilaterales | ||
| n=16 | 11 (15.2) | 3 (7,5) |
| Reconstrucción CAP (n=57) | ||
| Inmediata | 38 (51,3) | 1 (2.5) |
| Diferida | 9 (12,5) | 9 (22,5) |
| Simetrización (n=57) | ||
| Inmediata | 27 (44,2) | 12 (32,4) |
| Diferida | 11 (18.2) | 7 (18,9) |
CAP: complejo aréola-pezón; M+DA: mastectomía+colgajo de dorsal ancho; NSM: nac sparing mastectomy (mastectomía ahorradora de piel y complejo aréola-pezón); SSM-I: skin sparing mastectomy (mastectomía ahorradora de piel) tipo I; SSM-IV: skin sparing mastectomy (mastectomía ahorradora de piel) tipo IV.
Como resultados se compararon entre ambos grupos las siguientes variables: complicaciones oncológicas (recidivas o retrasos en los tratamientos adyuvantes), complicaciones clínicas inmediatas o tardías, incluyendo hematoma, infección menor (solucionada con antibióticos) o mayor (que requiriera ingreso), isquemia de piel o CAP menor (autolimitada) o necrosis mayor (que obligue a tratamiento quirúrgico), complicaciones estéticas objetivas valoradas a partir de los 6 meses de seguimiento (capsulitis, asimetrías o desplazamiento protésico), número de ingresos y días de estancia global.
Los resultados cosméticos fueron valorados por los 2 únicos cirujanos implicados en todos los procesos, las asimetrías mediante medida de ejes y distancias estandarizadas y las capsulitis definidas según escala Baker III o IV.
Se realizó el estudio estadístico de las series mediante el programa informático SPSS 11.0, utilizando la chi al cuadrado de Pearson para variables cualitativas y el test de Student para variables cuantitativas (valor significativo p<0,05). Para valorar el efecto conjunto de la radioterapia (no/sí) y la técnica quirúrgica (RID/RIE) sobre la aparición de complicaciones se han construido modelos de regresión logística, a partir de los cuales se han estimado la odds ratio y sus intervalos de confianza del 95%.
ResultadosEntre 2007 y 2015 se han realizado en el Servicio de Cirugía General 283 mastectomías, de las cuales se han reconstruido de forma inmediata 113 en 98 procedimientos. Esto supone el 40% del total de mastectomías, pero discriminando por edad se han reconstruido de forma inmediata el 63,9% de las mastectomías realizadas en mujeres menores de 50 años y el 16,6% de las realizadas en pacientes entre 50 a 70 años. Casi la mitad de los casos (45%) se indicaron en los 2 últimos años. El tiempo medio de seguimiento fue de 34 meses (1-102).
Se colocaron 72 prótesis directas en 61 pacientes (RID) y 40 prótesis expansoras tipo Becker en 37 pacientes (RIE) todas ellas retromusculares.
La edad media fue de 46,4 años (28-64 años), 45,31 años para las RID y 48,57 para las RIE (p=0,136).
Las indicaciones de mastectomía se basaron en los siguientes diagnósticos: carcinoma infiltrante de tamaño desproporcionado al tamaño de la mama (34), multicéntrico (20), bilateral (5) o recidivado (4), carcinoma intraductal extenso (12) o recidivado (2) y cistosarcoma phyllodes (3). También se realizaron 25 mastectomías profilácticas por carcinoma previo (6 bilaterales), carcinoma contralateral (10) o mastopatía de riesgo (2 CLIS bilaterales). De ellas, 4 pacientes eran además portadoras de mutación BRCA. Solo se incluyó a 2 pacientes candidatas a cirugía conservadora.
Recibieron radioterapia un total de 37 pacientes, 10 antes de la mastectomía y reconstrucción (6 RID, 3 RIE y el colgajo de dorsal ancho puro) y 28 tras ella (20 RID y 8 RIE)
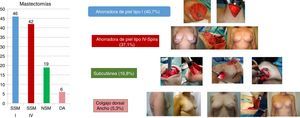
Las técnicas de mastectomía realizadas que permitieron reconstrucción inmediata con prótesis se reflejan en la figura 1
En un primer periodo se indicaron reconstrucciones mixtas (combinación de implante y tejido autógeno de musculo dorsal ancho) en pacientes con hipertrofia para evitar simetrizar y en casos con radioterapia postoperatoria, pero a partir de 2012 solo lo utilizamos en las reconstrucciones diferidas para evitar radiar el colgajo.
Para conseguir cobertura protésica completa tanto en RID como en RIE, solo se han precisado mallas en 6 casos, una de ellas de matriz dérmica acelular, otra de ePTFE y el resto de poliglactina. En las restantes se completó la cobertura protésica con fascia superficialis propia (fig. 2), con colgajo dermograso inferior en los casos realizados con la técnica de Spira o con colgajo muscular autógeno.
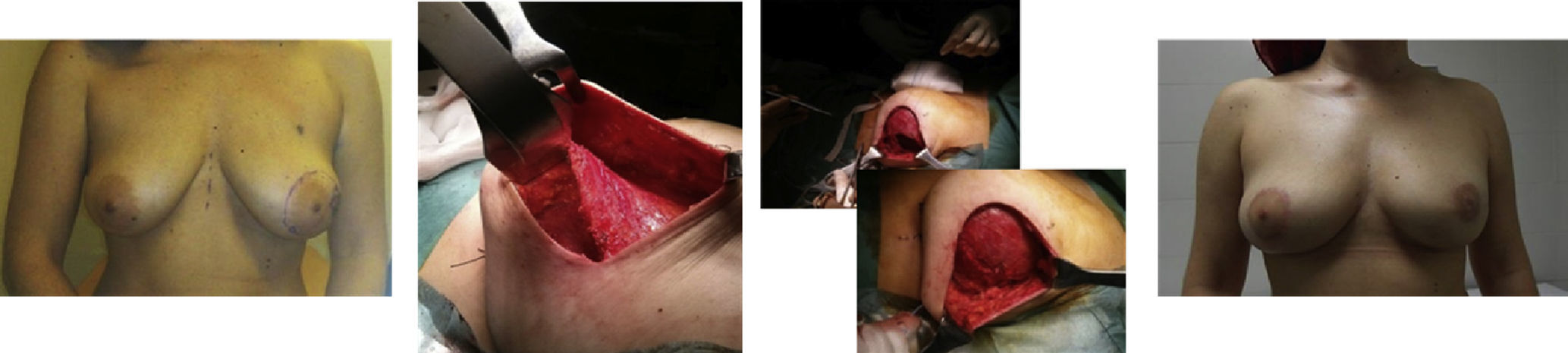
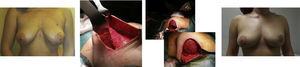
Mastectomía izquierda ahorradora de piel tipo I, biopsia de ganglio centinela, reconstrucción inmediata con prótesis directa retromuscular, autoinjerto de complejo aréola pezón previo análisis patológico intraoperatorio y simetrización con pexia de mama derecha en un solo tiempo (2 años de seguimiento).
El CAP se ha conservado en 19 mamas de 13 pacientes con RID previo análisis intraoperatorio del tejido retroareolar. En 15 casos (14 RID y 1 RIE bilateral) injertamos el CAP propio en el mismo acto quirúrgico tras su exéresis y análisis patológico de todo el tejido subcutáneo. En 6 pacientes injertamos parte de pezón contralateral y en 23 hicimos reconstrucción con colgajo local (5 de forma inmediata y 18 diferida). Solo 3 pacientes completaron el proceso con tatuaje de aréola. Un total de 57 pacientes (58,1%) incluyeron el CAP en 70 mamas reconstruidas.
Se hizo simetrización inmediata de mama contralateral en 27 de las RID (44,2%) y en 12 de los RIE (32,4%). En un segundo tiempo se simetrizó a 11 (18,2%) y 7 (18,9%), respectivamente. Se recambiaron de forma programada 26 prótesis, 12 directas (20%) y 14 expansores (37,8%)
El peso medio de las mamas en las RID fue de 277,64 g frente los 462,75 g de las RIE (p=0,011). De los 13 casos registrados con hipertrofia mamaria (peso>500 g), se reconstruyeron con RIE 8 pacientes y con RID 5, pero el único caso registrado con gigantomastia (> 1.380 g) fue en este último grupo.
El número medio de ingresos hospitalarios de las pacientes con RID fue de 1,46 y con RIE de 1,92 (p=0,029). La estancia hospitalaria media de pacientes con RID fue de 6,51 días y de 7,58 para las RIE (p=0,130), de 1 a 8 días por ingreso, con excepción de un caso de RIE con 17 días de estancia por cáncer de recto simultáneo (tabla 1).
Las complicaciones las analizamos en 3 apartados (tabla 2):
- –
Complicaciones desde el punto de vista oncológico: no hubo recidivas en el tiempo de seguimiento. En 3 casos (3%) hubo retraso en los tratamientos adyuvantes, una RID por necrosis completa del CAP y extrusión, y 2 RIE por infección que obligó a retirada de prótesis.
- –
Complicaciones clínicas precoces se presentaron en 31 casos: 17 en RID (28,3%) y 18 (48,6%) en RIE, que obligaron a 7 retiradas de prótesis (4 RID y 3 RIE, 2 de ellas radiadas). Hubo 5 casos de infección menor solucionada con antibioterapia (2 RID y 3 RIE), y 4 de infección mayor que obligó a retirada de prótesis (2 RID y 2 RIE). Nueve pacientes presentaron hematoma postoperatorio, 4 de forma autolimitada (2 RID y 2 RIE), 4 que precisaron revisión en quirófano (2 RID y 2 RIE) y una a la que se retiró la prótesis por importante hemorragia postraumática. El dolor crónico3 o persistente3 predominó en las RIE (p=0.051). Por último, se recogieron 7 casos de isquemia de piel autolimitada (4 RID y 3 RIE) y 3 casos de necrosis del CAP (uno que hubo que extirpar y otro que extruyó la prótesis) solo en pacientes con RID, y sin relación con historia de radioterapia (p=0,171). Aunque hubo tendencia a más dolor en las RIE y a más necrosis en RID, ninguna de las complicaciones clínicas fue estadísticamente significativa.
- –
Complicaciones estéticas; sin considerar las asimetrías propias de las pacientes que rechazaron la intervención sobre la mama contralateral, se registraron 22 asimetrías secundarias (5 de ellas asociadas a capsulitis): 26% de las RID y 16,2% de las RIE. Se diagnosticaron 21 capsulitis graves (21,4%), consideradas como grado III o IV de Baker (18% de las RID y 27% de las RIE), de las cuales 11 (52%) se desarrollaron en pacientes con radioterapia (8 en RID y 3 en RID). A su vez, el 32,4% de las pacientes radiadas presentaron capsulitis: 8 (30,8%) con RID (2 con dorsal ancho) y 3 (27,3%) con RIE. Tres de las 9 pacientes que se operaron con radioterapia previa presentaron capsulitis (2 con RID y 1 con RIE). La mitad (11) de las capsulitis diagnosticadas precisaron recambio en el tiempo de seguimiento. (tabla 3).
Tabla 3.Complicaciones asociadas a la radioterapia. Resultados del análisis de regresión logística multivariado en el que se evalúan las complicaciones en relación con el procedimiento quirúrgico (RID/RIE) y recibir o no radioterapia
Complicaciones Con radioterapia Sin radioterapia Radioterapia (no/sí)
OR (IC del 95%)p valor Técnica (RID/RIE)
OR (IC del 95%)p valor RID n=26 RIE n=11 RID n=35 RIE n=26 Infección 2 (7,7) 3 (27,3) 2 (5,7) 2 (7,7) 1,71 (0,19-2,58) 0,191 1,71 (0,19-2,58) 0,191 Hematoma 1 (3,8) 0 (0,0) 4 (11,8) 4 (15,4) 1,13 (0,28-4,63) 0,864 0,18 (0,02-1,54) 0,119 Isquemia piel 4 (15,4) 0 (0,0) 3 (8,6) 4 (15,4) 0,93 (0,25-3,44) 0,909 0,93 (0,25-3,44) 0,909 Necrosis CAP 2 (5,7) 0 (0,0) 1 (3,8) 0 (0,0) 0,66 (0,06-7,69) 0,740 ND 0,288 Dolor 0 (0,0) 1 (9,1) 0 (0,0) 2 (7,7) 1,20 (0,10-14,7) 0,887 ND 0,051 Capsulitis 8 (30,8) 3 (27,3) 3 (8,6) 7 (26,9) 2,39 (0,88-6,53) 0,089 1,93 (0,70-5,30) 0,201 Desplazamiento 1 (3,8) 0 (0,0) 3 (8,8) 2 (7,7) 0,29 (0,03-2,63) 0,272 0,70 (0,12-4,08) 0,689 Asimetría 6 (23,1) 1 (9,1) 10 (29,4) 5 (19,2) 0,64 (0,23-1,78) 0,388 0,50 (0,17-1,44) 0,199 Retirada prótesis 0 (0,0) 2 (18,2) 4 (11,4) 1 (3,8) 0,66 (0,12-3,61) 0,627 1,19 (0,25-5,74) 0,824 Recambio prótesis 5 (19,2) 3 (17,3) 7 (20,0) 11 (42,3) 0,73 (0,27-1,95) 0,533 2,40 (0,95-6,04) 0,063 OR (IC del 95%): odds ratio (intervalo de confianza del 95%); RID: reconstrucción inmediata con prótesis directa; RIE: reconstrucción inmediata con prótesis expansoras.
Para el análisis de regresión logística las categorías de referencia en los predictores son la no radioterapia y la RID.
Resultados
| Resultados | RID, n=61 | RIE, n=37 | p significativo p<0,05 |
|---|---|---|---|
| Edad media ± DE (años) | 45±9 | 48±9 | 0,136 |
| Días de estancia, media ± DE | 6,5±3,2 | 7,5±3,5 | 0,134 |
| Número medio de ingresos ± DE | 1,46±0,6 | 1,92±1,33 | 0,029 |
| Peso medio de la mama (g) ± DE | 277±174 | 462±291 | 0,011 |
| Infección, n (%) | 4 (4,6) | 5 (13.5) | 0,248 |
| Hematoma, n (%) | 5 (8,3) | 4 (10,8) | 0,683 |
| Dolor crónico, n (%) | 2 (3,2) | 4 (10,8) | 0,142 |
| Isquemia de piel, n (%) | 4 (6,5) | 3 (8,1) | 0,801 |
| Necrosis CAP, n (%) | 3 (4,9) | 0 (0,0) | 0,171 |
| Capsulitis, n (%) | 11 (18,3) | 10 (27) | 0,233 |
| Asimetrías, n (%) | 16 (26,7) | 6 (16,2) | 0,233 |
| Desplazamiento, n (%) | 4 (6,5) | 2 (5,4) | 0,802 |
| Reoperaciones estéticas, n (%) | 12 (19,6) | 14 (37,8) | 0,063 |
| Retirada protésica, n (%) | 4 (11,4) | 3 (8,1) | 0,824 |
CAP: complejo aréola-pezón.
Se reoperó a 12 pacientes con RID (20%) y 14 RIE (37.8%) por motivos estéticos, realizándose recambio de prótesis y capsulectomía o reparación con colgajo dorsal ancho en 10 de ellas y remitiendo a las restantes al Servicio de Cirugía Plástica para otras opciones reparadoras.
DiscusiónEl fin de la reconstrucción mamaria es proporcionar a la paciente sometida a una mastectomía una nueva mama con óptimos resultados cosméticos sin interferir o retrasar los tratamientos complementarios que precise para su cáncer3,4. Están demostradas las ventajas de realizar la reconstrucción de forma inmediata: bienestar psicológico, posibilidad de utilizar tejidos vírgenes, menos anestesias e incluso menos complicaciones que la reconstrucción diferida, con disminución de costes sanitarios11,12. El método reconstructivo más sencillo y utilizado es la colocación de prótesis expansoras (RIE), pues permite resecciones más amplias de piel y al recambiar en un segundo tiempo se pueden corregir defectos estéticos o asimetrías. La utilización de prótesis directas (RID) en cirugías de un solo tiempo solo se contempla por algunos autores en mamas pequeñas, con buena calidad de piel y no candidatas a tratamientos adyuvantes por el riesgo aumentado de necrosis tras la colocación inmediata de un implante de tamaño moderado o grande5,9,10,13.
Con las diferentes técnicas de SSM o ahorradoras de piel y CAP (nipple-sparing mastectomy [NSM] o subcutáneas), generalmente se dispone de suficiente piel preservada para permitir la colocación de un implante definitivo en el mismo acto quirúrgico con comprobada seguridad oncológica3,6,8,14, por lo que la RID es la primera opción que se ofrece a la paciente que no desea a priori pasar por nuevas cirugías. En los casos que por seguridad oncológica, prevista o apreciada en quirófano, se necesita mayor resección cutánea, se opta por la RIE, siendo para nosotros la principal indicación de esta alternativa. También se elige cuando no hay predisposición de las pacientes a modificar el tamaño de la mama y a no querer operar la mama contralateral. Evitamos proponer la reconstrucción inmediata a pacientes con comorbilidad, mala calidad de piel o fumadoras. Esto puede suponer un sesgo en la selección de los grupos pero hemos comprobado retrospectivamente la homogeneidad de las características clínicas de ambos (tabla 1). Las diferencias más importantes las detectamos en la indicación mayoritaria de mastectomías profilácticas en el grupo de RID (33% vs. 7%) y en el tamaño de las mamas mayor en las RIE (462 g vs. 277 g), lo que concuerda con las series publicadas10,11.
En este estudio hemos tratado de comprobar primero la seguridad oncológica de esta técnica y, segundo, si las RID no aumentan las complicaciones o si paradójicamente precisan más revisiones quirúrgicas por causa cosmética respecto a las RIE15.
En los 9 años de seguimiento no hemos tenido recidivas a pesar de lo agresivo de los tumores tratados (tabla 1), si bien el seguimiento es corto en una parte importante de la serie (56% de los casos operados en los 3 últimos años). Solo se retrasaron tratamientos adyuvantes en el 14% de los casos y solo uno en RID.
Coincidiendo con la mayoría de las publicaciones, no hemos encontrado diferencias entre los 2 grupos en las tasas de complicaciones8,9,16. Otras reflejan un riesgo significativamente mayor de necrosis del flap cutáneo y pérdida del implante en las RID10,11,17 pero analizando nuestros datos tampoco se han encontrado diferencias (6,6% vs. 7,9%). Sí hubo más tendencia a la necrosis del CAP conservado en las RID (3 de 19, p=0,176) al compararse con las RIE. El índice de pérdida del implante en nuestra serie es bajo (6,6% en RID) y no se corresponde a lo publicado en grandes series (5.260 reconstrucciones inmediatas), con cifras medias del 14% en RID frente al 8,7% de las RIE10. Pensamos que contribuye a ello la técnica de la mastectomía, realizada siempre por el mismo equipo, que se intenta adecuar al tamaño de mama y a la localización tumoral, permitiendo la cobertura protésica completa sin contacto con piel en el 93% de los casos (fig. 1).
Comprobamos que la radioterapia multiplica por 1,7 el riesgo de infección y por 2,39 el de capsulitis, pero sin diferencias significativas entre los 2 grupos estudiados, lo que coincide con la mayoría de los trabajos publicados5,14,17,18. Las cifras de capsulitis que encontramos en las RID con y sin radioterapia (30,8% vs. 8,6%) son similares a las de series parecidas (38% vs. 14%)18, pero si analizamos las RIE por separado no encontramos esas diferencias (27,3% vs. 26,9%). Las RIE no radiadas presentaron mayor tendencia a la capsulitis (3 RID/7 RIE, p=0,08) y mayor dolor (0 RID/2 RIE, p=0,05), pero sin significación por el escaso tamaño de la muestra. No se encontraron diferencias en las restantes complicaciones asociadas a la radioterapia en el análisis de regresión logística (tabla 3).
La hipotética mayor ventaja de la colocación de una prótesis directa es evitar sucesivas revisiones e ingresos para recambio de los expansores, a los 9 meses de media10. Sin embargo, hay autores que publican hasta un 80% de reingresos y reoperaciones por inaceptables resultados cosméticos en las RID comparado con un 10% de las RIE8,15. Comprobamos que las RID no han evitado las reoperaciones, pero fueron menos que en las RIE (19% vs. 37,8%, p=0,063), así como el número de ingresos (1,46 vs. 1,92 p=0,029. No hubo diferencias en el número global de días de estancia (tabla 2).
En conclusión, la RID es segura desde el punto de vista oncológico y no presenta más complicaciones que otras técnicas. La radioterapia incrementa el riesgo de infección y capsulitis en ambos grupos pero, dado que más de 65% de las pacientes no las presentaron, consideramos factible ofrecer la RID a pacientes seleccionadas para evitarles pasar por cualquier periodo de mutilación.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni animales
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de paciente
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
AutoríaParticipación en la concepción, diseño y redacción: Ana Calvache.
En la recogida de datos y análisis de resultados: Beatriz Vidal, Finta Abella. Casandra Arias.
En el análisis estadístico: Francisco Gude y Alicia Busto.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.