El histiocitoma fibroso maligno constituye la neoplasia sarcomatosa más frecuente en los adultos, pero la mama es una localización excepcional. Presentamos el caso de una mujer que comenzó con una tumoración de crecimiento progresivo en la mama derecha.
Caso clínicoMujer de 68 años que consulta por autopalpación de un nódulo en la mama derecha que ha crecido de forma progresiva en los últimos meses. La mamografía y la ecografía muestran una imagen nodular con bordes bien definidos, situada en intercuadrantes superiores de mama derecha, sin adenopatías axilares. Se decidió intervención quirúrgica y el estudio histológico definitivo fue informado como neoformación mesenquimal fusocelular con patrón estoriforme. El estudio inmunohistoquímico fue compatible con un histiocitoma fibroso maligno.
ConclusiónEs primordial el diagnóstico diferencial de esta entidad clínica debido a la variabilidad histológica de los tumores sarcomatosos. Sus características clínicas y radiológicas pueden hacerlo pasar desapercibido, pero su comportamiento agresivo hace necesario un diagnóstico precoz, lo cual permitirá un tratamiento adecuado para lograr el aumento en la supervivencia.
Malignant fibrous histiocytoma is the most common sarcomatous neoplasm in adults. Localization in the breast, however, is exceptional. We report the case of a woman who presented with progressive tumoral growth in the right breast.
Case reportA 68-year-old woman consulted for a self-palpated nodule in the right breast that had grown steadily in the last few months. Mammography and ultrasound showed a nodule with well-defined borders, located in the upper inner quadrant of the right breast. There was no axillary lymphadenopathy. Surgery was performed and the histological examination gave a definitive diagnosis of mesenchymal spindle cell neoplasm with storiform pattern. Immunohistochemical analysis was compatible with a diagnosis of malignant fibrous histiocytoma.
ConclusionDue to the histological variability of sarcomatous tumors, differential diagnosis is paramount in malignant fibrous histiocytoma. Because of their clinical and radiological features, malignant fibrous histiocytoma can be overlooked. Because these tumors are aggressive, an early diagnosis is essential to allow appropriate treatment and to increase survival.
Los sarcomas de la glándula mamaria son entidades infrecuentes, representando tan solo el 1% de las neoplasias malignas de la mama. El histiocitoma fibroso maligno (HFM) constituye la neoplasia sarcomatosa más frecuente en los adultos, sin embargo, la mama es una localización excepcional1–3.
Presentamos el caso de una mujer que debutó con una tumoración de crecimiento progresivo en la mama derecha.
Caso clínicoMujer de 68 años sin antecedentes médicos de interés, salvo una fibrilación auricular tratada con betabloqueante y acenocumarol. Entre sus intervenciones quirúrgicas previas destacan una pieloplastia renal derecha en seguimiento por el Servicio de Nefrología, y un adenoma paratiroideo.
La paciente consultó por autopalpación de un nódulo en la mama derecha, de crecimiento progresivo en los últimos meses. Se realizó una mamografía, en la que se apreciaba un patrón mamario de tipo graso sin imágenes nodulares, asimetría de tejido fibroglandular en el cuadrante superoexterno de la mama derecha. No existía agrupación sospechosa de microcalcificaciones ni adenopatías axilares. Una ecografía mostró en los intercuadrantes superiores de la mama derecha una imagen nodular sólida y muy vascularizada, de aproximadamente 13,4×7,5mm, definida y dependiente de cubiertas dérmicas.
Ante los hallazgos inespecíficos no evidentes de malignidad, se recomendó nuevo estudio radiológico en 6 meses.
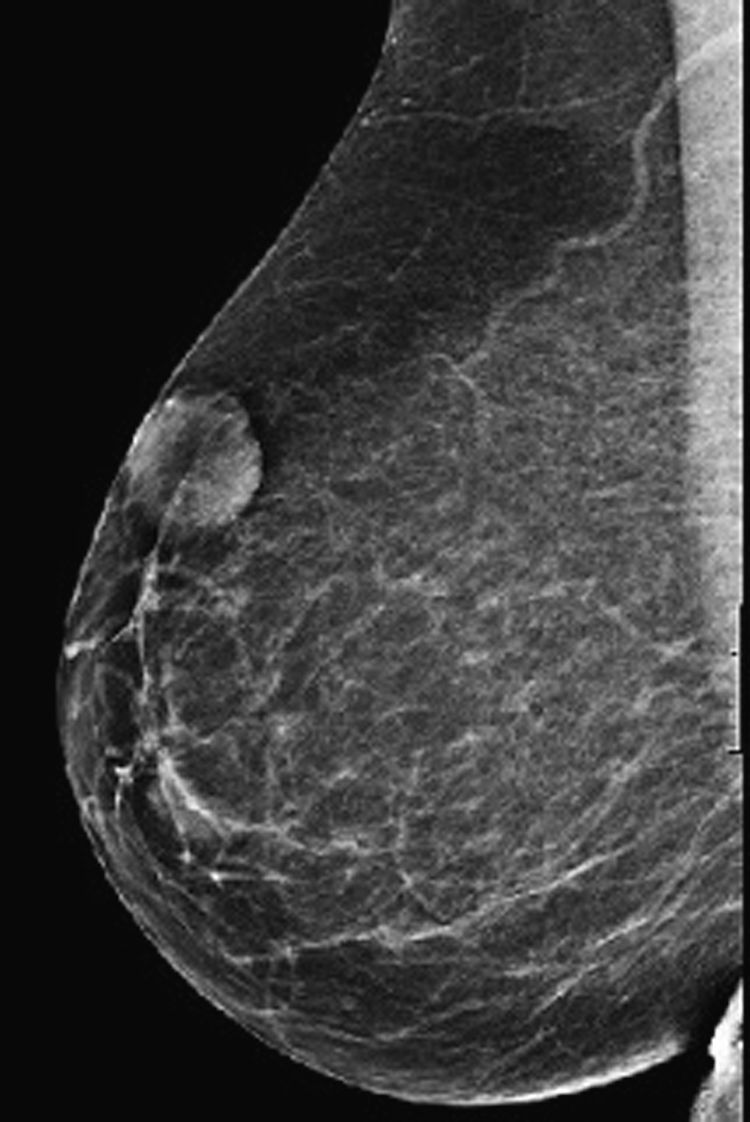
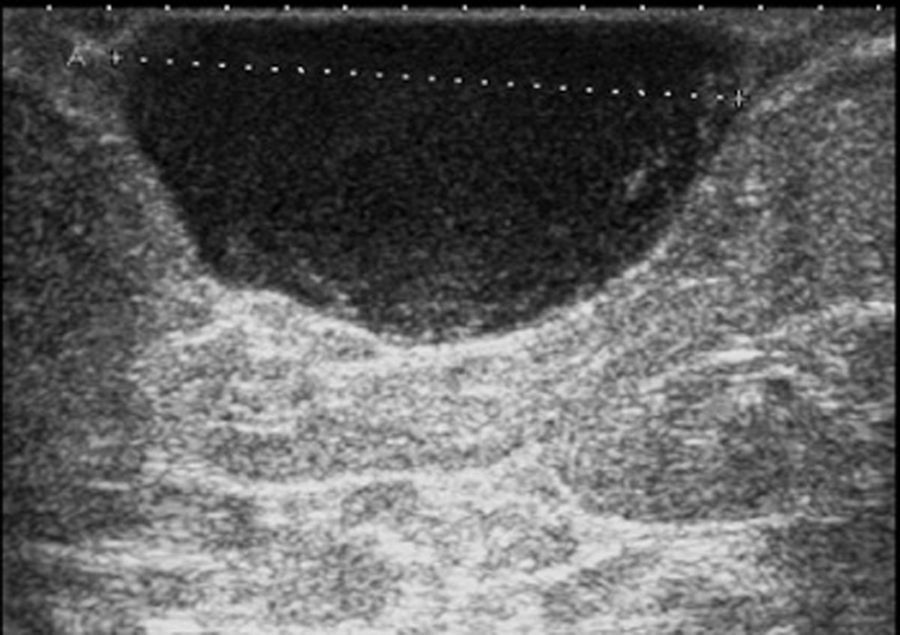
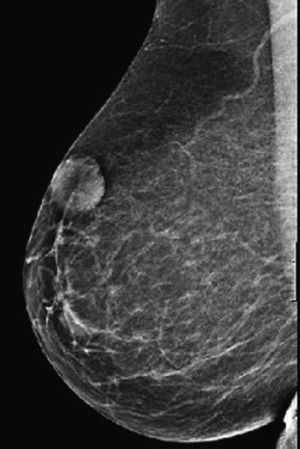
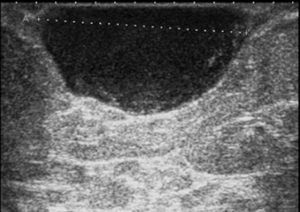
La nueva mamografía 6 meses después mostró una imagen nodular con bordes bien definidos, situada en los intercuadrantes superiores de la mama derecha, subcutánea, de 31mm (fig. 1), y una nueva ecografía visualizó la asimetría en los intercuadrantes superiores de la mama derecha con imagen nodular bien definida, de 26,3×13mm aproximadamente, dependiente de cubiertas dérmicas, hipoecogénica, sólida y muy vascularizada periféricamente, BIRADS III (fig. 2), sin adenopatías axilares.
Ante el crecimiento de la lesión ya conocida, se decidió intervención quirúrgica, realizando su extirpación. Se mostraba homogénea, móvil a la palpación, sin encontrarse adhesión a los planos profundos ni al parénquima mamario adyacente. El postoperatorio transcurrió sin incidencias, evolucionando favorablemente y siendo dada de alta hospitalaria a las 48h de la intervención.
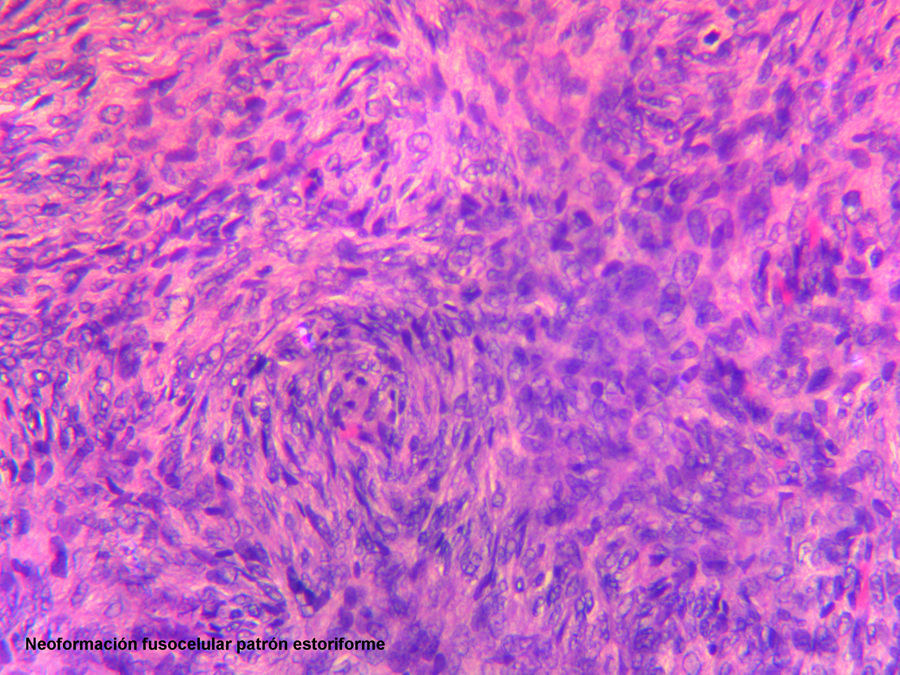
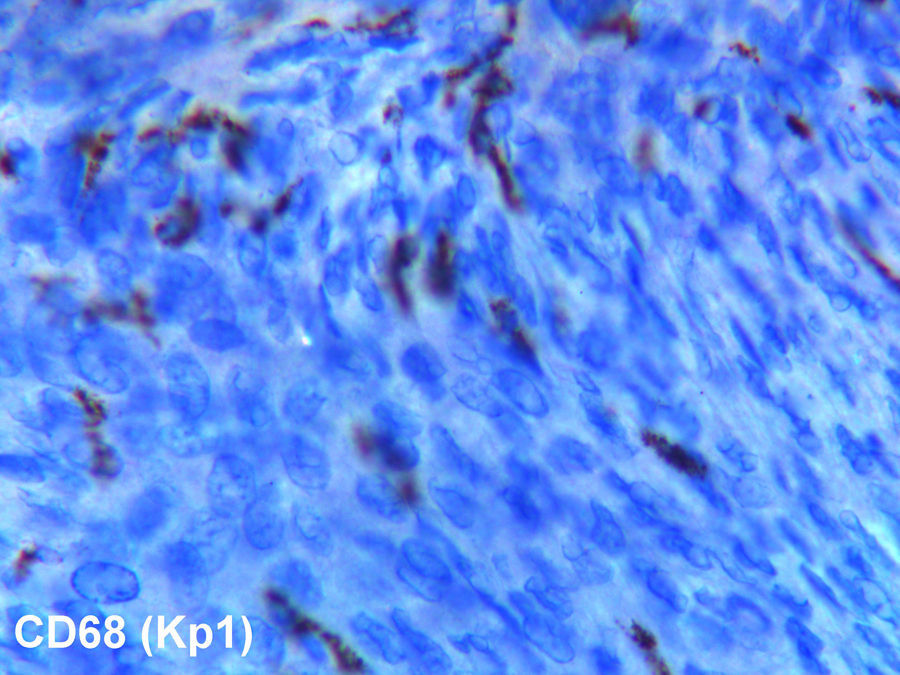
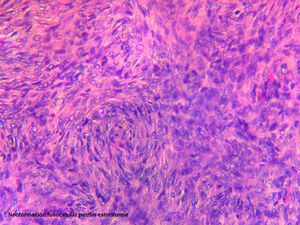
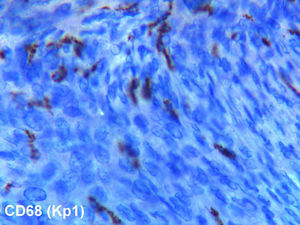
El estudio histológico definitivo fue informado como neoformación mesenquimal fusocelular con patrón estoriforme de 3cm de diámetro máximo (fig. 3), afectando al tejido celular subcutáneo, llegando al mismo margen de resección. El perfil inmunohistoquímico fue negativo para: Lu5, CK18, S100, CD34, actina, receptores de estrógenos y progesterona, y tinción muy positiva para la vimentina y CD68 (fig. 4).
Con el diagnóstico de HFM pT1aN0M0 y diferenciación celular grado 14, la paciente ingresó nuevamente para ampliación de márgenes, realizándose cuadrantectomía de mama derecha. El estudio histológico definitivo en la segunda intervención demostró márgenes libres de tumor de más de 3cm.
Siete meses tras la intervención quirúrgica, la paciente sigue revisiones por el Servicio de Oncología Médica, manteniéndose asintomática, sin signos de recidiva local ni sistémica en el momento actual.
DiscusiónIncluida dentro del grupo de los sarcomas encontramos una estirpe conocida como HFM, representando la neoplasia sarcomatosa más frecuente de los tejidos blandos en el adulto, con un alto índice mitótico y múltiples pleomorfismos1,2. Fue descrita por primera vez en 1974 por O’Brien y Stout1. Tiene su origen en células mesenquimales pluripotenciales, siendo las extremidades inferiores la localización más común (50%). En la literatura se han publicado casos aislados en retroperitoneo, vejiga, cordón espermático y mama, entre otros5,6.
La paciente que presentamos es un caso extraordinario de HFM en la glándula mamaria, ya que los sarcomas primarios de mama son entidades muy poco frecuentes, descritos por primera vez en 1828 por Chelius. Representan menos del 1% de todas las neoplasias mamarias. Al representar una entidad extremadamente rara, sus características clínicas no están bien definidas, aunque son más frecuentes en el sexo femenino entre los 40 y 60 años7,8. La clasificación de los sarcomas primarios de mama se muestra en la tabla 19.
Clasificación de los sarcomas primarios de mama
| 1. Sarcoma del estroma |
| A. Puro: fibrosarcoma, HFM, liposarcoma, condrosarcoma, rabdomiosarcoma, leimiosarcoma, hemangiosarcoma, linfangiosarcoma, sarcoma osteogénico |
| B. Mixto |
| 2. Sarcoma derivado de un cistosarcoma phyllodes |
| 3. Sarcoma de origen linfoide |
| A. Sarcoma mieloide |
| B. Linfoma |
| 4. Carcinosarcoma |
Fuente: Lattes9.
La etiología es desconocida, pero en un 0,02% de las pacientes existen antecedentes de radiación por carcinoma mamario previo8. La histogénesis también sigue siendo controvertida, existiendo diferentes patrones tumorales, de los cuales el estoriforme-pleomórfico es el más común, encontrándose en dos tercios de los casos, como en nuestra paciente10.
El HFM se caracteriza por ser una lesión profunda que puede afectar las estructuras adyacentes, superando en ocasiones los 5cm11,12. En la mama se presenta como una masa de crecimiento rápido, móvil, no adherida a planos profundos, generalmente sin alteración del complejo aréola-pezón ni cambios tróficos de la piel. Si bien suele tratarse de una tumoración indolora, según su localización y la invasión de las estructuras adyacentes puede presentar dolor, síntomas neurológicos o vasculares, entre otros13,14.
La histología se considera el método de elección para el diagnóstico del HFM, ya que proporciona el diagnóstico definitivo y ayuda en la estrategia de la resección quirúrgica. La punción-aspiración con aguja fina y la biopsia con aguja gruesa son los métodos empleados más comúnmente, si bien esta última permite obtener mayor cantidad de muestra celular15. Desde el punto de vista macroscópico el HFM es una lesión de gran tamaño, sólida, con áreas de necrosis. Microscópicamente se aprecian conjuntos de células fusocelulares desordenadas, células multinucleadas con atipias, gran número de mitosis y un estroma constituido por abundante colágeno1–3.
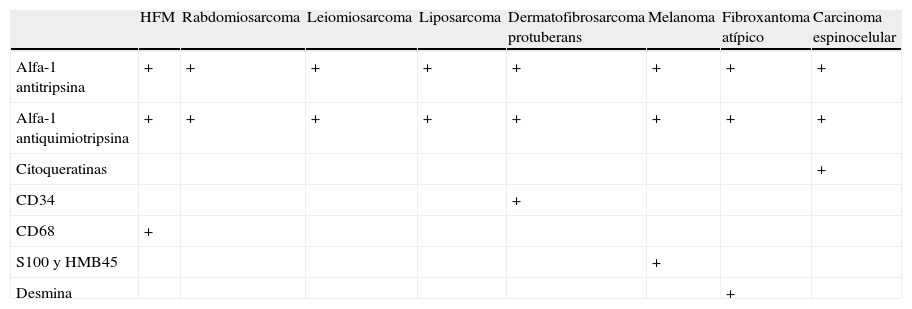
El diagnóstico diferencial ha de hacerse con otras estirpes tumorales. Para ello, la inmunohistoquímica se considera una herramienta muy útil en el diagnóstico de los tumores de partes blandas debido a su elevada heterogeneidad, aunque no sustituye a la microscopia óptica12–17. En la tabla 2 se exponen los marcadores más frecuentes con los que se realiza el diagnóstico diferencial del HFM.
Diagnóstico diferencial del histiocitoma fibroso maligno
| HFM | Rabdomiosarcoma | Leiomiosarcoma | Liposarcoma | Dermatofibrosarcoma protuberans | Melanoma | Fibroxantoma atípico | Carcinoma espinocelular | |
| Alfa-1 antitripsina | + | + | + | + | + | + | + | + |
| Alfa-1 antiquimiotripsina | + | + | + | + | + | + | + | + |
| Citoqueratinas | + | |||||||
| CD34 | + | |||||||
| CD68 | + | |||||||
| S100 y HMB45 | + | |||||||
| Desmina | + |
Ante el hallazgo de una tumoración mamaria, las primeras pruebas realizadas son la mamografía y la ecografía. Los hallazgos de estas 2 pruebas radiológicas suelen ser inespecíficos, ya que en numerosas ocasiones puede confundirse con lesiones benignas, motivo principal por el que su diagnóstico se ve retrasado18,19. Nuestra paciente fue diagnosticada de una lesión con características radiológicas que indicaban benignidad, por lo que se decidió repetir el estudio pasados unos meses. La tomografía computarizada con contraste intravenoso permite el estudio topográfico de la lesión, definiendo su extensión y relación con las estructuras adyacentes20.
El tratamiento de elección es el quirúrgico, asegurando unos márgenes de resección adecuados de más de 2cm para evitar la posibilidad de recidivas posteriores. En la mama, la resección con márgenes libres es tan eficaz como la mastectomía. La linfadenectomía no está indicada de rutina por la baja incidencia de afectación ganglionar, únicamente si existe afectación ganglionar clínica y radiológica en el momento del diagnóstico4,21–23.
El tratamiento adyuvante con radioterapia está justificado en sarcomas de alto grado para un mejor control de la recidiva local del HFM. Sin embargo, la quimioterapia adyuvante no está estandarizada, ya que no existe un régimen idóneo de fármacos, y no ha demostrado buen control local y sistémico en los sarcomas de mama. Los más usados suelen ser la ifosfamida y la adriablastina24. Nuestra paciente desarrolló un tumor de bajo grado y de extensión superficial, por lo que no se consideró necesario ningún tratamiento adyuvante25,26.
El pronóstico del HFM depende del estadio clínico, que viene determinado fundamentalmente por 3 factores: tamaño, grado de diferenciación e invasión metastásica2,27. Las recidivas locales y sistémicas son muy frecuentes debido a la agresividad de esta estirpe sarcomatosa, apareciendo fundamentalmente en la región de la cicatriz previa o en el pulmón de 7 a 20 meses después de la cirugía. La tasa de supervivencia a los 10 años oscila entre el 90, 60 y 20%, según se trate de un tumor de bajo, intermedio o alto grado, respectivamente6,28.
En conclusión, es primordial el diagnóstico diferencial de esta entidad clínica debido a la variabilidad histológica de los tumores sarcomatosos. Sus características clínicas y radiológicas pueden hacerlo pasar desapercibido, pero su comportamiento agresivo hace necesario un diagnóstico precoz, lo cual permitirá un tratamiento adecuado para lograr el aumento en la supervivencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.