La dermatomiositis es un síndrome paraneoplásico raro que se asocia al diagnóstico de diferentes tumores. El cáncer de mama es un tumor asociado de manera muy infrecuente con la dermatomiositis. Se presenta el caso de una mujer de 50 años que comenzó como una dermatomiositis y que fue diagnosticada de un cáncer de mama. El tratamiento quirúrgico del cáncer de mama supuso la desaparición de los síntomas de debilidad muscular y de las alteraciones cutáneas.
Dermatomyositis is a rare paraneoplastic syndrome associated with several malignant tumors. The association with breast cancer is much less frequent. We report a 50-year-old woman who presented with dermatomyositis and was diagnosed with breast cancer. Surgical treatment of breast cancer improved the symptoms of muscular weakness and the cutaneous manifestations of dermatomyositis.
Los síndromes paraneoplásicos son dolencias de naturaleza muy diversa que acompañan o preceden a un tumor maligno como consecuencia de la producción, por parte de este, de sustancias biológicamente activas. La polimiositis es un síndrome paraneoplásico que causa un proceso inflamatorio a nivel muscular. Cuando se acompaña de ciertas manifestaciones cutáneas características constituye la dermatomiositis. De este modo, la dermatomiositis puede presentarse como un síndrome paraneoplásico que se asocia al diagnóstico de diferentes tumores, que puede preceder a la enfermedad oncológica, cursar simultáneamente o incluso aparecer meses o años después de la misma.
La mayor parte de las veces, las dermatomiositis que aparecen como síndromes paraneoplásicos se asocian con tumores ováricos, pulmonares, pancreáticos, gástricos, colorrectales o linfomas no-Hodgkin1. La asociación con otros tumores como el cáncer de mama es menos frecuente, por lo que resulta de interés la comunicación del caso clínico de una mujer de 50 años que presentó una dermatomiositis como síndrome paraneoplásico de un cáncer de mama.
El objetivo del presente artículo es llamar la atención sobre la posible asociación entre el cáncer de mama y la dermatomiositis como síndrome paraneoplásico del tumor, así como insistir en la necesidad de buscar un cáncer oculto ante el diagnóstico de este síndrome.
Caso clínicoMujer de 50 años que consultó por clínica de lesiones eritematovioláceas, descamativas, pruriginosas, en cara, cuello, escote, manos y brazos, de 2 meses de evolución, y que no habían respondido al tratamiento con antihistamínicos y corticoides. Refería, asimismo, debilidad progresiva de la cintura escapular y pelviana, con dificultad para levantarse de la silla y subir las escaleras. En los últimos días, el cuadro se había agravado con dolores musculares generalizados.
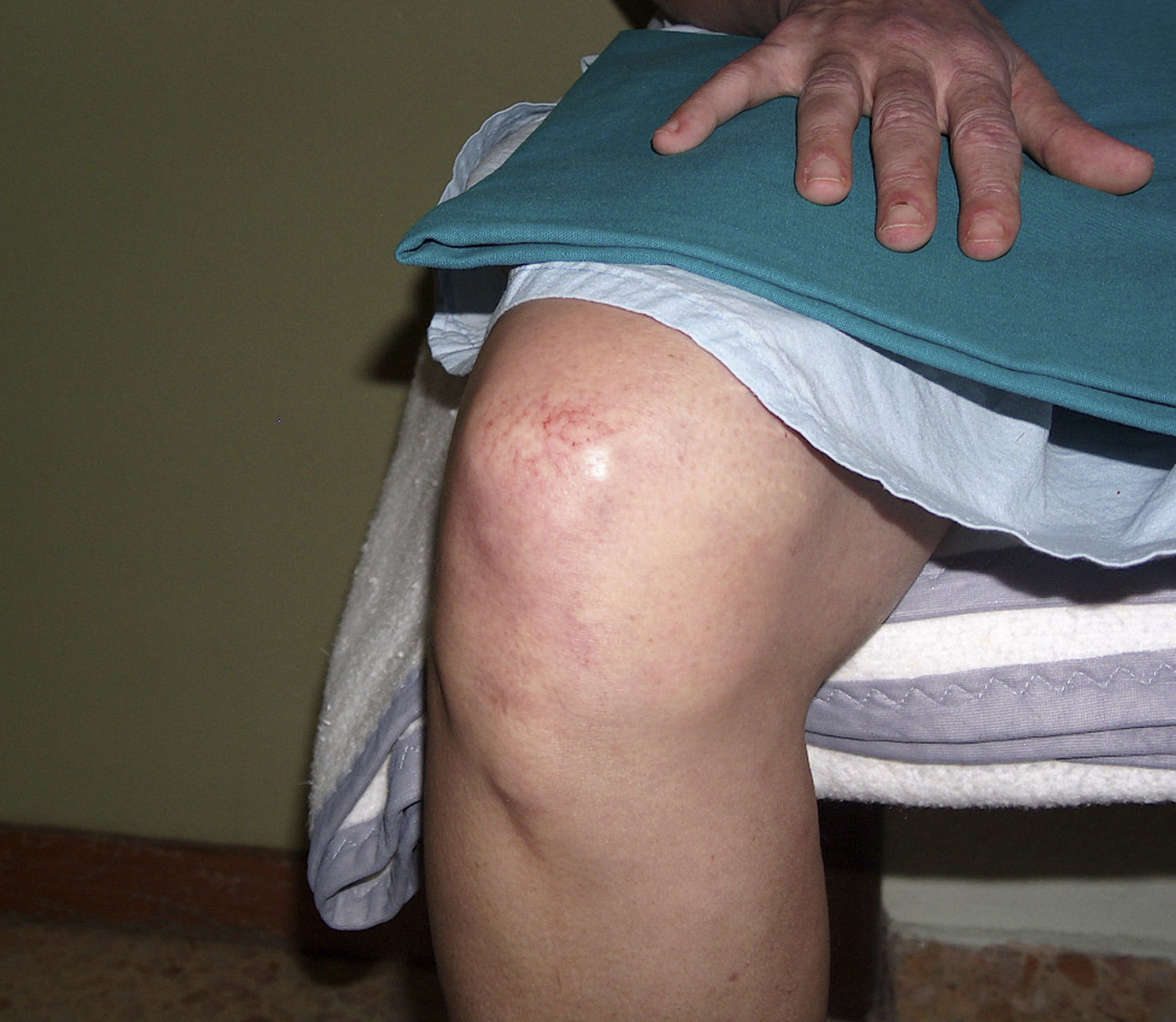
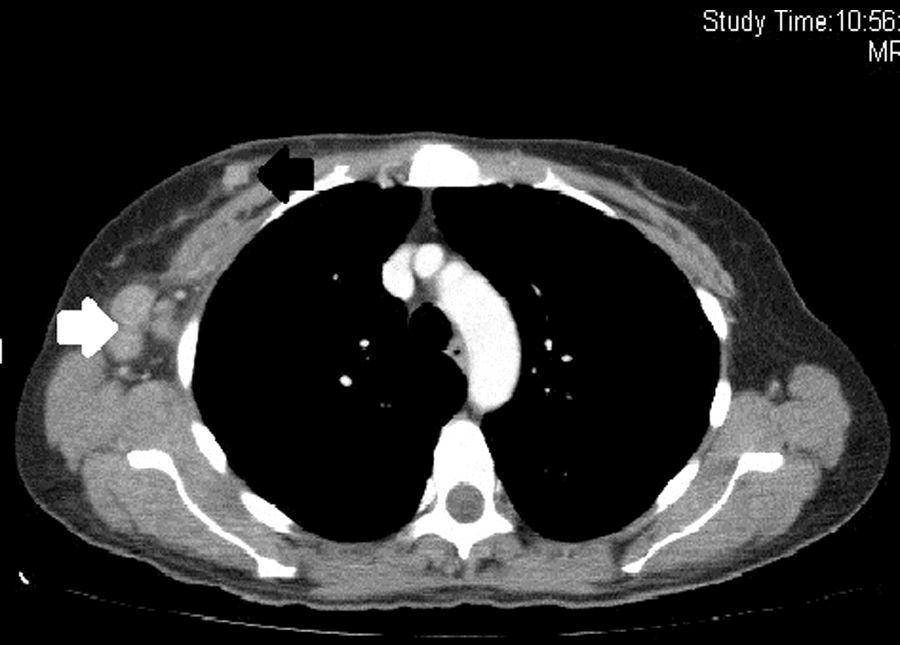
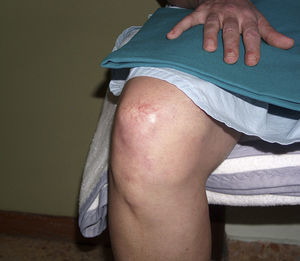
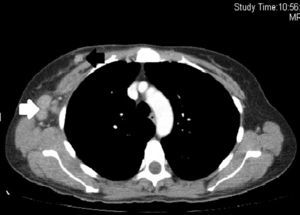
En la exploración física destacaba un exantema maculopapular que afectaba a cara, región periorbitaria (heliotropo), cuello, escote, hombros, cara extensora de los brazos, dorso de las manos (pápulas de Gottron), codo y rodillas (fig. 1). Asimismo, se detectaron múltiples adenopatías axilares derechas palpables y una tumoración con características de malignidad, de aproximadamente 3cm, localizada en la línea intercuadrántica superior de la mama derecha. Resto de territorios ganglionares, sin hallazgos significativos. Analíticamente se apreciaron los siguientes valores: perfil hepático, iones, función renal, glucemia y ácido úrico, en el rango de la normalidad. Colesterol total: 275; triglicéridos: 531; colesterol HDL: 67; CPK: 1.034; colesterol LDH: 711; AST: 79; GGT: 21; ALT: 39; fosfatasa alcalina: 62; PCR: 1,32; hierro: 93; ferritina: 172; ácido fólico: 7,53; vitamina B12: 235; proteínas totales: 7,10; albúmina: 49,5%; alfa1: 8,9%; alfa2: 11,9%; beta: 11.7%; gamma: 18%. En el estudio inmunológico destacaba: ASLO: 120; IgM: 146; IgG: 1.375; IgA: 216; IgE: 5,72; ANA positivo a título 1/80 con patrón moteado mixto, con anti-ADNn, Ro/La, histona, Sm, RNP, Scl-70, Jo 1, AMA, ASMA, LKM, reticulina, ANCA, anti-GBM: negativos. Anticuerpos antitiroglobulina: 0,1 y antimicrosomales: 20,5 (negativos); C3/C4: 112/30 (normal). Entre los marcadores tumorales, CEA: 1,6; AFP: 0,5; CA 125: 15,9; CA 15.3: 44,7; CA 19.9: 16,8; beta-HCG: 0,52. El electromiograma demostró datos sugerentes de patrón miopático de distribución proximal, con mínimos signos de actividad y cambios de reinervación en evolución. No existían datos de neuropatía en evolución. En la tomografía computarizada (TC) cervicotoracoabdominal se apreciaba un nódulo hiperdenso de 20mm en la línea intercuadrántica superior de la mama derecha, acompañado de múltiples adenopatías de aspecto patológico en axila ipsilateral, la mayor de ellas de 37×22mm (fig. 2). El resto del examen no mostró alteraciones. En el estudio mamográfico y ecográfico mamario se confirmó la presencia de una asimetría nodular irregular de nueva aparición, ecográficamente hipoecoica, con características de malignidad. La punción con aguja gruesa de la lesión mamaria y de una adenopatía axilar confirmó la presencia de un carcinoma ductal infiltrante con afectación axilar. Receptores estrogénicos negativos, receptores progestágenos negativos, Her2/neu negativo, Ki67 del 70%. La PET-TC realizada no demostró ninguna actividad patológica externa a la tumoración mamaria.
Ante el diagnóstico de dermatomiositis asociada a carcinoma de mama triple negativo, y ante la contraindicación relativa para la administración de radioterapia por la dermatomiositis, se propuso mastectomía radical modificada, que se realizó sin complicaciones. El postoperatorio transcurrió sin incidencias, presentando mejoría de la debilidad muscular a las 48h de la intervención. La dosis de corticoides pudo reducirse de manera progresiva hasta suprimirlos definitivamente. El estudio anatomopatológico confirmó que se trataba de un carcinoma ductal infiltrante de 1,6×1cm de diámetro, con grado nuclear 3 sobre 3 y con metástasis axilares en 15 de 30 ganglios analizados. Actualmente la paciente se encuentra en el segundo ciclo de quimioterapia secuencial con antraciclinas y taxanos (FEC-100 en 4 ciclos seguida de docetaxel en 4 ciclos).
DiscusiónLa asociación entre las diferentes miopatías –entre ellas la dermatomiositis– y algunas neoplasias malignas es conocida desde hace más de 100 años, siendo Kankeleit el primero que comunicó la asociación específica entre un cáncer de mama y una dermatomiositis en 19162. Actualmente se sabe que existe una importante relación entre la dermatomiositis y un incremento significativo en el riesgo de neoplasia maligna, pudiendo llegar incluso al 60% de los casos en algunas series3. En un estudio poblacional llevado a cabo en Suecia, Dinamarca y Finlandia, Hill et al. encontraron 198 cánceres en un total de 618 pacientes con dermatomiositis. En su serie, los casos más frecuentes estaban asociados a neoplasias ováricas, pulmonares, pancreáticas, gástricas, colorrectales o linfomas no-Hodgkin, siendo las neoplasias mamarias una causa infrecuente1. Sin embargo, otras series han demostrado mayor frecuencia de cánceres de mama en pacientes con dermatomiositis. Por ejemplo, Lee et al. encontraron que el cáncer de mama, el de estómago y el nasofaríngeo eran más frecuentes en una población coreana4, así como Mebazaa et al. en una población de Túnez5. En 1992, en un gran estudio poblacional sobre 788 pacientes con dermatomiositis y polimiositis, se determinó una tasa de cáncer de mama durante o después del diagnóstico de dermatomiositis del 2,04% (8 de 392 pacientes con dermatomiositis)6. Es posible que existan, por tanto, diferencias poblacionales en cuanto a la frecuencia de manifestación de este síndrome paraneoplásico, quizá atribuibles a la diferente incidencia de los distintos tipos de cáncer por motivos geográficos, temporales con el paso de los años, modificaciones terapéuticas, factores genéticos, ambientales u otras causas todavía desconocidas.
No obstante, a pesar de esta conocida asociación entre dermatomiositis y cáncer, la etiología y patogénesis de esta manifestación paraneoplásica no son bien conocidas. Se han propuesto diferentes alteraciones inmunitarias, entre las que destacan alteraciones del complejo inmunitario, del sistema del complemento, de la inmunidad celular, alteraciones del tipo HLA, la presencia de autoanticuerpos o incluso enfermedades infecciosas, pero los datos no han sido todavía concluyentes7,8.
En cualquier caso, lo que se desprende de todos los trabajos realizados es que la asociación entre la dermatomiositis y las diferentes neoplasias malignas es fuerte, por lo que, ante el diagnóstico de una dermatomiositis, es de vital importancia hacer un diagnóstico de sospecha de una neoplasia subyacente. Esto sería especialmente importante en pacientes con una mayor edad en el momento del diagnóstico de la dermatomiositis, ya que esta mayor edad parece ser un factor de riesgo independientemente asociado al desarrollo de una neoplasia9,10. Además, un diagnóstico tardío del cáncer condiciona, en muchas ocasiones, la imposibilidad de tratarlo quirúrgicamente11, ensombreciendo así el pronóstico. Aunque no existe acuerdo sobre las exploraciones necesarias en estos casos, parece claro que un detallado examen físico, que incluya, por supuesto, la exploración mamaria, debe ser obligatorio. En nuestro caso, por ejemplo, la palpación de adenopatías axilares patológicas y de una tumoración sospechosa de malignidad condujo al diagnóstico inicial de neoplasia de mama, que se confirmó posteriormente.
En general, se ha comunicado que las pacientes que comienzan con un síndrome paraneoplásico presentarían un peor pronóstico que el resto de las mujeres con cáncer de mama. Sin embargo, cabe mencionar que el diagnóstico de la neoplasia mamaria suele hacerse, como en nuestro caso, en estadios avanzados7, lo que podría justificar el peor pronóstico de las pacientes que comienzan con dermatomiositis. En cuanto al tratamiento del cáncer de mama asociado a dermatomiositis, no existen ensayos clínicos con la suficiente evidencia científica para decantarse por uno u otro tratamiento, y las opciones terapéuticas han sido diversas, desde mastectomías radicales (como en nuestro caso), a cirugías conservadoras de mama o a tratamientos no quirúrgicos, como quimioterapia o radioterapia. Es posible, aunque no ha sido demostrado y no puede establecerse aquí con seguridad, que el tratamiento en estos casos deba ser semejante al de mujeres con cáncer de mama en similares estadios evolutivos. Lo que sí se ha confirmado es que con la cirugía exerética, al eliminar el potencial foco que causa las manifestaciones miocutáneas, esta sintomatología suele mejorar7, como ocurrió en nuestra paciente. De hecho, en un importante porcentaje de pacientes puede suprimirse la administración de corticoides de forma precoz tras la cirugía.
En resumen, la dermatomiositis puede ser un síndrome paraneoplásico asociado al cáncer de mama, por lo que esta neoplasia debería ser descartada de manera rutinaria ante el diagnóstico de una dermatomiositis. Según nuestra experiencia, el tratamiento quirúrgico del tumor primario mejora la sintomatología debida a la dermatomiositis.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.