Evaluar los resultados iniciales del registro de tumores esófago-gástricos desarrollado conjuntamente por la Sociedad Valenciana de Cirugía y la Consellería de Sanitat de la Comunidad Valenciana.
MétodosParticiparon 14 de los 24 hospitales públicos de la Comunidad Valenciana. Se evaluaron todos los pacientes con diagnóstico de carcinoma de esófago y de estómago operados desde enero 2013 hasta diciembre 2014. Se analizaron variables demográficas, clínicas e histopatológicas.
ResultadosSe incluyeron 434 pacientes, 120 con carcinoma de esófago y 314 con carcinoma gástrico. Solo en 2 centros se operaron a más de 10 pacientes con cáncer de esófago/año. La esofaguectomía transtorácica fue el abordaje más frecuente (84,2%) en los tumores de localización esofágica. En el 50,9% de los carcinomas de la unión esófago-gástrica (UEG) se realizó una gastrectomía total. La mortalidad postoperatoria a los 30 y 90 días fue del 8 y 11,6% en el carcinoma de esófago y del 5,9 y 8,6% en el carcinoma gástrico.
Antes de la cirugía, los tumores esofágicos del tercio medio fueron tratados mayoritariamente (76,5%) con quimiorradioterapia. Por el contrario, los de tercio inferior y los de la UEG fueron tratados preferentemente solo con quimioterapia (45,5 y 53,4%). El 73,6% de los pacientes con carcinoma gástrico no recibió tratamiento neoadyuvante. La mitad de los pacientes con carcinoma esofágico o gástrico no recibió ningún tratamiento adyuvante.
ConclusionesEste registro muestra que en la Comunidad Valenciana, la mitad de los pacientes con cáncer de esófago son operados en hospitales con una casuística menor de 10 casos/año. Asimismo, ha detectado posibilidades de mejora relevantes en indicadores de resultado de los carcinomas esófago-gástricos.
To evaluate the initial results of the oesophagogastric cancer registry developed for the Sociedad Valenciana de Cirugía and the Health Department of the Comunidad Valenciana (Spain).
MethodsFourteen of the 24 public hospitals belonging to the Comunidad Valenciana participated. All patients with diagnosis of oesophageal or gastric carcinomas operated from January 2013 to December 2014 were evaluated. Demographic, clinical and pathological data were analysed.
ResultsFour hundred and thirty-four patients (120 oesophageal carcinomas and 314 gastric carcinomas) were included. Only two hospitals operated more than 10 patients with oesophageal cancer per year. Transthoracic oesophaguectomy was the most frequent approach (84.2%) in tumours localized within the oesophagus. A total gastrectomy was performed in 50.9% patients with gastroesophageal junction (GOJ) carcinomas. Postoperative 30-day and 90-day mortality were 8% and 11.6% in oesophageal carcinoma and 5.9 and 8.6% in gastric carcinoma.
Before surgery, middle oesophagus carcinomas were treated mostly (76,5%) with chemoradiotherapy. On the contrary, lower oesophagus and GOJ carcinomas were treated preferably with chemotherapy alone (45.5 and 53.4%). Any neoadjuvant treatment was administered to 73.6% of gastric cancer patients. Half patients with oesophageal carcinoma or gastric carcinoma received no adjuvant treatment.
ConclusionsThis registry revealed that half patients with oesophageal cancer were operated in hospitals with less than 10 cases per year at the Comunidad Valenciana. Also, it detected capacity improvement for some clinical outcomes of oesophageal and gastric carcinomas.
Según los datos del estudio EUROCARE-5, la supervivencia a largo plazo de los pacientes europeos con carcinoma de esófago y de estómago a los 5 años no supera el 15 y el 30%, respectivamente, detectándose una variabilidad importante entre los diferentes países y regiones de Europa1.
El tratamiento curativo del carcinoma del esófago y del estómago continúa basándose en la cirugía R0, pero hay mucha variabilidad tanto en la preferencia de los abordajes quirúrgicos en el carcinoma esofágico, transhiatal o transtorácico, como en la administración de tratamientos complementarios en el carcinoma de estómago. Mientras que la quimiorradioterapia está demostrando ser efectiva administrada de forma neoadyuvante en los carcinomas del esófago y de la unión esófago-gástrica (UEG)2,3, o incluso de forma única en los carcinomas escamosos4, el beneficio de los tratamientos adyuvantes5,6 o perioperatorios7 en el carcinoma gástrico parece menor, si bien están recomendados en la guía de práctica clínica de la ESMO para los estadios IB o superior8.
La mortalidad postoperatoria de estas 2 enfermedades también está sujeta a una importante variabilidad, según se recoge en distintos registros europeos en los que se constata su disminución tras la esofaguectomía, pero con una mortalidad postoperatoria superior al 5% tras la gastrectomía en varios países de Europa occidental9,10. Los rangos de morbilidad global postoperatoria de ambas enfermedades referidos en la literatura son muy amplios y dependen en gran medida de la exhaustividad en la recogida de las complicaciones, lo que ha llevado a la propuesta de una estandarización11.
La variabilidad en los indicadores de resultado de parámetros clínicos relevantes, hace que no estén definidos unos estándares de calidad en el tratamiento de los carcinomas de esófago y del estómago. El objetivo de nuestro estudio fue conocer los resultados demográficos, clínicos e histopatológicos de los carcinomas del esófago y del estómago en los hospitales públicos de Comunidad Valenciana, a través de un registro creado recientemente y desarrollado conjuntamente por la Sociedad Valenciana de Cirugía (SVC) y la Consellería de Sanitat de la Comunidad Valenciana.
MétodosParticiparon en el estudio 14 de los 24 hospitales de la red pública de la Comunidad Valenciana (España). Se incluyeron todos los pacientes con diagnóstico de carcinoma de esófago, de la UEG o de estómago que fueron propuestos para tratamiento quirúrgico con intención curativa desde enero de 2013 hasta diciembre de 2014. Los datos de los pacientes fueron introducidos en un formulario telemático dentro de la plataforma NEOS del Sistema de Información sobre Cáncer (SIC) de la Comunidad Valenciana. Este sistema de información permite el cumplimiento de la ley de protección de datos, facilita la participación de los centros y el seguimiento por parte de los investigadores. Una vez introducidos los datos de los pacientes de los hospitales participantes en el SIC, se verificó que se hubieran incluido todos los casos susceptibles de ser evaluados como control de calidad. A lo largo del período de la génesis del formulario y durante la introducción de los datos se realizaron varias reuniones conjuntas entre miembros de la SVC, del SIC y del Plan Oncológico de la Comunidad Valenciana (POCV).
El formulario contiene 37 variables agrupadas en los siguientes 5 apartados: Estudio y tratamiento preoperatorio, Cirugía, Anatomía Patológica, Postoperatorio y Seguimiento. De ellas, en este estudio se analizaron las siguientes variables clínicas: edad, sexo, clasificación de la American Society of Anesthesiologists (ASA), procedimientos diagnósticos y de estadificación (endoscopia, ecoendoscopia, tomografía axial computarizada [TAC], tomografía emisora de positrones [PET], laparoscopia estadificadora), localización tumoral, tratamiento neoadyuvante, resecabilidad, tipo de esofaguectomía, tipo de gastrectomía, complicaciones postoperatorias médicas (pulmonares: distress, neumonía, derrame pleural que precisó drenaje y atelectasia que precisó broncoscopia y cardíacas: arritmia que precisó tratamiento, insuficiencia cardíaca y aparición o descompensación de cardiopatía isquémica) y quirúrgicas (fístula, hemorragia, quilotórax, reintervención, otras), mortalidad dentro de los primeros 30 días del postoperatorio, mortalidad a los 90 días del postoperatorio y tratamiento adyuvante. No se analizaron las variables recidiva y supervivencia a largo plazo al no disponer de un tiempo de seguimiento suficiente. Las variables histopatológicas analizadas incluyeron la invasión tumoral (pT), la invasión ganglionar (pN), el número de ganglios analizados, y la radicalidad de la resección alcanzada (R0, R1, R2). Los tumores fueron estadificados siguiendo la clasificación patológica TNM de la Unión Internacional Contra el Cáncer (UICC) en su 7.ª edición12. De acuerdo con esta clasificación, los carcinomas de la UEG se consideraron carcinomas esofágicos.
El análisis estadístico se llevó a cabo con el programa SPSS® v20. Los valores se describieron como frecuencias y porcentajes, con la mediana y el rango intercuartil (como expresión de los valores más representativos de la distribución) o con la media y la desviación estándar, según el tipo de variable. Para analizar la asociación entre variables cualitativas se utilizó la prueba de Chi-cuadrado; para las variables de escala se utilizó la prueba de Mann-Whitney, el coeficiente de correlación de Spearman y la prueba de la mediana. Como prueba multivariante se utilizó la regresión logística. Se aceptó como nivel de significación estadística un valor de p<0,05.
ResultadosDemografíaDurante el período de inclusión se analizaron 434 pacientes, 120 con carcinoma de esófago y 314 con carcinoma gástrico. Las diferentes localizaciones se detallan en las tablas 1 y 2. La mayoría de los carcinomas de esófago se localizaron en la UEG (48,3%) y en el tercio distal (36,7%). En los carcinomas gástricos la localización más frecuente fue el 1/3 distal (52,2%).
Características y tratamiento de los carcinomas de esófago y de la unión esófago-gástrica
| N=120 | |
|---|---|
| Edada | 62,7 (±10,6) |
| Sexo | |
| Varón | 97 (80,8%) |
| Mujer | 23 (19,2%) |
| ASA≥3 | 43 (35,8%) |
| Localización | |
| Tercio superior | 1 (0,8%) |
| Tercio medio | 17 (14,2%) |
| Tercio inferior | 44 (36,7%) |
| Unión esófago-gástrica | 58 (48,3%) |
| Resección | |
| Sí | 112 (93,3%) |
| No | 8 (6,7%) |
| Categoría del hospital por resecciones anuales | |
| 1-5 | 37 (33%) |
| 6-10 | 19 (17%) |
| >10 | 56 (50%) |
| Radicalidad | |
| R0 | 102 (91,1%) |
| R1 | 4 (3,6%) |
| R2 | 6 (5,4%) |
| Técnica quirúrgica | |
| Esofaguectomía transtorácica | 70 (62,5%) |
| Esofaguectomía transhiatal | 12 (10,7%) |
| Gastrectomía total | 28 (25%) |
| Otra | 2 (1,7%) |
| Neoadyuvancia | |
| No | 33 (27,5%) |
| Quimioterapia | 54 (45%) |
| Quimiorradioterapia | 30 (25%) |
| Desconocido | 3 (2,5%) |
| Adyuvanciab | |
| No | 54 (52,9%) |
| Quimioterapia | 35 (34,3%) |
| Quimiorradioterapia | 10 (9,8%) |
| Desconocido | 3 (2,9%) |
| pT | |
| pT0 | 11 (9,8%) |
| pT1 | 22 (19,6%) |
| pT2 | 32 (28,6%) |
| pT3 | 31 (27,7%) |
| pT4a | 10 (8,9%) |
| pT4b | 6 (5,4%) |
| pN | |
| pN0 | 54 (48,2%) |
| pN1 | 24 (21,4%) |
| pN2 | 14 (12,5%) |
| pN3a | 19 (17%) |
| Ganglios analizadosa | 18,8 (±10,5) |
| pM | |
| pM1 | 12 (10,7%) |
Características y tratamiento de los carcinomas de estómago
| N=314 | |
|---|---|
| Edada | 71 (±12,2) |
| Sexo | |
| Varón | 194 (61,8%) |
| Mujer | 120 (38,2%) |
| ASA≥3 | 161 (51,3%) |
| Localización | |
| Fundus | 18 (5,7%) |
| Cuerpo | 132 (42%) |
| Antro-pilórica | 164 (52,2%) |
| Resección | |
| Sí | 290 (92,4%) |
| No | 24 (7,6%) |
| Categoría del hospital por resecciones anuales | |
| 1-10 | 63 (21,7%) |
| 11-15 | 165 (56,9%) |
| >15 | 62 (21,4%) |
| Radicalidad | |
| R0 | 243 (83,8%) |
| R1 | 30 (10,3%) |
| R2 | 17 (5,9%) |
| Técnica quirúrgica | |
| Gastrectomía subtotal | 147 (50,7%) |
| Gastrectomía total | 136 (46,9%) |
| Otra | 7 (2,4%) |
| Linfadenectomía | |
| D0 | 3 (1%) |
| D1 | 76 (26,2%) |
| D1+ | 211 (72,8%) |
| Neoadyuvancia | |
| No | 231 (73,6%) |
| Quimioterapia | 68 (21,7%) |
| Quimiorradioterapia | 1 (0,3%) |
| Desconocido | 14 (4,5%) |
| Adyuvanciab | |
| No | 120 (49,4%) |
| Quimioterapia | 80 (32,9%) |
| Quimiorradioterapia | 30 (12,3%) |
| Desconocido | 13 (5,3%) |
| pT | |
| pT0 | 3 (1%) |
| pT1 | 42 (14,5%) |
| pT2 | 50 (17,2%) |
| pT3 | 95 (32,8%) |
| pT4a | 81 (27,9%) |
| pT4b | 19 (6,6%) |
| pN | |
| pN0 | 107 (36,9%) |
| pN1 | 57 (19,7%) |
| pN2 | 46 (15,9%) |
| pN3a | 57 (19,7%) |
| pN3b | 22 (7,6%) |
| Ganglios analizadosa | 20,3 (±11,5) |
| pM | 30 (10,3%) |
La mediana y rango intercuartil de edad fue 63 (55-70) años en los carcinomas del esófago y 74 (64-81) años en los carcinomas gástricos (p<0,001). El 72,5% de los pacientes con carcinoma del esófago y el 39,2% con carcinoma gástrico tenían menos de 70 años. La prevalencia de varones fue mayor en los carcinomas de esófago (81%) que en los gástricos (62%).
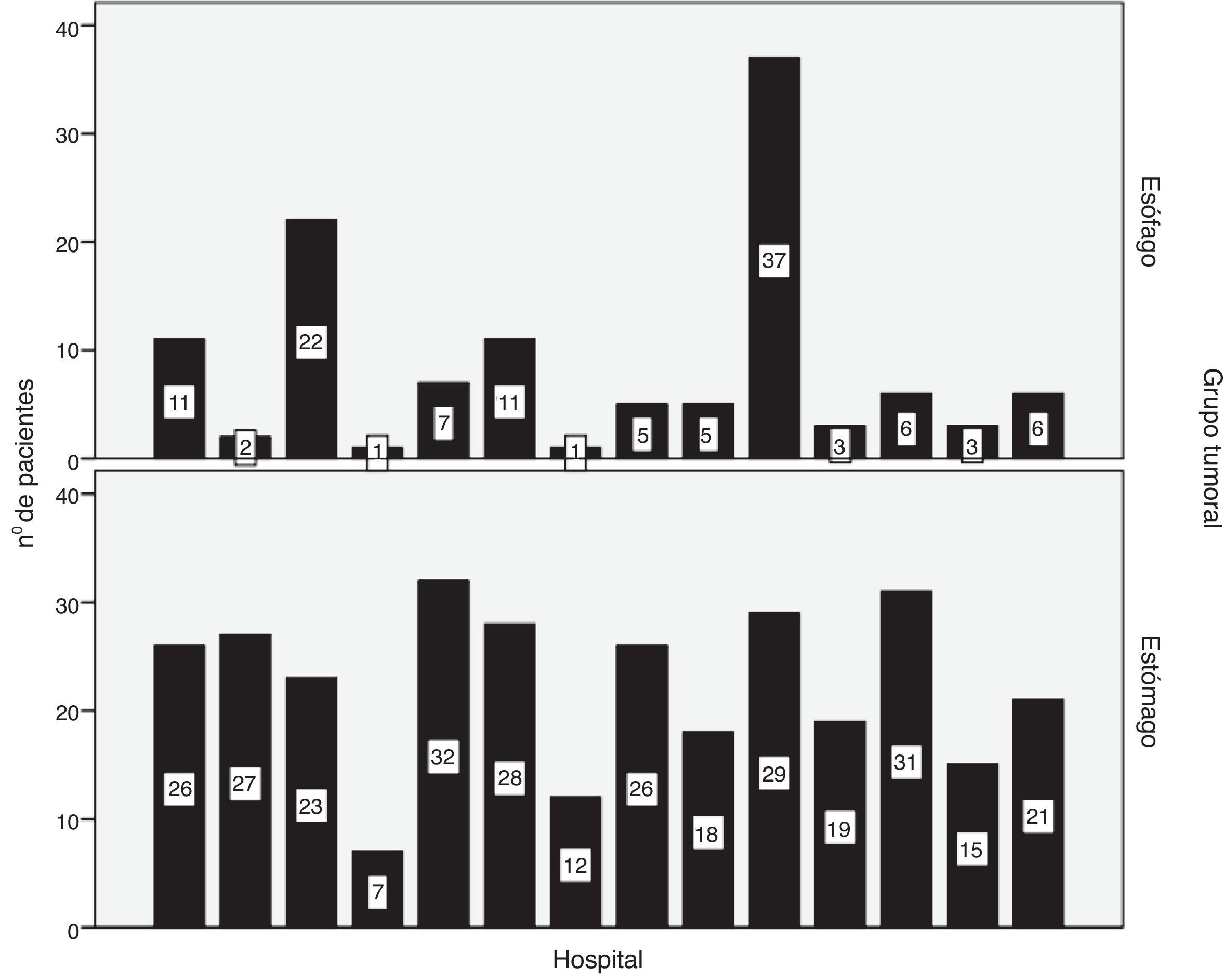
La distribución por hospitales del número de pacientes con carcinoma de esófago y de estómago operados se muestra en la figura 1. El 50,8% de los pacientes con cáncer de esófago fueron tratados en hospitales con una casuística menor de 10 casos al año. Solo 2 centros trataron quirúrgicamente a más de 10 pacientes con cáncer de esófago al año (fig. 1). El número de pacientes con carcinomas de esófago y de estómago resecados por hospitales categorizados según casuística anual se muestra en las tablas 1 y 2.
Estudio y tratamiento preoperatorioLa clasificación ASA de los pacientes con carcinoma gástrico fue superior a la de los pacientes con carcinoma esofágico (p=0,007).
El diagnóstico y la estadificación clínica de los carcinomas de esófago y de estómago se realizó casi siempre mediante endoscopia digestiva alta (100 y 99%) y TAC (98,3 y 98,7%). La ecoendoscopia y la PET se realizaron más frecuentemente en los carcinomas de esófago (56,7 y 36,7%) que en los gástricos (19,4 y 2,5%). La laparoscopia estadificadora se realizó en una minoría de pacientes tanto con carcinoma de esófago (3,3%) como de estómago (6,7%).
El 27,5% de los pacientes con carcinomas de esófago no recibió ningún tipo de tratamiento neoadyuvante. El 76,5% de los tumores localizados en el tercio medio siguieron un esquema con quimiorradioterapia, mientras que los de tercio inferior y los de la UEG siguieron preferentemente un esquema de quimioterapia (45,5 y 53,4%) o ningún tipo de tratamiento neoadyuvante (29,5 y 32,8%). Por el contrario, el 73,6% de los pacientes con carcinoma gástrico no recibió ningún tipo de neoadyuvancia. El detalle de los tratamientos neoadyuvantes administrados se muestra en las tablas 1 y 2.
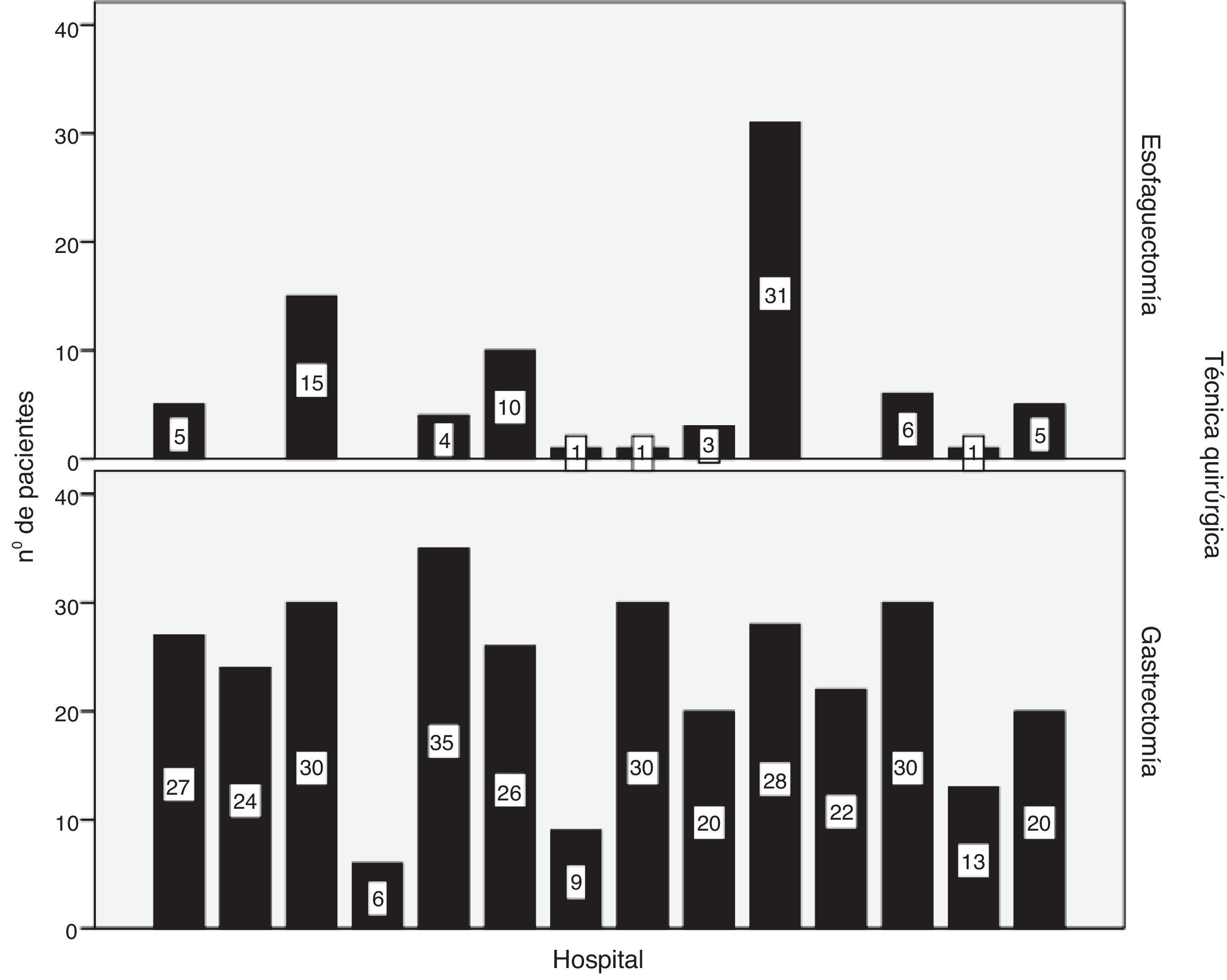
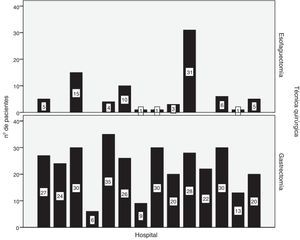
CirugíaSe realizó la resección en el 93,3% de los pacientes con carcinomas de esófago y en el 92,4% de los pacientes con carcinoma gástrico. Se consiguió una resección R0 en el 91,1 y el 83,8%, respectivamente. La distribución por hospitales del número de esofaguectomías y gastrectomías realizadas se muestra en la figura 2.
La esofaguectomía transtorácica fue el abordaje más frecuente (84,2%) en los carcinomas de tercio medio e inferior de esófago. En el 50,9% de los tumores de la UEG se realizó una gastrectomía total.
En los carcinomas gástricos la gastrectomía subtotal y total se realizaron en porcentajes similares (50,7 y 46,9%). Se realizó una linfadenectomía D1+ o superior en el 72,8% de los casos. Una mayor edad de los pacientes y una mayor extensión de la linfadenectomía se correlacionaron negativamente con una intensidad moderada (Rho de Spearman:−0,20; p<0,001), de manera que la linfadenectomía D1+ o superior se realizó preferentemente en pacientes más jóvenes (mediana de edad: 69 años) en contraposición con la linfadenectomía D1 (mediana de edad: 74 años), así como con la linfadenectomía D0 (mediana de edad: 82 años) (prueba de la mediana: p=0,004).
Anatomía patológicaLa clasificación pT y pN de los carcinomas de esófago y de estómago se detalla en las tablas 1 y 2.
En los carcinomas de esófago la prevalencia de pT3/pT4 fue del 42%. La mediana de ganglios analizados por paciente fue 17 (rango intercuartil: 11-25). Solo se analizaron menos de 10 ganglios en el 16,2% de los pacientes. La prevalencia de tumores con ganglios positivos fue del 50,9%.
En los carcinomas gástricos la prevalencia de pT3/pT4 fue del 67,2%. La mediana de ganglios analizados por paciente fue 18 (rango intercuartil: 12-25). En el 60% se analizaron 16 o más ganglios y solo se analizaron menos de 10 ganglios en el 13,7% de los pacientes. Se detectaron ganglios positivos en el 62,8% de los casos.
PostoperatorioSe reportaron complicaciones médicas en el postoperatorio de 34 (30,4%) de los pacientes resecados con carcinoma de esófago y en 69 (24%) con carcinoma gástrico. Aparecieron complicaciones cardíacas o respiratorias en 3 (2,7%) y 28 (25%) pacientes con carcinoma de esófago y en 20 (6,9%) y 41 (14,1%) pacientes con carcinoma gástrico.
Con relación a las complicaciones quirúrgicas, estas aparecieron en 38 (34,5%) pacientes con carcinomas de esófago y en 85 (29,4%) pacientes con carcinoma gástrico. Nueve (8%) pacientes con carcinoma de esófago y 25 (8,6%) pacientes con carcinoma de estómago precisaron reintervención quirúrgica. Veintiún (18,8%) pacientes con carcinoma de esófago y 40 (13,8%) pacientes con carcinoma de estómago desarrollaron fístula.
La mortalidad postoperatoria a los 30 y 90 días de los pacientes con carcinoma de esófago a los que se les realizó una resección fue del 8 y del 11,6%. Seis de los 13 (46%) pacientes que fueron éxitus a los 90 días habían sido intervenidos en hospitales con una casuística menor de 5 casos al año. Los pacientes con tumores localizados en la UEG tuvieron la mayor mortalidad postoperatoria a los 90 días (15,5%). La mortalidad postoperatoria a los 30 y 90 días de los pacientes con carcinoma gástrico resecados fue del 5,9 y 8,6%. Diecisiete de los 25 (68%) pacientes que fueron éxitus a los 90 días habían sido intervenidos en hospitales con casuística entre 11-15 casos al año.
Si se consideró solo el procedimiento quirúrgico independientemente de la localización tumoral, la mortalidad a los 90 días tras esofaguectomía y gastrectomía fue del 7,3 y 10%, respectivamente.
En los carcinomas de esófago un 25% de las complicaciones respiratorias y un 19% de las fístulas digestivas estuvieron relacionadas con el éxitus. En los carcinomas gástricos un 36,6% de las complicaciones respiratorias y un 35% de las fístulas digestivas estuvieron relacionadas con el éxitus.
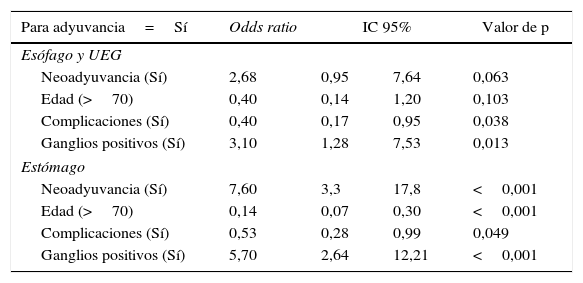
La mitad de los pacientes tanto con carcinoma esofágico (52,9%) como con carcinoma gástrico (49,4%) no recibió ningún tipo de tratamiento adyuvante. El esquema de los tratamientos adyuvantes administrados se muestra en las tablas 1 y 2. Tras el análisis de regresión logística, en el carcinoma gástrico la administración previa de quimioterapia neoadyuvante fue el mayor condicionante para la administración de quimioterapia adyuvante. El siguiente factor de mayor peso en la decisión de administrar adyuvancia fue la presencia de ganglios positivos (tabla 3). También existió una asociación significativa entre no administrar tratamiento adyuvante con la presencia de complicaciones postoperatorias y una mayor edad (tabla 3). En el carcinoma de esófago, los factores más condicionantes para la administración de adyuvancia fueron la presencia de ganglios positivos y la no existencia de complicaciones postoperatorias. La administración de neoadyuvancia y una edad >70 años solo mostraron una tendencia a la asociación con la adyuvancia (tabla 3).
Regresión logística. Administración de tratamiento adyuvante tras resección quirúrgica R0
| Para adyuvancia=Sí | Odds ratio | IC 95% | Valor de p | |
|---|---|---|---|---|
| Esófago y UEG | ||||
| Neoadyuvancia (Sí) | 2,68 | 0,95 | 7,64 | 0,063 |
| Edad (>70) | 0,40 | 0,14 | 1,20 | 0,103 |
| Complicaciones (Sí) | 0,40 | 0,17 | 0,95 | 0,038 |
| Ganglios positivos (Sí) | 3,10 | 1,28 | 7,53 | 0,013 |
| Estómago | ||||
| Neoadyuvancia (Sí) | 7,60 | 3,3 | 17,8 | <0,001 |
| Edad (>70) | 0,14 | 0,07 | 0,30 | <0,001 |
| Complicaciones (Sí) | 0,53 | 0,28 | 0,99 | 0,049 |
| Ganglios positivos (Sí) | 5,70 | 2,64 | 12,21 | <0,001 |
IC: intervalo de confianza; UEG: unión esófago-gástrica.
En el carcinoma gástrico con ganglios positivos, la probabilidad de recibir tratamiento adyuvante con una edad ≥70 años y habiendo sufrido complicaciones postoperatorias se situó en un 30%, mientras que con una edad <70 años y sin complicaciones postoperatorias dicha probabilidad se situó en el 90%. Para los carcinomas de localización esofágica o en la UEG con ganglios positivos, las referidas probabilidades fueron del 27 y 74%, respectivamente.
DiscusiónEl registro de cáncer esófago-gástrico que presentamos ha sido creado y desarrollado conjuntamente por la SVC y la administración sanitaria autonómica (SIC y POCV). Esta colaboración permite la recopilación, almacenamiento y protección de los datos y garantiza la exhaustividad del estudio tras comparar los casos introducidos con el total de casos registrados en el SIC de la Comunidad Valenciana, evitando sesgos de selección. En nuestro país se está llevando a cabo otro registro de carcinomas esófago-gástricos realizado por cirujanos de hospitales públicos de Cataluña y Navarra dentro del proyecto EURECCA13 para evaluar las diferencias y mejorar la calidad de los resultados, aprovechando un inicio de centralización para el tratamiento de los cánceres esófago-gástricos en estas comunidades autónomas, pero en el que no participan las administraciones autonómicas.
Este estudio pone de manifiesto que en nuestra comunidad autónoma, los centros con una casuística anual mínima de pacientes operados por cáncer de esófago, según recomienda la literatura para poder obtener unos resultados de excelencia, son la excepción14–16. La mitad de los pacientes con cáncer de esófago fueron operados en hospitales con una casuística menor de 10 casos al año. Solo 2 centros trataron quirúrgicamente a más de 10 pacientes con cáncer de esófago/año, y solo uno realizó más de 10 esofaguectomías/año. Los carcinomas de la UEG fueron considerados como tumores del esófago de acuerdo con la 7.ª clasificación de la UICC12, aunque la mitad de ellos fueron tratados mediante una gastrectomía total y reconstruidos con una esofagoyeyunostomía en Y de Roux. Este hecho es relevante cuando evaluamos la mortalidad postoperatoria, ya que los tumores localizados en la UEG conllevaron una mortalidad postoperatoria alta y en consecuencia, este indicador varió en función del análisis por tipo de carcinoma (esofágico o gástrico) o por procedimiento (esofaguectomía o gastrectomía). Así, la mortalidad de los pacientes con carcinomas de localización esofágica a los que se les realizó una esofaguectomía (7,3%) fue ligeramente elevada al compararla con la de otros registros europeos (2,9-6,3%)9,10, pero aumentó considerablemente al analizar conjuntamente los carcinomas de localización esofágica con los de la UEG, que en la mitad de los casos fueron tratados mediante gastrectomía total. Todavía existe una gran variabilidad en el tratamiento de los carcinomas de la UEG, como se observa en un estudio reciente que compara los resultados de registros o grupos de trabajo de 5 países europeos occidentales donde la gastrectomía apenas se realizó en Francia y Holanda, pero fue la técnica quirúrgica elegida en aproximadamente 1/3 de los pacientes del Reino Unido e Irlanda y hasta en 2/3 de los pacientes intervenidos en hospitales de Cataluña10. La controversia sobre los carcinomas de la UEG radica en buena parte en el tipo de resección quirúrgica a realizar y su clasificación, que genera dificultades especialmente entre los tipos I y II de Siewert dependiendo de si se realiza por los hallazgos endoscópicos o tras el estudio histopatológico17–21.
Es remarcable que la mortalidad postoperatoria por carcinoma gástrico fue alta (8,6%), si bien en nuestro estudio se contabilizó hasta los 90 días. Esta elevada mortalidad en el carcinoma gástrico también se observó en el registro de cáncer holandés9 y en el proyecto EURECCA español iniciado en Cataluña10, en ambos alrededor del 7%. Al contrario que en los de localización esofágica, en los carcinomas gástricos no existe unanimidad en las conclusiones de los estudios sobre la disminución de la mortalidad postoperatoria y su relación con el volumen de casos anual operados por centro. Sin embargo, la mortalidad superior al 5% reportada por varios registros o estudios multicéntricos de países de Europa occidental9,22, muy lejos de cifras inferiores al 1% mostradas por estudios japoneses23, indican que existe una capacidad de mejora. En el Reino Unido y en Dinamarca, donde se ha desarrollado un proceso de centralización de esta enfermedad, la mortalidad postoperatoria por carcinoma gástrico ha descendido notablemente hasta el 2,2 y 2,4%9,24,25.
La mediana de edad y el ASA fueron significativamente inferiores en los pacientes con carcinoma del esófago o a los que se les realizó una esofaguectomía, lo que indica una mayor selección en la indicación de un tratamiento quirúrgico, con su posible influencia sobre las cifras de mortalidad postoperatoria. La comorbilidad de los pacientes incluidos durante este período no fue analizada, aunque en una posterior actualización del formulario ya se ha introducido el índice de Charlson26 por su incidencia sobre las complicaciones postoperatorias27.
Con relación a la calidad de la cirugía, tanto en los pacientes con carcinoma del esófago como del estómago, el porcentaje de pacientes con resección R0 y el número de ganglios analizados (≥10) estuvo dentro del rango recientemente publicado por el proyecto EURECCA10. En los carcinomas del estómago el porcentaje de pacientes con más de 15 ganglios analizados o con ganglios positivos no ha variado con respecto a lo observado en un estudio conjunto de 3 hospitales de la misma comunidad autónoma en el período anterior de 2004-201028. El porcentaje de reintervenciones en ambos carcinomas fue similar en los carcinomas del esófago y del estómago y netamente superior a la reportada por el grupo FREGAT27, habiéndose decidido incluir la clasificación de Clavien-Dindo29 en la nueva actualización del formulario.
Es reseñable que el tratamiento neoadyuvante mediante un esquema de quimiorradioterapia solo se administró mayoritariamente en los carcinomas del esófago del tercio medio, mientras que la opción de quimioterapia exclusiva fue la más frecuente en los tercio inferior, de forma similar a como ocurrió en los carcinomas de la UEG. Es probable que la implantación paulatina del esquema CROSS2 cambie esta tendencia en años posteriores. También es remarcable que menos de una cuarta parte de los pacientes con carcinoma gástrico recibieron quimioterapia neoadyuvante, aunque su asociación significativa con la administración de quimioterapia adyuvante sugiere una cierta implantación en nuestro ámbito del esquema perioperatorio MAGIC7. De la misma manera, la administración del esquema adyuvante de Macdonald5 a tan solo un 12% de los pacientes con carcinoma gástrico parece indicar una tendencia descendente en la preferencia por este tratamiento en relación con un esquema de quimioterapia postoperatoria exclusiva o dentro de un esquema de tratamiento perioperatorio. En un período posterior esta situación podría variar en función de la implantación de los esquemas de quimioterapia o quimiorradioterapia de los estudios CLASSIC30 o ARTIST31. Finalmente, casi la mitad de los pacientes con carcinoma gástrico no recibieron ningún tipo de tratamiento adyuvante, y nuestro análisis sugiere que su administración estuvo condicionada especialmente por la existencia de ganglios positivos, pero también por la edad avanzada y la presencia de complicaciones en el postoperatorio.
Las limitaciones de este estudio radican en que no están incluidos los datos de todos los hospitales públicos, aunque sí de una muestra muy representativa; que solo se analiza un período de 2 años con un seguimiento que no permite un análisis de la supervivencia; y finalmente, los inherentes a este tipo de registros en el que solo se incluyen por consenso un número limitado de variables, consideradas como las más importantes y factibles de suministrar por todos los participantes.
En conclusión, este registro de cáncer esófago-gástrico de la Comunidad Valenciana aporta los resultados globales de un número muy representativo de hospitales de una comunidad autónoma y no de una unidad o centro de referencia. Ha puesto de manifiesto que en esta comunidad autónoma, la mitad de los pacientes con cáncer de esófago son operados en hospitales con una casuística menor de 10 casos al año. Así mismo, ha detectado posibilidades de mejora relevantes en indicadores de resultado de los carcinomas esofágicos y gástricos.
Autorías- –
Diseño del estudio: Francisco Javier Lacueva, Javier Escrig, Dolores Salas y Carmen Alberich.
- –
Redacción del artículo: Francisco Javier Lacueva y Javier Escrig.
- –
Adquisición y recogida de datos: Javier Escrig, Fernando Mingol, Roberto Martí, José Puche, Ramón Trullenque, José Antonio Barreras, Francisco Asencio, Javier Aguiló, José Manuel Navarro, Francisco Javier Lacueva, Carmen Zaragoza, Gonzalo Todolí, Andrés García-Marín, Enrique Canelles, Javier Vaqué, Fernando López-Mozos, Miguel Oviedo, Nuria Peris, Joaquín Civera, Miguel Ángel Morcillo, Amparo Roig, Pedro Sansó, Mario Mella, Alicia Calero y Xavier Peñalver.
- –
Análisis e interpretación de los resultados: Javier Escrig, Fernando Mingol, Roberto Martí, José Puche, Ramón Trullenque, José Antonio Barreras, Francisco Asencio, Javier Aguiló, Gonzalo Todolí, Francisco Javier Lacueva, Dolores Salas y Carmen Alberich.
- –
Revisión crítica y aprobación de la versión final: Javier Escrig, Fernando Mingol, Roberto Martí, José Puche, Ramón Trullenque, José Antonio Barreras, Francisco Asencio, Javier Aguiló, José Manuel Navarro, Francisco Javier Lacueva, Dolores Salas, Carmen Alberich, Carmen Zaragoza, Gonzalo Todolí, Andrés García-Marín, Enrique Canelles, Javier Vaqué, Fernando López-Mozos, Miguel Oviedo, Nuria Peris, Joaquín Civera, Miguel Ángel Morcillo, Amparo Roig, Pedro Sansó, Mario Mella, Alicia Calero y Xavier Peñalver.
Los autores declaran no tener ningún conflicto de intereses
Carmen Zaragoza (Hospital General Universitario de Alicante), Gonzalo Todolí (Hospital General La Plana), Andrés García-Marín (Hospital Universitario San Juan), Enrique Canelles (Hospital de Requena), Javier Vaqué (Hospital Universitario Politécnico La Fé de Valencia), Fernando López-Mozos (Hospital Clínico Universitario de Valencia), Miguel Oviedo (Hospital General Universitario de Valencia), Nuria Peris (Hospital Doctor Peset de Valencia), Joaquín Civera (Hospital Arnau de Vilanova de Valencia), Miguel Ángel Morcillo (Hospital Vega Baja de Orihuela), Amparo Roig (Hospital Lluís Alcanyís de Xàtiva), Pedro Sansó (Hospital General Universitario de Alicante), Mario Mella (Hospital Universitario San Juan), Alicia Calero (Hospital General Universitario de Elche) y Xavier Peñalver (Servicio de Estudios Epidemiológicos y Estadísticas Sanitarias de la Comunidad Valenciana).