En este artículo haremos un breve recorrido por el uso, la terminología y los recursos disponibles en el campo de la salud digital (centrado en la telemedicina y las videoconsultas) y cómo podemos abordar la incorporación de la competencia digital en la formación de los residentes a través de una aproximación organizada.
In this article we will take a brief tour of the use, terminology and resources available in the field of digital health (focused on telemedicine and video consultations) and how we can approach the incorporation of digital competence in the training of residents through of an organized approach.
¿Han venido para quedarse?
Cada vez más escuchamos que las nuevas tecnologías y aplicaciones asociadas a la telesalud no fueron una simple necesidad por motivo de la reciente pandemia de COVID-19, sino que han venido para quedarse. De hecho, muchas ya existían previamente, aunque su uso era muy variable, centrándose fundamentalmente en áreas como la investigación o la educación. Particularmente, han cobrado protagonismo las tecnologías de la información y comunicación (TIC), con utilidades tanto en la prevención, diagnóstico, monitorización, tratamiento o rehabilitación, entre otras. En relación con la salud se puede decir que constituyen un complemento a la interrelación entre profesionales y una forma de proporcionar servicios sanitarios a la población, promoviendo el acceso con fines de equidad, calidad y eficiencia, tal como se señala en la OMS1,2. Sin embargo, el nivel de preparación para utilizarlas es muy variable, tanto por parte de los estudiantes, como de los pacientes o los profesionales. El uso de estas tecnologías, requiere conocimiento, adquisición de habilidades y entrenamiento, que en el proceso asistencial supone el desarrollo de nuevos escenarios de formación por parte de todos los implicados, incluidos los residentes1,2. En un reciente artículo que sondea las competencias digitales de los profesionales de la salud en Cataluña3 se plantea la necesidad de mejorar esas competencias en todos los grupos de profesionales. Parece que los jóvenes usan más este tipo de tecnologías, pero se constata una necesidad de formación para un uso adecuado de las mismas. En este sentido, un estudio que presentó los resultados de una encuesta a los directores de programas de residentes de Pediatría en EE. UU.4, puso de manifiesto que hay un incremento enorme en el uso de la telemedicina entre los residentes, pero con escasa formación para utilizarla, indicando la necesidad de su inclusión en los programas formativos. También en nuestro entorno, a raíz de la pandemia, surgen nuevos contextos de aprendizaje y la competencia digital se plantea como transversal, siendo necesario incorporarla y aplicarla de forma eficaz y segura5. Por tanto, formadores y residentes deben estar preparados para enseñar y aprender en estos contextos6. Cabe señalar que, en general, hay una actitud positiva hacia el uso de estas tecnologías por parte de la población y de los profesionales, incluidos los residentes2,7.
Tecnología y salud. Algunas definicionesEs indudable el cambio que ha ido experimentando la medicina en los últimos tiempos con la integración de la tecnología en las actividades y sistemas de salud, que contribuye a su vez al desarrollo de lo que conocemos como salud digital. Asistimos a una promoción de la digitalización: implantación de la historia clínica y receta electrónicas, incorporación de diferentes recursos útiles en la práctica asistencial y hemos observado cómo en la pandemia han cobrado relevancia los servicios de telemedicina y telecuidados. Todas estas prestaciones se ven determinadas por la aparición y desarrollo de numerosas soluciones tecnológicas, como plataformas, herramientas de búsqueda e intercambio de información y comunicación, realidad virtual o aumentada, inteligencia artificial, aplicaciones móviles, robótica, dispositivos portátiles (wearables devices) para monitorización y volcado de datos e incluso, para ayudar en los exámenes clínicos (como teleoftalmoscopios, estetoscopios electrónicos o videootoscopios), entre otras8.
Además, el desarrollo y uso de estas nuevas tecnologías ha supuesto la aparición de numerosos términos y conceptos relacionados con la salud. Siguiendo a la OMS en su informe global para la salud digital 2020-20253, la salud digital (digital health) es «el campo de conocimiento y práctica asociados con el desarrollo y uso de tecnologías digitales para mejorar la salud. Extiende el concepto de e-Salud para incluir a los consumidores digitales, con un amplio rango de aparatos inteligentes y equipos conectados. También engloba a otros usuarios de tecnologías digitales para la salud, tal como el Internet de las cosas, la inteligencia artificial, el big data o la robótica». Asimismo, la e-Salud (eHealth) supone un «uso seguro y coste-efectivo de las TIC en apoyo de la salud y los campos relacionados con la salud, incluidos los servicios de atención médica, la vigilancia sanitaria, la literatura sanitaria y la educación, el conocimiento y la investigación sanitarias». Una de sus principales áreas es la telemedicina, como prestación de servicios sanitarios asistenciales y cuya historia va ligada al desarrollo de las telecomunicaciones. Es un término englobado dentro del concepto más amplio de telesalud (aunque en ocasiones se usen indistintamente y se considere que la telesalud va más allá del servicio prestado por médicos y se extienda a otros profesionales de la salud), que implica «la prestación de servicios de salud donde la distancia es un factor crítico por parte de los profesionales de la salud, que utilizan las tecnologías de la información y las comunicaciones para el intercambio de información coválida para el diagnóstico, tratamiento y prevención de enfermedades y lesiones, investigación y evaluación, y la educación continua de los trabajadores de la salud, con el objetivo de avanzar en la salud de las personas y las comunidades»1,3.
La telesalud puede incluir también servicios de educación relacionadas con la salud, como aquellos para el control de la diabetes, cursos de nutrición, autocuidados u otras capacitaciones. Otro término que se utiliza con frecuencia es la telementorización, que ha mostrado ser un medio útil en el aprendizaje y enseñanza de procesos innovadores por parte de expertos, para su incorporación en los centros.
Por tanto, el desarrollo de la salud digital abarca aspectos relacionados con la promoción de la salud y prevención de enfermedades, la ética o la seguridad del paciente y de los datos, teniendo en cuenta también la efectividad y el coste, tal como señala la Comisión Europea4, en consonancia con la Estrategia Global de Salud Digital 2020-20253. Sin embargo, este desarrollo tecnológico, que puede propiciar una atención centrada en las enfermedades, debería estar también alineado con la visión actual de cambio a un modelo de atención centrado en el paciente, donde sus necesidades, valores y expectativas juegan un papel fundamental en su percepción de la salud1,3. En resumen, podemos decir que la telemedicina y la telesalud son básicamente servicios de atención médica a distancia que incorporan tecnologías y actividades que ofrecen nuevos modos de prestar cuidados médicos, buscando un acercamiento de la asistencia a pacientes y profesionales sanitarios9,10.
Prestaciones y modalidadesLa radiología y la psiquiatría fueron 2 de las primeras aplicaciones de la telemedicina, ampliándose a otras muchas áreas en la actualidad, tanto en al ámbito médico como quirúrgico8,11,12. Puede ser útil en determinados tipos de primeras consultas, en el seguimiento de los pacientes, en la optimización de los procesos (en áreas como radiología, dermatología o infectología, entre otras), facilitando la comunicación entre los pacientes y los médicos, y entre los profesionales (en algunos casos se denomina teleconsulta específicamente a la modalidad de consulta a un experto), y también se ha usado para proporcionar educación sanitaria al paciente, por ejemplo, mediante una sesión online previa a cirugías mayores8,13.
Según el objetivo, la tecnología utilizada o los interlocutores que participan hay diferentes modalidades y prestaciones, que pueden utilizarse de forma sincrónica, coincidente en el tiempo; o asincrónica, donde no coinciden en el tiempo y que supone el almacenamiento y envío de información que será valorada por el profesional (como teleradiología o teledermatología). También se puede establecer una monitorización remota que implica la evaluación en tiempo real del estado clínico del paciente, bien por vía de una videomonitorización directa o por revisión de los datos o las imágenes recogidas remotamente12,14. En la tabla 1 se exponen diferentes modalidades de telemedicina y sus características.
Diferencias entre modalidades de telesalud
| Modalidad | Momento de realización | ||
|---|---|---|---|
| Sincrónica | Asincrónica | ||
| Según el propósito | TeleconsultaTelediagnósticoTelemonitorizaciónTeleformaciónTelementorizaciónTelerehabilitaciónTeleasistencia | xxxxxx | xxxxxx |
| Según el soporte técnico | TelefoníaCorreo electrónicoVideoconferenciaMensajería móvilPosibilidad HCE | xxxx | xxx |
| Según los participantes | Médico-pacienteMédico-médicoTeleformación | xxx | xxx |
HCE: historia clínica electrónica.
Nos centraremos en la videoconsulta como una de las aplicaciones más desarrolladas y que ha generado más información, sobre todo durante la pandemia de COVID-19. Según datos del Sistema de Información de Atención Primaria5 en España, el uso de la teleconsulta (telefónica o videoasistida) aumentó un 600% respecto al año previo (18 millones en 2019, 127 en 2020 y casi 167 millones en 2021), promovido por la restricción de la movilidad y el contacto social en la situación pandémica, acompañado de una significativa disminución de las consultas presenciales. Aunque, como es conocido, hubo reticencias en su uso al entenderse en muchos casos como un sustituto de la consulta presencial, hay creciente evidencia que indica un impacto positivo de las tecnologías emergentes relacionadas con la salud por su potencialidad para mejorar la práctica clínica, pudiendo complementar la forma de prestar asistencia14. Obviamente presenta limitaciones, como por ejemplo la imposibilidad de realizar la exploración física completa o el riesgo potencial en la toma de algunas decisiones8,15, pero se han señalado beneficios para los pacientes y los profesionales al eliminar barreras de transporte, mejorar el acceso para comunicarse con el equipo de cuidados o entre los profesionales, ayudar al manejo de diferentes situaciones en el domicilio o reducir el riesgo de contagio de enfermedades transmisibles, mejorar la continuidad de los cuidados, servir mejor a los pacientes con acceso limitado a los cuidados, disminuir las cancelaciones o no asistencia a las consultas o descongestionarlas, entre otras16,17.
Según algunos estudios, evitaría los desplazamientos innecesarios, resolviendo remotamente hasta un número significativo de visitas y facilitaría la asistencia en zonas alejadas o complejas, con un alto índice de satisfacción14, además de una ventaja medioambiental al reducir la contaminación. De hecho, el estudio de Fischer et al.7 antes de la pandemia en EE. UU., indica que casi un 50% de los encuestados son proclives a la videoconsulta médica a pesar de un uso escaso (4%) y postula que se deberían dedicar más esfuerzos por los sistemas de salud para aumentar su empleo. En cualquier caso, aunque no al mismo ritmo que en la pandemia, la realidad es que se siguen utilizando estos servicios y se reconoce su valor como un complemento asistencial.
Desarrollo y requisitosLa práctica de la telemedicina debe mantener los patrones de calidad y las exigencias de una buena praxis médica. El código deontológico de la Organización Médica Colegial6 contempla la teleconsulta (tanto en formato telefónico como videoconsulta) como un acto médico y, concretamente su artículo 80.1, expresa que «el uso de los medios telemáticos u otros sistemas de comunicación no presenciales destinados a la ayuda en la toma de decisiones dentro del ámbito profesional es conforme a la Deontología Médica, siempre que sea inequívoca la identificación de quienes intervienen, se asegure la confidencialidad y se usen vías de comunicación que garanticen la máxima seguridad disponible».
Por tanto, como principio, el uso de los medios telemáticos para llevar a cabo una consulta médica requiere voluntad y consentimiento del paciente a realizarla mediante esta modalidad. Además, se deben aplicar los mismos principios bioéticos que usaríamos en una actividad presencial, tal como señala el informe del Comité de Bioética de España7, ya que la esencia del acto asistencial es la misma y el uso de la tecnología no nos debe hacer olvidar el cultivo de los valores claves en los profesionales de la salud y se debe tener en cuenta que se use cuando suponga una oportunidad para mejorar la asistencia y el cuidado de la salud de las personas. Como acto médico, se rige por los mismos principios legales, con especial atención a la seguridad y privacidad. Son destacables las implicaciones legales en la práctica de la telemedicina, sobre todo en lo referente a seguridad, intimidad, confidencialidad y protección de datos y responsabilidad médica18.
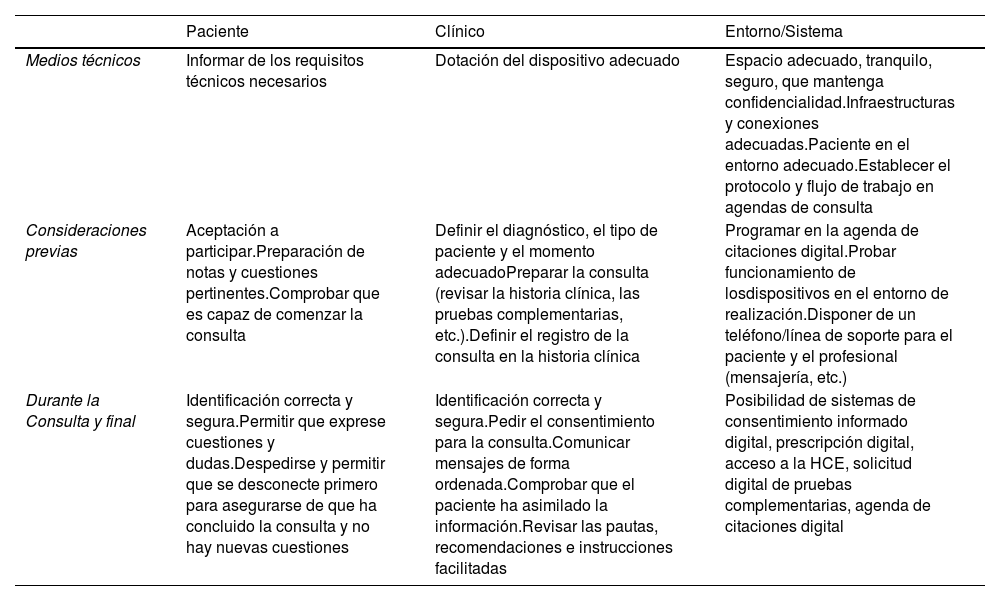
Podemos establecer una serie de consideraciones a tener en cuenta para protocolizar la realización de una videoconsulta. En la tabla 2 se exponen algunas de las orientaciones que pueden servir de ayuda en su diseño, una vez definida la prestación asistencial que se quiere brindar. Están basados en unas recomendaciones elaboradas en nuestra comunidad para el desarrollo de videoconsultas en el área de pediatría. En primer lugar, es interesante tener en cuenta la formación de los profesionales y pacientes, así como la elaboración de tutoriales o infografía de ayuda para ambos. Por otro lado, el médico debe asegurarse de la capacidad del paciente, o en el caso de tutores o familiares, para utilizar el equipamiento técnico requerido para el buen desarrollo de la consulta y comprobar su competencia para poder enviar, recibir e interpretar la información que se intercambie. Además, son sin duda necesarias las habilidades de comunicación efectiva: la escucha activa, el uso de un tono de voz adecuado, el lenguaje sencillo y comprensible o evitar coletillas y saludos informales. Con base en nuestra experiencia, también es muy conveniente la figura del ayudante clínico (también denominado asistente clínico) que presta apoyo a los profesionales y pacientes en la preparación de la teleconsulta, contactando previamente con ambos para asegurar una videollamada adecuada y para ayudar o resolver dudas en aspectos técnicos o de programación fundamentalmente. En algún caso, se propone que el primer contacto con el paciente lo efectúe el personal de enfermería. Esto permitiría, además de preparar diferentes cuestiones previas a la consulta, ofrecer información, interrogar por síntomas y solicitar la toma de constantes (como peso, talla, tensión arterial o frecuencia cardiaca) antes de la misma19. Posteriormente es aconsejable realizar una evaluación de la calidad de lo realizado, incluyendo encuestas de satisfacción para los pacientes y los profesionales. El resultado de las encuestas realizadas hasta el momento en nuestro entorno (datos no publicados), indica en todos los casos que le ahorra tiempo de desplazamiento al hospital y es fácil de usar, con una satisfacción global buena o muy alta. Por otro lado, en las teleconsultas que se planteen entre los profesionales habría que tener en cuenta el uso del correo corporativo, disponer de medios digitales de visualización de imágenes, posibilidad de historia clínica compartida, entre otras.
Aspectos a tener en cuenta en la preparación de una teleconsulta (videoconsulta) en relación al paciente, al clínico y al entorno
| Paciente | Clínico | Entorno/Sistema | |
|---|---|---|---|
| Medios técnicos | Informar de los requisitos técnicos necesarios | Dotación del dispositivo adecuado | Espacio adecuado, tranquilo, seguro, que mantenga confidencialidad.Infraestructuras y conexiones adecuadas.Paciente en el entorno adecuado.Establecer el protocolo y flujo de trabajo en agendas de consulta |
| Consideraciones previas | Aceptación a participar.Preparación de notas y cuestiones pertinentes.Comprobar que es capaz de comenzar la consulta | Definir el diagnóstico, el tipo de paciente y el momento adecuadoPreparar la consulta (revisar la historia clínica, las pruebas complementarias, etc.).Definir el registro de la consulta en la historia clínica | Programar en la agenda de citaciones digital.Probar funcionamiento de losdispositivos en el entorno de realización.Disponer de un teléfono/línea de soporte para el paciente y el profesional (mensajería, etc.) |
| Durante la Consulta y final | Identificación correcta y segura.Permitir que exprese cuestiones y dudas.Despedirse y permitir que se desconecte primero para asegurarse de que ha concluido la consulta y no hay nuevas cuestiones | Identificación correcta y segura.Pedir el consentimiento para la consulta.Comunicar mensajes de forma ordenada.Comprobar que el paciente ha asimilado la información.Revisar las pautas, recomendaciones e instrucciones facilitadas | Posibilidad de sistemas de consentimiento informado digital, prescripción digital, acceso a la HCE, solicitud digital de pruebas complementarias, agenda de citaciones digital |
Modificado de Lum et al.20 y del documento de trabajo de videoconsulta de pediatría en nuestro Hospital.
HCE: historia clínica electrónica.
Dado el auge que han cobrado las teleconsultas y la importancia de un desarrollo protocolizado, en nuestro país algunas sociedades científicas han desarrollado guías y documentos o tienen grupos de trabajo para uso de la telemedicina, que se pueden consultar a través de su página web (como por ejemplo, cardiología, oncología médica, endocrinología, anestesiología y reanimación, dermatología, medicina interna, nefrología, neumología, neurología, medicina física y rehabilitación, anatomía patológica o urología). Asimismo, la Asociación Española de Normalización ha presentado en 2023 la nueva norma sobre «teleconsulta» que establece los requisitos mínimos que permiten definir ese tipo de servicio.
Por otro lado, la Asociación Americana de Telemedicina ha desarrollado una guía rápida de uso a raíz de la pandemia8 y, en el caso de pacientes con discapacidades, la OMS define también unos requisitos para el uso de la telemedicina9.
Integración en la formación de residentesUna vez hecha someramente una visión de determinados aspectos de la telemedicina, nos planteamos la integración de la educación en telesalud en la formación de los futuros profesionales como una actividad que abarca las fases de preparación, observación, evaluación y feedback16.
Las generaciones actuales de residentes han crecido en una época de enorme desarrollo tecnológico y han convivido con la tecnología. Pero ello no presupone una preparación para el desarrollo de competencias necesarias para la práctica de la telemedicina. Como hemos visto, hay elementos diferenciadores entre una consulta presencial y una en formato de teleconsulta, que plantean la necesidad de formación y competencia específica. Se extendería más allá del concepto de competencia digital, ya que implica no solo saber usar esa tecnología, como una habilidad más, si no todo lo relacionado a su alrededor, esto es, nuevas formas de comunicación, aptitudes y actitudes específicas.
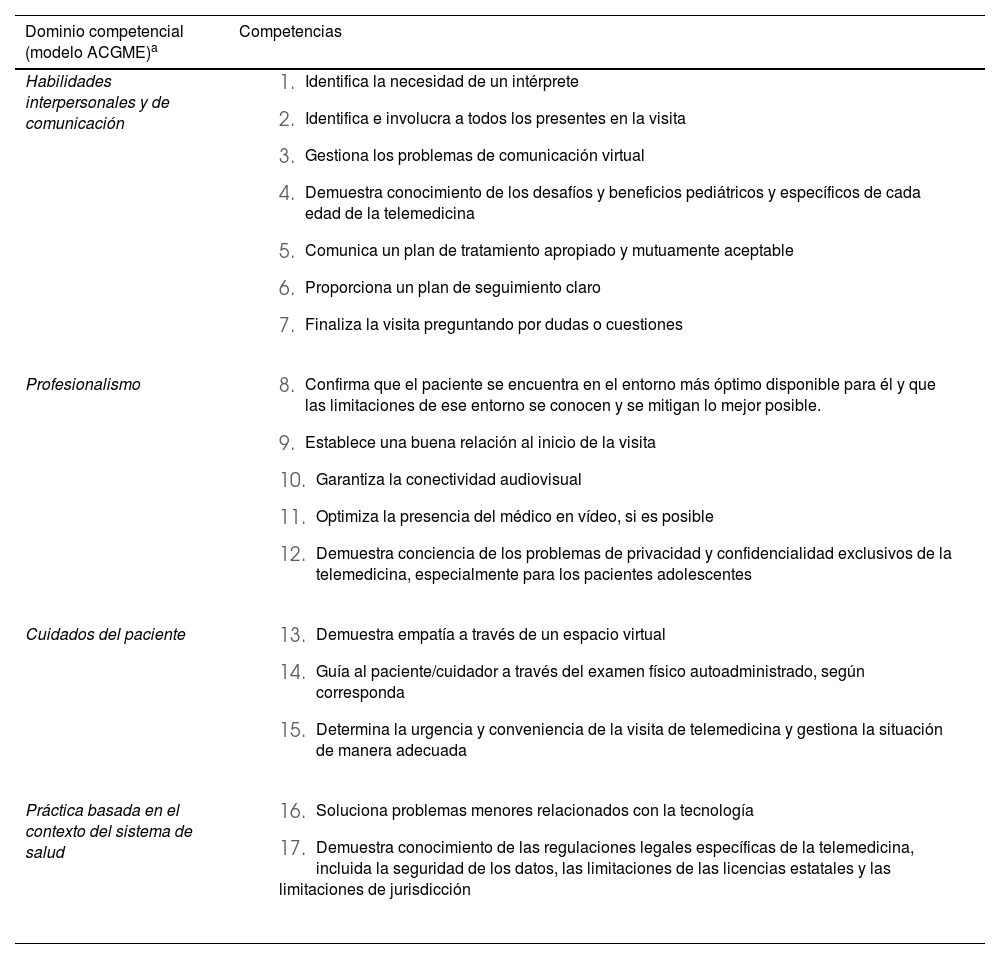
Se necesitarían conocimientos de salud digital, de gestión de la información, de aspectos éticos, legales y de seguridad, así como, habilidades de comunicación, entre otras. Debería proporcionarse el entrenamiento para un uso adecuado, para dialogar con los pacientes cada vez más informados que hace que las buenas habilidades de comunicación, inherentes a la práctica de la medicina en su más amplio sentido, cobren especial relevancia, lo cual contribuye a establecer una buena relación con los pacientes, familiares o tutores. Sin embargo, no hay un enfoque estandarizado incluido en los planes de formación para su aprendizaje, aunque surgen iniciativas para abordarlo, tanto desde las universidades como desde las sociedades científicas o asociaciones médicas. El hecho de disponer de un programa específico de formación en telemedicina se vio nuevamente reforzado durante la pandemia de COVID-19 y desde entonces son varias las especialidades que sugieren incluir formación al respecto como una competencia o actividad más de la residencia. Por ejemplo, el estudio de Scott et al.21, con base en un consenso de expertos usando el método Delphi, identifica 17 competencias necesarias en telemedicina para residentes de pediatría. Cada una se encuadra en un dominio competencial, de tal forma que 7 estaban relacionadas con habilidades interpersonales y de comunicación, 5 con el profesionalismo, 3 con el cuidado del paciente y 2 con la práctica basada en el contexto del sistema de salud. En la tabla 3 se muestra la relación entre las competencias a desarrollar en cada actividad profesional con los dominios competenciales del modelo americano ACGME (Consejo de Acreditación para la Educación Médica de Posgrado), tomado de este estudio.
Competencias necesarias para el desarrollo de una consulta de telemedicina para residentes de pediatría
| Dominio competencial (modelo ACGME)a | Competencias |
|---|---|
| Habilidades interpersonales y de comunicación |
|
| Profesionalismo |
|
| Cuidados del paciente |
|
| Práctica basada en el contexto del sistema de salud |
|
Datos tomados y modificados de Scott TE, et al.21.
Parece, por tanto, que se intenta dar respuesta a una realidad, que como vimos, tiene cada vez más notabilidad y requiere preparación específica para desarrollarla con éxito en nuestra actividad profesional. La telesalud evoluciona día a día y surge la necesidad de desarrollar modelos de enseñanza efectivos en esta realidad, tanto a nivel de atención primaria como de atención especializada16,22. Por otro lado, por parte de los estudiantes y los residentes también hay una buena predisposición para formarse en aspectos relacionados con la telemedicina. Por ejemplo, un estudio en Francia indica que éstos tenían buenas actitudes para recibir formación en telemedicina, aunque un porcentaje significativo tenía conocimientos y práctica limitados en este terreno y hasta casi un 98% de los encuestados no estaba suficientemente entrenado23.
Ya hemos comentado que el buen uso de esta tecnología exige la adquisición de competencias tanto de forma síncrona como asíncrona. Y se puede decir que la teleconsulta requiere el mismo grado de detalle y juicio clínico cuidadoso que una consulta presencial. En un planteamiento de formación basada en competencias, el artículo de Noronha et al.24 propone estrategias para la integración de esas competencias con los hitos (milestones) de la educación médica (según el modelo ACGME), incluyendo habilidades en comunicación, recopilación de datos y seguridad del paciente con un uso adecuado de la telesalud. Por otro lado, también se han diseñado actividades profesionales confiables (APROC, entrustable profesional activities)10 con el objetivo de preparar a los residentes con las competencias necesarias para practicar la telemedicina, como parte de la atención médica y desarrollo de una teleconsulta de calidad, segura y efectiva20,25. El artículo de Lum et al.20 propone un programa para residentes de pediatría, mediante una capacitación cara a cara en forma de talleres de 5 a 6 horas de duración impartido por uno o 2 profesores, que podría ser adaptado para clínicos y otros profesionales de la salud. En el artículo se incluyen ejemplos que pueden ayudar al diseño y se exponen escenarios de role-play. Resumidamente el taller constó de los siguientes componentes:
- •
Discusión estructurada de las experiencias de los participantes con la telesalud y sus perspectivas sobre las competencias requeridas.
- •
Escuchar y proporcionar comentarios sobre una conversación de telesalud pregrabada.
- •
Juegos de roles con comentarios constructivos utilizando una lista de verificación de observación.
- •
Discusión sobre la documentación de las consultas de telesalud.
- •
Conclusiones con autorreflexión, encuesta y comentarios del taller.
En esta propuesta20, la APROC planteó unas competencias para estas modalidades de teleconsulta (telefónica y videoconsulta), proponiéndose diferentes escenarios. Los dominios competenciales más relevantes según el modelo de Canadá (CanMeds) serían la comunicación, el profesionalismo y el conocimiento médico, y según el modelo ACGME serían el cuidado del paciente, las habilidades de comunicación e interpersonales y el profesionalismo. Hay que señalar que se partía de la premisa de que los residentes tenían competencias de esa área práctica y poseían condiciones globales, como el proceso de autoreflexión sobre la actividad, actuando tras un feedback constructivo y oportuno.
Ejemplos de iniciativas de una APROC en telemedicina incluyen el American Board of Pediatrics en Estados Unidos (https://www.abp.org/content/entrustable-professional-activities-general-pediatrics) o la Sociedad de Profesores de Medicina Familiar (https://www.stfm.org/media/2803/telemedicine-epa.pdf).
Cabe decir que la formación se podría realizar tanto en ambiente real como con pacientes simulados, dependiendo de la organización y medios disponibles, y que existen diferentes propuestas de evaluación. Lum et al.20, proponen una herramienta de observación estructurada para evaluación formativa y/o sumativa de las consultas telemáticas. Se ha planteado también un examen clínico objetivo estructurado (ECOE) para mejorar la confianza y las competencias de los residentes de Medicina Interna en la coordinación con atención primaria para el seguimiento de pacientes dados de alta26. Un estudio brasileño27 realizado en urgencias de pediatría propone una evaluación formativa de la adquisición de competencias clínicas a través de un mini-CEX (mini-clinical evaluation exercise) además de una retroalimentación inmediata, enfatizando los puntos positivos y puntos de mejora.
Por todo ello, en este momento de desarrollo y auge de las TIC se brindan nuevos retos y contextos de enseñanza-aprendizaje y tenemos la oportunidad de utilizarlas adecuadamente a través de una formación protocolizada de los profesionales de la salud.
Conclusiones- •
La telemedicina permite nuevas formas de comunicación entre los pacientes y los profesionales y sus actividades deben programarse, para lo cual surgen cada vez más iniciativas y experiencias para su desarrollo en diferentes especialidades y contextos.
- •
En la programación de las actividades formativas se hace necesario incluir estas competencias digitales, prestando especial atención a los aspectos requeridos en la planificación, desarrollo, cierre y evaluación del acto asistencial telemático.
- •
La formación de residentes (y también de formadores) es fundamental para que la telemedicina se desarrolle adecuadamente. Para ello, es útil definir inicialmente las competencias necesarias, como las expuestas en la tabla 3.
- •
Para la integración de la formación en telemedicina resulta útil disponer de una APROC cuyo diseño podría estar basado en el modelo expuestos para pediatría o medicina familiar, los cuales podrían adaptarse y extenderse a otras disciplinas.
Telemedicine: opportunities and developments in Member States: report on the second global survey on eHealth. Disponible en: https://apps.who.int/iris/handle/10665/44497.
Seventy-second Regional Committee for Europe. Regional digital health action plan for the WHO European Region 2023–2030. Disponible en: https://apps.who.int/iris/handle/10665/362959.
Global strategy on digital health 2020-2025. Disponible en: https://www.who.int/publications-detail-redirect/9789240020924.
Communication on enabling the digital transformation of health and care in the Digital Single Market; empowering citizens and building a healthier society. Disponible en: https://eur-lex.europa.eu/legal-content/EN/TXT/?uri=COM:2018:233:FIN.
Ministerio de Sanidad - Portal Estadístico del SNS. Disponible en: https://www.sanidad.gob.es/estadEstudios/estadisticas/estadisticas/estMinisterio/SIAP/evolutivo_SIAP/.
Código de Deontología Médica. Disponible en: https://www.cgcom.es/sites/main/files/minisite/static/828cd1f8-2109-4fe3-acba-1a778abd89b7/codigo_deontologia/84/index.html.
Informe sobre aspectos bioéticos de la telemedicina en el contexto de la relación clínica. Disponible en: http://www.comitedebioetica.es/documentacion/.
ATA QuickStart Guide to Telehealth.Disponible en: https://marketing.americantelemed.org/hubfs/ATA_QuickStart_Guide_to_Telehealth_4-10-20-5.pdf.
WHO-ITU global standard for accessibility of telehealth services. Geneva: World Health Organization and International Telecommunication Union, 2022. Licence: CC BY-NC-SA 3.0 IGO. Disponible en: https://www.who.int/publications/i/item/9789240050464.