P-008 - IMPACTO DE LA DEHISCENCIA ANASTOMÓTICA TRAS CIRUGÍA CURATIVA POR CÁNCER GÁSTRICO: ¿PODEMOS PREDECIR DE FORMA FIABLE SU APARICIÓN?
Hospital Universitario Virgen de las Nieves, Granada.
Objetivos: Evaluar los factores predictores e impacto en la morbimortalidad de la fuga esófago/gastroyeyunal tras cirugía curativa en el cáncer gástrico (CG).
Métodos: Estudio observacional, retrospectivo y unicéntrico con pacientes intervenidos por neoplasia gástrica entre enero 2009-diciembre 2020. Las variables cualitativas se expresaron mediante porcentajes y las cuantitativas por su mediana y rango intercuartílico. Utilizamos el test U de Mann-Whitney para el estudio de variables cuantitativas; chi-cuadrado y test exacto de Fisher para cualitativas; elaborando una curva ROC para determinar el mejor punto de corte. Se consideró significativo p < 0,05.
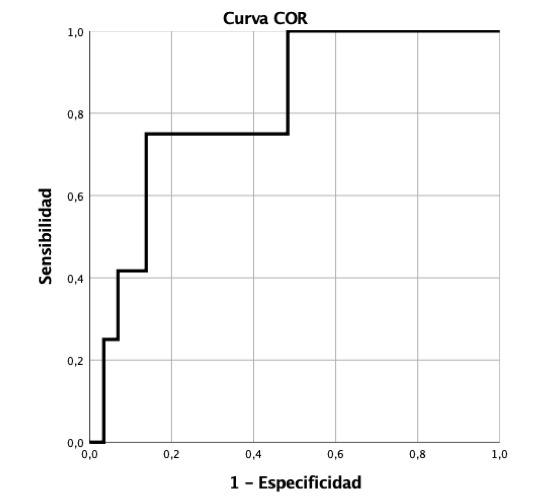
Resultados: Se incluyeron 200 pacientes: 123 (61,5%) hombres y 77 (38,5%) mujeres. 19 (9,5%) presentaron fuga anastomótica. En el 57,9% de los casos el tratamiento fue quirúrgico y en el 42,1% el tratamiento fue conservador. La mediana de tiempo de resolución fue de 19 (12,5-24,7) días, sin diferencias significativas en la estancia hospitalaria en ambos subgrupos. Las diferencias en ambos grupos respecto a las variables analizadas se muestran en la tabla. Un valor de amilasa en el drenaje a partir del 4º día > 297 U/L predice la aparición de dehiscencia anastomótica con 83,3% de sensibilidad y 84,2% de especificidad (curva ROC 0,807; p 0,026) (fig.).
|
Dehiscencia anastomótica |
||||
|
Sí (n = 19) |
No (n = 181) |
p |
||
|
Factores clínicos |
Edad (años) |
68 (55-77) |
69 (61-77) |
0,478 |
|
IMC (Kg/m2) |
24,7 (23-30) |
25,5 (22-29) |
0,844 |
|
|
ASA |
0,02 |
|||
|
I-II |
5 (23,5%) |
95 (52,4%) |
||
|
III-IV |
14 (76,5%) |
86 (47,6%) |
||
|
DM |
5 (26,3%) |
47 (26%) |
0,587 |
|
|
Tabaquismo |
3 (15,7%) |
22 (12,1%) |
0,512 |
|
|
Consumo alcohol |
1 (5,2%) |
27 (14,9%) |
0,037 |
|
|
IBP |
15 (79%) |
90 (49,7%) |
0,064 |
|
|
Soporte nutricional preoperatorio |
9 (47,4%) |
62 (34,2%) |
0,433 |
|
|
Neoadyuvancia |
10 (52,6%) |
68 (37,5%) |
0,164 |
|
|
Factores quirúrgicos |
Localización del tumor |
0,164 |
||
|
Proximal |
7 (36,8%) |
37 (20,4%) |
||
|
Distal |
12 (63,2%) |
120 (66,3%) |
||
|
Linitis |
0 |
22 (12,3%) |
||
|
Tipo de cirugía |
0,215 |
|||
|
Gastrectomía total (GT) |
12 (63,2%) |
81 (44,9%) |
||
|
Gastrectomía subtotal |
4 (21,1%) |
74 (40,8%) |
||
|
GT + esofaguectomía distal |
3 (15,8%) |
26 (14,3%) |
||
|
Abordaje |
0,009 |
|||
|
Laparotomía |
7 (36,8%) |
122 (67,4%) |
||
|
Laparoscopia |
12 (63,2%) |
59 (32,6%) |
||
|
Ampliación margen quirúrgico |
1 (5,3%) |
1 (0,5%) |
0,224 |
|
|
Resección multivisceral asociada |
7 (36,8%) |
36 (19,8%) |
0,083 |
|
|
Anastomosis |
0,006 |
|||
|
Mecánica lineal |
2 (10,5%) |
22 (12,2%) |
||
|
Mecánica circular |
15 (79%) |
145 (80,1%) |
||
|
Manual |
2 (10,5%) |
14 (7,7%) |
||
|
Refuerzo anastomosis |
10 (52,6%) |
46 (25,4%) |
0,367 |
|
|
Extensión linfadenectomía |
0,005 |
|||
|
D1 |
4 (21%) |
73 (40,3%) |
||
|
D2 |
13 (68,4%) |
93 (51,4%) |
||
|
D2 ampliada |
2 (10,5%) |
15 (8,3%) |
||
|
Calidad linfadenectomía |
0,049 |
|||
|
Inadecuada (< 16 ganglios) |
3 (15,7%) |
75 (41,4%) |
||
|
Adecuada (16-29 ganglios) |
14 (73,6%) |
75 (41,4%) |
||
|
Óptima (≥ 29 ganglios) |
2 (10,5%) |
31 (17,2%) |
||
|
Drenaje |
18 (94,7%) |
109 (60,2%) |
0,051 |
|
|
Yeyunostomía alimentación |
2 (10,5%) |
7 (3,8%) |
0,287 |
|
|
Complicaciones intraoperatorias |
1 (5,3%) |
9 (4,9%) |
0,671 |
|
|
Experiencia cirujano |
0,112 |
|||
|
Júnior |
8 (42,1%) |
47 (26%) |
||
|
Sénior |
11 (57,9%) |
134 (74%) |
||
|
Estadio AJCC-UICC |
0,993 |
|||
|
I |
3 (15,8%) |
34 (18,9%) |
||
|
II |
7 (36,8%) |
57 (31,6%) |
||
|
III |
8 (42,2%) |
77 (42,6%) |
||
|
IV |
1 (5,2%) |
12 (6,7%) |
||
|
Seguimiento |
Estenosis precoz anastomosis |
1 (5,2%) |
3 (1,6%) |
0,387 |
|
Complicaciones respiratorias |
4 (21,1%) |
10 (5,5%) |
0,032 |
|
|
Clavien-Dindo |
< 0,001 |
|||
|
I |
0 |
100 (55,2%) |
||
|
II |
4 (21,1%) |
44 (24,3%) |
||
|
III |
2 (10,5%) |
17 (9,4%) |
||
|
IV |
6 (31,6%) |
11 (6%) |
||
|
V |
7 (36,8%) |
9 (4,9%) |
||
|
Inicio tolerancia oral (días) |
1 (1-4) |
2 (1-3) |
0,172 |
|
|
Amilasa drenaje (U/L) |
||||
|
< 4 días |
2968 (116-6.323) |
42 (23-159) |
0,042 |
|
|
≥ 4 días |
1292 (80-4.516) |
89 (22-54) |
0,013 |
|
|
Estancia hospitalaria |
21 (15-31) |
8 (7-11) |
< 0,001 |
|
|
Reingreso |
1 (5,2%) |
6 (3,3%) |
0,255 |
|
|
Recidiva |
4 (21%) |
63 (34,8%) |
0,505 |
|
|
Tratamiento adyuvante |
4 (21%) |
90 (49,7%) |
0,024 |
|
|
Supervivencia global |
0,505 |
|||
|
1er año |
68,40% |
80,40% |
||
|
3er año |
54,70% |
59,70% |
||
|
5º año |
40% |
53,10% |
||
Conclusiones: Pese a que la fuga anastomótica se asocia a una elevada tasa de morbimortalidad, se trata de una complicación controlable. Un apropiado control de los factores susceptibles permitirá realizar una adecuada selección de pacientes para aplicar medidas que minimicen los riesgos, aumentando la supervivencia.








