Introducción. El presente estudio evalúa la importancia de la regurgitación tricúspide (RT) tras la cirugía de trasplante cardíaco (txC), y su efecto sobre la supervivencia a largo plazo.
Métodos. Entre 1984 y 2011 se efectuaron en el hospital Puerta de hierro 778 procedimientos de TxC. A partir de 1998, la técnica estándar, biatrial, se alternó con la anastomosis cavo-atrial, que preserva la geometría valvular tricúspide, en 355 pacientes, y cuyo análisis constituye la aportación original de este trabajo. Las distintas variables asociadas a la técnica quirúrgica fueron analizadas por su efecto sobre la aparición de complicaciones, a corto plazo, y la supervivencia tardía.
Resultados. El análisis retrospectivo de nuestra serie muestra 278 casos realizados con anastomosis biatrial y 77 con técnica cavo-atrial. Entre los parámetros que pudieran tener efecto directo sobre la alteración geométrica del anillo valvular tricúspide, se encontró un menor índice de masa corporal (IMC) en el grupo biatrial (p = 0,03), sin que la discrepancia de sexo receptor/donante (R/D) (donante mujer) tenga efecto negativo sobre la función de ventrículo derecho (VD). La mayor complejidad técnica asociada a la anastomosis cavo-atrial se tradujo en un mayor tiempo de isquemia del injerto (p = 0,02) y de bomba (p < 0,001), pero con el beneficio de una menor incidencia de RT y mejor preservación de la función sinusal (p = 0,03).
Conclusiones. La RT es un hallazgo frecuente tras el TxC, y sus efectos dependen de la gravedad del cuadro. La anastomosis cavo-atrial, con o sin Anuloplastia tricúspide profiláctica (ATP), preserva la función sinusal, la geometría del anillo valvular y la función de VD. El beneficio clínico derivado de estas modificaciones técnicas supone menor necesidad de marcapaso (MP) y de medidas de soporte mecánico.
Introduction. We herein describe the impact of functional tricuspid regurgitation (RT) after orthotopic heart transplantation (TxC) and analyze our own series of uninterrupted TxC during the period 1998-2011.
Methods. A total of 778 consecutive procedures of TxC were carried out at Clinica Puerta de hierro since 1984, of which a series of 355 were studied in terms of a surgical-preservation technique of sinus node function, namely, the standard (bi-atrial; n = 278) or the more recent cavo-atrial (n = 77) anastomosis of the right atria.
Results. An attempt was made to find discriminative parameters between both approaches regarding postoperative complications and long-term survival. A significant (p = 0.03) difference was found in body mass index favoring the bi-atrial technique, but no deleterious effects in case of sex discrepancy of donor/recipient could be found. A longer (p = 0.02) graft ischemic time and pump run (p < 0.001) were associated with the cavo-atrial technique, but also a reduced early dependency of pacemaker (p = 0.03) triggering.
Conclusions. Functional RT is frequently ascertained following TxC, with potentially significant severity. Technical modifications, such as cavo-atrial anastomosis and prophylactic tricuspid annuloplasty, convey a degree of clinical protection in terms of preserved sinus node function and tricuspid valve coaptation. No effects on long-term survival could be found in this study.
INTRODUCCIÓN
La aparición y progresión de la RT, moderada o grave, después de TxC, ocurre en un 15-20% de los casos y es causa potencial del fracaso del VD y de insuficiencia cardíaca; además, puede asociarse a la disfunción hepatorrenal. Estos factores empeoran la calidad de vida del paciente y pueden reducir su supervivencia a largo plazo.
La incidencia de RT tras TxC oscila entre 47 y 98%1,2, y depende fundamentalmente de la técnica quirúrgica empleada, aunque también se asocian otros factores funcionales. La técnica estándar -biatrial- provoca una alteración de la geometría valvular, secundaria a la tensión impuesta sobre la pared libre de la aurícula derecha (AD), con la consiguiente distorsión del anillo tricúspide y la regurgitación resultante. Ambos efectos pueden minimizarse mediante la técnica bicava, y quizás, la más reciente cavo-atrial. Otras causas de la RT en el TxC son: la dilatación y el fracaso del VD, por preservación defectuosa o por lesión de isquemia-reperfusión; la hipertensión pulmonar preexistente en el receptor, y la desproporción > 15-20% de tamaño D-R. Tampoco es desdeñable el riesgo de lesión iatrogénica sobre el tejido valvular tricúspide causado por el excesivo número de biopsias endomiocárdicas, una vez superado el periodo operatorio.
Aunque la mortalidad asociada al fracaso agudo de VD del injerto puede superar el 50%, sin embargo, no están igualmente definidas las consecuencias de la disfunción ventricular tardía por RT. La hipertensión pulmonar puede regresar al cabo de pocos meses, por el buen funcionamiento del ventrículo izquierdo (VI), con la consiguiente reducción de la RT pasiva. Pero ante una situación de RT refractaria a los diuréticos, es necesario la reparación o sustitución de la válvula tricúspide defectuosa. De aquí la importancia de mantener una adecuada función valvular en el injerto cardíaco, especialmente en los casos con factores de riesgo estructural o funcional antes mencionados.
En este sentido, la ATP en el momento del TxC constituye una opción razonable y que no alarga excesivamente el tiempo de cirugía. También deben considerarse aquí la anastomosis bicava y sus distintas modificaciones, encaminadas a disminuir la RT por alteración geométrica del anillo atrioventricular.
Este artículo describe los efectos de la ATP y la RT sobre la supervivencia del TxC, avanza algunas sugerencias sobre la prevención de RT en el TxC y analiza nuestra experiencia trasplantadora con la anastomosis cavo-atrial.
MATERIAL Y MÉTODOS
Anuloplastia tricúspide profiláctica en el momento de trasplante cardíaco
En un estudio prospectivo y aleatorizado sobre 60 pacientes sometidos a TxC, Jeevanandam, et al.3 practicaron la ATP según De Vega, en 30 casos, como parte del protocolo operatorio. El anillo tricúspide se ajustó a un diámetro de 29 mm, o ligeramente inferior al original si este era menor de ese tamaño. El otro grupo de pacientes, sin ATP, se hizo igualmente, con técnica bicava.
El grado de RT intraoperatorio se evaluó por eco y resultó inferior para el grupo con ATP (0,33 ± 3,8 vs 1,1 ± 1,0), manteniéndose al cabo de uno (0,2 ± 0,3 vs 1,3 ± 1,0) y seis años (0,5 ± 0,4 vs 1,5 ± 1,3), siendo significativas todas las diferencias (p < 0,01). La función renal también parece beneficiarse de esta estrategia, ya que la elevación de la creatinina desde el valor basal fue menor para el grupo con ATP (0,7 ± 0,8 vs 2,0 ± 2,1; p < 0,006) a los seis años, aunque no hubo diferencia en el primer año postoperatorio. Más llamativa fue la mortalidad hospitalaria, con ocho casos por grupo, aunque cuatro de las muertes en el grupo control fueron por fracaso derecho, y mayor mortalidad de causa cardíaca (p = 0,03) a lo largo del seguimiento.
Efecto de la regurgitación tricúspide sobre la supervivencia
El efecto directo de la RT sobre la supervivencia post-TxC es analizado por Anderson, et al.4 en un grupo de 130 pacientes operados en el periodo 1992-2001 mediante técnica biatrial (38%) o bicava (62%). En el grupo de pacientes con RT grado II-IV, la mortalidad operatoria fue del 38 (10/26) versus el 7% (7/104) con RT mínima, y la supervivencia a uno y cinco años, significativamente inferior en el primer caso (57 vs 93% y 57 vs 85%, respectivamente). Lo más demostrativo es que en el grupo de pacientes con RT ≥ moderada se requirió balón de contrapulsación más asistencia derecha en el 19% de los casos y asistencia izquierda en un 8%, versus 1 y 9%, respectivamente, en los pacientes sin RT o de grado mínimo. Tras el análisis multivariable y de modelo de riesgos, el principal factor desencadenante de RT fue la disfunción ventricular derecha y la sinergia entre discrepancia de tamaño D-R (donante mujer) y resistencias vasculares pulmonares (RVP) elevadas, especialmente con donantes añosos. La importancia pronóstica de la RT ya era conocida5, pero el análisis precedente subraya su carácter deletéreo, incluso en grado II/IV e independientemente de si la técnica empleada es biatrial o bicava. Por tanto, parece aconsejable realizar algún tipo de ATP en el injerto cardíaco cuando se dan los factores mencionados, debiendo recordar que el umbral de peso y edad aquí considerados son los clásicamente reconocidos por The International Society for Heart & Lung Transplantation6, algo más estrictos que los actualmente en uso por la mayor parte de grupos trasplantadores en España. Por otro lado, la actual limitación en el número de donantes óptimos favorece la confluencia de algunos de estos factores de riesgo, por lo que cobra mayor importancia el mantenimiento de la competencia valvular tricúspide, aun cuando no siempre pueda evidenciarse un cambio en el curso clínico de los pacientes trasplantados, con o sin disfunción ventricular derecha.
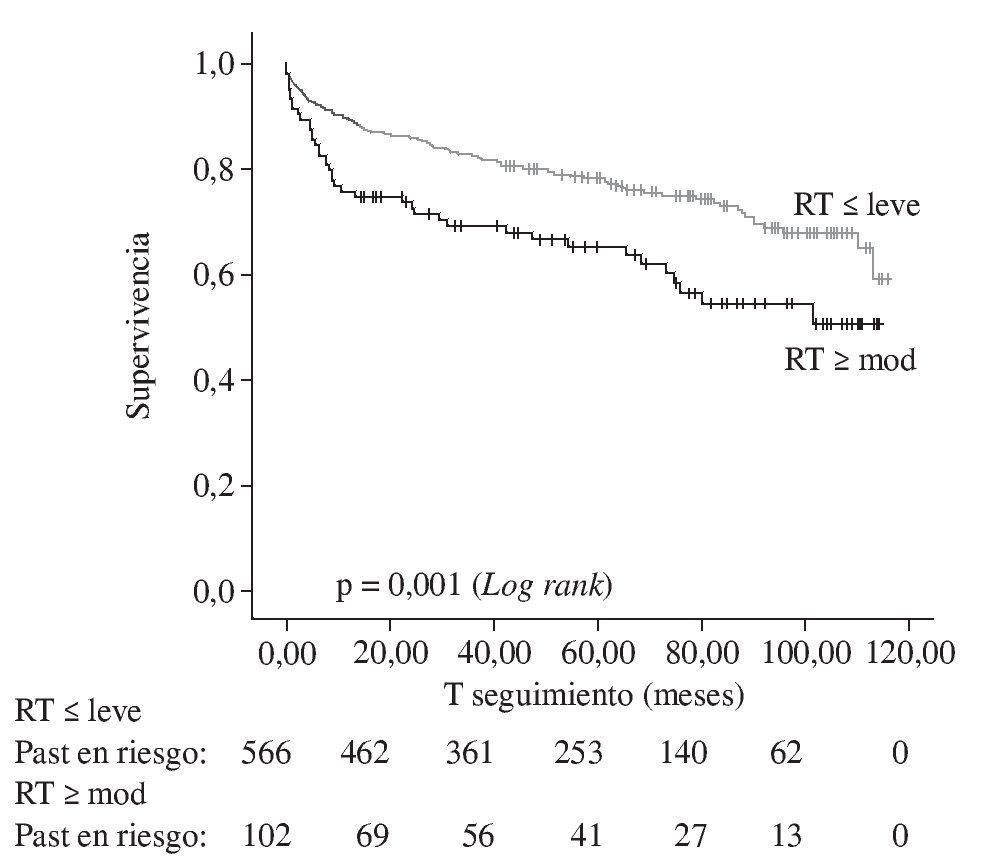
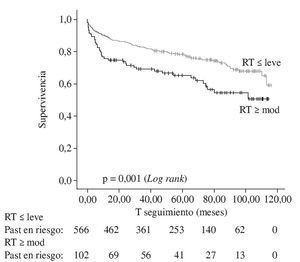
En el estudio de Anderson, et al.4 se analizó la incidencia de RT con las técnicas de anastomosis biatrial y bicava, y su impacto negativo sobre la supervivencia. Sin embargo, la aparición y progresión de RT a lo largo del tiempo y en una mayor población de pacientes muestra resultados igualmente preocupantes7. El análisis de Marelli, et al.7, sobre 670 pacientes sometidos a TxC (tiempo medio de isquemia del injerto: 212,8 ± 71,4 min) con técnica bicava y seguidos más allá de 10 años, demuestra una supervivencia libre de RT en el 78% de los casos a los nueve años, encontrando significativas diferencias según que el grado de RT fuera ≤ leve o ≥ moderado (Fig. 1). A los cinco años, la supervivencia era del 78,3% en el primer caso y el 65,3% en el segundo, aunque la máxima diferencia ocurrió a los 10 meses post-TxC (90,1 vs 75,7%, respectivamente). El análisis de regresión confirmó el carácter predictor de la RT para una mayor mortalidad (p = 0,001); sin embargo, no se pudo correlacionar con un mayor tiempo de isquemia del injerto (p = 0,08) ni edad avanzada del receptor (p = 0,49).
Figura 1. Tabla Kaplan-Meier de supervivencia global en pacientes trasplantados según el grado de regurgitación tricúspide (adaptado de Marelli7).
Este estudio muestra que la incidencia de RT es máxima en el primer año post-TxC y disminuye a partir de ese momento, pero sin llegar a anularse en el tiempo, aunque las repetidas biopsias puedan agravarla. De hecho, las curvas de supervivencia son superponibles una vez superado el periodo operatorio.
Sugerencias y modificaciones técnicas encaminadas a reducir la regurgitación tricúspide en trasplante cardíaco
Técnica bicava y trasplante cardíaco ortotópico total
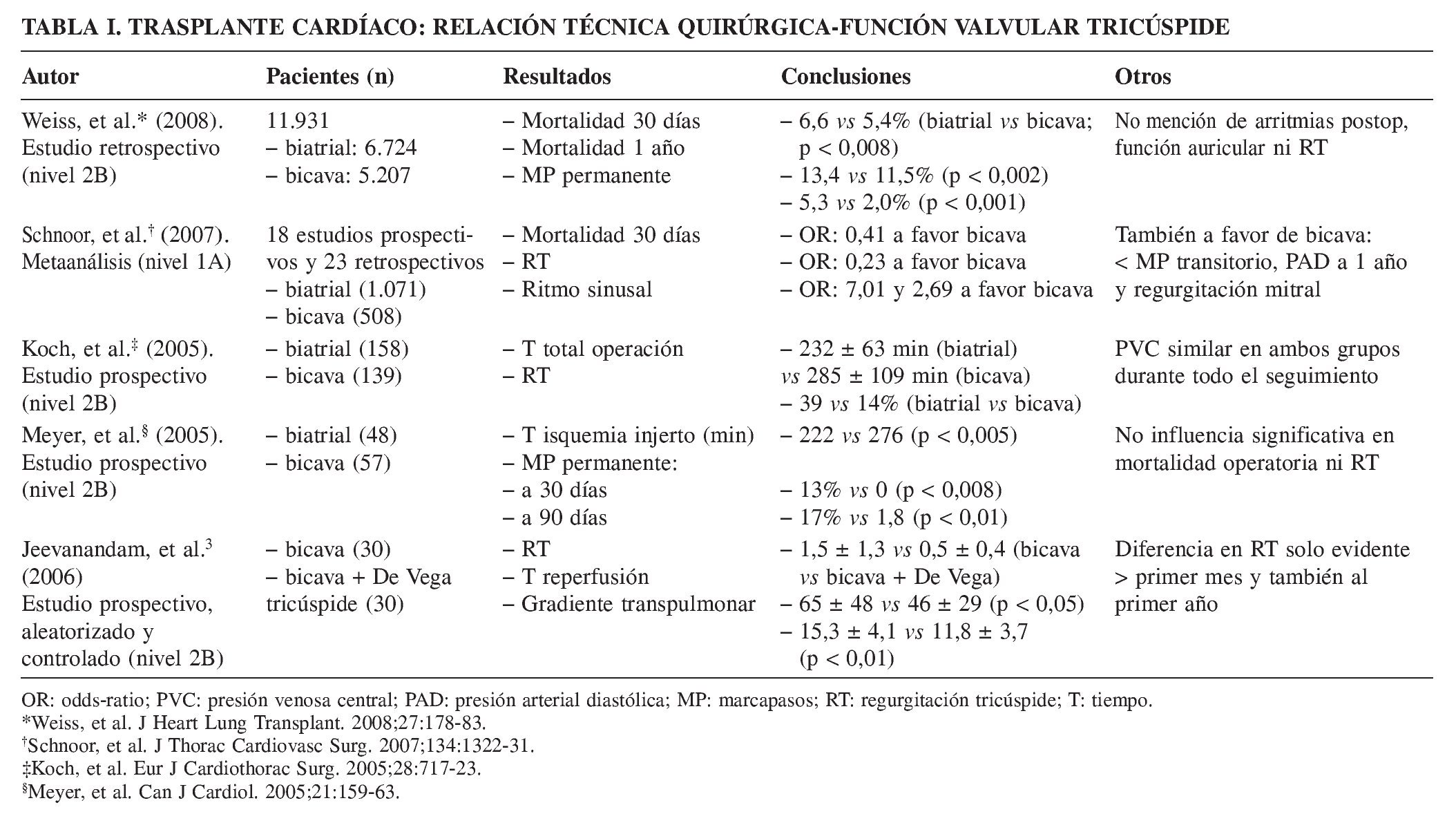
El trasplante cardíaco con técnica bicava preserva la integridad auricular y sus relaciones geométricas mejor8 que la técnica clásica biatrial9, y, posiblemente, esto suponga ventajas sobre la función auricular y la válvula tricúspide. Efectivamente, Sievers, et al.8 analizaron el grado de RT con ambas técnicas, entre 28 y 36 meses post-TxC, y no encontraron diferencias significativas entre ambas durante el reposo, pero con mayor regurgitación en los pacientes del grupo biatrial tras ejercicio (p < 0,05) a 50 watts, a pesar de un mayor tiempo de isquemia para el injerto en este último. Estas observaciones sugieren que el grado de RT con la anastomosis biatrial puede ser consecuencia directa de la técnica quirúrgica en sí y del mayor tamaño de la cavidad auricular resultante, con el consiguiente aumento de tensión parietal y del diámetro de anillo tricúspide durante la telesístole, tal y como describieron Tei, et al.10 (Tabla I).
Aunque la RT aislada suela ser clínicamente silente, cabe especular que la competencia valvular tricúspide se relacione con una mayor capacidad para el ejercicio, si bien los datos existentes no permitan asumir esta hipótesis. En cambio, la reducción significativa de RT con la técnica bicava ha sido cuantificada por Aziz, et al.11 , desde 35 a 17%, para los casos con técnica biatrial y bicava, respectivamente. Otras ventajas relacionadas con la anastomosis bicava parecen incluir una mayor ausencia de arritmia sinusal y necesidad de MP permanente, así como un menor volumen auricular remanente. En efecto, el estudio de Deleuze, et al.12 sobre 78 pacientes aleatorizados a técnica biatrial y ortotópica total (bicava más anastomosis separadas para venas pulmonares izquierdas y derechas) mostró una menor superficie biauricular en este último, tanto para AD (18,0 ± 4,7 vs 24,0 ± 7 cm2, respectivamente) como izquierda (20,0 ± 5 vs 24,0 ± 4,5 cm2, respectivamente), y también, menor necesidad de MP (0 vs 5%) y mayor índice cardíaco (4,12 ± 0,85 vs 3,77 ± 0,65 l/min/m2), siendo todas las diferencias significativas (p = 0,01 para el tamaño auricular y p = 0,04 para el índice cardíaco). Curiosamente, la capacidad para el ejercicio, medida como QO2 fue similar en ambos grupos, así como el grado de RT (67 vs 71%, respectivamente), e incluso el tiempo de isquemia del injerto (138 ± 51 vs 136 ± 46 min), lo que refleja la pericia técnica del grupo, a pesar de la elevada (25%) mortalidad peroperatoria en ambos grupos.
En base a los estudios descritos, tanto la técnica bicava como la ortotópica total permiten recuperar el ritmo sinusal en casi la totalidad de los casos, evitando la asincronía auricular y las anomalías de conducción que requieran MP definitivo, y que están presentes en el 15% de los pacientes operados con la técnica biatrial13,14. Las implicaciones obvias que el mantenimiento de la función sinoatrial tiene sobre la competencia valvular tricúspide aconsejan esta modificación técnica para reducir la RT en el injerto cardíaco, aunque la tasa de supervivencia a largo plazo no parezca estar influida por estos cambios.
Extensión auricular autóloga
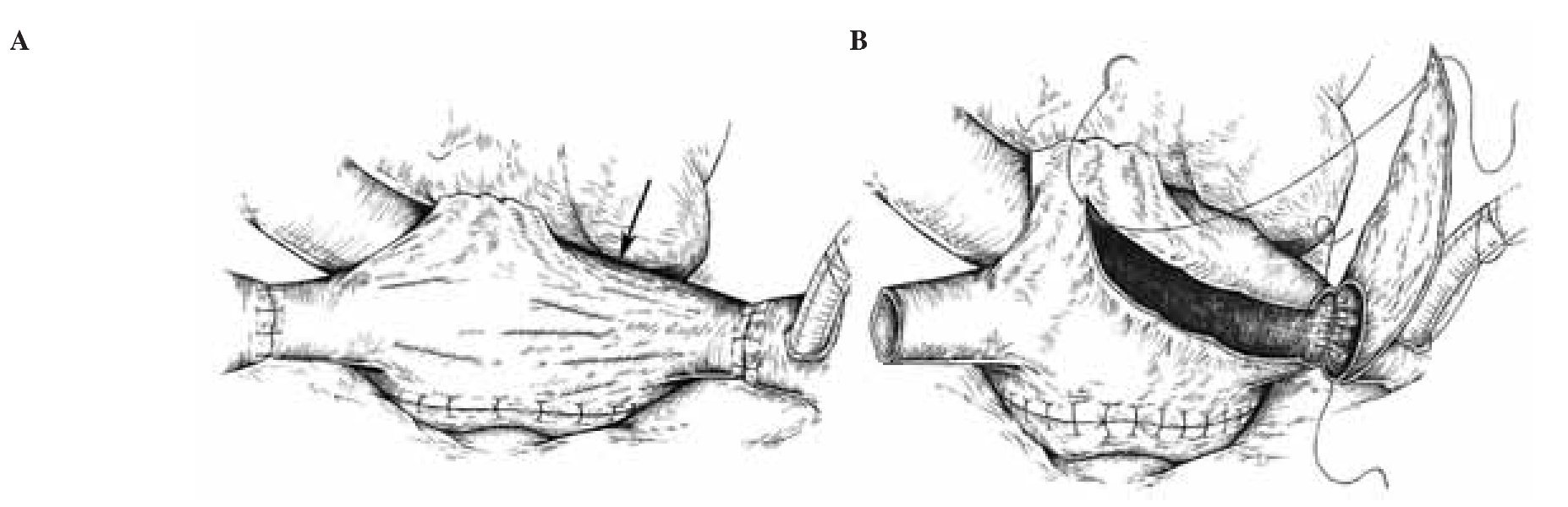
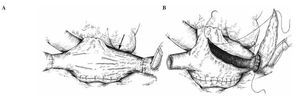
Son varias las razones para la alteración geométrica auriculoventricular en el injerto cardíaco trasplantado. En primer lugar, el aumento de las dimensiones cardíacas, por la cardiomiopatía terminal del receptor, supone una mayor distancia del eje cavo-cava. Además, la anastomosis de aurícula izquierda (AI) fija la pared posterior de AD, limitando su capacidad de adaptarse a la mayor distancia con la vena cava inferior del receptor. En la técnica biatrial, la anastomosis final de AD supone una mayor tensión sobre la región anterolateral, lo que se traduce en una distorsión del plano valvular tricúspide y, por tanto, RT15. Una forma de reducir dicha tensión consiste en la creación de un colgajo triangular de la AD del receptor previa a la cardiectomía y utilizarlo para aumentar la superficie auricular final, dirigida hacia la base de la orejuela16 (Fig. 2).
Figura 2. Distorsión de aurícula derecha (A) y ampliación auricular mediante colgajo triangular autólogo (B) (adaptado de Marelli16).
Anuloplastia tricúspide regulable
La anuloplastia selectiva o ATP en el injerto cardíaco es una maniobra específicamente destinada a la reducción del riesgo de RT post-TxC, tanto si se utiliza la técnica biatrial como bicava o cavo-atrial, y su eficacia clínica está probada17,18. Frente a los escasos inconvenientes asociados a su práctica (bloqueo AV, mayor tiempo de bomba), las ventajas compensan el tiempo invertido en su realización, reduciendo la necesidad de diuréticos para mantener la euvolemia.
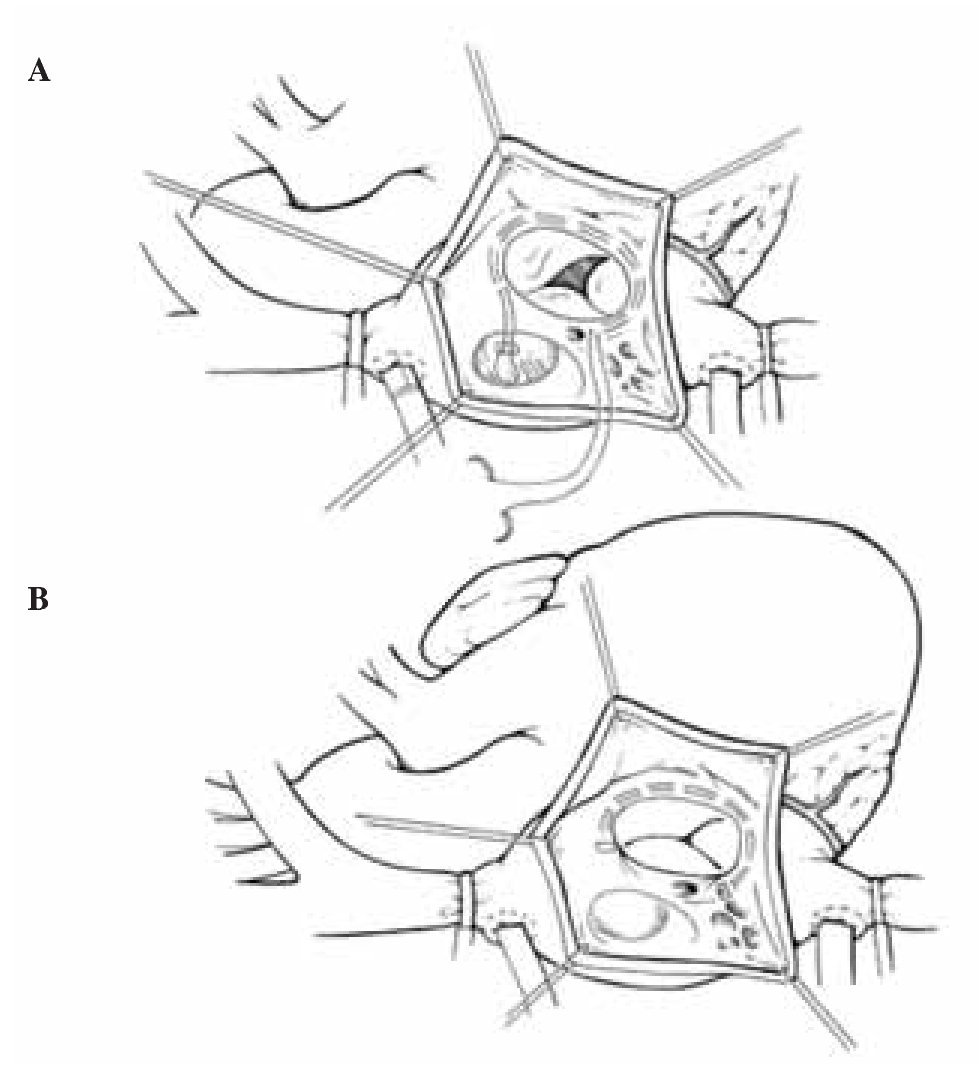
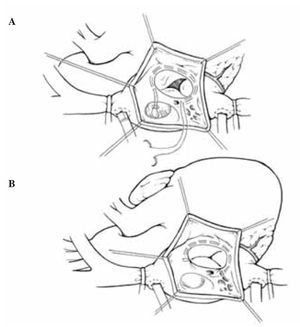
En nuestro medio, la ATP regulable según De Vega19permite ajustar el anillo a las dimensiones deseadas en un tiempo mínimo y sin interposición de material protésico permanente, constituyendo la técnica de elección en nuestro grupo (Fig. 3). Otros autores han publicado resultados subóptimos con anillo flexible de politetrafluoroetileno expandido (PTFE) o silicona20, mientras que McCarthy, et al.21 encontraron RT residual en el 14% de 790 casos operados con anillo Carpentier-Edwards o la banda de Cosgrove, recomendando la actuación sobre válvula tricúspide cuando exista regurgitación previa, si se van a implantar cables endoventriculares de estimulación permanente y en caso de disfunción ventricular izquierda. En cualquier caso, resulta conveniente realizar la ATP después de completar el trabajo sobre el lado izquierdo del corazón, lo que permite la reperfusión del miocardio tras la parada cardiopléjica y una desconexión más rápida de la máquina corazón-pulmón.
Figura 3. Anuloplastia tricúspide según De Vega, con doble sutura semienterrada en el endocardio anular de los velos anterior y posterior.
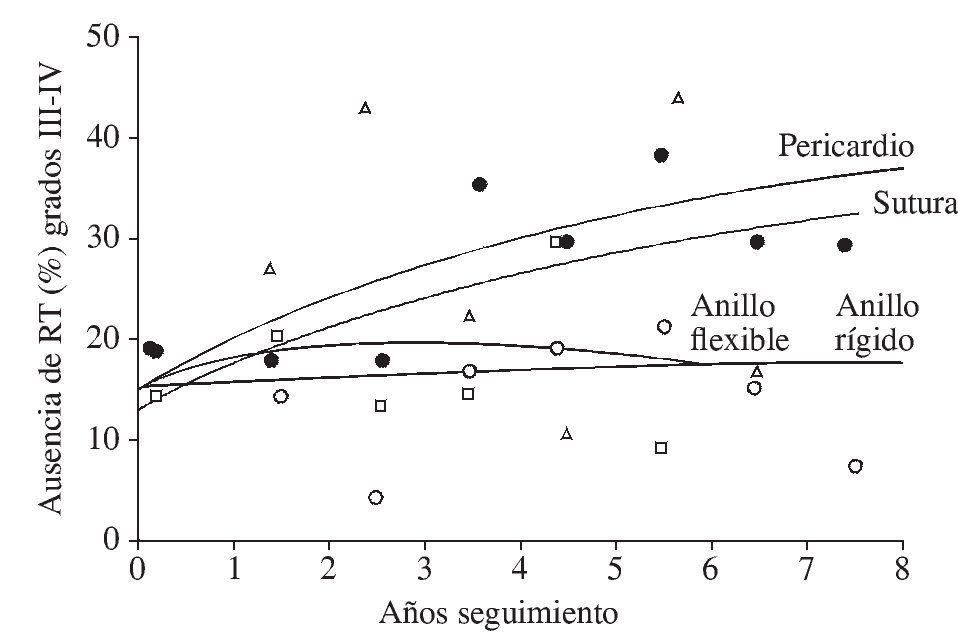
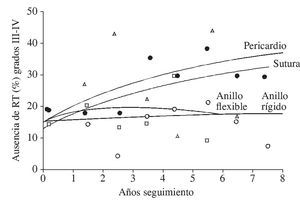
La introducción de nuevos modelos de anillo tricúspide puede mejorar los resultados obtenidos con modelos previos o con la anuloplastia de sutura (Fig. 4). Así, el grupo del Hospital Monte Sinaí ha demostrado a los 16 meses del implante del anillo Edwards MC3 ausencia completa de RT en el 68% de los casos y de grado leve en el 31%, con solo un caso de RT moderada22. Básicamente, se trata de aplicar una técnica simple, reproducible y, sobre todo, duradera en este grupo de pacientes de riesgo.
Figura 4. Ausencia de regurgitación tricúspide según el tipo de anuloplastia (adaptado de Marelli22).
RESULTADOS
Experiencia del hospital Puerta de hierro con la anastomosis cavo-atrial
El número total de TxC efectuados por nuestro grupo desde 1984 es de 778, incluyendo retrasplantes (n = 34).
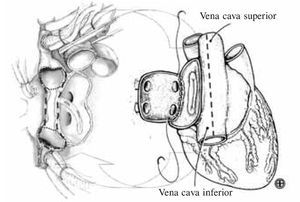
La técnica utilizada de forma unitaria ha sido biatrial hasta el año 1998, cuando se empezó a alternar con la técnica de anastomosis bicava y más extensamente cavoatrial (Fig. 5), según la preferencia del cirujano y las características del paciente. Por tanto, para este trabajo se analizaron los procedimientos realizados en el periodo entre 1998 y 2011 (n = 355), correspondientes a ambas técnicas (biatrial: 278, cavo-atrial: 77), independientemente de la práctica de ATP simultánea.
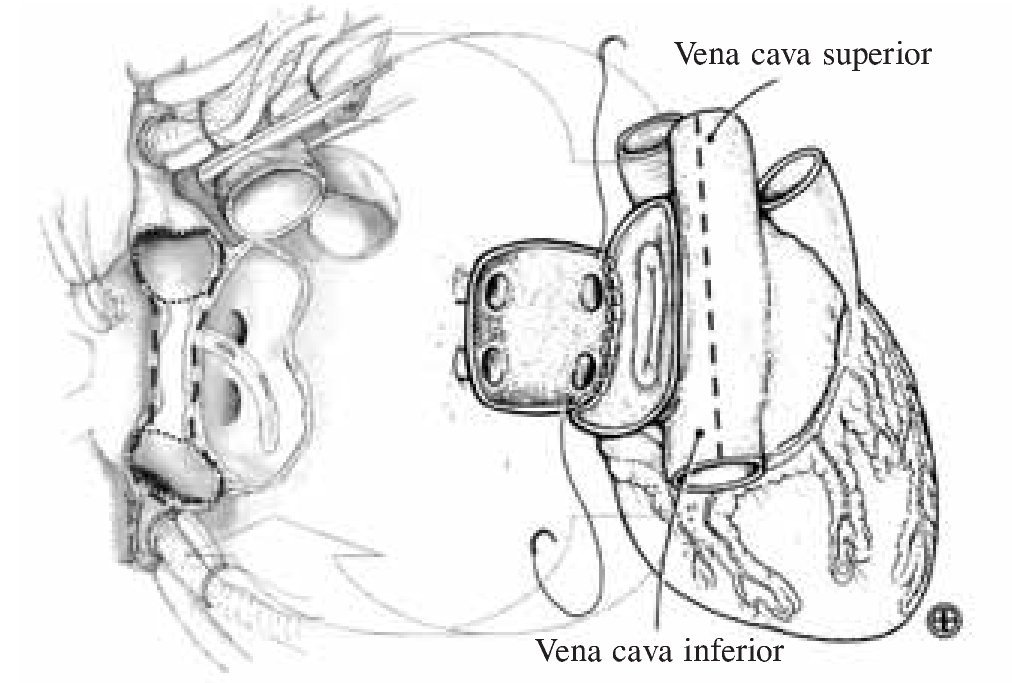
Figura 5. Anastomosis cavo-atrial. La división del eje cavo-cava en el injerto (dcha.) permite la alineación ortodrómica de la anastomosis con el techo de ambas cavas y el remanente de la aurícula derecha en el receptor (izq.).
Los resultados se presentan mediante frecuencias y porcentajes para variables cualitativas y medias ± desviación estándar en cuantitativas. La normalidad de las variables cuantitativas se estudió con la prueba de Kolmogorov-Smirnov. Para estudiar la asociación entre variables cualitativas se aplicó la prueba de la χ2 de Pearson o la χ2 corregida, en función del tamaño muestral. En la comparación entre variables numéricas, se utilizó la prueba de la t de Student o la de Mann-Whitney si se rechaza la hipótesis de normalidad. Se utilizó el método de Kaplan-Meier y el test de log-rank para el cálculo y comparación de las funciones de supervivencia. Se aplicaron pruebas bilaterales y se consideraron estadísticamente significativos los resultados con p < 0,05.
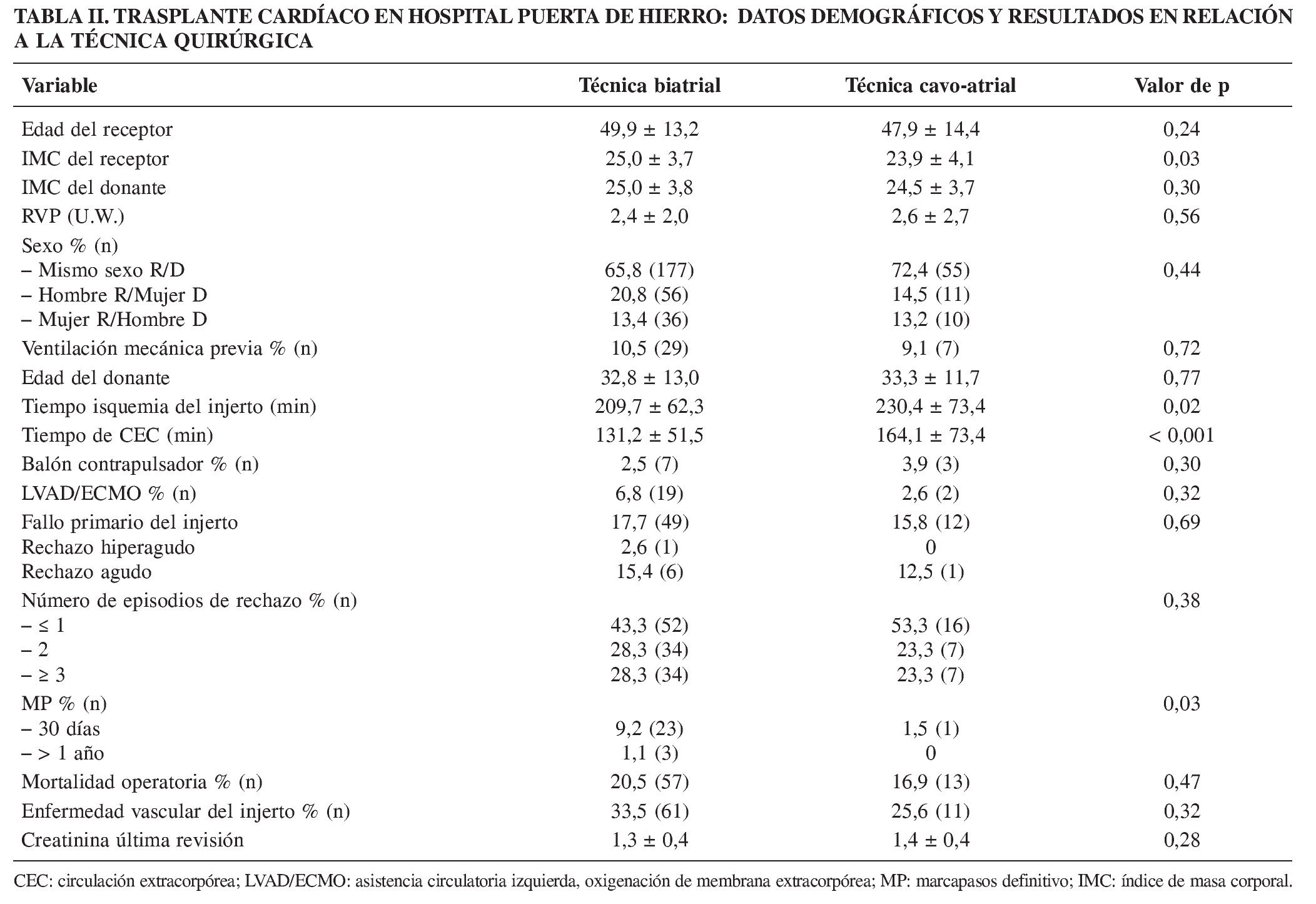
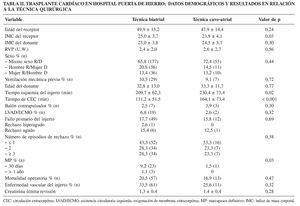
El análisis estadístico no muestra diferencias significativas entre ambas técnicas en cuanto a edad del donante y del receptor (Tabla II). El IMC R/D, como factor indicativo del tamaño auricular, tampoco muestra desproporción significativa en el grupo biatrial (25,0 ± 3,7/25,0 ± 3,8) ni en al cavo-atrial (23,9 ± 4,1/24,5 ± 3,7) al igual que las RVP (p = 0,4). Se analizó la discrepancia de sexo R/D con donante mujer, por el riesgo de excesiva tensión en la anastomosis auricular y distorsión del plano valvular tricúspide, sin encontrar diferencia significativa (20,8 grupo biatrial, 14,5% grupo cavo-atrial; p = 0,4). La preservación del injerto, con solución cristaloide hasta 1998, se hizo uniformemente con solución Celsior® a partir de esa fecha, en ambos grupos, por lo que la incidencia de fallo primario del injerto no puede ser achacada a dicho factor. Nuestra base de datos muestra un mayor tiempo de isquemia total del injerto para la anastomosis cavoatrial (230,4 ± 73,4 min) que biatrial (209,7 ± 62,3 min), así como un mayor tiempo de bomba (164,1 ± 73,4 vs 131,2 ± 51,5 min) (p < 0,05). Una forma de reducir ambos tiempos operatorios es hacer el trabajo del lado derecho del corazón (anastomosis cavo-atrial, cierre de arteria pulmonar y ATP) fuera de isquemia, y es la preferencia de dos de los autores (Carlos García-Montero y Juan Ugarte), mientras que la anastomosis endocardioendocardio para ambas aurículas ha sido practicada ocasionalmente (Raúl Burgos) como método para reducir la superficie trombogénica por parte de las suturas.
La necesidad de MP en el periodo hospitalario se puede traducir en disfunción del nodo sinusal y anomalías de la función auricular, y es significativamente (p = 0,03) distinto entre ambos grupos: 9,2 (biatrial) versus 1,5% (cavo-atrial). Después de un año de seguimiento, hubo tres casos más en el grupo biatrial (1,1%) por ninguno en el cavo-atrial, pero esta diferencia no es significativa.
Se requirió balón de contrapulsación aórtica en siete casos (2,5%) del grupo biatrial, por tres (3,9%) en el cavo-atrial. En los casos de disfunción ventricular grave se requirió algún dispositivo de asistencia mecánica circulatoria, con las bombas Biomedicus® y Levitronix® o Abiomed®, en los últimos años de la década de 1990 y poco después del año 2000, aunque más recientemente la preferencia del grupo ha sido la instauración de la oxigenación de membrana extracorpórea (ECMO) (Maquet®). En cualquier caso, la necesidad de estos dispositivos o la configuración uni-/biventricular no es significativamente diferente entre ambas técnicas (6,8 biatrial vs 2,6% cavo-atrial; p = 0,1).
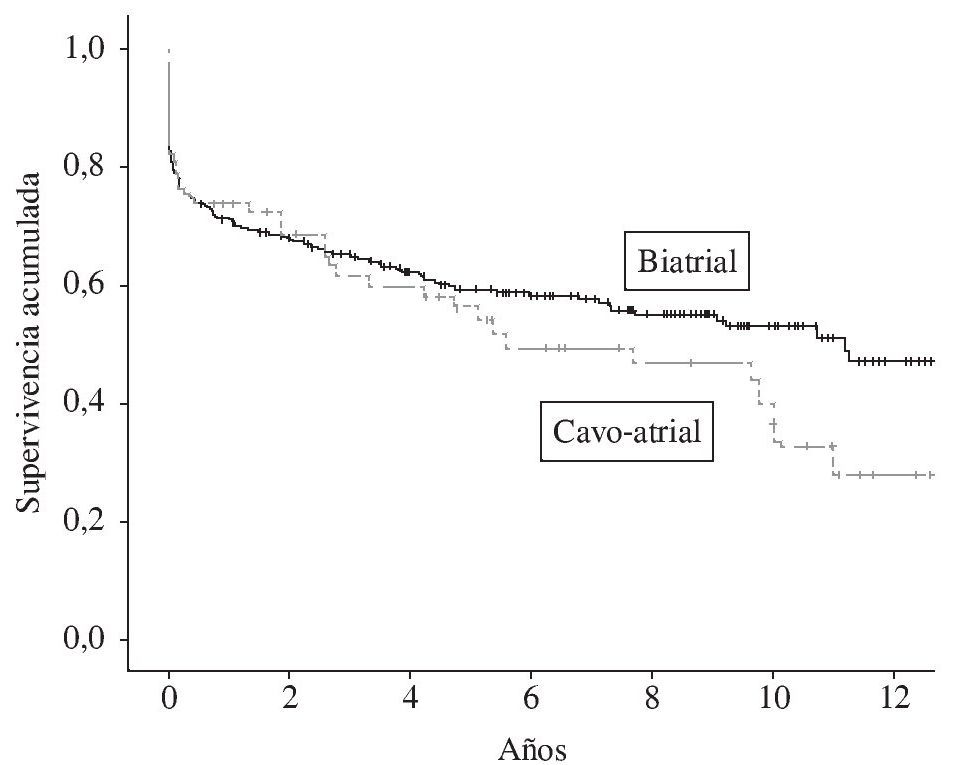
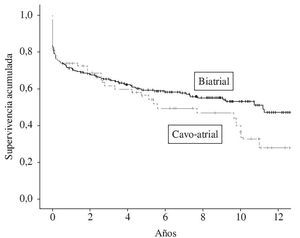
En cuanto a la supervivencia a largo plazo, el valor de la mediana (la diferencia cuantitativa de muestra entre ambos grupos distorsiona el valor de la media) es de 3,97 años (0-13) y de 2,43 (0-12) para los grupos biatrial y cavoatrial, respectivamente. No existe diferencia significativa en los resultados de supervivencia entre las dos técnicas (λ2 = 1,2 log-rank de Mantel-Cox = 0,2) (Fig. 6).
Figura 6. Tabla Kaplan-Meier de supervivencia global (Hospital Puerta de Hierro).
COMENTARIO
El análisis aquí expuesto es retrospectivo y tiene, por tanto, el inconveniente de no ser aleatorizado entre las dos técnicas quirúrgicas. El control de seguimiento es del 100%, lo que valida las conclusiones alcanzadas en cuanto a complicaciones posquirúrgicas y supervivencia a largo plazo, ofreciendo una imagen real de los resultados alcanzados en nuestro medio. El hecho de que la tasa de supervivencia tardía sea superponible en ambos grupos no oculta la mayor necesidad de MP en los pacientes con la clásica anastomosis biatrial, siendo más acusada esta dependencia en el periodo postoperatorio inmediato, con la repercusión que este hecho pueda tener sobre el gasto cardíaco y mayores requerimientos inotrópicos o de soporte mecánico. En este estudio no se encontraron diferencias significativas entre ambas técnicas en cuanto al uso de balón de contrapulsación aórtica y/o dispositivos de asistencia ventricular mecánica.
CONCLUSIONES
El estudio de la bibliografía pertinente, y tras el análisis de nuestra propia experiencia, pueden extraerse las siguientes conclusiones:
- La RT constituye un hallazgo frecuente tras el TxC, y sus causas son de naturaleza estructural y funcional. Entre las primeras, la distorsión de la pared auricular juega un papel prominente, en tanto que la regurgitación como expresión de la disfunción del VD puede ser consecuencia de una defectuosa estrategia de preservación, o más raramente, rechazo agudo del injerto.
- La técnica bicava y sus modificaciones son adecuadas para reducir la tensión auricular causante de la RT secundaria a la alteración del plano valvular tricúspide, y más concretamente, la ATP. Su indicación parece conveniente en los casos de acusada desproporción de tamaño R/D, con RVP elevadas o en presencia de fracaso de VD con respuesta incompleta al óxido nítrico y prostaglandinas.
- En nuestro grupo, la estrategia operatoria incluye la anastomosis cavo-atrial, con o sin ATP tipo De Vega, el tiempo de clampaje abreviado y la sutura (endocardio-endocardio) no evertida. La protección cardiopléjica del injerto combina una dosis de mantenimiento en el momento de llegar a quirófano y otra de reperfusión caliente previa al desclampaje aórtico. En caso de disfunción ventricular grave, la asistencia tipo ECMO es la terapia de elección.
- Se podría plantear la hipótesis de una relación entre el IMC y el diámetro del anillo tricúspide. Esta razón permitiría ajustar (la ATP) el tamaño de la válvula tricúspide en el momento del TxC y comparar la evolución de los pacientes así tratados con un grupo control, en cuanto a necesidad de MP y diuréticos, disfunción derecha y supervivencia a largo plazo.
Los autores hacen constar su agradecimiento a Isabel Millán, del Departamento de Bioestadística, Hospital Universitario Puerta de Hierro Majadahonda (HUPHM), por su valiosa aportación al estudio.