La cirugía cardiaca de mínimo acceso ha protagonizado un gran avance en los últimos años y, a través de numerosos estudios publicados, ha logrado demostrar obtener resultados al menos no inferiores a la cirugía convencional, e incluso superior en algunos aspectos. En esta revisión de nuestro programa mínimamente invasivo en la sustitución de la válvula aórtica, presentamos nuestros primeros resultados con el fin de analizar si se asemejan a los de la literatura.
Minimal access cardiac surgery has been a breakthrough in recent years. Numerousprevious published reports have suggested the results are favorable when compared with conventional surgery and, in some aspects, better. The initialresults are presented of the minimally invasive aortic valve replacement program in our centre, and the outcomes are compared with those reported in the literature.
La cirugía mínimamente invasiva ha supuesto una gran revolución dentro de la cirugía cardiaca, convirtiéndose en numerosos servicios en el abordaje quirúrgico estándar de muchas patologías, especialmente en la sustitución valvular aórtica aislada. Esto es debido a las siguientes razones principales:
El envejecimiento de la población y, con ello, de los pacientes derivados a cirugía, por lo que se intenta ser lo menos agresivos posible obteniendo los mismos resultados.
La constatación, mediante varios estudios publicados, de que la cirugía mínimamente invasiva resulta al menos no inferior a la cirugía convencional, y superior en otros aspectos, como la duración del ingreso en unidades de cuidados críticos (UCI) y de ingreso total hospitalario.
El impulso que han experimentado las técnicas de la cardiología intervencionista sobre patología estructural, ha fomentado la necesidad de seguir ofreciendo los excelentes resultados de la cirugía convencional con abordajes menos agresivos.
Por todo lo mencionado, en nuestro servicio se ha realizado una revisión de los primeros resultados presentados con el programa de cirugía de mínimo acceso sobre la válvula aórtica.
MétodosSe realizó una revisión de los resultados de dicho programa, en nuestro centro, desde su inicio en enero de 2016, hasta diciembre de 2019, con un total de 57 pacientes intervenidos, centrándonos en analizar las grandes ventajas de la técnica mínimamente invasiva según la literatura publicada: la duración de la estancia en UCI y hospitalaria, la mortalidad, el tiempo de intubación y la incidencia de complicaciones respiratorias. Como se ha mencionado, en diversos estudios se ha relacionado la cirugía de mínimo acceso con una menor estancia tanto en UCI y hospitalaria, disminuyendo los costes económicos asociados a dicha estancia, y con una recuperación e incorporación más precoces a la vida habitual de los pacientes. Además, se han publicado resultados que reflejan una tendencia del abordaje mínimamente invasivo a una menor duración del tiempo de intubación, y también de complicaciones respiratorias debido a la menor agresión quirúrgica y a la movilización precoz, así como una menor mortalidad global por todas las ventajas citadas anteriormente.
Todos los pacientes estudiados fueron intervenidos mediante miniesternotomía en J hasta el tercer-cuarto espacio intercostal, con canulación arterial en aorta ascendente y venosa en orejuela derecha, administrándose cardioplejía vía anterógrada en aorta, a través de los ostia coronarios, o ambos, si se objetivaba actividad cardíaca o se necesitaba un segundo periodo de cardioplejía a los 20 minutos de la primera. Además, en todos los casos se colocó vent en vena pulmonar superior derecha y monitorización mediante ecocardiografía transesofágica (ETE) intraoperatoria.
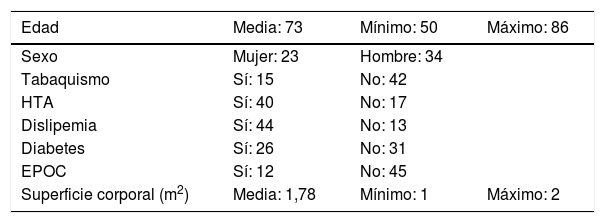
ResultadosLas características preoperatorias y antecedentes de los sujetos se muestran en la tabla 1.
Características preoperatorias
| Edad | Media: 73 | Mínimo: 50 | Máximo: 86 |
|---|---|---|---|
| Sexo | Mujer: 23 | Hombre: 34 | |
| Tabaquismo | Sí: 15 | No: 42 | |
| HTA | Sí: 40 | No: 17 | |
| Dislipemia | Sí: 44 | No: 13 | |
| Diabetes | Sí: 26 | No: 31 | |
| EPOC | Sí: 12 | No: 45 | |
| Superficie corporal (m2) | Media: 1,78 | Mínimo: 1 | Máximo: 2 |
EPOC: Enfermedad pulmonar obstructiva crónica; m2: metros cuadrados.
Los pacientes fueron derivados a cirugía en una clase funcional según escala NYHA tipo II en un 57% de los casos y tipo III en un 41,2%, resultando excepcional que se encontraran en mala escala funcional o asintomáticos. La mayoría de los sujetos, concretamente un 94,7%, presentaban una fracción de eyección del ventrículo izquierdo conservada, al igual que el ritmo sinusal fue el ritmo mayoritario. En cuanto a la indicación quirúrgica, el 77,2% de los pacientes presentaban una estenosis aórtica pura, un 20,2% doble lesión valvular, y solo el 2,6% tenían una regurgitación aislada. Además, el tiempo medio de isquemia o clampaje aórtico fue de 60,4 minutos.
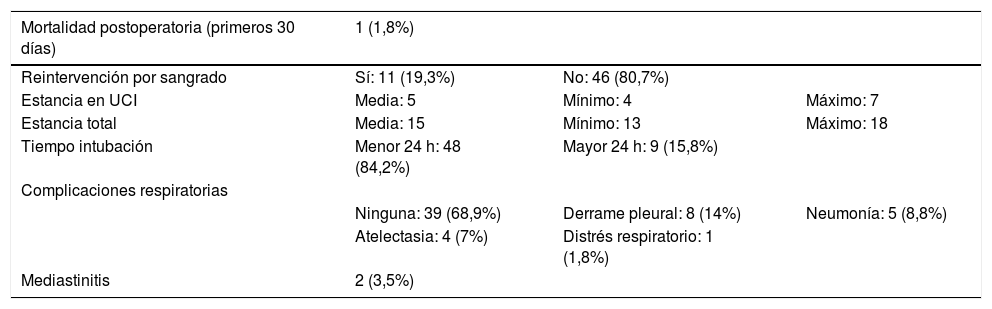
En cuanto a la evolución postoperatoria, solo se produjo la muerte de un paciente debido a una neumonía. Se reintervinieron 11 pacientes en las primeras 24 horas por sangrado excesivo, prácticamente casi todos los primeros casos hasta que se pasó la curva de aprendizaje, con un débito total en todos los sujetos por los drenajes quirúrgicos en las primeras 24 horas de 247 ml. Se reintervinieron por otras causas distintas al sangrado seis pacientes, especialmente en la primera parte de la curva, destacando entre ellas por problemas en los tubos, por obstrucción del mismo o atrapamiento y para tratamiento de infección en la herida quirúrgica.
La estancia media en UCI fue de cinco días, con una estancia media total hospitalaria de 15 días. Además, la mayoría de los pacientes necesitaron ventilación mecánica invasiva menos de 24 horas, siendo nueve pacientes los que estuvieron intubados más de un día. En cuanto a la aparición de complicaciones respiratorias, en el 68,9% de los pacientes no se dio ninguna incidencia respiratoria, siendo por orden de mayor a menor frecuencia: el derrame pleural con un 14%, la neumonía con un 8,8%, atelectasias con un 7% y distrés respiratorio con un 1%. Con respecto a la necesidad de transfusión de hemoderivados, ésta fue superior en los primeros pacientes reoperados por sangrado en las primeras 24 horas, con una media de dos bolsas, reduciéndose a cero en los 46 pacientes restantes.
Por último, se produjo mediastinitis en dos pacientes, dentro de los primeros 10 casos del programa, con buena evolución posterior tras tratamiento oportuno, aunque alargando el tiempo de estancia de dichos pacientes en UCI y, por tanto, la media. Esta evolución se resume en la tabla 2.
Evolución postoperatoria
| Mortalidad postoperatoria (primeros 30 días) | 1 (1,8%) | ||
|---|---|---|---|
| Reintervención por sangrado | Sí: 11 (19,3%) | No: 46 (80,7%) | |
| Estancia en UCI | Media: 5 | Mínimo: 4 | Máximo: 7 |
| Estancia total | Media: 15 | Mínimo: 13 | Máximo: 18 |
| Tiempo intubación | Menor 24 h: 48 (84,2%) | Mayor 24 h: 9 (15,8%) | |
| Complicaciones respiratorias | |||
| Ninguna: 39 (68,9%) | Derrame pleural: 8 (14%) | Neumonía: 5 (8,8%) | |
| Atelectasia: 4 (7%) | Distrés respiratorio: 1 (1,8%) | ||
| Mediastinitis | 2 (3,5%) |
UCI: Unidad de Cuidados Críticos.
Por otro lado, en la primera revisión de los pacientes por el servicio de cardiología, generalmente, al mes del alta hospitalaria, la mayoría de los pacientes se encontraban en clase funcional I, con función sistólica conservada y con prótesis normofuncionante, sin insuficiencia periprotésica mayor que leve.
DiscusiónAnalizando punto por punto los resultados de nuestra revisión comparados con los resultados publicados en la literatura, en especial con respecto a las teóricas ventajas de la cirugía de mínimo acceso, encontramos que:
En el estudio de Filip G et al. (2018), la media de tiempo de intubación en el grupo de miniesternotomía fue de ocho horas, y en el metaanálisis de Phan et al. se observó una reducción del tiempo de intubación de media de cuatro horas a favor del grupo de miniesternotomía, resultando igual en nuestra revisión, con una mayoría de pacientes intubados menos de 24 horas. Es cierto que un porcentaje no despreciable de sujetos (9 de 57) estuvieron intubados más de 24 horas, principalmente aquéllos que requirieron reintervención en las primeras horas por sangrado, en los que se mantuvo posteriormente una actitud conservadora con respecto a la extubación.
En cuanto al sangrado por los drenajes en las primeras 24 horas del postoperatorio, que se presupone que es inferior en las técnicas mínimamente invasivas al provocar menor agresión, ha resultado una variable difícil de valorar en la literatura, puesto que en la mayoría de los estudios no especifican esta cantidad, sino que hablan de la necesidad de transfusión, pero sí se ha encontrado que en el estudio de Filip G et al. (2018), el débito por los drenajes fue de una media de 230 mL menor en el grupo de miniesternotomía con respecto al grupo de esternotomía1. No obstante, no especifican si utilizaron medicación procoagulante. En nuestra revisión, la media del sangrado total (247 mL) ha sido relativamente baja, aunque sí destaca la necesidad de reintervención por dicho motivo en los primeros casos de la curva de aprendizaje. Se cree que es debido a que en la implementación de una nueva técnica quirúrgica llevada a cabo en los primeros casos, en los que se estaba tratando de establecer la mejor forma de colocación de bolsas de tabaco y canulación, que fueron suficientes para una buena hemostasia y para que, al mismo tiempo, interfirieran lo menos posible en el campo quirúrgico reducido. Además, dichos casos se relacionaron también con mayores tiempos quirúrgicos y, con ello, mayor alteración de la coagulación y con la instalación del sistema de tromboelastometría que, posteriormente, ayudó a guiar el tratamiento y a discernir si el sangrado se debía o no a un problema quirúrgico. Es evidente que esta incidencia fue controlada mejorando las técnicas quirúrgicas (canulación, revisión de puntos sangrantes, preparación de los pacientes, tromboelastometría), ya que en el resto de la curva de pacientes no se necesitó reintervención por sangrado.
Uno de los puntos fuertes a favor de la miniesternotomía, al menos teóricamente, es que se relaciona con una menor estancia en UCI y con una menor estancia total hospitalaria, como se observa en el estudio de Filip et al. (2018), con una media de estancia hospitalaria de siete días para el grupo de miniesternotomía, frente a los ocho días del grupo de esternotomía con una p = 0,021. También obtuvieron una menor media de ingreso en UCI y de ingreso hospitalario en el grupo de miniesternotomía del estudio de Paredes et al.2. En el estudio de Khoshbin et al.3, un metaanálisis que solo incluía ensayos clínicos controlados, con un total de 220 sujetos, solo se obtuvo significación estadística en la variable de menor media de duración de estancia en UCI del grupo de miniesternotomía, específicamente 0,57 días. Sin embargo, en nuestro estudio, las medias de ambos ingresos son altas, debido, principalmente, a la curva de aprendizaje en la técnica mínimamente invasiva, tanto en el quirófano como en su manejo en UCI, y a que los primeros casos presentaron mayor incidencia de complicaciones que alargaron el ingreso de dichos pacientes, en especial los casos de mediastinitis.
En cuanto a las complicaciones respiratorias, la aparición de derrame pleural es bastante frecuente en el postoperatorio de cirugía cardíaca, siendo de escasa cuantía y desapareciendo con manejo farmacológico en la mayoría de los sujetos de nuestro estudio. Por otro lado, en algunos estudios, como refleja Esquintas et al.4, la incidencia de neumonía en el postoperatorio de cirugía cardíaca puede llegar hasta el 20%, con una mortalidad del 45%, siendo en nuestra revisión de un 9%, provocando la muerte de un paciente. La aparición de esta complicación se dio, sobre todo, en los pacientes que precisaron mayor tiempo de ventilación mecánica y en los que el postoperatorio precoz resultó más tormentoso. Sin embargo, es de destacar que, a pesar de producirse esta complicación grave, la mayoría de los pacientes la superaron y fueron dados de alta. Además, aunque no se recoge como tal en los datos de la revisión, los primeros pacientes seleccionados para cirugía mínimamente invasiva fueron aquéllos que, a priori, se consideró que podían presentar mayor riesgo para una cirugía convencional, sobre todo en datos no tangibles, como la fragilidad, sin llegar a ser candidatos a valvular aórtica transcatéter. Posteriormente, con una técnica ya estandarizada, se fueron incluyendo todo tipo de pacientes, por lo que tal vez esto explique los primeros resultados de la serie.
Con respecto a la mortalidad, solo un paciente falleció, por lo que, a pesar de las complicaciones que sufrieron los primeros pacientes, la cirugía de mínimo acceso ha resultado segura.
LimitacionesAl ser una revisión retrospectiva, es imposible llevar a cabo la aleatorización de los pacientes ni influir en su planificación, sino recoger los datos e interpretarlos. Además, hemos encontrado algunas en varias variables, como el tiempo de intubación, que se pretendía analizar como horas específicas de intubación. Lo mismo sucedió con la fracción de eyección del VI que no venía recogida con su cifra exacta, dividiéndose en conservada y disminuida.
En general, la falta de datos preoperatorios en las historias clínicas, provocó que no se pudiera calcular el riesgo quirúrgico de los pacientes por la escala EuroSCORE.
Al no conocer los resultados de la cirugía convencional en pacientes intervenidos en la misma época, no se pueden comparar los resultados de ambas técnicas. Este es uno de los objetivos a analizar en nuestro centro.
ConclusiónLos resultados del programa de cirugía de mínimo acceso de nuestro servicio son bastante prometedores en el sentido de reflejar lo que es una técnica segura, con una mortalidad muy baja y con una mayoría de pacientes que evolucionan sin complicaciones, además de tiempos quirúrgicos en cuanto a la isquemia que son muy similares a los de la técnica convencional, siendo esta una crítica que siempre se ha hecho a la cirugía mínimamente invasiva. Es evidente que la curva de aprendizaje de una nueva técnica ha influido en que los resultados no hayan sido mejores, especialmente en las estancias en UCI y hospitalaria, marcadas por los primeros casos que se reintervinieron, así como el bajo número total de sujetos, factor que probablemente no ha permitido que aparezcan las ventajas asociadas a esta técnica. No obstante, en esta revisión actualizada se demuestra que la cirugía mínimamente invasiva ha llegado para quedarse, por lo que deben revisarse sus resultados en cada servicio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.