La prevalencia de obesidad y de reflujo gastroesofágico (RGE) está aumentando en el mundo occidental. Los pacientes obesos tienen 1-2 veces más riesgo de presentar RGE1,2 y el problema surge cuando hay que elegir qué tipo de procedimiento quirúrgico es el más adecuado para esta población. La funduplicatura tipo Nissen es la técnica de elección para tratar a los pacientes con hernia de hiato por deslizamiento y RGE, sin embargo tiene una tasa de fracasos superior al 20% cuando se realiza en pacientes obesos3. La hernia de hiato tipo III o paraesofágica mixta suele aparecer en pacientes con hernia de hiato de larga evolución en los que se ha dilatado significativamente el orificio entre ambos pilares diafragmáticos permitiendo el paso del estómago con o sin otras vísceras abdominales. Este tipo de hernias pueden asociar otras complicaciones a parte del RGE (esofagitis, esófago de Barret) como son volvulaciones gástricas con obstrucción intestinal y necrosis gástrica. El tratamiento quirúrgico ideal de los pacientes obesos con RGE no está bien definido4,5 y actualmente existe controversia también en la elección del procedimiento más efectivo para tratar un paciente obeso con hernia paraesofágica6–8.
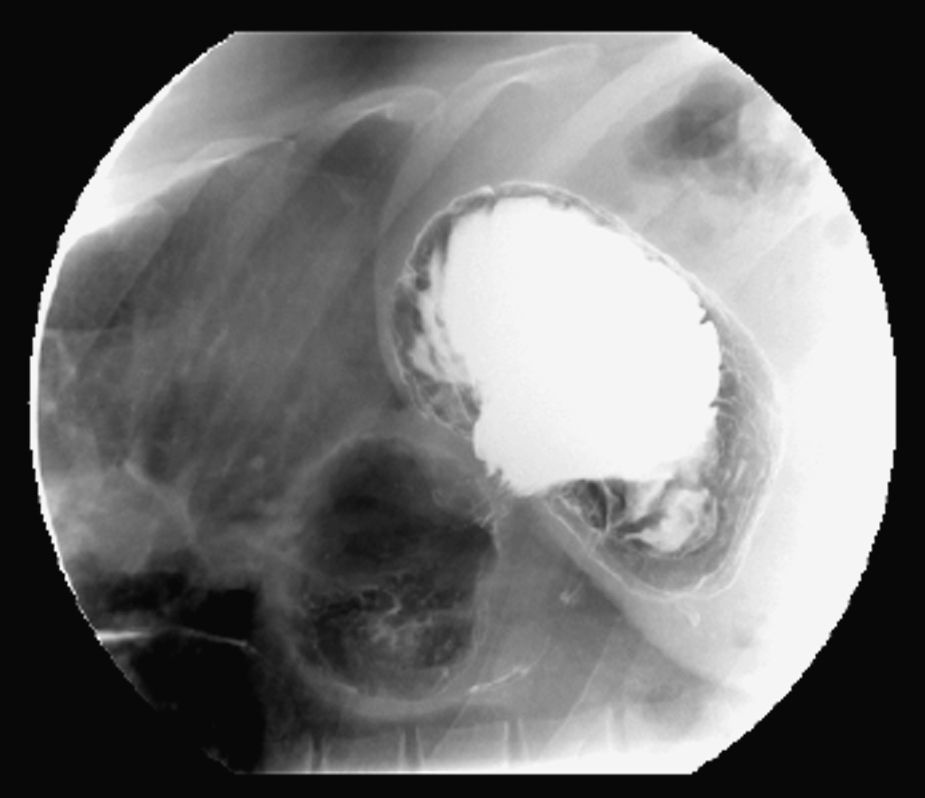
A continuación presentamos el caso de un varón de 43 años que refería pirosis retroesternal desde hacía 10 años y presentaba epigastralgia post-prandial en los últimos meses, siendo diagnosticado de hernia paraesofágica con volvulación gástrica. Entre los antecedentes personales destacaba infección por VHB y obesidad de larga evolución sin respuesta al tratamiento indicado por el Servicio de Endocrinología. Durante la exploración física se evidenció un índice de masa corporal de 40kg/m2 (peso:141kg/talla: 186cm). El tránsito baritado puso de manifiesto una hernia paraesofágica de gran tamaño (fig. 1), que fue confirmada en la gastroscopia, así como una esofagitis grado B. La manometría esofágica registró hipotonía en el esfínter esofágico inferior (EEI). El paciente realizó dieta prequirúrgica hipocalórica y fue intervenido por laparoscopia con un peso de 125kg (IMC: 36kg/m2). Se practicó la reducción del estómago a la cavidad abdominal, cierre de los pilares y refuerzo con prótesis bilaminar. Luego se realizó un bypass gástrico en Y de Roux con asa alimentaria de 150cm y un asa biliopancreática de 100cm. La evolución postoperatoria cursó sin incidencias siendo dado de alta el individuo al 5.° día después de la operación. A los 4 meses de la intervención, no precisa IBP y su IMC es de 29kg/m2.
El bypass gástrico cumple los objetivos de la cirugía bariátrica y es una técnica quirúrgica de elección entre los procedimientos antirreflujo cuando fracasan las funduplicaturas. Por tanto, conceptualmente estamos de acuerdo con autores como Braghetto, que defienden el bypass gástrico frente a la gastrectomía tubular en presencia de RGE porque han demostrado mediante manometría pre- y post-gastrectomía tubular en obesos, que la presión del EEI disminuye tras esta intervención favoreciendo la aparición o la exacerbación de RGE5. Salvador Sanchís ha publicado recientemente un caso muy similar al nuestro con buenos resultados a los 6 meses de seguimiento8.
Un detalle crucial de la intervención es conseguir un cierre sólido de los pilares y la elección de una prótesis adecuada. Actualmente se están utilizando con buenos resultados matrices de colágeno procedentes de animales9 y de cadáveres humanos10.
En conclusión, nos parece que la hiatoplastia asociada al bypass gástrico es una excelente opción para tratar a un paciente obeso con hernia de hiato paraesofágica y RGE.