Introducción
La hernia inguinal presenta una elevada incidencia en la población y conlleva importantes implicaciones socio-laborales. Se estima que el riesgo de tener una hernia inguinal a lo largo de la vida alcanza el 27% en varones y el 3% en mujeres. A pesar de que esta enfermedad se ha considerado de escasa relevancia y técnicamente sencilla, en el momento actual supone uno de los procesos más y mejor estudiados. El progresivo conocimiento de la anatomía y de la naturaleza de la reparación ha conducido a una cirugía con excelentes resultados1-9 .
Como consecuencia de los estudios promovidos por la Asociación Española de Cirujanos (AEC), a través de la Sección de Gestión de Calidad, para tratar de aproximarnos a la realidad de la calidad con que se practica la cirugía en nuestro país, se exponen en el presente trabajo los resultados obtenidos en la cirugía programada de la hernia inguinal.
La elección del proceso en la hernia inguinal se fundamenta en que se trata del proceso quirúrgico de cirugía general más frecuente en nuestro sistema sanitario, según datos del Ministerio de Sanidad y Consumo (GRD n.° 162, procedimientos sobre hernia inguinal/femoral, edad > 17 años sin complicaciones, 15.476 altas en el año 2000 en el territorio gestionado por el Insalud)10 . Para abordar su estudio, es preciso tener en cuenta los importantes cambios que ha sufrido en las últimas décadas la técnica quirúrgica, la progresiva ambulatorización del proceso, así como una temprana reincorporación del paciente a sus actividades habituales.
Aunque varios países disponen de registros que aportan datos sobre la calidad de la cirugía de la hernia inguinal (Suecia, Dinamarca, Reino Unido, etc.)11 , no existen estudios de ámbito nacional recientes en los que se pretenda determinar la calidad de la cirugía de la hernia inguinal en España.
Pacientes y método
Estudio descriptivo, multicéntrico, prospectivo y longitudinal de pacientes intervenidos quirúrgicamente de forma consecutiva por presentar hernia inguinal (HI) en servicios de cirugía general y aparato digestivo de hospitales correspondientes a diferentes comunidades autónomas. El estudio se inició en enero de 2002 y concluyó en septiembre de 2003.
El tamaño muestral se calculó en función de la población proporcional de cada territorio (comunidades autónomas, Ceuta y Melilla), considerando una precisión del 95% y una probabilidad del 50%. El número de casos calculado fue de 384, que se incrementó en el 50% para compensar posibles pérdidas de datos, fichas no válidas o falta de envío de datos por parte de algunos de los servicios que inicialmente aceptaron participar en el proyecto. El reparto proporcional de casos que correspondió a cada autonomía fue el siguiente: Andalucía, 100; Aragón, 18; Asturias, 17; Baleares, 12; Canarias, 22; Cantabria, 8; Castilla-León, 38; Castilla-La Mancha, 23; Cataluña, 86; Comunidad Valenciana, 56; Extremadura, 18; Galicia, 47; Comunidad de Madrid, 71; Murcia, 18; Navarra, 8; País Vasco, 30; La Rioja, 4, y Ceuta y Melilla, 4.
Se incluyó en el estudio a pacientes con HI unilateral o bilateral, recidivadas o primarias. Los criterios de exclusión fueron cirugía de urgencia o procedimientos quirúrgicos asociados diferentes al de la HI.
Las dimensiones de la calidad analizadas fueron: calidad científico-técnica, efectividad clínica, eficiencia y satisfacción de los pacientes.
Se ha seleccionado una serie de indicadores clínicos de calidad tras revisar la bibliografía científica, para evaluar la calidad cientificotécni-12-18 , la efectividad clínica19-23 y la eficiencia24 .
Para el estudio de la satisfacción de los pacientes se aplicó un cuestionario de satisfacción (modelo SERQVHOS® )25 al alta hospitalaria, que, como el resto de los datos, fue confidencial y anónimo.
Se realizó una revisión de los casos al mes de la intervención, y entre el primer y el segundo año desde la intervención. La revisión la realizó el propio servicio o una única persona, que cumplimentó un cuestionario prediseñado en los casos en los que no se aportó el seguimiento por parte de los servicios participantes. La revisión fue presencial mediante consultas o bien telefónica, y se incidió especialmente en las recidivas herniarias, y el tiempo de recuperación y de baja laboral.
Resultados
Participaron en el estudio 46 servicios de cirugía general correspondientes a 16 comunidades autónomas. Aportaron 386 casos válidos, con una distribución por niveles hospitalarios26 según se expone en la tabla 1.
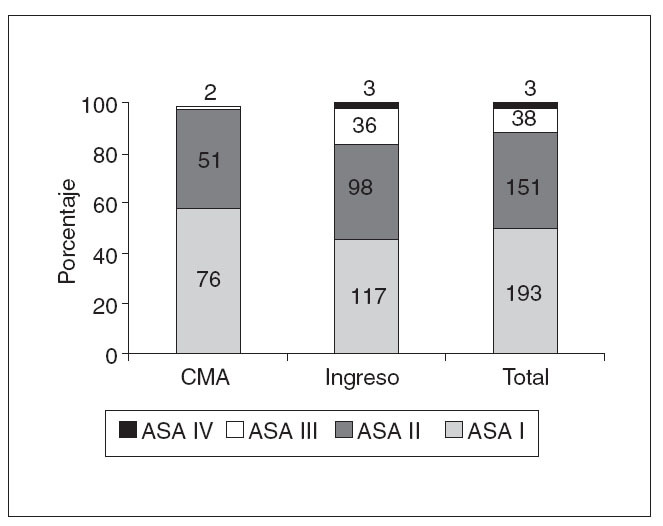
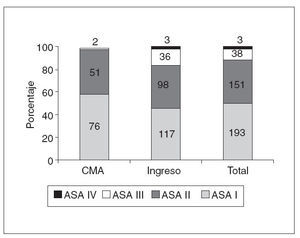
La distribución por sexos mostró un predominio de varones, con un 88,3% de los casos. La edad media ha sido de 56,33 años, con un rango de 19 a 89 años, una mediana de 56 y un intervalo de confianza (IC) del 95% de 54,8-57,8. La distribución según grado ASA muestra una baja comorbilidad, con un 50,1% ASA I, un 39,2% ASA II, un 9,9% ASA III y un 0,8% ASA IV. Los pacientes intervenidos sin ingreso (cirugía mayor ambulatoria [CMA]) presentan menor comorbilidad (fig. 1).
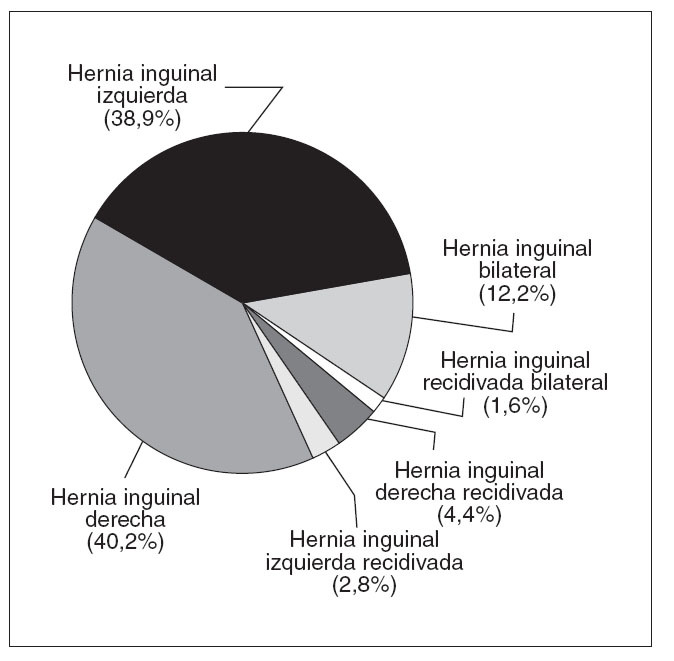
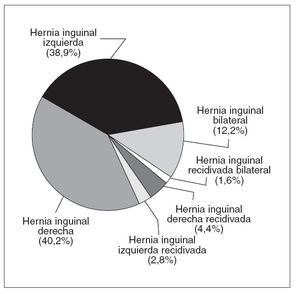
La localización de las hernias y su distribución según fueran primarias o recidivadas se expone en la figura 2, con discreto predominio de las HI de localización derecha, ya fuesen primarias o recidivadas. Se incluyó en vías clínicas al 14,77% de los pacientes.
En casi la totalidad de los pacientes se solicitaron las pruebas básicas del estudio preoperatorio (hemograma, 98,4%; coagulación, 97,9%; bioquímica, 95,1%; radiografía de tórax, 92,2%, y electrocardiograma [ECG], 92,2%). Las enfermedades asociadas fueron las siguientes: enfermedad pulmonar obstructiva crónica, 6,85%; diabetes mellitus, 6,04%; hipertensión arterial, 19,63%; síndrome prostático, 19,63%; estreñimiento crónico, 8,26%; anticoagulación, 4,11%; fumador/a > 20 cigarrillos/día, 20,39%, y obesidad moderada o grave, 28,73%. El 92,7% de los pacientes fue evaluado por anestesiología. El 84,1% de ellos de forma ambulatoria. El consentimiento informado se aplicó en el 95,6% de los pacientes.
TABLA 1. Distribución de pacientes por nivel hospitalario
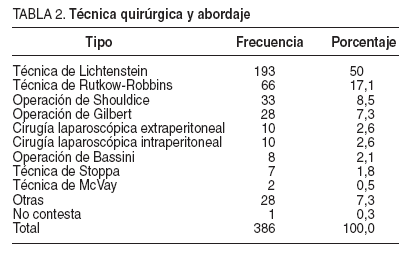
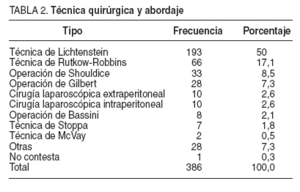
TABLA 2. Técnica quirúrgica y abordaje
Fig. 1. Clasificación ASA según el tipo de ingreso.
Fig. 2. Tipo de hernia y localización.
La intervención quirúrgica realizada con mayor frecuencia fue la técnica de Lichtenstein, con un 50% de los pacientes (tabla 2), y la técnica más frecuente sin malla fue la técnica de Shouldice (8,5%). El abordaje laparoscópico, intra o extraperitoneal, se realizó en el 2,6% de los casos para cada tipo de abordaje. Se empleó prótesis en el 90,13% de los casos. La duración media de la intervención fue de 47,29 min (IC del 95%, 41,76-65,73).
El tipo de anestesia empleado fue fundamentalmente raquídea (epidural, 19,53%, e intradural, 49,87%), y un 12,66% recibió anestesia general. Se utilizó anestesia local en un porcentaje bajo (1,58%), y se combinó con sedación en el 16,36% de los pacientes.
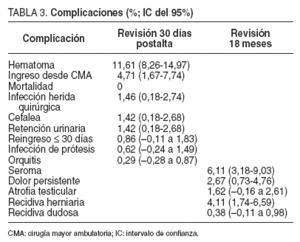
TABLA 3. Complicaciones (%; IC del 95%)
En los hospitales de niveles B y C, el 20,42% de los casos fue intervenido por un médico interno residente.
Las hernias recidivadas representaron el 8,8% de los casos intervenidos; el 17,65% de los casos recidivados presentaba recidiva bilateral. El 20,59% había sido intervenido previamente con colocación de prótesis (un 17,65% Lichtenstein, un 2,9% Rutkow-Robbins), y un 35,29% había sido intervenido mediante la técnica de Bassini. El 20,59% de los pacientes se intervino en el mismo centro hospitalario, y el 2,9% lo hizo por el mismo cirujano. La mayoría de los casos fue reintervenido en un período superior a 5 años (66,6%), mientras que un 23,3% lo fue entre 2 y 5 años después de la intervención y el 10% en un período inferior a 2 años.
Las complicaciones más frecuentes se muestran en la tabla 3. Las complicaciones halladas en los casos tratados mediante colocación de prótesis han afectado a un 7,1% de los casos, mientras que en los pacientes en los que no se usó prótesis aparecieron complicaciones en el 16,2% (p < 0,001). Se produjeron 3 reingresos (0,85%) en el postoperatorio, ocasionados por 2 casos de hematoma y 1 caso de infección de herida quirúrgica.
Los pacientes operados en régimen de CMA sufrieron un porcentaje menor de complicaciones (un 6,2 frente al 9,4%), pero no se hallaron diferencias significativas, y además se observaron grados ASA más bajos en los pacientes sometidos a CMA.
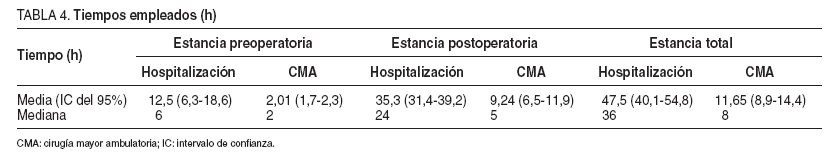
El 97,13% de los pacientes recibió el informe médico al alta. El 45,1% de los pacientes había permanecido en lista de espera para ser intervenido durante más de 90 días, y un 24,4%, menos de 30 días. Se intervino en régimen ambulatorio (CMA) al 33,6% de los pacientes. Los tiempos recogidos en la modalidad hospitalización y CMA se exponen en la tabla 4.
TABLA 4. Tiempos empleados (h)
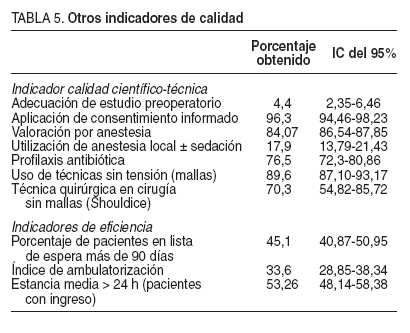
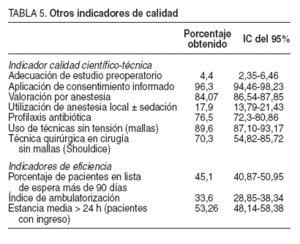
TABLA 5. Otros indicadores de calidad
Se aplicaron antibióticos en el 75,39% de los casos; de ellos, el 83,4% fue intervenido con colocación de material protésico.
De todos los pacientes tratados con antibióticos, el 87,97% recibió una sola dosis, el 9,62%, antibióticos durante 24 h, y en el resto (2,06%) su uso se prolongó más de 24 h, aunque sin complicaciones infecciosas.
El 45,04% de los pacientes recibió profilaxis tromboembólica. Las mallas empleadas fueron mayoritariamente de polipropileno planas (84,13%), la segunda más empleada fue la malla de PTFE con un 2,69%.
El seguimiento realizado a los 30 días de la intervención incluyó al 75,1% (n = 286) de los pacientes, y el 87,3% se realizó en consultas externas.
Se efectuó un seguimiento posterior que incluyó al 70% de los pacientes que iniciaron el estudio (n = 268), realizado por los propios cirujanos en el 51,1% de los casos, con un seguimiento medio de 18,1 meses (mediana = 16 meses; IC del 95%, 17,48-18,73), que fue presencial en el 30,8% de los pacientes. Recidivó un 4,11% de los pacientes, y el porcentaje detectado mediante revisión presencial fue superior al detectado en las revisiones telefónicas (el 4,88 frente al 3,78%). El tiempo medio de baja laboral fue de 4,96 semanas (mediana = 4; IC del 95%, 4,35-5,57) para los trabajadores por cuenta ajena y de 2,73 semanas (mediana = 2 semanas; IC del 95%, 2,07-3,37) para los trabajadores por cuenta propia, diferencia estadísticamente significativa (p < 0,0001). El tiempo de recuperación fue 8 semanas para los trabajadores por cuenta ajena (mediana = 4; IC del 95%, 5,71-10,29) y de 6,06 semanas para los trabajadores por cuenta propia (mediana = 4; IC del 95%, 2,94-9,17). La tabla 5 muestra los valores obtenidos para los indicado-res de calidad previamente seleccionados. Finalmente, en la tabla 6 se muestran las oportunidades de mejora encontradas.
TABLA 6. Oportunidades de mejora
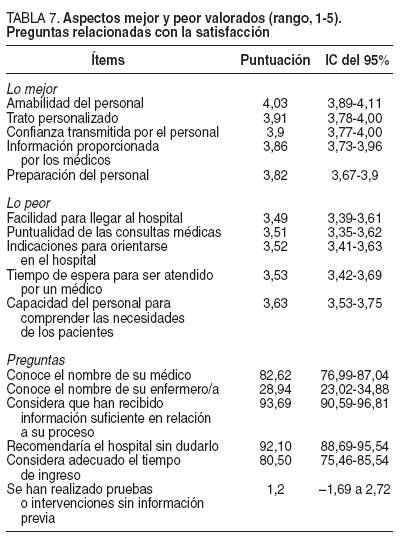
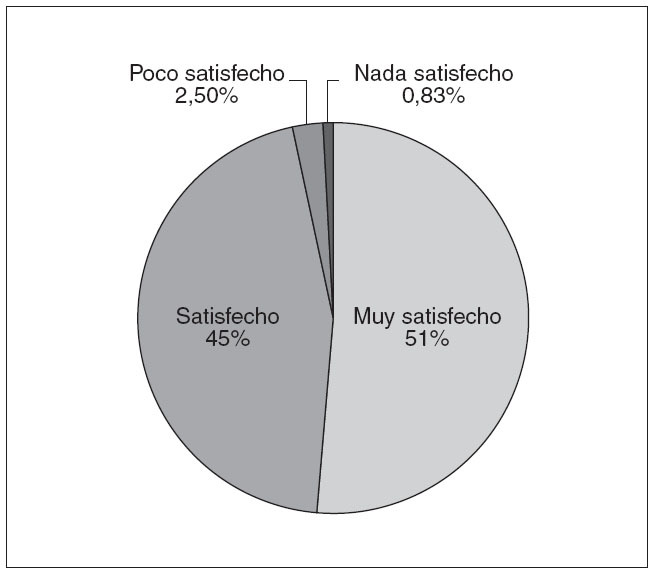
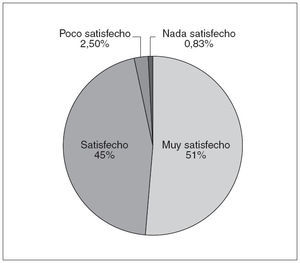
En lo referente a la satisfacción de los pacientes, de las 386 fichas recogidas para la evaluación del proceso, se obtuvieron 241 encuestas de satisfacción válidas (62,43%). El 87,71% de los pacientes que respondió a la encuesta fueron varones, con una edad media de 55,67 años. Los datos obtenidos sobre satisfacción global del paciente se representan en la figura 3 y la tabla 7.
Discusión
La epidemiología de las hernias es difícil de precisar, ya que los datos varían mucho según la edad, el sexo y el método empleado para identificar los casos (examen clínico o cuestionario). La prevalencia se sitúa entre un 5 y un 15% de los adultos, con una proporción varón/mujer de 12/127 .
Al distribuir a los pacientes según la clasificación ASA, se ha observado la baja complejidad de los pacientes, ya que en CMA el 99% de los pacientes eran ASA I o II, y en cirugía con ingreso lo era el 85%. Del análisis de las pruebas solicitadas en el estudio preoperatorio, se constata que se aplicaron adecuadamente protocolos de evaluación preoperatoria a un porcentaje muy bajo de los pacientes. A la mayoría de los pacientes se les solicitó un exceso de pruebas preoperatorias, si se tiene en cuenta que el 50,1% de los pacientes fue clasificado como ASA I, y un 89,3%, I o II. Tomando como referencia el “Protocolo de evaluación preoperatoria en cirugía programa-da”17 promovido por la AEC y por la Sociedad Española de Anestesiología y Reanimación, se identificó una tendencia a la solicitud de pruebas preoperatorias de forma sistemática, sin ajustarse a las características clínicas de los pacientes.
El porcentaje de pacientes intervenidos mediante cirugía ambulatoria es muy bajo (33,6%), si se compara con las cifras publicadas en Estados Unidos (el 87% de las hernioplastias inguinales en 1996)28 , y de Europa, donde se observan tasas de ambulatorización superiores al 50%11,29.
Algunos autores consideran que el índice de ambulatorización y la estancia media están influidas fundamentalmente por los diferentes estilos de práctica clínica de los servicios30 de cirugía, y son independientes de las características clínicas de los pacientes. Las técnicas sin tensión han favorecido los programas de CMA mediante anestesia local 31 . Diversos estudios demuestran que la CMA ofrece los mismos resultados que la cirugía con ingreso, y añade los beneficios que el paciente obtiene por no permanecer ingresado y los recursos ahorrados en forma de estancias hospitalarias. Por otra parte, aunque la cirugía se realice con ingreso hospitalario, se considera que si el paciente no presenta comorbilidad, debe ingresar el mismo día en que se va a realizar la cirugía 32 .
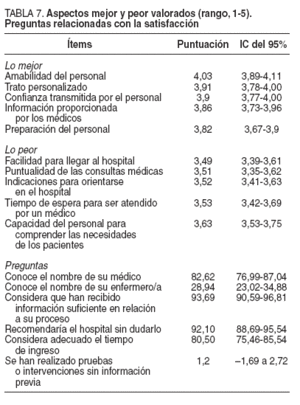
TABLA 7. Aspectos mejor y peor valorados (rango, 1-5). Preguntas relacionadas con la satisfacción
Fig. 3. Satisfacción del paciente
La revisión de la bibliografía muestra cómo actualmente los artículos dedicados a la hernia inguinal centran sus esfuerzos en determinar qué tipo de intervención es la más adecuada (técnicas tradicionales frente a técnicas sin tensión)18 y la vía de abordaje que se debe usar (incisión frente a laparoscopia)21 . Los resultados a favor de las técnicas sin tensión son abrumadores16,18 ; en este sentido, en Estados Unidos se utilizan en el 93% de los casos28 . En lo referente a los procedimientos quirúrgicos empleados en la reparación herniaria, fue la técnica de Lichtenstein la más utilizada en este estudio (50%). Este porcentaje es superior al hallado en Estados Unidos (un 37% del total)28 . Algunos autores consideran que esta técnica es un estándar33 , hasta que se publiquen grandes series con otros procedimientos. Se aprecia un notable incremento del uso de técnicas sin tensión respecto al estudio multicéntrico realizado en España en 1993 por Hidalgo et al34 , en el que publicó un 38% de intervenciones con uso de mallas. Este cambio muestra claramente la tendencia hacia este tipo de técnicas en nuestro país.
En los pacientes intervenidos mediante técnicas sin colocación de material protésico, el procedimiento más empleado fue la técnica de Shouldice15 (8,5%). El uso de esta técnica en 199334 representaba un 7% del total de hernias inguinales intervenidas. Debido a sus buenos resultados, la mayoría de los autores la consideran la intervención más adecuada en los procedimientos en los que no se utilizan mallas, aunque no se ha podido demostrar que sus resultados sean reproducibles por cirujanos no expertos en ésta35 .
Muchos cirujanos realizan la reparación con prótesis mediante técnicas “híbridas”28 , y asocian la técnica del tapón (plug) con la de Lichtenstein (plugstein , en su denominación inglesa)36 . En este sentido, Rutkow37 considera que las técnicas plugstein se han convertido actualmente en las más utilizadas.
El abordaje laparoscópico se ha utilizado en el 5,2% de los casos, y se reparte a partes iguales las vías intra y extraperitoneal, a pesar de que actualmente la bibliografía aconseja que el abordaje sea extraperitoneal7,38,39 .No se ha producido un aumento significativo de la vía laparoscópica en España en los últimos 10 años. Los índices de utilización de este abordaje se han incrementado discretamente (de un 2% en 199334 al actual 5,2%). La técnicas laparoscópicas producen menos dolor postoperatorio y una recuperación más rápida; sin embargo, su mayor coste, la posibilidad de complicaciones más graves, los buenos resultados de las técnicas abiertas y la necesidad de anestesia general39,40 han dado lugar a que algunas agencias de evaluación de tecnologías sanitarias (NICE)41 observen con cautela su implantación defi-nitiva8,21 , por lo que su uso se recomienda exclusivamente en casos seleccionados de hernias recidivadas o bilaterales7 . En un reciente estudio multicéntrico sobre 1.983 pacientes intervenidos por vía abierta o laparoscópica, se concluyó que en la reparación con malla en hernias inguinales primarias, la vía abierta es superior a la laparoscópica en cuanto a recidivas y seguridad9 .
Se utilizó anestesia local en el 17,9% de los pacientes, un porcentaje bajo si se tiene en cuenta que la mayoría de los autores35,42-44 recomienda la anestesia local y la sedación por su menor morbilidad, y porque es bien tolerada, permite un alta temprana45 y ofrece un menor consumo de recursos46 . Por otra parte, este tipo de anestesia facilita la intervención de los pacientes mediante CMA, con lo que disminuyen complicaciones como la retención urinaria o las cefaleas. A pesar de que el uso de anestesia local no ha aumentado, se ha producido un importante descenso en el uso de anestesia general, que en 1993 representó el 51,7% de los procedimientos34 .
El uso de profilaxis antibiótica no ha demostrado una disminución de las complicaciones infecciosas en la cirugía de la hernia inguinal14,47 . A pesar de ello, el 83,4% de los pacientes recibió profilaxis antibiótica. En una auditoría realizada en el Reino Unido48 , se determinó que el 61,6% de los pacientes recibían profilaxis antibiótica. La evidencia científica actual no justifica la utilización de la profilaxis antibiótica14 , salvo en casos seleccionados49 . Asimismo, la bibliografía no considera necesaria la profilaxis tromboembólica, excepto en pacientes con factores de riesgo. La comorbilidad encontrada no justifica que se haya empleado profilaxis tromboembólica en el 45,04% de los casos.
En lo referente a las complicaciones postoperatorias, excepto en el caso del hematoma, el resto de éstas se encuentran dentro de los índices aceptables, según la bibliografía científica35,44,50 . Con referencia al estudio de Hidalgo et al34 , el porcentaje de infección de la herida quirúrgica y de seromas es inferior, a diferencia del índice de hematomas, que presenta un porcentaje excesivamente elevado respecto a lo referido en la bibliografía (del 0,351 al 4,6%34 ).
La mortalidad es un indicador importante de efectividad52 ; para evaluar la calidad de los sistemas sanitarios se suele monitorizar la mortalidad en determinados procesos (indicadores centinela). Según los estudios de Holland (ECCAP)22 , en cirugía general se trata de la colelitiasis, colecistitis, apendicitis aguda y hernias abdominales. En este estudio no se han detectado fallecimientos. En la bibliografía, en cirugía electiva encontramos unos índices del 0,07 al 0,2%11 y en cirugía urgente, del 1,911 al 3,5%23 .
El seguimiento de los pacientes se realizó durante un período medio de 18 meses, debido a que el mayor porcentaje de recidivas en las técnicas sin tensión, se produce durante el primer año (62%)28 . Los resultados globales muestran una tasa de recurrencia del 4,11% (el 4,03% correspondiente a las técnicas con prótesis), porcentaje elevado respecto a los resultados publicados por diferentes autores. La revisión realizada por la EU Trialist Collaboration21 aporta un índice de recidivas del 2,9%, aunque la mayoría de las series con técnicas sin tensión son inferiores al 2%7,35 , e incluso en el caso de centros especializados, por debajo del 1%29,53,54 . La tasa de recurrencia con técnicas tradicionales sin mallas, se sitúa alrededor de 15%11 , excepto las técnica de Shouldice, que aporta un 1,5% en un seguimiento prolongado40 . En el caso de las reparaciones herniarias sin malla, las recidivas se producen a largo plazo, el 50% de las recidivas se produce a partir de 5 años de la intervención, lo que obligaría a seguimientos de, al menos, 10 años para estimar las verdaderas tasas de recidiva35 . Hay que tener en cuenta, que el índice de recidivas detectado ha sido mayor (p > 0,001) en el grupo en que la revisión se realizó mediante exploración física por parte de un cirujano que, cuando se realiza mediante encuesta telefónica, lo que hace sospechar que el índice total de recurrencias puede ser mayor.
Comparando la estancia media, que en 1993 era de 3,1 días para las técnicas clásicas y, paradójicamente, de 4,5 días para las técnicas con malla34 , se observó que en el presente estudio se ha reducido la estancia media y se ha introducido en mayor medida la CMA.
El período de baja laboral y de recuperación fue más prolongado en los pacientes que trabajaban por cuenta ajena. Varios estudios han demostrado que los factores socioeconómicos son los que más influyen en la duración del tiempo de recuperación24 , con independencia de la técnica quirúrgica empleada55 .
Casi la mitad de los pacientes esperaron más de 3 meses para ser intervenidos. En muchos de los sistemas sanitarios públicos se observan tiempos prolongados; el tiempo en lista de espera fue de 49 días en Suecia (año 1996)23 , y en el Reino Unido un 27% de los pacientes sufre una demora de 13 meses a 2 años48 . Todo ello a pesar de que el 80% de estos pacientes presenta sintomatología. La probabilidad de que una HI sufra un episodio de incarceración es del 2% anual56 y un 12-20% de las intervenciones por hernia se realizan con carácter de urgencia57 .
Los resultados del estudio de la satisfacción de los pacientes muestran que los pacientes obtienen buenos niveles de satisfacción. Se observa que se valoran muy positivamente la amabilidad del personal, la información proporcionada y el trato recibido, y las cuestiones estructurales y de organización son las peor consideradas (puntualidad, esperas, accesibilidad y señalización). Más del 90% está satisfecho con el tiempo de ingreso y la información recibida, y recomendaría el hospital a otros pacientes sin dudarlo. Es preciso destacar que la suma de los atributos de la encuesta fue más alta (p < 0,018) en los pacientes que no se habían ingresado previamente, lo que concuerda con la opinión de algunos autores que consideran que, en cada ingreso nuevo, el paciente eleva sus expectativas respecto al trato y las atenciones que quiere recibir.
Finalmente, los datos extraídos en este estudio y su comparación con la información existente han permitido detectar diferentes aspectos del proceso susceptibles de ser mejorados, según se observa en la tabla 6.
*Los participantes en el proyecto se exponen el anexo 1.
Correspondencia: Dr. E. Rodríguez Cuellar. Servicio de Cirugía General. Hospital Fundación Verín. Ctra. De Laza, s/n. 32600 Verín. Orense. España. Correo electrónico: eliasrc@netscape.net Manuscrito recibido el 31-12-2004 y aceptado el 31-12-2004.
ANEXO 1. Participantes en el proyecto
Acea Nebril B, Complejo Hospitalario Juan Canalejo-Marítimo de Oza, A Coruña Aguayo Albasini JL, Hospital General Universitario J.M. Morales Meseguer, Murcia Álvarez Caperochipi FJ, Hospital de Donostia, San Sebastián (Guipúzcoa) Álvarez Cienfuegos J, Clínica Universitaria de Navarra, Pamplona Baltasar Torrejón A, Hospital Virgen de los Lirios, Alcoy (Alicante) Bengochea Cantos JM, Hospital Campo Arañuelo, Navalmoral de la Mata (Cáceres) Cabezali Sánchez R, Fundación Hospital Calahorra, Calahorra Carranza Albarrán G, Área hospitalaria Juan Ramón Jiménez, Huelva Casal Núñez JE, Hospital Meixoeiro, Vigo Castro Lorenzo J, Hospital Universitario Río Ortega, Valladolid Celdrán Uriarte A, Fundación Jiménez Díaz, Madrid Dávila Dorta D, Hospital General Universitario, Valencia De la Cruz Vigo F, Hospital Universitario 12 de Octubre, Madrid Docobo Durántez F, Hospitales Universitarios Virgen del Rocío, Sevilla Elorza Orue JL, Policlínica Gipuzkoa, San Sebastián (Guipúzcoa) Feliu Pala X, Fundación Sanitaria de Igualada, Barcelona Fernández Lobato R, Hospital Universitario de Getafe, Madrid Fernández Sánchez R, Hospital Carlos III, Madrid Fernández-Llamazares J, Hospital Universitario Germans Trias i Pujol, Badalona (Barcelona) Ferrón Orihuela JA, Hospital Universitario Virgen de las Nieves, Granada Flor Civera B, Hospital Clínico Universitario de Valencia, Valencia García Cuyas F, Hospital Universitario Germans Trias i Pujol, Badalona (Barcelona) García Sabrido JL, Hospital General Universitario Gregorio Marañón, Madrid Gómez Fleitas M, Hospital Universitario Marqués de Valdecilla, Santander González Uriarte J, Clínica Santa María de la Asunción, Tolosa Granell Vincent FJ, Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid) Guerrero Vaquero A, Hospital Carlos III, Madrid Guevara Enciso F, Hospital Esperanza, Vitoria (Álava) Hernández Granados P, Fundación Hospital Alcorcón, Madrid Hernando Tavira R, Hospital de Sabadell, Sabadell (Barcelona) Hidalgo Pascual M, Clínica Nuestra Señora del Rosario, Madrid Jaurrieta Mas E, Ciudad Sanitaria de Bellvitge, L’Hospitalet de Llobregat (Barcelona) Laporte Roselló E, Hospital de Sabadell, Sabadell (Barcelona) Limones Esteban M, Hospital Universitario de Getafe, Madrid Lujan Mompean JA, Hospital Virgen de la Arrixaca, Murcia Lledó Matoses S, Hospital Clínico Universitario de Valencia, Valencia Martín Duce A, Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid) Martínez Rodríguez E, Hospital Central de Asturias, Oviedo Noguerales Fraguas F, Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid) Olea Martínez JM, Clínica Universitaria de Navarra, Pamplona Ortiz Hurtado H, Hospital Virgen del Camino, Pamplona Palma Carazo F, Hospital Costa del Sol, Marbella (Málaga) Pampín Medela L, Hospital Meixoeiro, Vigo Pérez Ortega A, Complejo Hospitalario San Millán y San Pedro, Logroño Porrero Carro JL, Clínica Nuestra Señora de América, Madrid Revuelta Álvarez S, Hospital Sierrallana, Torrelavega (Santander) Rodríguez García JI, Hospital Comarcal de Jarrio, Oviedo Rodríguez Prieto I, Complejo Hospitalario de Toledo, Toledo Sánchez Estella R, Hospital Virgen de la Torre, Madrid Sánchez Lozano JA, Complejo Hospitalario Nuestra Señora de la Candela, Santa Cruz de Tenerife Sánchez-Bustos Cobaleda F, Hospital Universitario 12 de Octubre, Madrid Segura Movellan J, Fundación Privada Hospital de Mollet, Mollet del Vallés (Barcelona) Seoane González JB, Complejo Hospitalario La Mancha-Centro, Alcazar de San Juan Tamames Gómez S, Clínica La Milagrosa, Madrid Targarona Soler E, Hospital de la Santa Creu i Sant Pau, Barcelona Troya J, Hospital Universitario Germans Trias i Pujol, Badalona (Barcelona) Trullenque Peris R, Hospital General Universitario, Valencia Utrera González A, Área Hospitalaria Juan Ramón Jiménez, Huelva Val Gil JM, Hospital General de Teruel Obispo Polanco, Teruel Villeta Plaza R, Hospital Universitario Príncipe de Asturias, Alcalá de Henares (Madrid)