Introducción
El hiperparatiroidismo renal afecta prácticamente al 100% de los pacientes con insuficiencia renal crónica en programa de hemodiálisis durante más de 2 años. A pesar de la profilaxis y el tratamiento medicamentoso correcto del hiperparatiroidismo secundario (HPTS), un 5-10% de estos pacientes requerirá una intervención quirúrgica para el control de la enfermedad.
El HPTS se produce por el déficit mantenido de vitamina D secundario a la insuficiencia endocrina del riñón con fallo crónico. Este déficit condiciona una hipersecreción incontrolada de parathormona (PTH)1. Morfológicamente se traduce en una hiperplasia de las glándulas paratiroides (GPT), así como del tejido paratiroideo microscópico2.
Estudios retrospectivos realizados en paratiroidectomías de pacientes con HPTS ponen de manifiesto la presencia de GPT supernumerarias en más del 30% de los casos3, de las cuales más del 85% se sitúa en el remanente tímico3. Por esta causa es obligada la exploración quirúrgica exhaustiva cervical de estos pacientes para minimizar la tasa de recidiva o persistencia del HPTS. A pesar de la realización de una técnica quirúrgica adecuada, la tasa de persistencia/recidiva postoperatoria del HPTS se sitúa entre el 2 y el 12%4-6, debido a la localización incompleta de las GPT durante el acto quirúrgico, la presencia de GPT supranumerarias o a ectopias mayores.
En el presente estudio presentamos nuestra experiencia en el tratamiento quirúrgico de los pacientes con recidiva o persistencia de HPTS tratados en nuestra unidad.
Pacientes y método
Se ha revisado la evolución postoperatoria de 56 pacientes intervenidos quirúrgicamente por HPTS entre los años 1978 y 2004. Se han seleccionado los casos de recidiva o persistencia de la enfermedad por la presencia de elevación de PTH y/o clínica de HPTS, asociado a positividad en las pruebas de imagen. La técnica quirúrgica que se realizó inicialmente fue paratiroidectomía subtotal (PTX ST) en 51 casos y paratiroidectomía total (PTX T) con autoinjerto en 5 pacientes. La PTX ST incluía cervicotomía de Kocher con exploración cervical y comprobación de la presencia de hiperplasia de las GPT, realizando exéresis completa de 3 glándulas y subtotal de la cuarta con la preservación de aproximadamente 50 mg de tejido paratiroideo. La PTX T incluyó la extirpación completa de las 4 GPT y auntoinjerto braquial de 15 fragmentos de aproximadamente 1 x 1 mm de tejido paratiroideo.
En todos los pacientes se realizó un seguimiento clínico y se controlaron las concentraciones de calcio, fósforo y fosfatasa alcalina. Además, se realizó un seguimiento bioquímico de las concentraciones plasmáticas de PTH. En los pacientes que presentaron sospecha clínica y/o analítica de HPTS posquirúrgico se les realizó un estudio gammagráfico con Tc-MIBI (cuando estuvo disponible) y tomografía computarizada (TC) cervicotorácica para localizar el tejido paratiroideo causante de la recidiva.
La recidiva se definió como incremento de la PTH > 250 pg/ml y de los síntomas clínicos tras por lo menos 6 meses de reducción de los valores de PTH.
Resultados
Siete pacientes fueron reintervenidos por recidiva del HPTS (tabla 1), 1 de ellos en 2 ocasiones (8 reintervenciones/56 pacientes), y se evidenció 1 solo caso de persistencia de la enfermedad (caso 3) por una cuarta GPT inferior izquierda no identificada. De estos 7 pacientes, 4 habían sido intervenidos en nuestro centro (4/53) y otros 3 fueron derivados de otros centros para su reintervención. Así pues, la tasa de recidiva global propia fue del 7,5% (tasa de recidiva del 5,6% y tasa de persistencia del 1,9%). Tres de los pacientes eran mujeres (43%) y 4 varones (57%). La edad media de los pacientes fue 44 años (rango, 29-72).
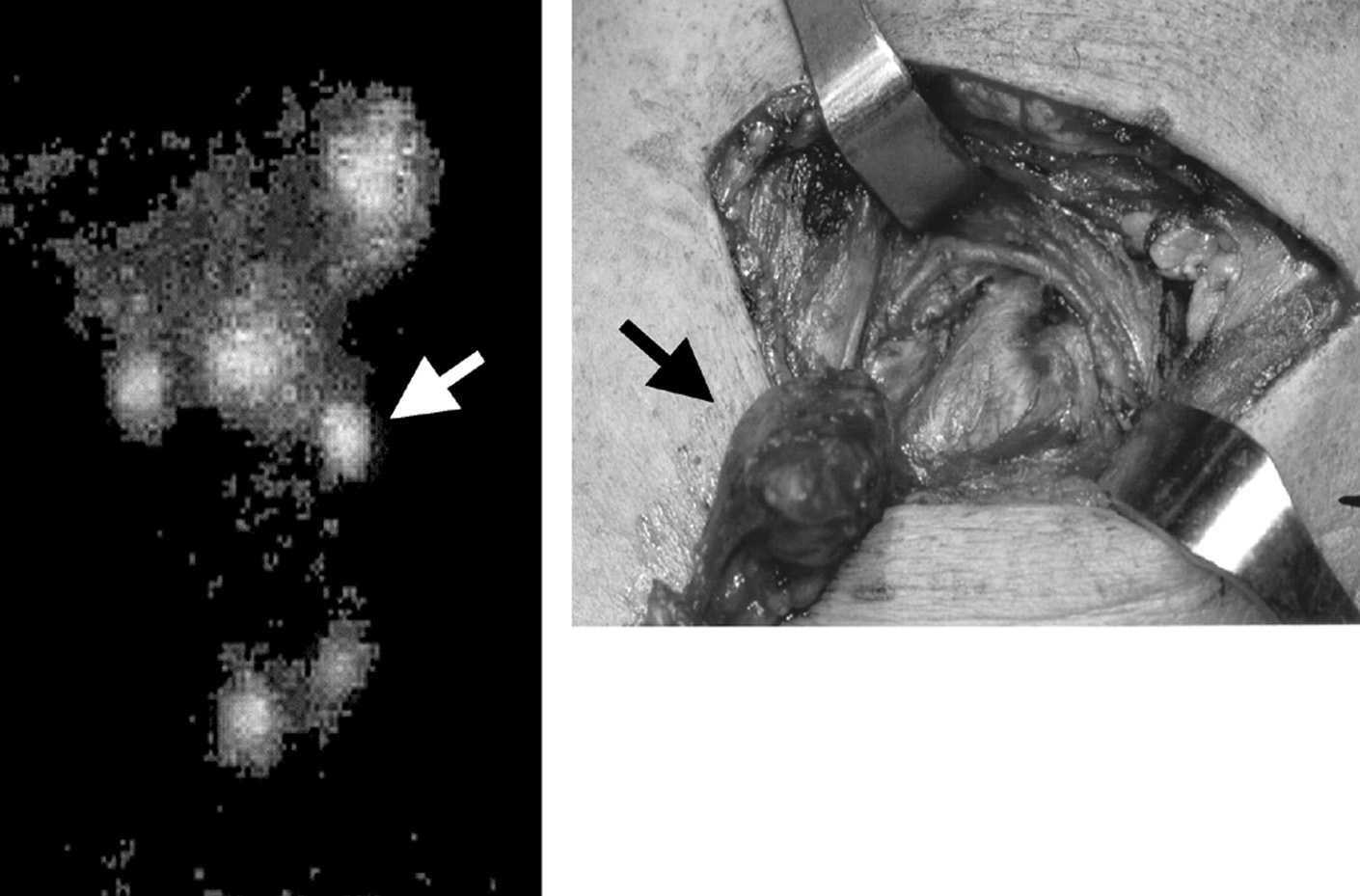
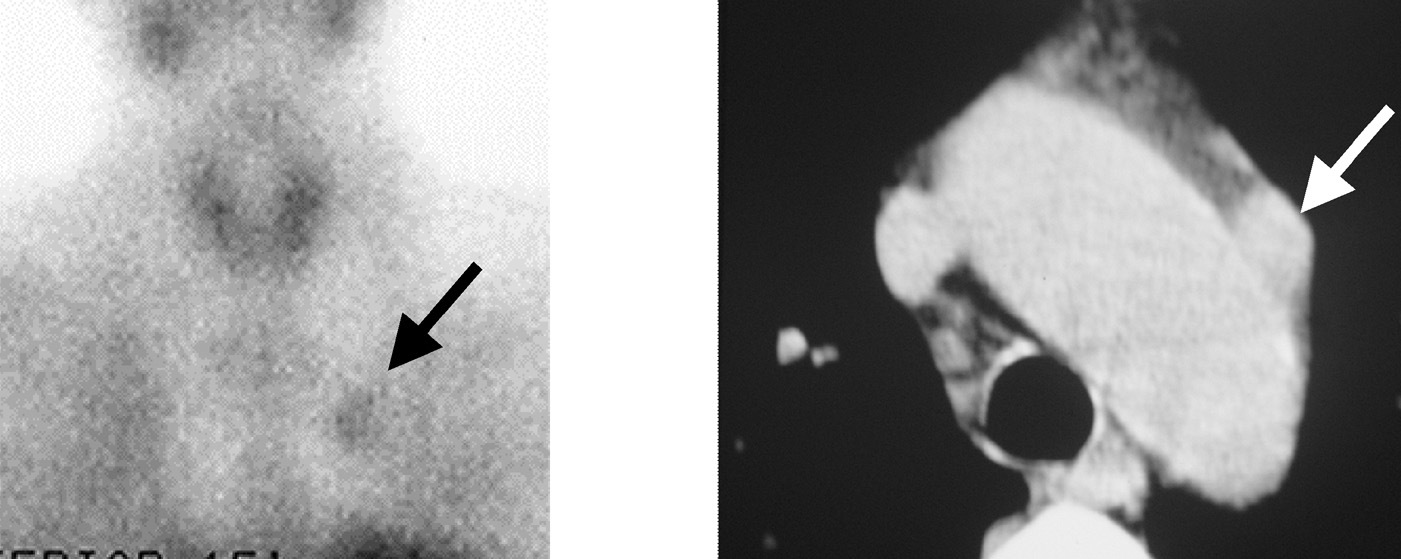
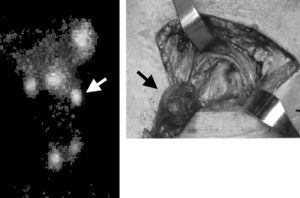
En la primera intervención quirúrgica, en 2 pacientes se había realizado la resección de sólo 3 GPT; en 1 caso la recidiva fue secundaria a la presencia de una cuarta no descendida (fig. 1) y en 1 a una glándula ortotópica. En 4 pacientes se había realizado previamente una PTX ST. La recidiva de 1 de ellos se debió a la hiperplasia del remanente paratiroideo cervical, realizándose exéresis y autotrasplante de sus fragmentos. En los otros 3 pacientes se evidenció como causante de la recidiva la presencia de una quinta GPT, 1 intratímica y 2 localización mediastínica (ventana aortopulmonar y en situación paraórtica), realizándose la exéresis completa de la quinta GP dejando indemne el remante previo (fig. 2). Uno de ellos necesitó una segunda reintervención por una nueva recidiva debida a hiperplasia del remanente paratiroideo de la primera intervención. En 1 paciente se había realizado una PTX T con autoinjerto braquial. La recidiva se debió a una paratiromatosis cervical (fig. 3). Se realizó paratiroidectomía braquial y exéresis de la recidiva cervical con nuevo autoinjerto braquial.
Fig. 1. Gammagrafía de paratiroides en proyección oblicua en la que se observa una glándula paratiroides inferior izquierda no descendida. Obsérvese la posición de la lesión justo sobre la bifurcación carotídea. Recidiva posparatiroidectomía subtotal de 3 glándulas (caso 3).
Fig. 2. Gammagrafía paratiroidea y tomografía computarizada torácica en la que se observa una quinta glándula paratiroides en posición paraaórtica. Recidiva posparatiroidectomía subtotal (caso 7).
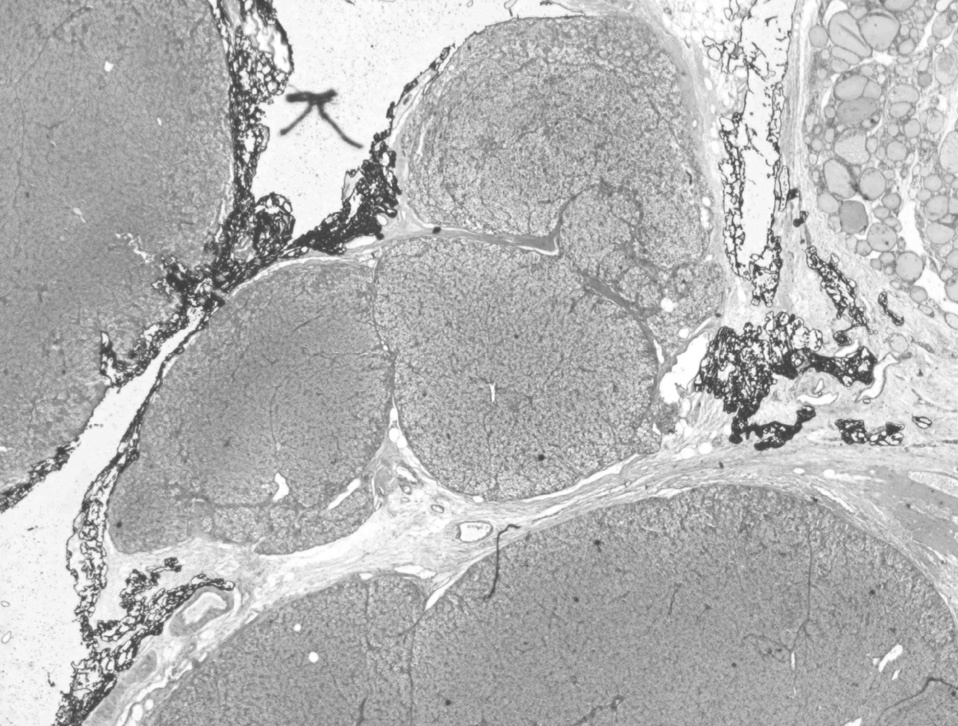
Fig. 3. Nódulos de paratiromatosis cervical en un paciente que 7 años atrás recibió una paratiroidectomía total con autoinjerto braquial (caso 5).
No se objetivó en ningún caso hipocalcemia ni lesión recurrencial permanentes.
Discusión
Entre un 5-10% de los pacientes con HPTS van a requerir tratamiento quirúrgico para el control de la enfermedad debido al fracaso del tratamiento médico. A pesar de una exploración cervical meticulosa, diversos autores señalan una frecuencia de reintervención quirúrgica por recidiva del HPTS del 2-12%4-6. En nuestra unidad, la tasa de recidiva del HPT2 tras paratiroidectomía subtotal fue del 7,5% (4/53).
Tras el diagnóstico clínico y/o bioquímico de la recidiva de la enfermedad es importante la localización preoperatoria del tejido paratiroideo causante de ésta7. Los estudios preoperatorios de localización de la recidiva disminuyen la morbilidad y mejoran globalmente el éxito de la intervención8. Es recomendable realizar una ecografía para la localización de posibles recidivas cervicales9. La gammagrafía con 99Tc-sestamibi es capaz de detectar tejido paratiroideo hiperfuncionante cervical en situaciones ectópicas10. La utilización de la TC y la resonancia magnética (RM) ayudan al estudio de las relaciones anatómicas de los focos hipercaptantes en la gammagrafía, sobre todo en localizaciones mediastínicas11. La RM mejora el contraste entre los tejidos y permite la reconstrucción en 3 dimensiones de las imágenes12, que hoy día es comparable con las técnicas tomográficas helicoidales. En nuestra serie, la gammagrafía preoperatoria, en todos los casos en los que se realizó, puso de manifiesto la presencia de áreas de hipercaptación causantes de la recidiva. En los casos 6 y 7 la gammagrafía descubrió una zona de hipercaptación mediastínica que tras el estudio tomográfico correspondió a una quinta GPT en la ventana aortopulmonar (caso 6) y en relación con el cayado aórtico (caso 7). En los casos 1 y 3 la gammagrafía localizó una posible lesión cervical. La TC cervical definió la existencia de una quinta GPT en el remanente tímico (caso 1) y una cuarta GPT en la bifurcación carotídea (caso 3). La gammagrafía también ayudó en la localización de la recidiva del caso 5, confirmándose por RM la presencia de una lesión paraesofágica que infiltraba las estructuras adyacentes, correspondiente a una paratiromatosis paraesofágica izquierda. De esta forma, la realización de una TC o una RM, tras la positividad de la gammagrafía, ha confirmado el estudio gammagráfico y ha contribuido decisivamente a la planificación y el abordaje quirúrgicos. Por otro lado, en los 3 casos de recidiva por quinta GPT mediastínica, la gammagrafía previa a la primera intervención no puso de manifiesto estas glándulas ectópicas. Ello, sin embargo, no implica necesariamente una limitación de la técnica, ya que estas glándulas ectópicas pudieron sufrir un proceso de hiperplasia con posterioridad a la primera paratiroidectomía. De hecho, estos pacientes fueron reintervenidos por recidiva de su HPTS.
La tasa de recidiva del HPT2 aumenta cuando la cirugía es incompleta. Hasta el 34% de los pacientes en los que se localizan menos de 4 GPT durante la exploración quirúrgica presenta recidiva/persistencia de la enfermedad. En nuestra serie, en 2 pacientes (2/7) se había realizado exéresis de 3 glándulas previamente. Durante la reintervención se confirmó como causa de la recidiva la presencia, en uno de ellos, de una cuarta GPT en localización ortotópica (GPTI) y en el otro una cuarta GPT en localización atípica (bifurcación carotídea).
Otra de las causas de recidiva del HPTS es la presencia de GPT supernumerarias no identificadas en los estudios radiológicos preoperatorios. Pattou et al3 informan de la presencia, en el 30% de los pacientes, de GPT supernumerarias localizables durante la exploración quirúrgica. El 80% de éstas se encuentran situadas en el remanente tímico y el 20% extratímicas. Numano et al13 en cambio, comunicaron la identificación de GPT supernumerarias en torno al 14% de la primera intervención. Según Pattou et al3, el 32% de las recidivas/persistencias se debería a la presencia de GPT supernumerarias no objetivadas durante la cirugía. De esta forma, toma especial relevancia la realización sistemática de una timectomía en la cirugía del HPTS. En nuestra serie en 3 pacientes (3/7) se confirmó como causa de recidiva la presencia de una quinta GPT que pasó inadvertida en la primera cirugía. En un paciente operado en otro centro, donde no se realizó timectomía, esta quinta GPT se localizó en el remanente tímico (caso 1) y en 2 pacientes en localización mediastínica (caso 6 y 7). En nuestra experiencia defendemos la realización sistemática de timectomía a pesar de localizar 4 GPT, en consonancia con otros grupos3,13-15.
En los pacientes en los que se realiza PTX ST, la causa más frecuente de recidiva es la hiperplasia del remanente paratiroideo16, probablemente debido al estímulo mantenido por la deficiencia de calcitriol que presentan estos pacientes. En nuestra serie, 2 pacientes (2/7) presentaron recidiva secundaria a hiperplasia del remanente, que se resolvió con su exéresis y el autotrasplante de fragmentos. Uno de ellos había presentado previamente recidiva de la enfermedad por la presencia de una quinta GPT mediastínica (caso 7) y a los 7 meses de la reintervención se evidenció recidiva bioquímica con PTH > 1.500 pg/ml. En la segunda reintervención se confirmó la presencia de hiperplasia nodular del remanente de la GPTI con una intensa fibrosis peritiroidea que obligó a la realización de una hemitiroidectomía izquierda en la que se englobó el remanente.
Una causa poco frecuente de recidiva del HPTS es la paratiromatosis. Probablemente se debe a las técnicas de manipulación de las GPT durante la intervención, bien por la rotura inadvertida de su cápsula o por la realización de biopsias incisionales17. Se puede prevenir la aparición de paratiromatosis mediante la disección meticulosa de las GPT18 y la realización de biopsias incisionales sólo en los casos absolutamente necesarios17. En nuestra serie, en un paciente derivado de otro centro se observó una paratiromatosis como causa de recidiva de HPTS. En la primera intervención se había realizado una PTX T con autotrasplante (AT) braquial. En el estudio preoperatorio de la recidiva se objetivó una hipercaptación cervical en la gammagrafía con 99Tc-sestamibi sin señal aparente en el autoinjerto braquial. Se realizó una cervicotomía exploradora que confirmó la presencia de múltiples nódulos de tejido paratiroideo que infiltraban la musculatura peritiroidea y se completó la cirugía con la exploración del autoinjerto braquial, de características normales. Se realizó exéresis de la recidiva local y trasplantectomía asociada al autoinjerto braquial de los fragmentos obtenidos.
En resumen, la prevalencia de recidiva en el HPTS en nuestra serie fue del 7,5% (4/53). La gammagrafía con 99Tc-sestamibi preoperatoria fue positiva en todos los casos en que se practicó y la TC permitió la localización anatómica. La cirugía fue curativa en 6 de los 7 pacientes que fueron reintervenidos y 1 paciente necesitó una segunda reintervención para la curación de la enfermedad.