El presente estudio tiene como objetivo describir las características epidemiológicas, clínicas, el tratamiento y el pronóstico de una serie de casos de neumonía adquirida en la comunidad (NAC) por Staphylococcus aureus resistente a la meticilina (SARM) de 2zonas geográficas con una frecuencia muy diferente de infecciones por SARM comunitario (SARM-Co).
MétodosEstudio descriptivo de pacientes ingresados en 2instituciones de Argentina y España entre marzo de 2008 y junio de 2012.
ResultadosSe documentaron 16casos de NAC causada por SARM. La frecuencia fue de 15 de 547 (2,7%) casos totales de NAC en el Hospital Rodolfo Rossi y uno de 1.258 (0,08%) en el Hospital de Bellvitge (p≤0,001). La mayoría de pacientes fueron jóvenes y no presentaban comorbilidades. La afectación multilobar, la cavitación y la afectación cutánea fueron frecuentes. Todos los pacientes presentaron hemocultivos positivos. Cinco pacientes requirieron ingreso en la UCI. La mortalidad precoz (≤48h) fue del 18,7%, y la global (≤30 días), del 25%.
ConclusionesLa NAC causada por SARM causa una elevada morbimortalidad y debe sospecharse en áreas con alta prevalencia de infección por SARM comunitario, en especial en pacientes jóvenes sin comorbilidades que presentan una NAC multilobar con cavitación. La mortalidad se asocia a shock séptico e insuficiencia respiratoria y en la mayoría de los casos fue precoz.
The aim of this study is to describe the epidemiological and clinical features, treatment and prognosis of community-acquired pneumonia (CAP) caused by methicillin-resistant Staphylococcus aureus (MRSA) in two different geographic regions where community-acquired MRSA (CA-MRSA) infections have different frequencies.
MethodsObservational study of patients admitted to two hospitals (one in Argentina, the other in Spain) between March 2008 and June 2012.
ResultsWe documented 16cases of CAP caused by MRSA. MRSA accounted for 15 of 547 (2.7%) cases of CAP in Hospital Rodolfo Rossi and 1 of 1258 (0,08%) cases at the Hospital Universitari de Bellvitge (P≤.001). Most patients were young and previously healthy. Multilobar infiltrates, cavitation and skin and soft tissue involvement were frequent. All patients had positive blood cultures. Five patients required admission to the intensive care unit. Early mortality (≤48hours) was 19%, and overall mortality (≤30 days) was 25%.
ConclusionCAP caused by MRSA causes high morbidity and mortality rates. It should be suspected in areas with a high prevalence of CA-MRSA infections, and especially in young and healthy patients who present with multilobar pneumonia with cavitation. Mortality is mainly related to septic shock and respiratory failure and occurs early in most cases.
Las infecciones causadas por Staphylococcus aureus resistente a la meticilina (SARM) están descritas desde los años sesenta tras la introducción de la meticilina en la práctica clínica1. Estas infecciones clásicamente se han relacionado al ámbito hospitalario. A mediados de los noventa, la aparición de cepas de SARM, reconocidas con el nombre de SARM comunitario (SARM-Co), con características fenotípicas y genotípicas especiales plantearon un nuevo escenario clínico2. Desde entonces se han observado cada vez con mayor frecuencia infecciones comunitarias, mayoritariamente cutáneas y mucho más raramente neumonía, que afectan a personas sin ningún contacto con el ámbito sanitario. En comparación con Europa, el continente americano se ha visto más afectado por estas infecciones.
La neumonía adquirida en la comunidad (NAC) representa uno de los problemas más importantes de salud pública en todo el mundo. S. aureus es un agente etiológico poco frecuente de NAC y representa menos del 5% de los casos en la mayoría de las series3-6. En particular, los datos disponibles hasta el momento de NAC causada por SARM en pacientes sin contacto con el ámbito sanitario son escasos. Su frecuencia, los factores asociados, el tratamiento antibiótico óptimo y el pronóstico aún no están claros.
El objetivo de este trabajo es describir la frecuencia, las características epidemiológicas y clínicas, el tratamiento y el pronóstico de una serie de casos de NAC causada por SARM en pacientes sin contacto con el ámbito sanitario, en una región de elevada prevalencia de infecciones por este microorganismo y en otra en donde esta problemática no alcanza esa dimensión.
Material y métodosPacientes y ámbito del estudioEl estudio se llevó a cabo en 2hospitales universitarios: el Hospital Rodolfo Rossi (HRR), de 200camas, en La Plata (Argentina), y el Hospital Universitario de Bellvitge (HUB), de 800camas, en Barcelona (España). Se incluyeron todos los pacientes adultos con diagnóstico de NAC por SARM sin contacto con el ámbito sanitario en el período de marzo de 2008 a junio de 2012.
Los casos aportados por el HRR fueron analizados de forma retrospectiva, mientras que los casos aportados por el HUB se recolectaron prospectivamente. El análisis retrospectivo se realizó seleccionando a los pacientes con diagnóstico de NAC en los informes de alta o defunción que cumplían las siguientes características: a)tener cultivos positivos para SARM en las primeras 48h tras el ingreso hospitalario en un esputo de óptima calidad7, en sangre, en líquido pleural o en lavado broncoalveolar, y b)tener una radiografía de tórax compatible con el diagnóstico de neumonía. En el HUB se realiza un seguimiento prospectivo de todos los pacientes adultos que ingresan por NAC a través del servicio de urgencias desde el año 1995. Este estudio ha sido aprobado por el comité ético de los 2hospitales.
Evaluación clínica, microbiológica y seguimientoAl ingreso en urgencias y antes de iniciar el tratamiento antibiótico se realizó en ambos centros una historia clínica exhaustiva y una exploración física. Se practicaron análisis de bioquímica y hemograma, pulsioximetría y/o gasometría arterial, así como radiografía de tórax. El protocolo de diagnóstico microbiológico incluyó los siguientes procedimientos: tinción de Gram y cultivo de esputo siempre que fuera posible, 2hemocultivos, cultivo de líquido pleural en todos los casos en que pudo obtenerse. En todos los pacientes que presentan hemocultivos positivos para SARM se realizaron hemocultivos de control a las 72h y ecocardiograma. En el HUB se realizó también la detección de antígeno de Streptococcus pneumoniae (Now™, Binax, Portland, Maine, Estados Unidos), de antígeno de Legionella pneumophila serogrupo1 en orina (NOW Legionella Urinary Antigen Test; Binax Inc.), según criterio clínico, y serologías apareadas en la fase aguda y de convalecencia para descartar una etiología de neumonía atípica.
Se realizó antibiograma de difusión en agar por disco para los aislamientos de S. aureus utilizando los criterios interpretativos del Clinical and Laboratory Standards Institute (CLSI). Los siguientes antimicrobianos fueron testados: oxacilina, gentamicina, eritromicina, clindamicina (por D-test), tetraciclinas, ciprofloxacino, rifampicina, vancomicina, teicoplanina, linezolid y trimetoprim-sulfametoxazol. La CIM para vancomicina se determinó por E-test. En el HUB se realizó también la detección de PBP2a utilizando una técnica de aglutinación con látex (MRSA-Screen, Denka Seiken Co. Ltd.).
Los pacientes fueron visitados regularmente por miembros de los equipos investigadores en ambos centros y alrededor de 30días después del alta en consultas externas. Los datos se recogieron mediante un protocolo informatizado y estandarizado para los 2centros.
DefinicionesLa neumonía fue definida como la presencia de un infiltrado pulmonar en la radiografía asociado a una enfermedad aguda con al menos uno de los siguientes signos y síntomas: tos de reciente aparición con o sin producción de esputo, dolor pleurítico, disnea, fiebre o hipotermia, alteración en la auscultación pulmonar y/o leucocitosis.
Se definió como comorbilidad la presencia de una de estas enfermedades diagnosticadas previamente: enfermedad pulmonar crónica, enfermedad cardiaca crónica, enfermedad renal crónica, hepatopatía crónica, neoplasia, diabetes mellitus. Se consideró que el paciente tomaba tratamiento esteroideo cuando recibía una dosis de prednisona mayor de 20mg/día durante más de una semana. En todos los casos con etiología conocida se valoró si el tratamiento antibiótico empírico había sido el adecuado. Se definió tratamiento empírico adecuado cuando el microorganismo aislado era sensible al tratamiento administrado, tal y como se ha descrito en estudios previos8. En el caso concreto de la NAC causada por SARM se consideró tratamiento antibiótico apropiado cuando el esquema utilizado empíricamente incluía cualquiera de los siguientes antimicrobianos, siempre que el microorganismo aislado fuera sensible: vancomicina, linezolid, clindamicina o trimetoprim-sulfametoxazol.
Se definió como mortalidad precoz la mortalidad por cualquier causa ocurrida dentro de las primeras 48h desde el ingreso. La mortalidad global fue definida como la muerte ocurrida por cualquier causa dentro de los primeros 30días desde la admisión.
Análisis estadísticoSe realizó un estudio descriptivo de los casos. Las variables categóricas se describieron usando porcentajes. Las variables continuas se expresaron a través de la media y su desviación estándar o la mediana y el rango intercuartil según siguieran o no una distribución de normalidad (test Kolomogorov-Smirnov). Para detectar diferencias significativas entre grupos se utilizó la prueba del chi-cuadrado en las variables dicotómicas y la t de Student en las variables continuas con una distribución normal.
ResultadosDurante el período de estudio se incluyeron 16pacientes con NAC en ambos centros: 15 en el HRR y uno en el HUB. La frecuencia de NAC causada por SARM presentó diferencias significativas entre ambos centros: 15 de 547 (2,7%) casos totales de NAC en el período de estudio en el HRR y uno de 1.258 (0,08%) en el HUB (p≤0,001).
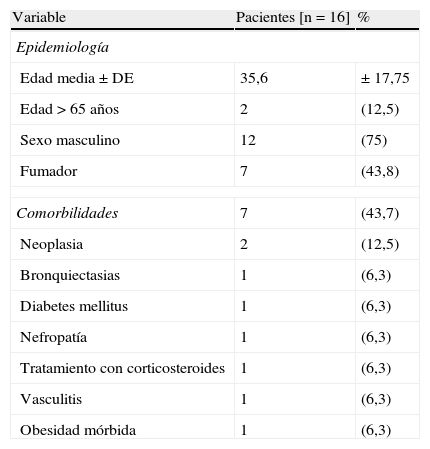
Las características epidemiológicas de los pacientes se muestran en la tabla 1. Los casos no presentaron distribución estacional y no se observó relación con la pandemia de influenza A(H1N1)pdm09 ni con influenza estacional. Diez pacientes no tenían ninguna comorbilidad conocida. Las principales características clínicas y el resultado de las exploraciones complementarias se detallan en la tabla 2. La tríada clínica de la neumonía bacteriana de tos, fiebre y dolor pleurítico se documentó en el 18,7% de los pacientes al ingreso hospitalario. La mitad de los pacientes se presentaron con tos y fiebre. En 10casos se objetivaron lesiones cutáneas (presencia de forúnculos en 6 pacientes, absceso glúteo en 2 y celulitis en 2). El derrame pleural fue un hallazgo frecuente, siendo en la mayoría de los casos de escasa magnitud. La presencia de empiema se documentó solo en 2pacientes que precisaron de tubo de drenaje. Once de 16pacientes (68,7%) presentaron lesiones pulmonares cavitadas en los primeros 7días de ingreso (fig. 1).
Epidemiología de los 16 episodios de NAC causada por SARM
| Variable | Pacientes [n=16] | % |
| Epidemiología | ||
| Edad media±DE | 35,6 | ±17,75 |
| Edad>65 años | 2 | (12,5) |
| Sexo masculino | 12 | (75) |
| Fumador | 7 | (43,8) |
| Comorbilidades | 7 | (43,7) |
| Neoplasia | 2 | (12,5) |
| Bronquiectasias | 1 | (6,3) |
| Diabetes mellitus | 1 | (6,3) |
| Nefropatía | 1 | (6,3) |
| Tratamiento con corticosteroides | 1 | (6,3) |
| Vasculitis | 1 | (6,3) |
| Obesidad mórbida | 1 | (6,3) |
EPOC: enfermedad pulmonar obstructiva crónica.
Características clínicas de los episodios de NAC causada por SARM
| Variable | Pacientes [n=16] | % |
| Presentación clínica | ||
| Temperatura axilar ≥38,0°C | 15 | (93,8) |
| Frecuencia respiratoria, media±DE | 32 | ±6,87 |
| Insuficiencia respiratoria (PaO2<60mmHg) | 6 | (37,5) |
| Tos | 8 | (50) |
| Dolor pleurítico | 6 | (37,5) |
| Confusión | 2 | (12,5) |
| Shock | 1 | (6,3) |
| Infección cutánea concomitante | 10 | (62,5) |
| Radiología y laboratorio | ||
| Neumonía multilobar | 15 | (93,7) |
| Derrame pleural | 10 | (62,5) |
| Cavitación | 11 | (68,7) |
| Hemocultivos positivos | 16 | (100) |
| Leucopenia | 0 | |
| Clase de riesgo iv-v del IGN | 9 | (56,2) |
IGN: índice de gravedad de la neumonía; PaO2: presión arterial de oxígeno.
Todos los pacientes presentaron hemocultivos positivos. En 5 (31,2%) pacientes se diagnosticaron metástasis sépticas (endoftalmitis en 2casos, artritis en 2casos y absceso epidural en uno). Se realizó un ecocardiograma transesofágico a 13pacientes, mientras que a los otros 3 se realizó transtorácico. Estos 3pacientes tenían una buena ventana ecográfica, no se observaron lesiones directas ni indirectas sugestivas de endocarditis y tuvieron una buena evolución. Un paciente fue diagnosticado de endocarditis aórtica en la segunda semana de ingreso.
En 4casos también se aisló SARM en muestras obtenidas por punción con aguja fina de lesiones de piel y partes blandas, y en 2casos, en líquido pleural. En 4pacientes se recogió un buen cultivo de esputo y en 2casos se aisló SARM. Todas las cepas fueron sensibles a la vancomicina (CMI<1μg/ml), la teicoplanina, el trimetoprim-sulfametoxazol, las tetraciclinas y el linezolid. El 93,8% lo fueron a la rifampicina y el 87,5% a la clindamicina, la gentamicina, la eritromicina y el ciprofloxacino. En el caso del paciente del HUB, el correspondiente aislamiento mostró una aglutinación en látex negativa para la detección de la PBP2a. En esta cepa se identificó como posible mecanismo de resistencia a la meticilina la hiperproducción de penicilinasa, puesta de manifiesto por la ampliación del halo de inhibición a la oxacilina en presencia de ácido clavulánico.
La tabla 3 muestra el tratamiento y la evolución de los pacientes. Cinco pacientes recibieron tratamiento empírico inadecuado. La media de días hasta el inicio de un tratamiento correcto fue de 3,8días (DE2,06). La vancomicina fue el antimicrobiano elegido para el tratamiento de 15pacientes. En 7pacientes se utilizó tratamiento combinado con un agente con actividad antitoxina (clindamicina, 6casos, y linezolid, un caso). Ningún paciente presentó toxicidad secundaria al tratamiento. La duración media del tratamiento fue de 22,8días (DE15,82). La duración media de la estancia hospitalaria en los pacientes que sobrevivieron fue de 27,33 (DE15,32). No se observaron diferencias significativas en la estancia media de los pacientes que recibieron un tratamiento empírico adecuado comparados con los que no lo recibieron.
Tratamiento y evolución de los 16 episodios de NAC causada por SARM
| Variable | Pacientes [n=16] | (%) |
| Tratamiento antibiótico y evolución | ||
| Tratamiento empírico adecuado | 11 | (68,8) |
| Días hasta tratamiento adecuado (media) | 3,88 | ±2,06 (50) |
| Tratamiento combinado | 7 | (43,7) |
| Ingreso en la UCI | 5 | (31,3) |
| Ventilación mecánica | 11 | (68,8) |
| Complicaciones | ||
| Empiema | 2 | (12,5) |
| Bacteriemia persistente | 3 | (18,7) |
| Endoftalmitis | 2 | (12,5) |
| Artritis séptica | 2 | (12,5) |
| Absceso epidural | 1 | (6,3) |
| Endocarditis aórtica | 1 | (6,3) |
| Mortalidad precoz (≤48h) | 3 | (18,7) |
| Mortalidad total (≤30días) | 4 | (25) |
UCI: unidad de cuidados intensivos.
Cinco pacientes presentaron complicaciones importantes: fibrosis pleural bilateral (2casos), disminución de la agudeza visual (2casos), paraplejía (un caso) e insuficiencia aórtica moderada (un caso). Todos ellos habían recibido algún fármaco con acción frente a SARM (3pacientes vancomicina, uno vancomicina y clindamicina y uno clindamicina).
La mortalidad precoz (≤48h) fue del 18,7% (3 de 16pacientes) y la global (≤30días) del 25% (4pacientes). Dos de los 3pacientes con mortalidad precoz recibieron empíricamente tratamiento con vancomicina pero ninguno de ellos tratamiento con clindamicina ni linezolid. Las causas del fallecimiento fueron: fallo multiorgánico (2casos) e insuficiencia respiratoria (2casos). Todos estos pacientes presentaban comorbilidades: bronquiectasias (un caso), EPOC (un caso), síndrome mielodisplásico (un caso) y obesidad mórbida (un caso). Solo uno de estos pacientes había recibido tratamiento empírico inadecuado.
El paciente con endocarditis e insuficiencia aórtica fue dado de alta tras seguir un curso clínico sin complicaciones. Tras el alta el paciente falleció por muerte violenta en la calle, sin relación con la infección.
DiscusiónEn este estudio de 2cohortes de pacientes hospitalizados se observa que la frecuencia de NAC causada por SARM en pacientes sin contacto con el ámbito sanitario es baja, aunque más elevada en Argentina que en España. Este contraste se explica probablemente por la diferencia de la magnitud del problema de la epidemia de SARM-Co en estos 2países. Mientras que en Argentina SARM-Co es actualmente el principal patógeno aislado en infecciones cutáneas, la epidemiología de las infecciones de la comunidad por SARM en España se presenta en forma de brotes y afecta principalmente a grupos de inmigrantes provenientes de Sudamérica9,10. Nuestros resultados están en concordancia con un estudio reciente que demuestra que a pesar de la importante epidemia de infecciones cutáneas causadas por SARM de la comunidad en Estados Unidos, la incidencia de SARM como microorganismo causal de la neumonía comunitaria es baja11.
La mayoría de pacientes afectados por NAC causada por SARM en nuestra serie fueron pacientes jóvenes, sin comorbilidades. El cuadro clínico fue variable pero destacó que menos del 20% de los pacientes presentaron la tríada clásica de la NAC bacteriana (tos + fiebre + dolor pleurítico). Por el contrario, la infección cutánea concomitante fue muy frecuente en los casos descritos en La Plata. Estos datos difieren de otras series en las cuales un mayor número de pacientes presentan comorbilidades y relación con el ámbito sanitario12-14. La alta tasa de infección cutánea de nuestra serie comparada con datos de otros autores sugiere que la cepa circulante en Argentina presenta un gran tropismo por la piel y que se trata de infecciones causadas por SARM comunitario.
La presencia de neumonía multilobar y la cavitación en la radiografía de tórax fue muy frecuente. Todos los pacientes tuvieron una infección bacteriémica y un tercio presentaron metástasis sépticas que complicaron de manera significativa el curso clínico y prolongaron la estancia media de los pacientes. Las secuelas observadas a largo plazo fueron, en todos los casos, secundarias a las complicaciones sépticas.
El índice de gravedad de la neumonía (IGN) fue, en todos los casos que requirieron internación en unidad de cuidados intensivos, ≥4; no obstante, 4pacientes con IGN≥4 no requirieron UCI y evolucionaron de forma favorable.
Un tercio de los pacientes recibieron un tratamiento empírico inadecuado. Esta cifra es muy elevada si la comparamos con datos previos de tratamiento empírico inadecuado en pacientes con NAC (cercanas al 2% de los pacientes)5,10,15. Los pacientes que recibieron inicialmente tratamiento inadecuado fueron aquellos en quienes se indicó un esquema empírico para NAC que, según las recomendaciones actuales16-18, no incluye ningún agente con actividad frente a SARM. Los pacientes que recibieron tratamiento empírico adecuado fueron los que presentaban lesiones cutáneas que hicieron sospechar enfermedad por SARM. En zonas de alta prevalencia de SARM se debe valorar la inclusión de un fármaco con actividad frente a este microrganismo en el tratamiento empírico de la NAC en los pacientes jóvenes, sin comorbilidad, que acuden al hospital con neumonía bilateral y cavitaciones. En relación a esto se ha publicado un consenso19 para el tratamiento de estas infecciones en el cual se recomienda el uso de la combinación de 2 de los siguientes fármacos: vancomicina o linezolid, más clindamicina, rifampicina o cotrimoxazol.
A diferencia de otras series publicadas14, nuestros pacientes recibieron mayoritariamente tratamiento con vancomicina. Siete fueron tratados con biterapia antibiótica. La mortalidad de nuestra serie, del 25%, es menor que la descrita en estudios previos20,21. La mayoría de los pacientes de nuestra serie fallecieron precozmente. La mortalidad precoz, al igual que sucede en NAC de otra etiología22, se debe a shock e insuficiencia respiratoria. Lobo et al.14 encuentran una mortalidad menor (13%) que la descrita en nuestra investigación, pero en su estudio no se incluyó a los pacientes admitidos en la UCI. Cabe destacar que en nuestra serie estos pacientes son responsables del 75% de la mortalidad.
Una de las limitaciones más importantes de nuestro estudio es la falta de datos microbiológicos que permitan confirmar que las infecciones descritas en el HRR están causadas por cepas de SARM-Co. En un estudio prospectivo sobre etiología de infecciones cutáneas llevado a cabo en la misma institución de Argentina entre 2010 y 201123, el 68% de las infecciones fueron causadas por SARM. Se determinó la presencia de SCCmec tipoiv en todos los aislamientos estudiados y se pudieron diferenciar 2tipos clonales. El primero fue el ST5(PVL+), relacionado con el clon circulante desde el año 2000 en ese país24. El segundo presentó un perfil de restricción semejante al clon de la comunidad MLST secuenciotipo 30 (ST30) o Southwest Pacific clone, con toxina de Panton Valentine negativa. Sin embargo, el estudio de genotipificación de las cepas de las infecciones respiratorias no fue posible en ningún caso. No obstante, parece coherente extrapolar esta información a los datos de nuestra serie de casos, ya que se trata de la misma población en estudio, del mismo tempo, y que el patrón se sensibilidad antibiótica de nuestras cepas apoya su origen comunitario. En España, el mecanismo de resistencia a la meticilina de la cepa aislada no era cromosómico y, por tanto, se descartó que se tratase de un SARM comunitario. Esta información refuerza de nuevo las diferencias epidemiológicas y, probablemente, las clínicas halladas entre los 2países.
En resumen, la NAC causada por SARM en pacientes sin contacto con el ámbito sanitario es poco frecuente, pero debe tenerse en consideración en países con alta prevalencia de infección por SARM comunitario, en especial en pacientes jóvenes sin comorbilidades que presentan una NAC multilobar con cavitación. Estas infecciones suelen ser bacteriémicas y cursar con metástasis sépticas que condicionan la evolución. Futuros estudios deberán esclarecer la importancia del tratamiento antitoxina asociado. La mortalidad se asoció a shock séptico o insuficiencia respiratoria, y en la mayoría de los casos fue precoz.
FinanciaciónEste estudio está financiado en parte por el Ministerio de Sanidad y Consumo, Instituto de Salud Carlos III (FIS 04/0139), y co-financiado por la European Development Regional Fund «A way to achieve Europe», Spanish Network for the Research in Infectious Diseases (REIPI RD06/0008). La Dra. Garcia-Vidal tiene una beca Juan de la Cierva del Instituto de Salud Carlos III, Madrid, Spain. El Dr. Diego Viasus ha recibido una beca del Institut d’Investigació Biomèdica de Bellvitge (IDIBELL). Las fuentes de financiación no han influenciado el diseño del estudio, la recolección de datos, el análisis o la interpretación de estos.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.