La primera ola de la pandemia de COVID-19 ocasionó la cancelación de las intervenciones electivas. Tras la mejora de la situación epidemiológica se aplicaron nuevos modelos de atención en los hospitales para reiniciar la actividad quirúrgica programada. El objetivo fue evaluar la efectividad del modelo organizativo establecido para recuperar la actividad quirúrgica durante el periodo de transición de la pandemia de COVID-19.
MétodosEstudio observacional retrospectivo comparando los pacientes intervenidos de forma programada entre el 1 de septiembre y el 31 de octubre de 2020, grupo de estudio, con un grupo control del mismo periodo correspondiente al año 2019 en el Hospital General del Hospital Universitario Vall d’Hebron.
ResultadosLa población total incluyó 1.825 pacientes, 888 en el grupo de estudio y 937 en el grupo control. La actividad quirúrgica global disminuyó un 6,43% durante el periodo de estudio con respecto al mismo periodo de 2019, con un descenso del 25,5% en las cirugías oncológicas. Siete pacientes se contagiaron por SARS-CoV-2 durante su ingreso hospitalario. La mortalidad intrahospitalaria fue del 0,9% en el grupo de estudio, frente al 0,7% del grupo control (p=0,8). La tasa de supervivencia en los pacientes oncológicos a los 90 días fue menor en el grupo de estudio (95,7% frente a 98,7%; p=0,02).
ConclusionesEl cambio en el modelo de gestión durante el periodo de transición de la pandemia de COVID-19 permitió recuperar la actividad quirúrgica programada a unos niveles similares a los existentes previos a la pandemia con mayor repercusión en la cirugía oncológica.
The first wave of the COVID-19 pandemic caused the cancellation of elective interventions. After the improvement of the epidemiological situation, new models of care were applied in hospitals to restart the programmed surgical activity. The aim was to evaluate the effectiveness of the organizational model established to recover surgical activity during the transition period of the COVID-19 pandemic.
MethodsRetrospective observational study comparing patients who underwent schedule surgery from September 1 until October 31, 2020, study group, with a control group of the same period of time corresponding to the year 2019 at the General Hospital from the Vall d’Hebron University Hospital.
ResultsThe total population included 1,825 patients, 888 in the study group and 937 in the control group. Global surgical activity decreased 6.43% during the study period compared to the same period in 2019, with a 25.5% decrease in cancer surgeries. Seven patients became infected with SARS-CoV-2 during their hospital stay. In hospital mortality was 0.9% in the study group compared to 0.7% in control group (p=0.8). The survival rate in cancer patients at 90 days was lower in the study group (95.7% vs 98.7%; p=0.02).
ConclusionsThe change in the management model during the transition period of the COVID-19 pandemic allowed the recovery of programmed surgical activity to levels similar to those existing prior to the pandemic with a greater impact on cancer surgery.
La actividad quirúrgica programada sufrió una reducción significativa debido a la pandemia producida por coronavirus 2019 (COVID-19), causada por el SARS-CoV-21–5. Tras la declaración de pandemia por parte de Organización Mundial de Salud (OMS) el 11 de marzo de 20206 y el estado de alarma por parte del gobierno de España el 14 de marzo de 20207, fue necesaria una reestructuración de las actividades e infraestructuras médico-quirúrgicas en la mayoría de los hospitales. Esto llevó a una reducción significativa de la actividad quirúrgica, que en algunos casos obligó a demorar todas las intervenciones electivas realizando únicamente las intervenciones urgentes1–5,8. La primera razón para posponer la actividad quirúrgica programada fue la optimización de los recursos humanos y sanitarios al tratamiento de los pacientes COVID-19, lo que supuso un impacto en la actividad global. Se estima que a nivel mundial se produjo un descenso sobre el 70% de la actividad quirúrgica electiva, lo que representa que la reducción de la actividad afectó a más de 28 millones de personas durante tres meses8. La segunda razón para esta estrategia fue prevenir la adquisición intrahospitalaria de la infección por COVID-19 en los pacientes candidatos a cirugía, así como la prevención de complicaciones postoperatorias en los pacientes positivos por COVID-199. A este respecto, el estudio COVIDSurg Collaborative, que incluyó a más de 1.100 pacientes con COVID-19 que se sometieron a cirugía electiva, estableció una tasa de mortalidad a los 30 días del 24%. La mortalidad estuvo fuertemente asociada a las complicaciones pulmonares postoperatorias, especialmente en mayores de 70 años10.
En España, la pandemia en su primera ola generó más de medio millón de intervenciones quirúrgicas canceladas11. Conforme mejoró la situación epidemiológica, se produjo el reinicio gradual de la actividad y los hospitales reanudaron progresivamente la actividad quirúrgica programada. Para ello, la mayoría de los hospitales adaptaron los protocolos preoperatorios siguiendo las recomendaciones establecidas por el Ministerio de Sanidad y por la Sociedad Española de Cirugía para la programación de las intervenciones quirúrgicas en condiciones de seguridad durante la fase de transición12–14, definida como el periodo entre la fase pandémica y la inter-pandémica15. El objetivo fue mantener un circuito libre de COVID-19 que permitiera reiniciar la atención quirúrgica no urgente. Nuestra institución adaptó su modelo de gestión para ofrecer espacios seguros para los pacientes y el personal sanitario. Así, se diseñó una vía de atención clínica basada en tres principios: cooperación multidisciplinaria entre los diferentes estamentos con responsabilidad en los cuidados de los pacientes; realización sistemática de polymerase chain reaction (PCR) preoperatoria en muestra nasofaríngea para despistaje de infección activa por SARS-CoV-2; riguroso cumplimiento de las normas intrahospitalarias respecto a las áreas libres de COVID-19, uso de los equipos de protección individual y limitación de todos los accessos innecesarios al hospital14,16.
La aplicación de este nuevo modelo asistencial tuvo como objetivo recuperar la actividad quirúrgica en una situación en la que conviven de manera simultánea enfermos COVID-19 y no COVID-19, adaptándose en función de la evolución de la pandemia. En el mismo, se priorizaban las intervenciones en función de la necesidad de la cirugía, teniendo como principal prioridad los pacientes oncológicos, la cirugía cardiaca y la cirugía vascular no demorable17–19. Para ello, se establecieron diferentes fases en función de la evolución de la pandemia, de la ocupación hospitalaria y de las camas de Unidad de Cuidados Intensivos (UCI) por parte de los pacientes con COVID-1914,16. La puesta en marcha del nuevo modelo asistencial se inició en mayo de 2020 con la finalización del estado de alarma, y se fue aplicando de forma progresiva adaptándose a la situación epidemiológica existente en cada momento. Por otro lado, es importante evaluar la efectividad del mismo con el objetivo de continuar proveyendo a la población de una adecuada atención sanitaria y no disminuir los estándares de calidad asistencial previos a la pandemia; para ello es importante que la evaluación se realice una vez el plan de adaptación esté perfectamente consolidado y se pueda valorar la capacidad de respuesta del hospital a las variaciones de incidencia que se producen durante la pandemia.
El objetivo de este trabajo se centró en evaluar la efectividad del modelo organizativo establecido en un hospital terciario para recuperar la actividad quirúrgica durante el periodo de transición de la pandemia de COVID-19.
MétodosDiseño del estudioRealizamos un estudio observacional retrospectivo para evaluar la efectividad del modelo organizativo comparando la actividad quirúrgica programada realizada entre el 1 de septiembre y el 31 de octubre de 2020 (periodo de transición), con la actividad quirúrgica de un grupo control del mismo periodo correspondiente al año 2019 en el Hospital General del Hospital Universitario Vall d’Hebron. Se seleccionó este periodo debido a que en ese momento ya se había consolidado la realización de la actividad quirúrgica programada con la atención a los pacientes COVID-19. Además, en el mes de octubre comenzó la segunda ola de de la pandemia en Cataluña. Todo ello permitía una adecuada evaluación de la efectividad del nuevo modelo asistencial generado para mantener la actividad quirúrgica durante el periodo de transición de la pandemia de COVID-19. Este estudio fue aprobado por el Comité de Ética del Hospital Vall d’Hebron (Barcelona, España) [Número de Aprobación (PR (AG) 142/2021)].
ParticipantesSe crearon dos grupos: el grupo de estudio (GE), definido como los pacientes que se sometieron a cirugía programada entre el 1 de septiembre y el 31 de octubre de 2020 (periodo de transición), y el grupo control (GC), que incluyó a los pacientes sometidos a una intervención quirúrgica programada entre el 1 de septiembre y el 31 de octubre de 2019.
Se seleccionaron todos los pacientes mayores de 18 años que se sometieron a cirugía programada en los dos periodos de estudio. Se excluyó del estudio a los pacientes que se sometieron a cirugía urgente y los que no requirieron ingreso hospitalario. Todos los pacientes del grupo de estudio tenían un resultado negativo en la PCR para SARS-CoV-2, que se realizó en las 72 horas previas a la intervención quirúrgica.
Recogida de datosLos datos fueron tomados de la historia clínica informatizada para cada uno de los periodos de estudio. Los datos recogidos incluyeron: edad, sexo, factores de riesgo, fecha de ingreso hospitalario, fecha de PCR para SARS-CoV-2, fecha de intervención quirúrgica, motivo de la intervención quirúrgica, fecha de alta hospitalaria, contagio por SARS-CoV-2 en el periodo intrahospitalario, definido como un resultado positivo de la PCR durante la estancia hospitalaria, y fecha de fallecimiento. Asimismo, se realizó un seguimiento de cada uno de los pacientes a través de la historia clínica informatizada hasta 90 días después de la fecha de la intervención quirúrgica para establecer su situación clínica.
Las variables principales a estudio fueron el número de cirugías programadas realizadas en cada uno de los periodos de estudio y la probabilidad de supervivencia a los 90 días. El descenso de la actividad quirúrgica fue calculado estableciendo la diferencia entre 2020 y 2019.
Análisis estadísticoLos resultados fueron expresados como frecuencia y porcentaje para las variables cualitativas. Asimismo, se estimó la media o la mediana como medidas de tendencia central y el cálculo de la desviación estándar o el rango intercuartílico para las variables cuantitativas en función de si la variable es normal o no. Se utilizó el test de Kolmogorov-Smirnov para comprobar la normalidad de las variables cuantitativas. Para estudiar la relación entre una variable cuantitativa y una cualitativa dicotómica se utilizó la prueba de t de Student, previa comprobación de la distribución normal de la variable cuantitativa, o la U de Mann Whitney si no se cumplían los criterios de normalidad. Para estudiar la posible relación entre las variables cualitativas se utilizó la prueba de χ2 de Pearson o la prueba exacta de Fisher. Se estimaron curvas de supervivencia para cada uno de los grupos de estudio mediante el método de Kaplan Meier y las curvas se compararon utilizando el test de rango logarítmico (log-rank test). Valores de p<0,05 fueron considerados estadísticamente significativos. El estudio estadístico se realizó con el paquete estadístico SPSS 25.0® (IBM Corp, Armonk, NY).
ResultadosLa población total incluyó a 1.825 pacientes, 888 en el GE y 937 en el GC. La edad media fue de 64±15 años, con un 60% de hombres. No hubo diferencias en cuanto a las características sociodemográficas y los factores de riesgo entre los dos grupos de estudio (tabla 1). La actividad quirúrgica global disminuyó un 6,43% durante el periodo de estudio con respecto al mismo periodo de 2019. La indicación quirúrgica fue oncológica en el 26% de los pacientes del GE frente al 34% del GC, lo que constituye una reducción de la actividad quirúrgica oncológica del 25,5% en el periodo de estudio con respecto al 2019. La tabla 2 muestra el porcentaje de cambio de actividad por tipo de cirugía entre el GE del año 2020 y el GC del año 2019. La estancia hospitalaria presentó una mediana de 2 días en el GE, frente a 2,5 días en el GC. No se produjeron diferencias estadísticamente significativas entre los dos grupos en el tiempo transcurrido desde el ingreso hospitalario hasta la intervención quirúrgica. El 30% de los pacientes del GE recibió al menos una intervención de prehabilitación multimodal antes del procedimiento quirúrgico, frente al 34% del GC (p=0,7).
Características clínicas de los pacientes a estudio
| Grupo de control (2019)n=937 | Grupo de estudio (2020)n=888 | p | |
|---|---|---|---|
| Edad (años), media (DE) | 64±15 | 63±16 | 0,4 |
| Hombre | 564 (60) | 501 (56) | 0,1 |
| Factores de riesgo | |||
| Fumador | 201 (22) | 172 (19) | 0,2 |
| HTA | 484 (52) | 486 (55) | 0,2 |
| DM | 241 (26) | 201 (23) | 0,1 |
| DLP | 382 (41) | 356 (40) | 0,7 |
| ERC | 126 (13) | 125 (14) | 0,7 |
| EPOC | 114 (12) | 104 (12) | 0,8 |
| Obesidad | 200 (21) | 222 (25) | 0,07 |
| Cardiopatía | 285 (30) | 278 (31) | 0,7 |
| Indicación quirúrgica | 0,002 | ||
| Oncológica | 314 (34) | 234 (26) | |
| No oncológica | 623 (66) | 654 (74) | |
| Recuperación intensificada preoperatoria | 315 (34) | 263 (30) | 0,7 |
| Estancia hospitalaria (días), mediana (RIQ) | 2,5 (5) | 2 (4) | 0,01 |
| Mortalidad | |||
| Intrahospitalaria | 7 (0,7) | 8 (0,9) | 0,8 |
| A los 30 días | 10 (1,1%) | 10 (1,1%) | 1 |
| Del día 31 al día 90 | 3 (0,3%) | 12 (1,4%) | 0,02 |
| Total | 13 (1,4%) | 23 (2,6%) | 0,09 |
Valores expresados como frecuencias (porcentajes) a menos que se indique otra cosa. *p<0,05.
DE: desviación estándar; DLP: dislipidemia; DM: diabetes mellitus; EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; HTA: hipertensión arterial; RIQ: rango intercuartílico.
Descripción de la actividad quirúrgica por grupos
| Tipo de cirugía | Grupo de control (2019)n=937 | Grupo de estudio (2020)n=888 | p | Porcentaje de cambio (%) |
|---|---|---|---|---|
| Cirugía endocrina | 66 (7) | 69 (7,8) | 0,6 | - 4,3 |
| Cirugía esofagogástrica | 34 (3,6) | 26 (2,9) | 0,4 | - 23,5 |
| Cirugía hepatobiliar | 51 (5,5%) | 55 (6,2) | 0,5 | + 7,8 |
| Cirugía de colon | 98 (10,5) | 89 (10) | 0,5 | - 9,18 |
| Cirugía de pared abdominal | 21 (2,2) | 30 (3,4) | 0,2 | + 41,8 |
| Urología | 228 (24,3) | 215 (24,2) | 1 | - 5,7 |
| Ginecología robótica | 30 (3,2) | 24 (2,7) | 0,6 | - 20 |
| Neurocirugía | 63 (6,7) | 58 (6,5) | 0,9 | -7,9 |
| Cirugía torácica | 63 (52,1%) | 47 (5,3) | 0,2 | - 14,5 |
| Cirugía vascular | 85 (9,1) | 72 (8,1) | 0,5 | - 15,3 |
| Cirugía cardíaca | 110 (11,7) | 123 (13,9) | 0,2 | + 11,8 |
| Otorrinolaringología | 69 (7,4) | 61 (6,9) | 0,8 | - 11,6 |
| Otras especialidades | 19 (2) | 19 (2,1) | 1 | + 0,1 |
Valores expresados como frecuencias (porcentajes). *p<0,05.
La mortalidad intrahospitalaria fue del 0,9% en el GE frente al 0,7% del GC. En el GE, siete pacientes (0,8%) se contagiaron por SARS-CoV-2 durante el ingreso hospitalario, y uno de ellos falleció con diagnóstico de COVID-19, no siendo esta la causa última de su fallecimiento.
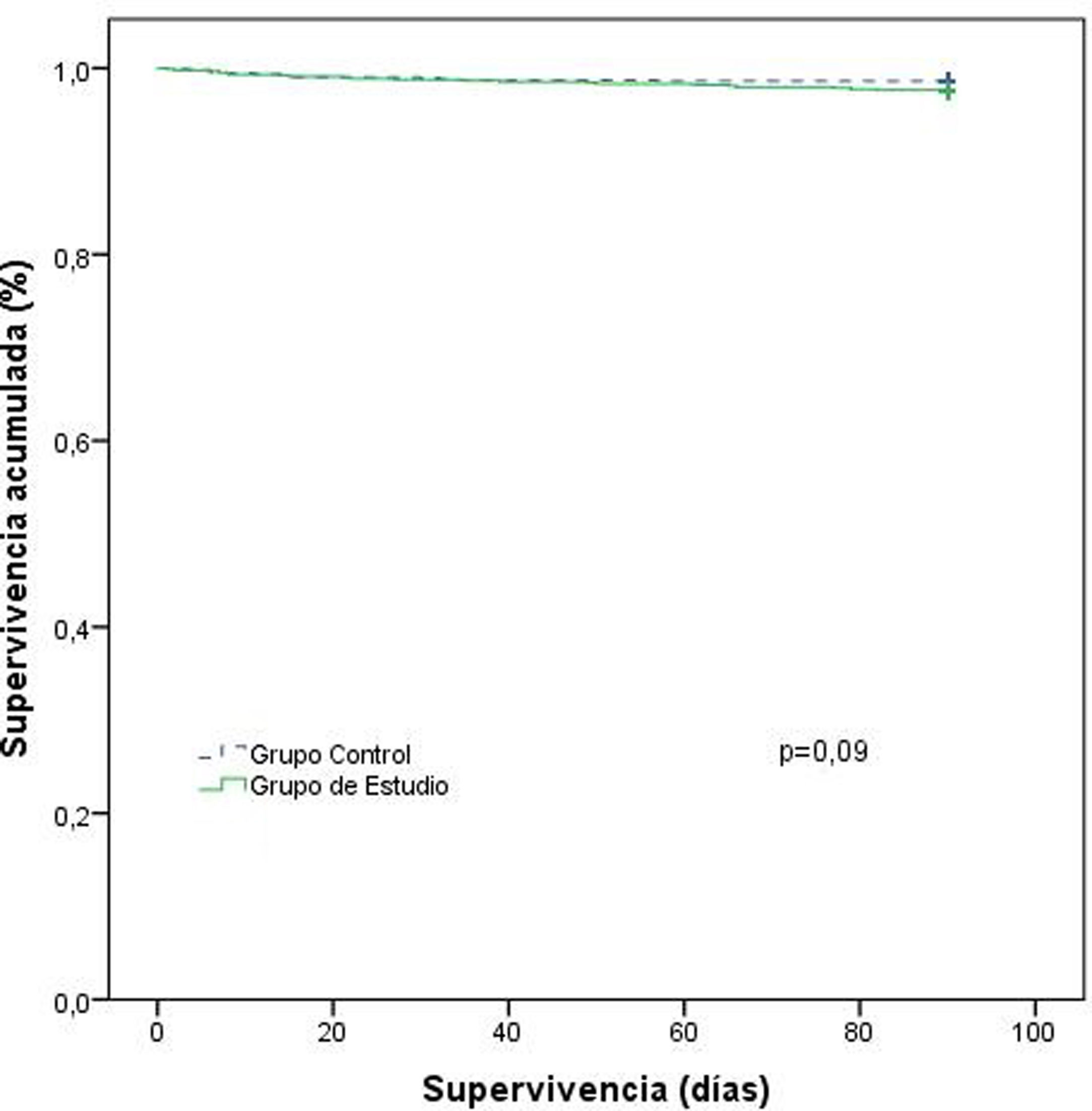
A los 90 días, la tasa de supervivencia fue del 97,5% en los pacientes del GE, mientras que en el GC fue del 98,6% (fig. 1).
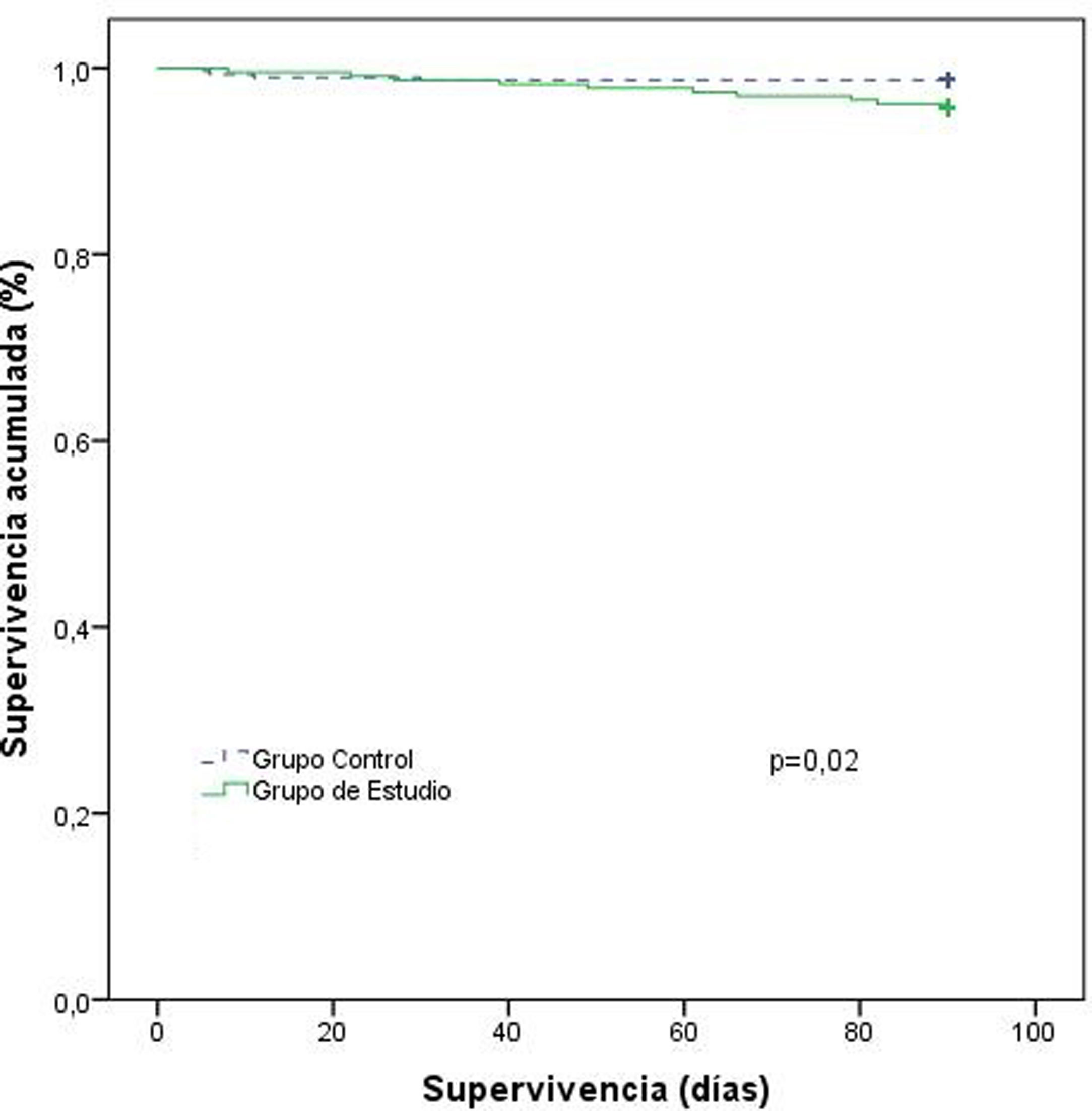
En cuanto a los pacientes oncológicos, no se produjeron diferencias estadísticamente significativas en la supervivencia a los 30 días entre ambos grupos. Sin embargo, la supervivencia a los 90 días fue menor en el GE con respecto al GC: 95,7% frente a 98,7%, respectivamente (fig. 2).
DiscusiónLos resultados de nuestro estudio muestran que la actividad quirúrgica programada disminuyó un 6,43% entre el 1 de septiembre y el 31 de octubre de 2020 (periodo de estudio) con respecto al mismo periodo del año 2019. Teniendo en cuenta que durante el periodo de alarma se produjo una paralización completa de la actividad quirúrgica programada, se puede decir que la aplicación del plan de contingencia para la recuperación de la misma resultó altamente efectivo. El 34% de la actividad quirúrgica tuvo indicación oncológica en el GC, frente al 26% del GE, lo que constituye una reducción de la actividad del 25,5% en el GE con respecto al GC. Entre las causas estaría el hecho de que debido al reordenamiento de los recursos sanitarios materiales y humanos derivados hacia la atención a la pandemia de COVID-19, el número de pacientes diagnosticados de procesos neoplásicos fuera menor que antes de la pandemia. Además, hemos de tener en cuenta que al reiniciarse la actividad quirúrgica programada en el mes de mayo, se priorizaron a los pacientes con indicación oncológica con respecto a los demás, con lo que se pudo reducir el número de pacientes pendientes de cirugía con esta indicación a expensas de otras indicaciones menos preferentes.
La mayoría de los estudios evalúan la repercusión de la pandemia en la actividad quirúrgica durante el periodo de confinamiento que se produjo durante la primera ola de la pandemia, observándose una importante reducción de la actividad quirúrgica electiva1–5,8. Evaluar la capacidad de recuperación de la actividad quirúrgica y la efectividad de las medidas puestas en marcha en resultados de mortalidad es fundamental para realizar las intervenciones con seguridad durante la pandemia20. En nuestro estudio, los dos grupos fueron comparables en lo que respecta a los factores de riesgo y no se produjeron diferencias en la mortalidad intrahospitalaria. A este respecto, la estricta adherencia al plan de adaptación resultó de importancia crítica para mantener la seguridad de los pacientes. Este aspecto está corroborado por el hecho de que únicamente 7 de los 888 pacientes con resultado negativo en la PCR preoperatoria se contagiaron por SARS-CoV-2 durante el ingreso hospitalario, y sólo uno de ellos falleció con diagnóstico de COVID-19, no siendo esta la causa final de su fallecimiento. Estos resultados indican que en el GE, la mayoría de pacientes se pudieron someter a procedimientos quirúrgicos sin los riesgos de las complicaciones asociadas al COVID-19 en el periodo perioperatorio, y con baja probabilidad de exposición para los trabajadores sanitarios y el resto de pacientes hospitalizados. A este aspecto pudo contribuir la reducción de la estancia hospitalaria que se produjo en el GE con respecto al GC (2 días [RIQ:4] frente a 2,5 días [RIQ:5], respectivamente). Esta disminución puede estar vinculada al intento de los profesionales sanitarios por que los pacientes postquirúrgicos permanecieran el mínimo tiempo posible en el hospital, así como a la presión asistencial producida por el incremento de la ocupación hospitalaria por pacientes contagiados con SARS-CoV-2, que en nuestro hospital, en la mayor parte del mes de octubre, fue superior al 20%.
Con respecto al seguimiento de los pacientes, nuestros datos muestran la ausencia de diferencias en la supervivencia global a los 90 días entre ambos grupos. Sin embargo, cuando estratificamos por indicación quirúrgica, los pacientes del GE sometidos a intervenciones quirúrgicas de causa oncológica presentaron una menor supervivencia a los 90 días que los del GC (95,7% frente a 98,7%, respectivamente). Las razones de ese incremento de mortalidad entre los 30 y 90 días podrían estar relacionadas con el hecho de que debido a la pandemia, se han podido producir retrasos en el diagnóstico de algunos pacientes con enfermedades oncológicas que han determinado estados más evolucionados de su enfermedad en el momento de la cirugía. A este respecto, son necesarios nuevos estudios que permitan valorar a largo plazo el impacto de la pandemia en los pacientes oncológicos.
Este estudio tiene algunas limitaciones. Primero, se trata de un estudio unicéntrico, lo que hace que nuestros resultados no sean totalmente generalizables en otros lugares. Futuros estudios deberían comparar la efectividad de las vías clínicas perioperatorias establecidas por los diferentes hospitales teniendo en cuenta el curso local de la pandemia y los resultados quirúrgicos, con el fin de identificar la mejor opción en cada caso. Segundo, se trata de un estudio retrospectivo con las limitaciones habituales de este tipo de estudios observacionales con respecto a potenciales sesgos.
En conclusión, nuestro estudio muestra que la aplicación del nuevo modelo de gestión durante el periodo de transición de la pandemia de COVID-19 permitió recuperar la actividad quirúrgica programada a unos niveles similares a los existentes previamente a la pandemia. La mayoría de los pacientes se pudieron intervenir sin los riesgos de las complicaciones asociadas al COVID-19 en el periodo perioperatorio. A este respeto, la cooperación multidisciplinar entre el personal clínico y los gestores sanitarios desempeñó un papel fundamental para garantizar una atención segura.
Conflicto de interesesNinguno
Fuentes de financiaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.