Frente al auge tecnológico de la medicina moderna que alarga la vida de las personas hasta llegar a situaciones límite, surge un movimiento que llama a la humanización del proceso de morir1-3. De esta forma, un grupo de profesionales sanitarios, de origen fundamentalmente anglosajón, propicia el nacimiento del Documento de Voluntades Anticipadas (DVA) (o de Instrucciones Previas o Testamento Vital), que permite hacer un alto en el camino para reflexionar sobre la muerte y elegir el tipo de cuidados que se quiere recibir al final de la vida4,5. Esto es posible en un marco de relación médico-paciente comunicativo, donde ambos deliberan y el paciente es capaz de decidir de forma responsable, lo cual es una expresión del principio de autonomía.
Por su posición cercana al ciudadano, el equipo de Atención Primaria (AP) es el indicado para transmitir este mensaje de reflexión acerca del proceso de morir, según se refleja en distintos estudios6-8. Además el DVA puede convertirse en una herramienta para los profesionales sanitarios a la hora de enfrentarse a decisiones conflictivas como suelen ser las de los cuidados al final de la vida7-9.
Desde 2002, en España el DVA queda regulado por una ley de ámbito nacional, la Ley básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica (Ley 41/2002)10. Esta ley remite a las comunidades autónomas la regulación del procedimiento para garantizar la eficacia de este derecho. En Canarias se publica con este fin el Decreto 13/2006, de 8 de febrero, por el que se regulan las manifestaciones anticipadas de voluntad en el ámbito sanitario y la creación de su correspondiente registro. Desconocemos cómo han influido estos cambios entre los profesionales sanitarios españoles, pues son escasos los estudios al respecto. El objetivo de este estudio es investigar la opinión que tienen los médicos y enfermeros de AP de Tenerife acerca de distintos aspectos del DVA.
SUJETOS Y MÉTODOSe diseñó un estudio descriptivo transversal. La población de estudio la formaron los médicos de los equipos, incluyendo a los residentes de medicina de familia, y los enfermeros de todos los centros de salud pertenecientes a la Unidad Docente de Medicina Familiar y Comunitaria de Santa Cruz de Tenerife. Se trata de 4 centros urbanos: Barrio de la Salud, Taco, Barranco Grande y Añaza; y 2 centros rurales: Güimar y Laguna-Mercedes, con una población adscrita de nivel sociocultural medio y medio-ba-jo. Durante el mes de mayo de 2007, cuatro investigadores visitaron a los profesionales en sus consultas, al inicio o al final de su jornada laboral. Se les informó de forma escrita sobre los objetivos del estudio y se solicitó su colaboración para rellenar un cuestionario que en una segunda visita era recogido por el investigador. Se contó con la autorización de la Dirección Médica de la Gerencia de Atención Primaria de Tenerife, y se envió una carta a todos los directores de los equipos informando del estudio.
El cuestionario fue diseñado específicamente para el estudio, tomando como referencia el trabajo de Santos de Unamuno5 en población española. Una vez elaborado el cuestionario fue remitido al Área Técnica de la Gerencia de Atención Primaria de Tenerife para su evaluación y propuesta de mejora. Por último, se realizó un pilotaje del mismo en 24 profesionales con el fin de asegurar su comprensión. El cuestionario constaba de seis preguntas cerradas que exploraban el conocimiento del documento y la opinión respecto a la introducción de éste en la práctica clínica de la AP, así como los aspectos que resultaban más difíciles de abordar (Anexo 1).
ANEXO 1. Cuestionario sobre el documento de voluntades anticipadas entregado a los profesionales sanitarios
Para el análisis estadístico, las variables cuantitativas se resumieron mediante la media y desviación típica (DT), y para aquellas categóricas se estimaron frecuencias. Para el contraste de hipótesis se utilizó la prueba de chi cuadrado de Pearson, considerando un nivel de significación α del 5%. El programa estadístico utilizado fue el SPSS versión 15.0.
RESULTADOSDe un total de 135 profesionales que se encontraban en su lugar de trabajo, no aceptaron participar en el estudio 22, fundamentalmente por problemas de tiempo. Se recogieron 113 cuestionarios. De los profesionales participantes el 38,7% eran médicos, el 22,6% residentes de Medicina Familiar y el 38,7% diplomado en enfermería (DUE). El 60,6% fueron mujeres. La media de edad fue de 38,59 años (DT: 9,4), con un rango de 25 a 58 años, y el tiempo medio de experiencia laboral fue de 14,68 años (DT: 10,24).
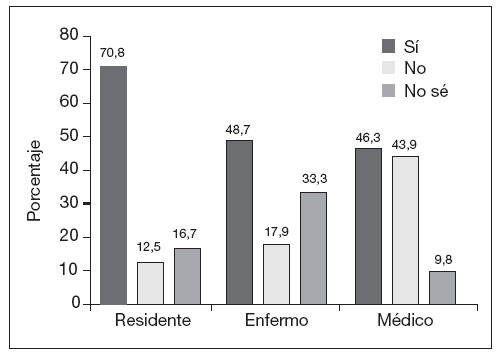
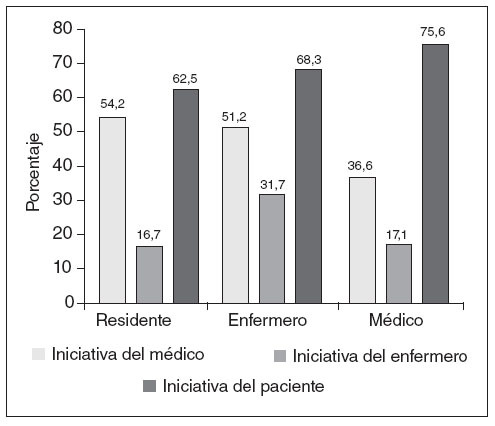
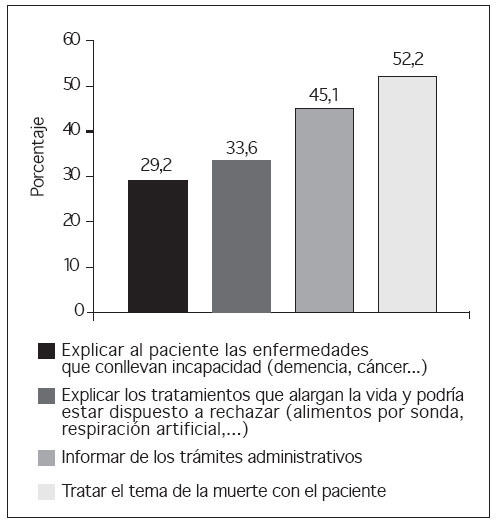
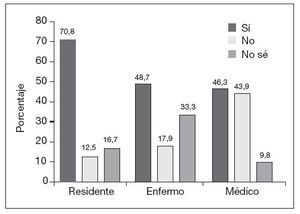
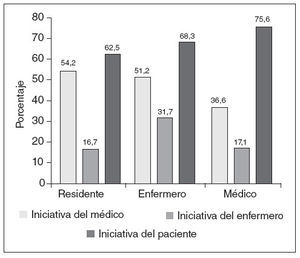
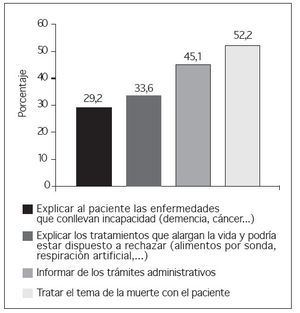
El 68,1% de los participantes conocía la posibilidad de realizar un DVA, y un 55,4% opinaba que la población estaría interesada en la realización del documento. A la pregunta de si consideraba la consulta de AP como el entorno más adecuado para hablar sobre el DVA, un 53,2% contestó afirmativamente, encontrando diferencias estadísticamente significativas según la categoría profesional (fig. 1) y los años de experiencia laboral. En este caso un 64% de los profesionales con menos de 15 años de experiencia laboral estaba a favor de tratar sobre el DVA en las consultas de AP, frente a un 37% de los profesionales con más de 15 años de experiencia (p = 0,05). El 70% de los profesionales consideraba que el paciente debería tener la iniciativa al hablar sobre el DVA, sin encontrar diferencias estadísticamente significativas al analizar este resultado por categoría profesional (fig. 2). Un 60,7% se sentiría cómodo abordando el tema, encontrando dificultades a la hora de hablar de la muerte con el paciente o de explicar trámites administrativos (fig. 3).
Figura. 1. Consideración de la consulta de Atención Primaria como el entorno más adecuado para tratar el documento de voluntades anticipadas según profesional.
Figura 2. ¿Quién debe tener la iniciativa para hablar del documento de voluntades anticipadas? Los profesionales podían elegir más de una opción, por eso los porcentajes no suman la centena.
Figura 3. Cuestiones que pueden resultar difíciles en el abordaje del documento de voluntades anticipadas en el centro de salud.
DISCUSIÓNEl DVA puede entenderse como una consecuencia del desarrollo del principio de autonomía, por el que una persona bien informada es capaz de tomar decisiones de forma responsable. La elaboración de un DVA requiere un proceso de reflexión, y en él la comunicación entre médico y paciente es fundamental, para que éste sea capaz de
Una vez surge la posibilidad de realización del DVA y este queda regulado por ley, aparece la cuestión de cómo se introduce en la sociedad. Se trata de un proceso complejo y la AP tendría un importante papel que desarrollar6-9, fundamentalmente en el proceso de asesoramiento y ayuda a la realización del documento13. De hecho existen estudios que demuestran que la información sobre el DVA en consultas de AP aumenta el número de documentos formalizados5-7. En nuestros Centros más de la mitad de los profesionales consideran que la consulta de AP es un buen entorno para informar del DVA. Destaca que en relación a este aspecto son los profesionales con menos tiempo trabajado los que responden afirmativamente en comprender el fenómeno y decidir con conocimiento. Un modelo de relación médico-paciente no paternalista, sino basado en el diálogo y el respeto hace posible este debate.
Cataluña es la primera comunidad autónoma en legislar el DVA (Ley 21/2000)11, y en el año 2002 se aprueba la Ley básica de autonomía del paciente10 que regula este documento a nivel nacional. Nuestras cifras sobre conocimiento del DVA en población sanitaria resultan bajas, sólo el 68% de los encuestados en este trabajo lo conocían. Este dato concuerda con lo obtenido en un estudio reciente en población médica de Mallorca, donde el 82,5% afirmó tener escasos o nulos conocimientos sobre el tema12. En países como EE. UU. donde el debate sobre el DVA se inicia en los años 701, la difusión de este es más amplia; así, en Carolina del Norte el 97% de los médicos ya conocía el documento en el año 19917. Es posible que la diferencia de cifras entre nuestro país y EE. UU. sea una un mayor porcentaje. Tal vez, esto pueda deberse a una actitud más abierta en relación con la incorporación de un nuevo documento.
Respecto a quién debía iniciar las conversaciones sobre el mismo, nos llama la atención que una gran proporción considera que esta es una decisión del paciente. Estos resultados difieren de los publicados en algunos estudios anglosajones, como el de Markson14-16 que realizó una encuesta a 1.050 médicos internistas y de primaria, donde el 82% de los profesionales opinó que el médico era el responsable de iniciar las conversaciones sobre el DVA con sus pacientes.
Entre las dificultades que encuentran nuestros profesionales a la hora de dar a conocer el DVA, destaca el “miedo a tratar el tema de la muerte con el paciente”. Esto coincide con otros resultados publicados, donde los médicos afirman tener miedo de incomodar a sus pacientes y que esta circunstancia demora la discusión sobre el DVA5,17,18.
Sin embargo, el estudio de Tierney6 demuestra que, lejos de incomodar a los pacientes, el tratar sobre el DVA mejora la relación de éstos con su médico.
Este estudio se ha realizado en centros de AP acreditados para la docencia, con profesionales también acreditados y médicos residentes en formación. Desconocemos si estos resultados serían extrapolables a aquellos centros no docentes, y por lo tanto podría tratarse de una limitación para la validez externa.
Este estudio supone un acercamiento al DVA desde la AP, y una apertura hacia la investigación sobre este tema en nuestro país. El debate sobre el DVA está abierto y se requieren más estudios, tanto en profesionales sanitarios como en población general, para conocer la actitud de nuestra sociedad ante este nuevo planteamiento del proceso de morir. La investigación cualitativa puede desempeñar un papel importante, por ejemplo para conocer en profundidad los impedimentos que los profesionales encuentran para tratar del DVA en sus consultas.
Como han observado otros autores7,15, la formación de los profesionales es indispensable para favorecer la integración del DVA en la sociedad. Será necesario familiarizar a los sanitarios con estos documentos, informarles de su importancia y modificar la percepción que éstos tienen del abordaje de la muerte con los pacientes.
En todo caso, el proceso que se inicia cuando el profesional sanitario decide asistir al ciudadano en la información y realización de un DVA es muy complejo. Requiere de la reflexión conjunta y de la investigación de creencias y preferencias de la persona para concluir en la toma de una serie de decisiones por escrito acerca del proceso de morir. Necesita un entorno íntimo propicio, el tiempo necesario, una relación médico-paciente basada en el respeto a la autonomía de las personas y una actitud reflexiva y madura del profesional ante la muerte. La situación de muchas consultas de AP puede no ser la idónea para este fin, de modo que queda en manos de cada profesional la creación del marco adecuado para llevar a cabo este propósito.
Correspondencia: A. Valle Sánchez. C/ José Rodríguez Ramírez n.o 4 Urbanización Cathayza, vvda A14. 38530 Candelaria. Tenerife Correo electrónico: sashaawad@yahoo.es
Recibido el 11-02-2008; aceptado para su publicación el 31-10-2008.