Conocer la percepción de médicos de familia, neumólogos y alergólogos sobre el abordaje actual de la tos crónica y su impacto en la calidad de vida de los pacientes.
Material y métodosEncuesta transversal y anónima difundida a través de las sociedades científicas SEAIC, SEMERGEN, semFYC, SEMG y SEPAR. Los participantes fueron 620 médicos de familia, 92 neumólogos y 62 alergólogos. Se realizó un análisis descriptivo de las respuestas. Se presentaron porcentajes de respuesta, medianas e intervalos intercuartílicos. Las diferencias en los porcentajes entre especialidades se evaluaron con la χ?.
ResultadosSolo la mitad de los respondedores indicó una duración superior a 8 semanas como criterio para diagnosticar la tos crónica, y menos de la mitad consideraron la tos crónica refractaria o inexplicada una enfermedad en sí misma. El impacto de la tos crónica fue percibido como menor por los médicos de familia que por neumólogos o alergólogos. Tras un diagnóstico de tos crónica refractaria o inexplicada, las 3especialidades consideraron como actitud más frecuente iniciar el tratamiento y asumir el seguimiento del paciente ellos mismos. La mayoría declaró no disponer de protocolos de manejo de la tos crónica y más del 90% los consideraron necesarios.
ConclusionesEl abordaje de los pacientes con tos crónica por médicos de familia, neumólogos o alergólogos parece heterogéneo. Es necesario disponer de protocolos que unifiquen los criterios de diagnóstico, derivación y tratamiento para optimizar el abordaje y reducir el impacto de la tos crónica en los pacientes.
To understand the perception of family doctors, pulmonologists and allergists about the current approach to chronic cough and its impact on patients’ quality of life.
Material and methodsCross-sectional and anonymous survey disseminated through the scientific societies SEAIC, SEMERGEN, semFYC, SEMG and SEPAR. The participants were 620 family doctors, 92 pulmonologists and 62 allergists. A descriptive analysis of the answers was conducted. Response percentages, medians and interquartile intervals were presented. The differences in the percentages between specialties were evaluated with the chi-square.
ResultsOnly half of the respondents chose a duration greater than 8 weeks as a criterion for diagnosing chronic cough, and less than half considered refractory/unexplained chronic cough a disease in itself. Family doctors perceived that chronic cough had less impact on patients than did pulmonologists or allergists. After a diagnosis of refractory/unexplained chronic cough, all 3specialties considered the most common approach to be to initiate treatment and to do the follow-up of the patient themselves. Most stated that they had no protocols for managing chronic cough, and more than 90% considered these to be necessary.
ConclusionsThe management of patients with chronic cough by family doctors, pulmonologists or allergists seems to be heterogeneous. There is a need for protocols that standardise diagnosis, referral and treatment criteria to optimise patients’ management and reduce the impact of chronic cough.
La tos es un problema clínico que con frecuencia hace que los pacientes busquen atención médica. Los estudios de prevalencia han estimado que la tos crónica afecta aproximadamente al 10% de la población adulta, aunque con frecuencias muy distintas según las metodologías empleadas y las poblaciones evaluadas1,2. Puede clasificarse en función de varias características, aunque la más utilizada es su duración3. De este modo, la tos puede clasificarse en aguda (menos de 3 semanas), subaguda (entre 3 y 8 semanas) o crónica (más de 8 semanas)3,4.
La tos crónica ha sido considerada tradicionalmente como un síntoma más que como una entidad en sí misma. Sin embargo, hay 2situaciones frecuentes que son especialmente complejas desde el punto de vista del abordaje terapéutico y que requieren especial atención. En ambas, la tos crónica persiste a pesar del tratamiento utilizado3. Por un lado, en algunos pacientes con enfermedades identificadas como causa de la tos crónica, como asma, reflujo gastroesofágico o goteo posnasal, la tos persiste a pesar de recibir un tratamiento correcto (situación conocida como tos crónica refractaria)2. Por otro lado, hay pacientes en los que, a pesar de un adecuado estudio diagnóstico, no se ha encontrado una enfermedad que justifique la tos (situación conocida como tos crónica inexplicada o idiopática)5,6. En estos 2perfiles de pacientes, estudios recientes señalan la participación de alteraciones neurofisiológicas subyacentes que los hacen ser más sensibles a estímulos tusígenos (situación conocida como hipertusia) o incluso a reaccionar con tos a estímulos que no son tusígenos habitualmente (alotusia)7-9.
Pese a estos avances, el abordaje diagnóstico y terapéutico de la tos crónica sigue siendo complejo2. Los pacientes suelen ser estudiados con distintas pruebas diagnósticas, en ocasiones invasivas y repetidas, y son derivados a distintos especialistas. Esto, unido al impacto que la tos crónica tiene por sí misma sobre la calidad de vida y a la carencia de tratamientos específicos, supone una carga para el paciente y para el sistema sanitario2,10,11. Todo ello hace que el abordaje de la tos crónica pueda ser heterogéneo entre especialidades e incluso entre profesionales de una misma especialidad. Por este motivo, se ha diseñado una encuesta dirigida a los médicos que atienden con más frecuencia a estos pacientes (médicos de familia, neumólogos y alergólogos) con el objetivo de conocer sus percepciones sobre aspectos de la tos crónica en general y de la tos crónica refractaria o inexplicada/idiopática en particular.
MétodosDiseño del estudioEste estudio, de carácter descriptivo y transversal, consistió en una encuesta dirigida a médicos de familia, neumólogos y alergólogos que incluyó preguntas con opciones de respuesta cerradas sobre aspectos relacionados con la tos crónica en general y con la tos crónica refractaria o inexplicada en particular: actitud diagnóstica y terapéutica, impacto percibido sobre el paciente, derivación y seguimiento por distintos especialistas y disponibilidad de guías o protocolos de manejo. La encuesta fue difundida a través de las páginas web de las sociedades científicas de cada especialidad (en orden alfabético): Sociedad Española de Alergología e Inmunología Clínica (SEAIC), Sociedad Española de Médicos de Atención Primaria (SEMERGEN), Sociedad Española de Medicina Familiar y Comunitaria (semFYC), Sociedad Española de Médicos Generales y de Familia (SEMG) y Sociedad Española de Neumología y Cirugía Torácica (SEPAR). El consentimiento de los participantes se obtuvo al aceptar participar y completar la encuesta de forma voluntaria y anónima. Los médicos respondieron basándose en su experiencia y sus percepciones en el momento, sin necesidad de revisar a ningún paciente ni registro clínico. La encuesta estuvo abierta entre el 1 de febrero y el 15 de marzo de 2020.
La encuesta se construyó con preguntas cerradas sin texto libre en diferente formato: a) preguntas con opción a contestar «sí/no» o elegir una opción; b) preguntas con respuestas con escala de tipo Likert con 4opciones (de frecuencia, de «nunca» a «muy frecuente»; de grado de acuerdo, desde «nada de acuerdo» hasta «muy de acuerdo»; de necesidad, de «nada necesario» a «muy necesario»); c) preguntas con opción de respuesta desde 1 hasta 10 sobre el impacto de la tos crónica y otras enfermedades (desde 1 [no tiene ningún impacto] hasta 10 [tiene un impacto muy alto]) y d) preguntas con opción de respuesta múltiple. Las variables más importantes consideradas en este trabajo derivan de las preguntas de la encuesta y fueron, principalmente, el criterio de los médicos para diagnosticar tos crónica, los términos utilizados para definir la tos, la percepción como enfermedad o como síntoma, el impacto que los médicos consideran que tiene la tos crónica y la utilización de guías o protocolos para el manejo de estos pacientes.
Análisis de resultadosLa encuesta tuvo carácter exploratorio. Para la descripción de los respondedores y de sus respuestas se utilizaron medidas de tendencia central para las variables numéricas (media y desviación estándar, mediana e intervalos intercuartílicos) y distribuciones de respuestas en forma de porcentajes para las variables categóricas. Para las preguntas con respuestas de tipo Likert, se agruparon las categorías «bastante frecuente» + «muy frecuente», «bastante de acuerdo» + «muy de acuerdo» y «bastante necesario» + «muy necesario», y se expresaron los porcentajes de estas categorías agrupadas. Para las preguntas con opciones de respuesta de 1 a 10, se calcularon las medianas con sus intervalos intercuartílicos y los porcentajes de médicos que asignaron las puntuaciones más altas (puntuaciones de 8 a 10) o más bajas (puntaciones de 1 a 3). Las diferencias de porcentajes entre las 3especialidades se evaluaron con la prueba de la χ?.
ResultadosParticiparon un total de 774 médicos: 620 médicos de familia, 92 neumólogos y 62 alergólogos. El 60,7% eran mujeres y el 39,3% fueron hombres. El 89,9% trabajaba en el sector público, el 5,3% en el sector privado y el 4,8% en ambos.
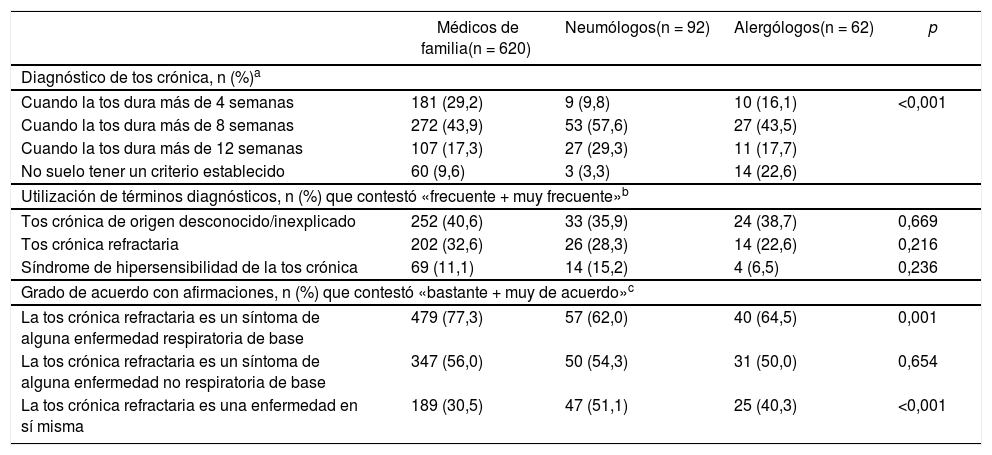
La tabla 1 muestra las preguntas vinculadas al diagnóstico clínico de la tos crónica. El criterio más utilizado para definir a la tos como crónica por las 3especialidades fue el de una duración de la tos superior a 8 semanas, aunque aproximadamente la mitad consideraron otras opciones o mencionaron no tener un criterio establecido (tabla 1). Respecto al uso de términos diagnósticos, el más utilizado de forma «frecuente/muy frecuente» fue el de «tos crónica de origen desconocido/inexplicado» (tabla 1).
Aspectos relacionados con la tos crónica
| Médicos de familia(n = 620) | Neumólogos(n = 92) | Alergólogos(n = 62) | p | |
|---|---|---|---|---|
| Diagnóstico de tos crónica, n (%)a | ||||
| Cuando la tos dura más de 4 semanas | 181 (29,2) | 9 (9,8) | 10 (16,1) | <0,001 |
| Cuando la tos dura más de 8 semanas | 272 (43,9) | 53 (57,6) | 27 (43,5) | |
| Cuando la tos dura más de 12 semanas | 107 (17,3) | 27 (29,3) | 11 (17,7) | |
| No suelo tener un criterio establecido | 60 (9,6) | 3 (3,3) | 14 (22,6) | |
| Utilización de términos diagnósticos, n (%) que contestó «frecuente + muy frecuente»b | ||||
| Tos crónica de origen desconocido/inexplicado | 252 (40,6) | 33 (35,9) | 24 (38,7) | 0,669 |
| Tos crónica refractaria | 202 (32,6) | 26 (28,3) | 14 (22,6) | 0,216 |
| Síndrome de hipersensibilidad de la tos crónica | 69 (11,1) | 14 (15,2) | 4 (6,5) | 0,236 |
| Grado de acuerdo con afirmaciones, n (%) que contestó «bastante + muy de acuerdo»c | ||||
| La tos crónica refractaria es un síntoma de alguna enfermedad respiratoria de base | 479 (77,3) | 57 (62,0) | 40 (64,5) | 0,001 |
| La tos crónica refractaria es un síntoma de alguna enfermedad no respiratoria de base | 347 (56,0) | 50 (54,3) | 31 (50,0) | 0,654 |
| La tos crónica refractaria es una enfermedad en sí misma | 189 (30,5) | 47 (51,1) | 25 (40,3) | <0,001 |
Preguntas realizadas a los médicos:
El porcentaje de médicos que indicó que la tos crónica era una enfermedad en sí misma (30,5% de médicos de familia; 51,1% de neumólogos y 40,3% de alergólogos; p<0,001) fue menor que el que la consideró un síntoma de otras enfermedades (tabla 1). Adicionalmente, 36 alergólogos (58,1%), 40 neumólogos (43,5%) y 259 médicos de familia (41,8%) respondieron que, en los pacientes con tos crónica, de forma bastante/muy frecuente no hay una enfermedad de base (p=0,047).
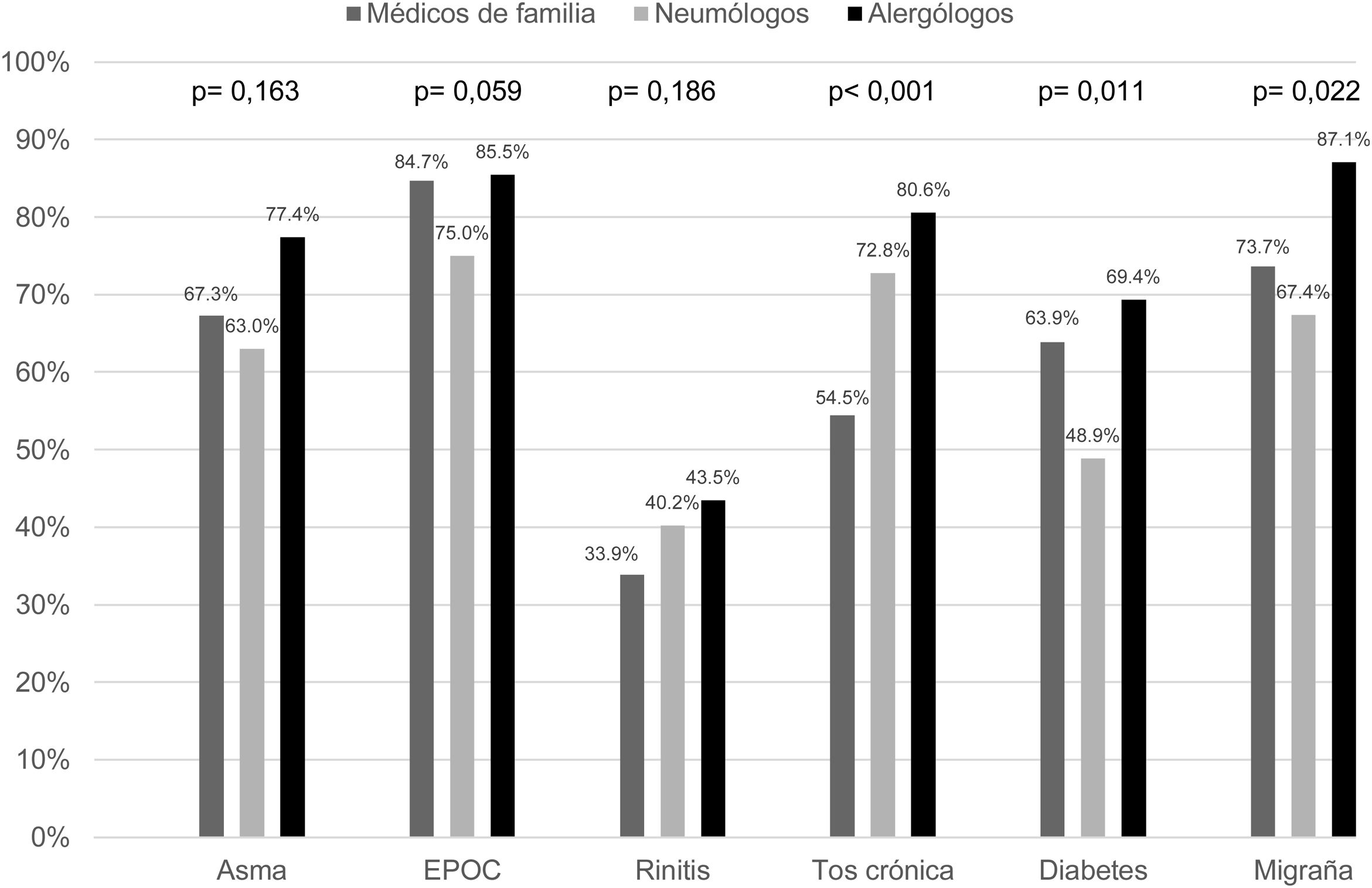
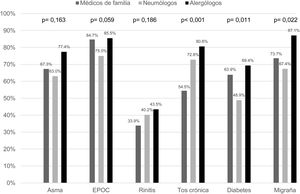
La figura 1 muestra el porcentaje de médicos que asignaron a la tos crónica y a otras enfermedades un impacto alto sobre la vida del paciente (puntuaciones de 8 a 10). Entre los médicos de familia, el porcentaje que puntuó 8-10 el impacto de la tos crónica fue del 54,5%, inferior al porcentaje que puntuó de esa manera el impacto de otras enfermedades, como la enfermedad pulmonar obstructiva crónica, el asma o la migraña. Sin embargo, el porcentaje de neumólogos y alergólogos que puntuó 8-10 al impacto de la tos crónica (72,8% y 80,6%, respectivamente) fue igual de elevado que para otras enfermedades crónicas, e incluso mayor que para algunas como la diabetes mellitus o la migraña. El porcentaje de médicos de familia que puntuó 8-10 al impacto de la tos crónica fue significativamente menor que el de neumólogos o alergólogos (p<0,001) (fig. 1).
Percepción del impacto de diferentes enfermedades en la calidad de vida de los pacientes. Porcentaje de médicos de cada especialidad que asignó una puntuación alta (de 8 a 10) al impacto de cada enfermedad en la calidad de vida de los pacientes (1 = no tiene ningún impacto; 10 = tiene un impacto muy alto).
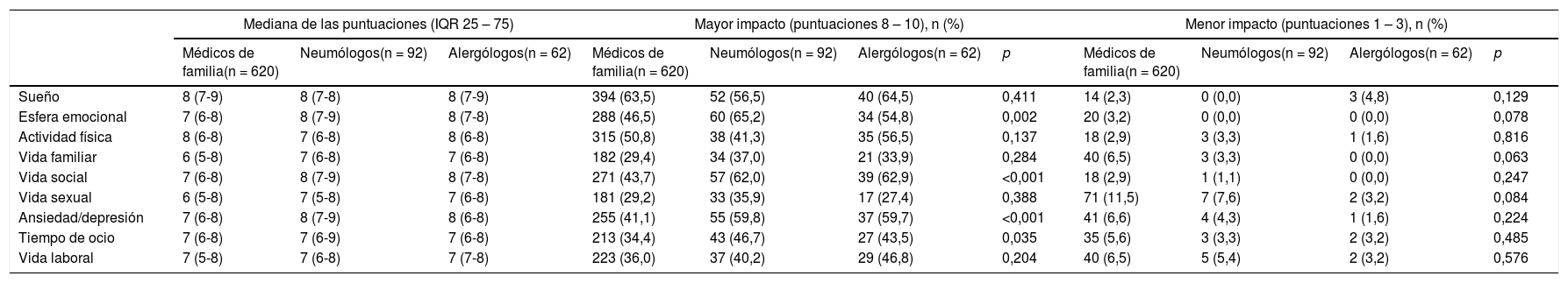
Con respecto al impacto de la tos crónica sobre distintos aspectos de la vida del paciente (tabla 2), las medianas de puntuación de impacto asignadas por los médicos a cada esfera fueron, en general, elevadas (medianas≥6 en el caso de los médicos de familia y ≥7 en el caso de los neumólogos y alergólogos). Las esferas en las que más porcentaje de médicos indicaron un mayor impacto de la tos (puntuaciones de 8 a 10) fueron el sueño, la esfera emocional, la vida social y la actividad física. El porcentaje de médicos de familia que asignó puntuaciones más altas al impacto de la tos sobre distintos aspectos de la vida de los pacientes fue menor que el de neumólogos y alergólogos en la esfera emocional, vida social, aspectos psicológicos y actividades de ocio (tabla 2).
Percepción del impacto de la tos crónica en diferentes aspectos de la vida diaria de los pacientes
| Mediana de las puntuaciones (IQR 25 – 75) | Mayor impacto (puntuaciones 8 – 10), n (%) | Menor impacto (puntuaciones 1 – 3), n (%) | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Médicos de familia(n = 620) | Neumólogos(n = 92) | Alergólogos(n = 62) | Médicos de familia(n = 620) | Neumólogos(n = 92) | Alergólogos(n = 62) | p | Médicos de familia(n = 620) | Neumólogos(n = 92) | Alergólogos(n = 62) | p | |
| Sueño | 8 (7-9) | 8 (7-8) | 8 (7-9) | 394 (63,5) | 52 (56,5) | 40 (64,5) | 0,411 | 14 (2,3) | 0 (0,0) | 3 (4,8) | 0,129 |
| Esfera emocional | 7 (6-8) | 8 (7-9) | 8 (7-8) | 288 (46,5) | 60 (65,2) | 34 (54,8) | 0,002 | 20 (3,2) | 0 (0,0) | 0 (0,0) | 0,078 |
| Actividad física | 8 (6-8) | 7 (6-8) | 8 (6-8) | 315 (50,8) | 38 (41,3) | 35 (56,5) | 0,137 | 18 (2,9) | 3 (3,3) | 1 (1,6) | 0,816 |
| Vida familiar | 6 (5-8) | 7 (6-8) | 7 (6-8) | 182 (29,4) | 34 (37,0) | 21 (33,9) | 0,284 | 40 (6,5) | 3 (3,3) | 0 (0,0) | 0,063 |
| Vida social | 7 (6-8) | 8 (7-9) | 8 (7-8) | 271 (43,7) | 57 (62,0) | 39 (62,9) | <0,001 | 18 (2,9) | 1 (1,1) | 0 (0,0) | 0,247 |
| Vida sexual | 6 (5-8) | 7 (5-8) | 7 (6-8) | 181 (29,2) | 33 (35,9) | 17 (27,4) | 0,388 | 71 (11,5) | 7 (7,6) | 2 (3,2) | 0,084 |
| Ansiedad/depresión | 7 (6-8) | 8 (7-9) | 8 (6-8) | 255 (41,1) | 55 (59,8) | 37 (59,7) | <0,001 | 41 (6,6) | 4 (4,3) | 1 (1,6) | 0,224 |
| Tiempo de ocio | 7 (6-8) | 7 (6-9) | 7 (6-8) | 213 (34,4) | 43 (46,7) | 27 (43,5) | 0,035 | 35 (5,6) | 3 (3,3) | 2 (3,2) | 0,485 |
| Vida laboral | 7 (5-8) | 7 (6-8) | 7 (7-8) | 223 (36,0) | 37 (40,2) | 29 (46,8) | 0,204 | 40 (6,5) | 5 (5,4) | 2 (3,2) | 0,576 |
Puntuaciones desde 1 (no tiene ningún impacto) hasta 10 (tiene un impacto muy alto). IQR: intervalo intercuartílico (percentiles 25-75).
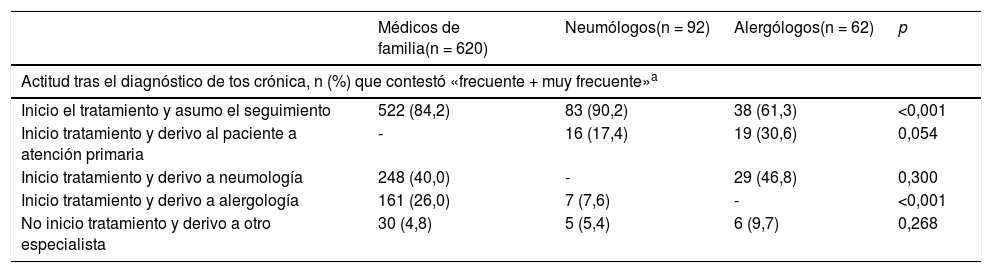
En relación con la actitud de los médicos tras realizar pruebas diagnósticas e interpretar que el paciente tiene tos crónica refractaria o inexplicada/idiopática, la mayoría (en las 3especialidades) indicó que de forma «frecuente/muy frecuente» iniciaban el tratamiento y asumían el seguimiento del paciente, con un porcentaje discretamente menor en el caso de los alergólogos (tabla 3). Casi todos los médicos de familia y los neumólogos consideraron que ellos mismos asumían el seguimiento final de estos pacientes (tabla 3). El 74,2% de los alergólogos, el 45,7% de los neumólogos y el 45,4% de los médicos de familia consideraron «frecuente/muy frecuente» que se pierda el seguimiento de los pacientes con tos crónica refractaria o inexplicada/idiopática (p<0,001).
Actitud tras el diagnóstico. Frecuencia de derivación a otras especialidades y seguimiento del paciente con tos crónica
| Médicos de familia(n = 620) | Neumólogos(n = 92) | Alergólogos(n = 62) | p | |
|---|---|---|---|---|
| Actitud tras el diagnóstico de tos crónica, n (%) que contestó «frecuente + muy frecuente»a | ||||
| Inicio el tratamiento y asumo el seguimiento | 522 (84,2) | 83 (90,2) | 38 (61,3) | <0,001 |
| Inicio tratamiento y derivo al paciente a atención primaria | - | 16 (17,4) | 19 (30,6) | 0,054 |
| Inicio tratamiento y derivo a neumología | 248 (40,0) | - | 29 (46,8) | 0,300 |
| Inicio tratamiento y derivo a alergología | 161 (26,0) | 7 (7,6) | - | <0,001 |
| No inicio tratamiento y derivo a otro especialista | 30 (4,8) | 5 (5,4) | 6 (9,7) | 0,268 |
| Derivación a otras especialidades, n (%) que contestó «frecuente + muy frecuente»b | ||||
| Derivación a alergología | 230 (37,1) | 23 (25,0) | - | 0,024 |
| Derivación a neumología | 434 (70,0) | - | 38 (61,3) | 0,157 |
| Derivación a atención primaria | - | 13 (14,1) | 21 (33,9) | 0,004 |
| Derivación a otorrinolaringología | 296 (47,7) | 71 (77,2) | 48 (77,4) | <0,001 |
| Derivación a gastroenterología | 171 (27,6) | 59 (64,1) | 41 (66,1) | <0,001 |
| Derivación a psiquiatría | 11 (1,8) | 11 (12,0) | 4 (6,5) | <0,001 |
| Especialidad que asume seguimiento del paciente, n (%) que contestó «frecuente + muy frecuente»c | ||||
| Atención primaria | 581 (93,7) | 33 (35,9) | 37 (59,7) | <0,001 |
| Neumología | 223 (36,0) | 81 (88,0) | 38 (61,3) | <0,001 |
| Alergología | 133 (21,5) | 12 (13,0) | 36 (58,1) | <0,001 |
| Otorrinolaringología | 60 (9,7) | 13 (14,1) | 10 (16,1) | 0,156 |
| Se suele perder el seguimiento del paciente | 282 (45,5) | 42 (45,7) | 46 (74,2) | <0,001 |
Preguntas realizadas a los médicos:
Después de haber realizado las pruebas diagnósticas disponibles, si el paciente tiene tos crónica refractaria o inexplicada, ¿cuál es su actitud general?
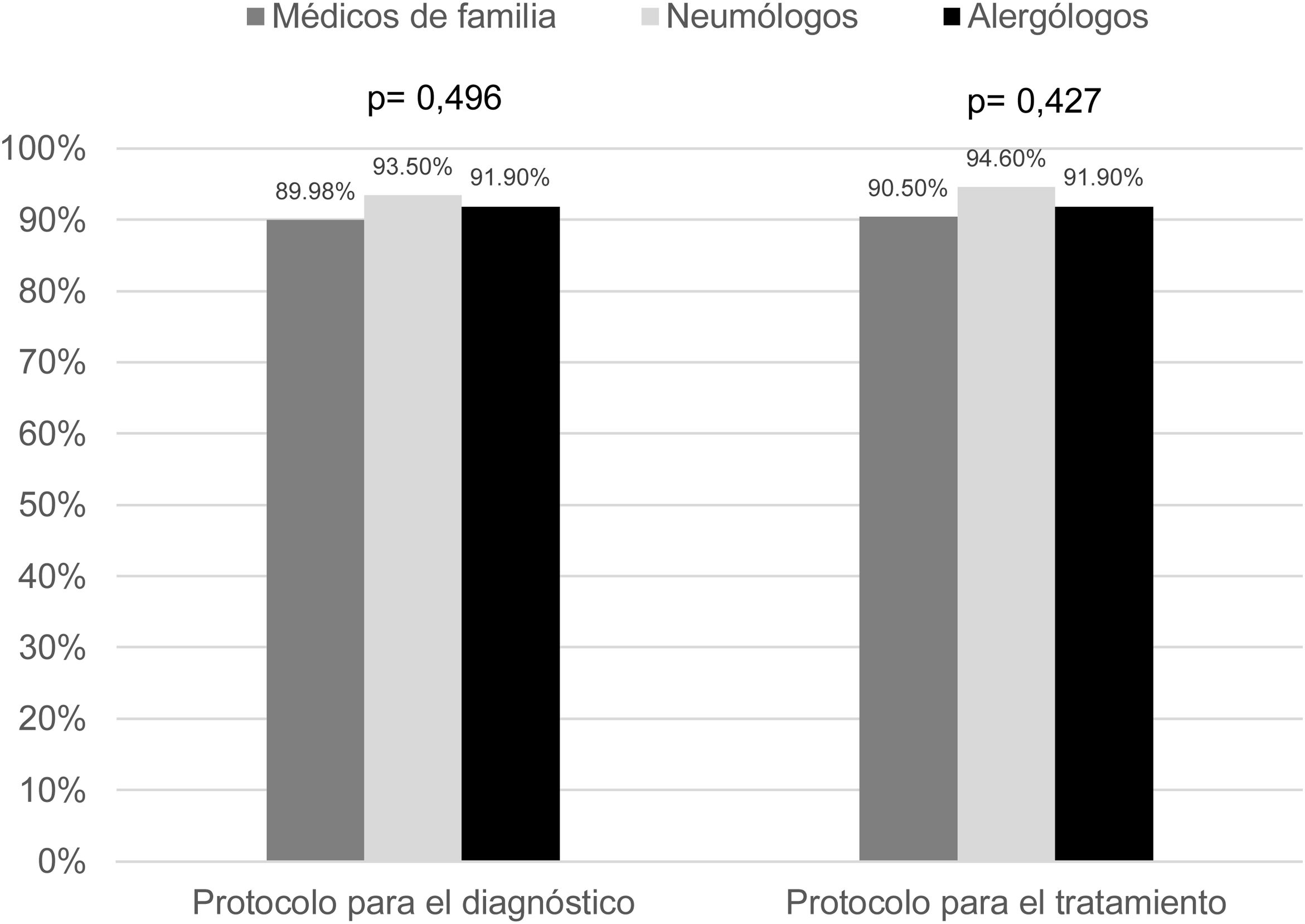
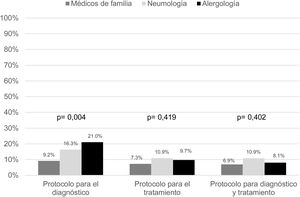
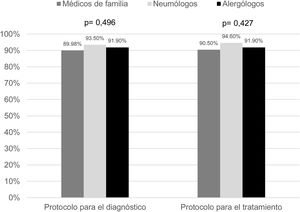
La única guía clínica para el manejo de la tos crónica que los médicos declararon utilizar con frecuencia fue la de la SEPAR (40,3% alergólogos, 87,0% neumólogos y 49,0% médicos de familia). Por último, la mayoría indicó no disponer de protocolos de manejo de la tos crónica en sus centros de trabajo en la actualidad (fig. 2) y más del 90% consideraron «necesario/muy necesario» disponer de ellos (fig. 3).
Esta encuesta ha aportado información sobre las percepciones de los médicos de familia, neumólogos y alergólogos que tratan a pacientes con tos crónica. Existen discrepancias en cuanto al abordaje de dichos pacientes y el impacto percibido de la tos crónica que merecen ser tenidas en cuenta para planificar mejor su atención. Además, la mayoría de los encuestados coincidió en la necesidad de disponer de protocolos específicos para su manejo.
La clasificación más empleada para la tos es la basada en su duración y características3. En este sentido, tanto la guía de la American College of Chest Physicians (CHEST) como de la European Respiratory Society (ERS) definen la tos como crónica cuando su duración es superior a 8 semanas2,4, mientras que en los niños, la American College of Clinical Pharmacy (ACCP) la define como aquella con una duración de más de 4 semanas12. Sin embargo, solo en torno a la mitad de los médicos (algo más en el caso de los neumólogos) declaró utilizar el criterio de 8 semanas para considerar que un paciente tiene tos crónica, por lo que es importante un esfuerzo para homogenizar correctamente el diagnóstico de estos pacientes.
El considerar a la tos crónica como un síntoma o como una enfermedad en sí misma es y sigue siendo motivo de debate. Los argumentos en contra de considerarla como una enfermedad defienden que no hay suficiente evidencia que apoye la existencia de un proceso patológico subyacente. Por otro lado, los que se muestran a favor sostienen que, dado que la tos crónica representa un estado clínico que va más allá de la función fisiológica protectora de la tos y para el que se conocen tanto las características patológicas (hipersensibilidad neuronal) como la sintomatología, la tos crónica podría considerarse razonablemente como una enfermedad3.
El nervio vago implicado en el desarrollo de la tos incluye 2tipos de fibras: las fibras Aδ, que responden a estímulos mecánicos, partículas, moco, disminución de pH y soluciones hipotónicas y las fibras C, que se activan por estímulos químicos, térmicos, exógenos y moléculas inflamatorias endógenas13,14. De este modo, las fibras Aδ podrían participar en la tos protectora y las fibras C en la tos patológica. Además de estas fibras, en la tos intervienen una serie de receptores: en la vía exógena, activada predominantemente por estímulos físicos y químicos que se originan fuera del pulmón, participan los receptores TRPV1 y TRPA1; y en la vía exógena, activada principalmente por el ATP originado en el mismo pulmón ante una respuesta inflamatoria o de estrés en los tejidos, participan los receptores P2X315. En la tos refractaria crónica, la vía endógena es quizá de mayor importancia que la exógena15.
De momento, según la International Classification of Diseases, y con el código R05, la tos es incluida dentro del grupo de síntomas y signos y no como enfermedad16. En nuestra encuesta, las 3especialidades consideraron que la tos crónica es con frecuencia un síntoma tanto de enfermedades respiratorias como no respiratorias. Además, se observaron diferencias en los porcentajes que declararon considerar la tos crónica refractaria como una enfermedad en sí misma; este porcentaje fue menor entre los médicos de familia (30,5%).
Respecto al impacto de la tos crónica en los pacientes, según una encuesta a nivel europeo, el 96% de los pacientes expuso que afectaba a su calidad de vida, el 94% a su estado de ánimo y el 81% a su capacidad para hacer las actividades que más les gusta hacer17. A través de otra encuesta realizada a la comunidad se pudo comprobar que la tos crónica causaba un alto nivel de morbilidad, lo que implicaba un mayor gasto de recursos sanitarios18. Aunque la opinión de los pacientes no siempre coincide con la de los médicos, en nuestra encuesta se pudo comprobar que las 3especialidades médicas reconocían el impacto de la tos crónica en la calidad de vida de los pacientes. Sin embargo, la valoración no fue igual entre ellos. El porcentaje de neumólogos y alergólogos que consideraron que la tos crónica tiene un impacto muy alto en la calidad de vida de los pacientes (puntuaciones 8-10) fue mayor que el de médicos de familia. Además, mientras que neumólogos y alergólogos consideraron que el impacto de la tos crónica era similar al de la enfermedad pulmonar obstructiva crónica o el asma, los médicos de familia consideraron el impacto de la tos crónica inferior al de otras enfermedades. Esto puede deberse a que tanto neumólogos como alergólogos tratan de forma específica enfermedades respiratorias y, quizá, pacientes con tos crónica de mayor duración y gravedad o más difíciles de curar. No obstante, es importante tener en cuenta que es poco frecuente el uso de instrumentos para valorar la intensidad de la tos y su impacto en la calidad de vida de los pacientes. Algunos de los existentes en la actualidad son el Diario de gravedad de la tos y el cuestionario de tos Leicester (LCQ)19-25. El Diario de gravedad de la tos ayuda a describir cómo experimenta el paciente la tos crónica. Por ello, es un instrumento que complementa el uso de otras herramientas, como los cuestionarios que miden la calidad de vida y los dispositivos de medición objetiva de la frecuencia de tos20. Respecto al LCQ, es una prueba autoadministrable que explora los dominios físico, psicológico y social, y mide el impacto de la tos en la calidad de vida relacionada con la salud19,24,25. Se ha utilizado en numerosos ensayos clínicos como medida de resultados y su correlación con otras mediciones es alta. De hecho, es la herramienta más aceptada para medir la calidad de vida24.
Por último, tras considerar que el paciente tiene tos crónica inexplicada o refractaria, la actitud más frecuente de las 3especialidades es iniciar el tratamiento y asumir su seguimiento. Esto, junto al hecho de que la mayoría no dispone de protocolos para el diagnóstico y tratamiento de estos pacientes (y lo consideran necesario), indica la necesidad de trabajar en la elaboración de estrategias de derivación y tratamiento compartidas entre las distintas especialidades. La normativa de la SEPAR, la más utilizada entre ellos, establece diferentes rutas en función de si la tos crónica es abordada en atención primaria o en atención especializada26. Para optimizar el manejo de estos pacientes, la situación ideal es disponer de criterios unificados y consensuados entre todas las especialidades involucradas en el diagnóstico y tratamiento de la tos crónica.
Las principales limitaciones de este estudio son las habituales en las relativas a encuestas: desconocemos el perfil de los no respondedores y podría suceder que los respondedores hayan sido los médicos más interesados en la tos crónica, por lo que las conclusiones del estudio pueden no ser representativas de la opinión de la mayoría. Es importante interpretar los datos en el contexto de que la encuesta se basó en las percepciones de los médicos y no en datos reales de las historias clínicas. No obstante, la encuesta ha permitido identificar áreas de trabajo conjunto que pueden ayudar a mejorar la atención a estos pacientes.
ConclusionesLa tos crónica constituye uno de los problemas clínicos más frecuentes en las consultas médicas. Sin embargo, el manejo de estos pacientes por médicos de familia, neumólogos o alergólogos parece heterogéneo. Es necesario disponer de protocolos que unifiquen los criterios de diagnóstico, derivación y tratamiento, que probablemente ayudarán a optimizar los recursos sanitarios disponibles y a reducir el impacto de esta condición clínica en los pacientes.
- •
La tos crónica es aquella con una duración superior a 8 semanas. Sin embargo, solo en torno a la mitad de los encuestados utiliza este criterio para el diagnóstico.
- •
En general, los términos diagnósticos relativos a la tos crónica (de origen desconocido/inexplicado, refractaria, síndrome de hipersensibilidad a la tos crónica) se utilizan poco.
- •
Tanto los médicos de familia, como los neumólogos y alergólogos atribuyen a la tos crónica un impacto importante en los pacientes; el impacto percibido por los médicos de familia es algo menor.
- •
La principal actitud tras el diagnóstico de tos crónica refractaria o inexplicada es iniciar el tratamiento y asumir el seguimiento. Los profesionales de las 3especialidades opinan que son ellos los que la mayoría de las veces hacen el seguimiento finalmente.
- •
Más del 90% de los respondedores consideran necesario disponer de protocolos de manejo de la tos crónica que unifiquen los criterios utilizados en todas las especialidades.
Este estudio fue financiado por MSD España.
Conflicto de interesesJesús Molina-París ha recibido pagos como miembro asesor de GSK, como consultor de AstraZeneca o GSK y por informes de experto para GSK, AstraZeneca, Pfizer y Novartis.
Juan A. Trigueros ha recibido becas de GSK, AstraZeneca, Menarini, Teva y Boehringer.
J. Tomás Gómez-Sáenz ha recibido pagos por asesoría o presentaciones para GSK, AstraZeneca Reig Jofre y Teva.
Luis Puente-Maestu ha recibido pagos por consultoría o presentaciones para MSD, AstraZeneca, Boston Scientific, Esteve, GSK, Chiesi y Novartis; es miembro asesor de AstraZeneca; ha percibido ayuda económica a la institución por GSK, Esteve, Grifols, Zambon, Menarini y Bial y ha viajado o recibido alojamiento en reuniones de educación médica de Boston Scientific, Boehringer, Chiesi y Novartis.
Berta Juliá es empleada a tiempo completo en MSD España.
Javier Domínguez-Ortega ha recibido pagos por asesoría o presentaciones para Leti Pharma, Mundipharma, AstraZeneca, Chiesi, Novartis, GSK, MSD, Sanofi y Teva.
Los autores quieren agradecer a las siguientes sociedades científicas (en orden alfabético) la revisión de la encuesta y el envío del enlace a sus asociados: SEAIC (Sociedad Española de Alergología e Inmunología Clínica (SEAIC), Sociedad Española de Médicos de Atención Primaria (SEMERGEN), Sociedad Española de Medicina Familiar y Comunitaria (semFYC), Sociedad Española de Médicos Generales y de Familia (SEMG) y Sociedad Española de Neumología y Cirugía Torácica (SEPAR). También agradecen a Content Ed Net (Madrid) y a Fernando Sánchez Barbero su asistencia editorial en la preparación del manuscrito.