La adecuación en la prescripción terapéutica es especialmente relevante en pacientes mayores. El objetivo de este trabajo es analizar la prescripción potencialmente inadecuada (PPI) en pacientes ancianos grandes polimedicados según criterios del Screening Tool of Older Person's Prescriptions (STOPP).
Pacientes y métodosEstudio descriptivo transversal realizado en el centro de salud Siero-Sariego (Asturias), en el que participaron todos los pacientes mayores de 64 años adscritos al centro, grandes polimedicados (consumo ≥10 fármacos durante 6 meses).
Se revisaron los 65 criterios del Screening Tool of Older Person's Prescriptions en la historia clínica electrónica de atención primaria. Se recogieron variables sociodemográficas, fármacos prescritos y patologías crónicas. Se calculó el índice de Charlson. Se realizaron distribuciones de frecuencias de cada criterio y se exploraron causas relacionadas con la PPI a través de tablas de contingencia, correlación de Spearman y regresión lineal.
ResultadosTrescientos cuarenta y nueve grandes polimedicados (prevalencia: 6,4 [IC95%:5,76-7,08]), media: 79 años (DE:3,7), 62,2% mujeres, 14% institucionalizados. Media de fármacos: 11,5 (DE:1,7). Patologías más frecuentes: hipertensión arterial (64%), diabetes (46%) y patología osteoarticular (41%).
El 72,9% de los polimedicados tenía al menos una PPI. Media: 1,32 (DE:1,2). Criterios del Screening Tool of Older Person's Prescriptions más incumplidos: duplicidad terapéutica (25,2%), uso de benzodiacepinas de vida media larga (15,8%) y uso inadecuado de aspirina (10,9%).
Se encontró asociación entre presentar alguna PPI y el número de fármacos dispensados (OR=1,22 [IC95%:1,04-1,43]) y de forma inversa al índice de Charlson (OR=0,76 [IC95%:0,65-0,89]).
ConclusionesLa PPI es frecuente en grandes polimedicados. Debe prestarse especial atención al uso de fármacos psicotropos, implicados en un volumen importante de PPI.
Appropriate prescribing is especially relevant in elderly people. The objective of this study is to analyse the potentially inappropriate prescription (PIP) in heavily polymedicated elderly patients according to the criteria Screening Tool of Older Person's Prescriptions.
Patients and methodsA descriptive cross-sectional study was conducted in Primary Care on patients assigned to the Siero-Sariego (Asturias) Health Centre, who were over 64 years old and heavily polymedicated (consumption >10 drugs for six months).
The 65 Screening Tool of Older Person's Prescriptions criteria were reviewed in the electronic Primary Care patient records, collecting sociodemographic variables, prescribed medications, and chronic diseases. Frequency distributions were made for each criterion, and causes related to PIP were explored using contingency tables, the Spearman correlation coefficient, and logistic regression.
ResultsA total of 349 polymedicated elderly patients were analysed with a prevalence of 6.4 (95% CI:5.76-7.08), a mean age of 79.2 years (SD:3.7), 62.2% were female, 14% institutionalised, a Charlson index of 2.9. The mean of number of drugs was 11.5 (SD:1.7), and the most frequent pathologies were high blood pressure (64%), diabetes (46%), and osteoarticular diseases (41%).
There was at least one PIP in 72.9% of heavily polymedicated elderly patients [(Mean: 1.32 (SD:1.2)]. The Screening Tool of Older Person's Prescriptions criteria least complied with were: therapeutic duplication (25.2%), use of long-acting benzodiazepines (15.8%), and inappropriate use of aspirin (10.9%).
An association was found between having any inappropriate prescription and the number of medications prescribed (OR=1.22 [95% CI:1.04-1.43]) and inversely to the Charlson index (OR=0.76 [95% CI:0.65-0.89]).
ConclusionsPIP is common in heavily polymedicated elderly patients. Special attention must be paid to the use of psychotropic drugs, which are implicated in a high volume of PIP.
El progresivo envejecimiento de la población española se asocia a una elevada prevalencia de enfermedades crónicas, pluripatología y polimedicación. Esto conlleva mayor complejidad en el manejo terapéutico, disminuye la adherencia a los tratamientos e incrementa el riesgo de sufrir eventos adversos y caídas1. Según el estudio APEAS2 sobre seguridad de los pacientes en Atención Primaria (AP), el 48,2% de los efectos adversos identificados estaban relacionados con la medicación, siendo el 59,1% de esos efectos evitable. Este fenómeno es especialmente relevante en la población mayor debido a su elevado consumo de medicamentos3.
Se considera prescripción potencialmente inadecuada (PPI) cuando se emplea un fármaco con mayor frecuencia o duración de lo aconsejado, si su uso conlleva mayor riesgo de sufrir un evento adverso frente a su beneficio clínico, cuando se utilizan fármacos con elevado riesgo de interacciones fármaco-fármaco o fármaco-enfermedad, si empleamos fármacos duplicados o de la misma clase, o si omitimos su uso estando indicado según evidencia clínica4.
Si se pretende minimizar la PPI, es necesario realizar una revisión periódica y sistemática de los tratamientos, para lo que disponemos de diversas herramientas. Se han descrito métodos implícitos o basados en juicios, como los cuestionarios MAI o Hamdy, y métodos explícitos basados en criterios predefinidos como los de Beers o los STOPP/START (Screening Tool of Older Person's Prescriptions/Screening Tool to Alert doctors to Right Treatment)5. Pese a que los criterios de Beers han sido ampliamente utilizados, existen evidencias que apoyan el uso de los criterios STOPP/START, ya que permiten identificar mejor la PPI6.
Los criterios STOPP/START fueron elaborados y validados en Irlanda por Gallagher7, y traducidos al español por Delgado8. Están organizados en función de los principales sistemas fisiológicos y constan de dos grupos: los STOPP, que detectan la presencia de PPI, y los START en relación con la omisión de prescripciones indicadas. Estos criterios pretenden optimizar el tratamiento crónico domiciliario del paciente anciano, y recogen los errores más comunes de tratamiento y omisión en la prescripción.
Existen estudios que analizan la PPI mediante el empleo de los criterios STOPP/START en geriatría, en el ámbito hospitalario o mediante un enfoque farmacológico, pero son más escasas las publicaciones acerca de su utilidad en AP. Recientemente, Castillo-Páramo et al.9 han realizado un estudio para valorar su adecuación en AP.
Hemos optado por la utilización solo de los criterios STOPP, debido a la dificultad que supone la aplicación de determinados criterios START en la práctica habitual de AP, tal como ocurre con el cálculo de la esperanza de vida o el registro sistemático de la po2.
Dada la importancia que tiene para la seguridad de los pacientes la inadecuación terapéutica, y la especial relevancia de la misma en grandes polimedicados (GP), consideramos pertinente conocer la magnitud de la PPI y las causas que la pueden condicionar. Este trabajo pretende identificar la prevalencia de PPI y los factores relacionados, en mayores de 64 años grandes polimedicados, de acuerdo a los criterios STOPP.
Pacientes y métodosEstudio descriptivo transversal realizado en el centro de salud de Siero-Sariego (Asturias), con una población adscrita de 23.759 habitantes, de carácter urbano/rural. La población base del estudio estaba constituida por todos los pacientes adscritos al centro mayores de 64 años, que cumplieron criterios de grandes polimedicados: tratados con 10 o más fármacos concomitantemente durante un periodo de seis meses (1 de junio a 31 de diciembre de 2011). Se utilizó la aplicación informática de gestión de farmacia del Servicio Asturiano de Salud, que proporcionó los listados de pacientes que cumplieron el criterio de inclusión.
La fuente de información fue la historia clínica electrónica de AP (OMI-AP®) y los registros clínicos de los hospitales de referencia. Se recogieron de cada paciente los siguientes datos: edad, sexo, zona urbana o rural, tipo de residencia (familiar o institucional), número de fármacos distintos retirados, cupo médico y patologías crónicas.
Se calculó el índice de comorbilidad de Charlson (iCh), que relaciona la mortalidad con la comorbilidad del paciente. Se considera ausencia de comorbilidad: 0-1 puntos, comorbilidad baja: 2 puntos y alta>3 puntos. Originariamente estaba orientado a valorar el riesgo de mortalidad en pacientes hospitalizados10, pero es utilizado con frecuencia para ponderar la complejidad de los mismos. En este estudio se empleó el iCh en lugar de basarnos en un conteo de las patologías crónicas de los pacientes, para así poder valorar su complejidad.
Se identificó la PPI a través de la revisión de los 65 criterios STOPP y se contabilizó el número de criterios incumplidos por paciente.
El análisis estadístico consistió en una primera fase en la descripción de los datos, empleando distribuciones de frecuencias y medidas de centralización y dispersión. Dado que la variable principal del estudio (número de PPI) presentaba una distribución muy alejada de la normal, se optó por utilizar pruebas no paramétricas para realizar los contrastes de hipótesis: coeficiente de correlación de Spearman (ρS) para valorar la asociación entre variables cuantitativas continuas y el total de PPI por paciente, y la U de Mann-Whitney en el caso de las cualitativas. Para identificar las características que se asociaban de forma independiente con tener alguna PPI, se realizó una regresión logística donde se incluyeron inicialmente las variables significativas del estudio. Para valorar la adecuación de los modelos de regresión se tuvieron en cuenta los resultados de la distribución de frecuencias observadas y esperadas, y el valor del estadístico de Hosmer-Lemeshow. Para valorar la asociación entre la PPI referida a cada criterio STOPP según diferentes características, se empleó el estadístico ji2 con un nivel de significación de 0,05. El tratamiento estadístico se realizó con las aplicaciones SPSS.v.15 y EPIDAT 3.1.
Durante el trabajo de campo, cuando se detectaron situaciones de riesgo para el paciente, se comunicaban al médico responsable para que aplicara las medidas correctoras pertinentes.
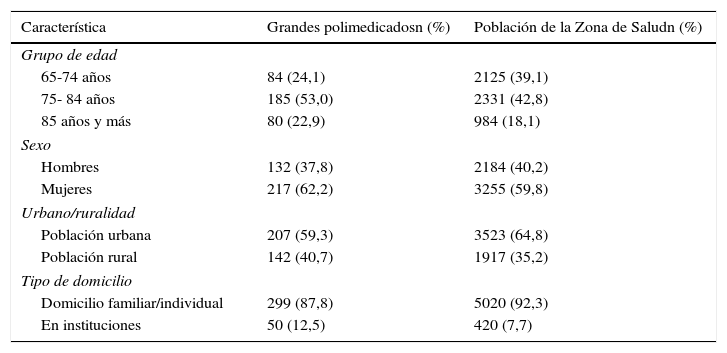
ResultadosSe contabilizaron 349 personas que cumplieron el criterio de GP, lo que supone una prevalencia de 6,4% (IC95%:5,7-7,1), si solo se contabilizan los no institucionalizados sería 6,0% (IC95%:5,3-6,6). La media de edad fue 79,2 años (DE:3,7). Las características sociodemográficas de la población estudiada y de la Zona Básica de Salud se presentan en la tabla 1.
Comparación de las características de los grandes polimedicados (N=349) y de la población mayor de 64 años de la Zona Básica de Siero (N=5440)
| Característica | Grandes polimedicadosn (%) | Población de la Zona de Saludn (%) |
|---|---|---|
| Grupo de edad | ||
| 65-74 años | 84 (24,1) | 2125 (39,1) |
| 75- 84 años | 185 (53,0) | 2331 (42,8) |
| 85 años y más | 80 (22,9) | 984 (18,1) |
| Sexo | ||
| Hombres | 132 (37,8) | 2184 (40,2) |
| Mujeres | 217 (62,2) | 3255 (59,8) |
| Urbano/ruralidad | ||
| Población urbana | 207 (59,3) | 3523 (64,8) |
| Población rural | 142 (40,7) | 1917 (35,2) |
| Tipo de domicilio | ||
| Domicilio familiar/individual | 299 (87,8) | 5020 (92,3) |
| En instituciones | 50 (12,5) | 420 (7,7) |
El promedio de fármacos dispensados por persona fue 11,5 (DE:1,7) y la mediana 11. El 76,8% había retirado entre diez y once fármacos, el número máximo por persona fue 21.
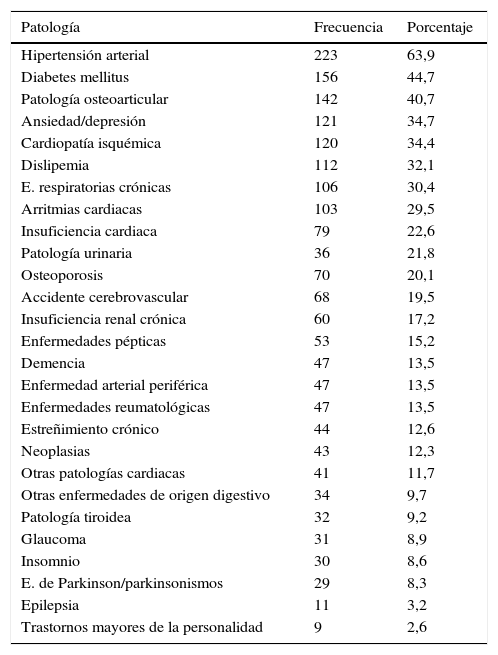
Los GP tenían en promedio 5,5 (DE:1,8) patologías crónicas, las más frecuentes fueron hipertensión arterial, diabetes y patología osteoarticular (tabla 2). El 69,1% presentaba cinco o más patologías y el 70,7% al menos una patología del sistema cardiovascular. La media del iCh sin ponderar por edad fue 2,97 (DE:1,91); 2,97 en personas que residían en domicilio propio y 2,96 en institución.
Patologías registradas en los grandes polimedicados mayores de 65 años, ordenadas de mayor a menor frecuencia
| Patología | Frecuencia | Porcentaje |
|---|---|---|
| Hipertensión arterial | 223 | 63,9 |
| Diabetes mellitus | 156 | 44,7 |
| Patología osteoarticular | 142 | 40,7 |
| Ansiedad/depresión | 121 | 34,7 |
| Cardiopatía isquémica | 120 | 34,4 |
| Dislipemia | 112 | 32,1 |
| E. respiratorias crónicas | 106 | 30,4 |
| Arritmias cardiacas | 103 | 29,5 |
| Insuficiencia cardiaca | 79 | 22,6 |
| Patología urinaria | 36 | 21,8 |
| Osteoporosis | 70 | 20,1 |
| Accidente cerebrovascular | 68 | 19,5 |
| Insuficiencia renal crónica | 60 | 17,2 |
| Enfermedades pépticas | 53 | 15,2 |
| Demencia | 47 | 13,5 |
| Enfermedad arterial periférica | 47 | 13,5 |
| Enfermedades reumatológicas | 47 | 13,5 |
| Estreñimiento crónico | 44 | 12,6 |
| Neoplasias | 43 | 12,3 |
| Otras patologías cardiacas | 41 | 11,7 |
| Otras enfermedades de origen digestivo | 34 | 9,7 |
| Patología tiroidea | 32 | 9,2 |
| Glaucoma | 31 | 8,9 |
| Insomnio | 30 | 8,6 |
| E. de Parkinson/parkinsonismos | 29 | 8,3 |
| Epilepsia | 11 | 3,2 |
| Trastornos mayores de la personalidad | 9 | 2,6 |
Los porcentajes de cada patología se calculan sobre 349 pacientes, cada caso podía tener más de una patología, por lo que los porcentajes suman más de 100.
Se detectaron 483 situaciones de PPI (tabla 3), con una media de 1,38 (DE:1,2). El 72,9% de los pacientes presentaban al menos una PPI, el 33,8% incumplía un solo criterio STOPP, el 22,1% dos y el 8,6% tres. La PPI más frecuente se refería al criterio «J-duplicidad terapéutica» (25,2%), seguido de «B7-benzodiacepinas de vida media larga» (15,8%) y «A13-AAS sin indicación» (10,9%). En el grupo «J-duplicidad terapéutica» los fármacos más frecuentemente implicados fueron benzodiacepinas (36%), analgésicos de primer escalón (14%) y opioides (7%).
Número de incumplimientos de cada criterio STOPP y porcentaje respecto al número de pacientes revisados (n=349)
| Criterios STOPP | N | % |
|---|---|---|
| Sistema cardiovascular | ||
| A1. Digoxina a dosis >125mg/día a largo plazo con insuficiencia renal | 2 | 0,6 |
| A2. Diuréticos de asa para edemas maleolares aislados sin insuficiencia cardiaca | 5 | 1,4 |
| A3. Diuréticos de asa como monoterapia de primera línea en HTA | 12 | 3,4 |
| A4. Diuréticos tiazídicos con antecedentes de gota | 4 | 1,1 |
| A5. Beta bloqueantes no cardioselectivos en EPOC | 4 | 1,1 |
| A7. Uso de diltiazem o verapamilo en insuficiencia cardiaca grado III-IV NYHA | 2 | 0,6 |
| A8. Antagonistas del calcio en estreñimiento crónico | 21 | 6,0 |
| A12. AAS a dosis superiores a 150mg/día | 12 | 3,4 |
| A13. AAS sin antecedentes de cardiopatía isquémica, enfermedad cerebrovascular, enfermedad arterial periférica o antecedente oclusivo arterial | 38 | 10,9 |
| A16. Warfarina para primera embolia pulmonar no complicada durante >12 meses | 1 | 0,3 |
| A17. AAS, clopidogrel, dipiridamol o warfarina con enfermedad hemorrágica | 6 | 1,7 |
| Sistema nervioso central y psicofármacos | ||
| B1. Antidepresivos tricíclicos con demencia | 6 | 1,7 |
| B2. Antidepresivos tricíclicos con glaucoma | 2 | 0,6 |
| B3. Antidepresivos tricíclicos con trastornos de conducción cardiaca | 3 | 0,9 |
| B4. Antidepresivos tricíclicos con estreñimiento | 5 | 1,4 |
| B5. Antidepresivos tricíclicos con opiáceo o antagonista del calcio | 12 | 3,4 |
| B6. Antidepresivos tricíclicos con prostatismo o antecedentes de retención urinaria | 2 | 0,6 |
| B7. Uso prolongado (más de un mes) de benzodiacepinas de vida media larga | 55 | 15,8 |
| B8. Uso prolongado (más de un mes) de neurolépticos como hipnóticos a largo plazo | 1 | 0,3 |
| B9. Uso prolongado (más de un mes) de neurolépticos en el parkinsonismo | 6 | 1,7 |
| B10. Fenotiazinas en pacientes con epilepsia | 1 | 0,3 |
| B13. Uso prolongado(>1 semana) de antihistamínicos de 1.a generación | 20 | 5,7 |
| Sistema gastrointestinal | ||
| C1. Difenoxilato, loperamida o codeína para tratar diarrea de causa desconocida | 3 | 0,9 |
| Sistema respiratorio | ||
| D2. Corticosteroides sistémicos en lugar de corticosteroides inhalados en tto de mantenimiento de EPOC moderado-grave | 9 | 2,6 |
| D3. Ipratropio inhalado en glaucoma | 3 | 0,9 |
| E. sistema músculo-esquelético | ||
| E1. AINE con antecedentes de enfermedad ulcerosa péptia o hemorragia digestiva, salvo con uso simultáneo de antagonistas H2, IBP o misoprostol | 1 | 0,3 |
| E2. AINE con HTA moderada/grave (moderada 160-179/100-109, grave >180/110mmHg) | 16 | 4,6 |
| E3. AINE con insuficiencia cardiaca | 10 | 2,9 |
| E4. Uso prolongado de AINE (>3meses) para alivio de dolor articular leve en artrosis | 30 | 8,6 |
| E5. Warfarina y AINE juntos | 6 | 1,7 |
| E6. AINE con insuficiencia renal crónica | 4 | 1,1 |
| E7. Corticosteroides a largo plazo (>3 meses) como monoterapia para la artritis reumatoide o la artrosis | 9 | 2,6 |
| E8. AINE o colchicina a largo plazo en el tratamiento crónico de la gota cuando no está contraindicado el alopurinol | 4 | 1,1 |
| Sistema urogenital | ||
| F1. Fármacos antimuscarínicos vesicales con demencia | 3 | 0,9 |
| F2. Fármacos antimuscarínicos vesicales con glaucoma crónico | 1 | 0,3 |
| F3. Fármacos antimuscarínicos vesicales con estreñimiento crónico | 1 | 0,3 |
| F4. Fármacos antimuscarínicos vesicales con prostatismo crónico | 1 | 0,3 |
| F5. Bloqueantes alfa en varones con incontinencia frecuente (unoo más episodios/día) | 2 | 0,6 |
| Sistema endocrino | ||
| G1. Glibenclamida o clorpropramida con diabetes mellitus tipo 2 | 6 | 1,7 |
| Fármacos que afectan a propensos a caerse (una o más caídas en 3 meses) | ||
| H1. Benzodiacepinas | 22 | 6,3 |
| H2. Neurolépticos | 2 | 0,6 |
| H3. Antihistamínicos de primera generación | 4 | 1,1 |
| H4. Vasodilatadores que pueden causar hipotensión postural persistente | 7 | 2,2 |
| H5. Opiáceos a largo plazo en aquellos con caídas recurrentes | 6 | 1,7 |
| Analgésicos | ||
| I2. Opiáceos regulares durante más de dos semanas en aquellos con estreñimiento crónico sin uso simultáneo de laxantes | 7 | 2,0 |
| I3. Opiáceos a largo plazo en la demencia, salvo cuando estén indicados en cuidados paliativos o para el manejo de un síndrome doloroso moderado/grave | 12 | 3,4 |
| Clase de medicamento duplicada | ||
| J. Cualquier prescripción regular de dos fármacos de la misma clase. Se excluyen las prescripciones duplicadas de fármacos que pueden precisarse a demanda (agonistas beta-2 inhalados en EPOC; opiáceos para dolor irruptivo) | 88 | 25,2 |
Se presentan solo los criterios con algún incumplimiento. El texto de los criterios no es literal.
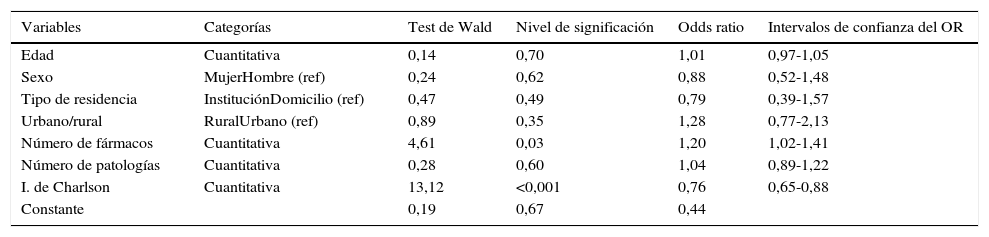
En cuanto a los factores relacionados con el hecho de tener alguna PPI, no se encontró asociación en el estudio de las tablas de contingencia con sexo, tipo de residencia y urbano-ruralidad; ni en la comparación respecto a la media de PPI con la edad, patologías crónicas o fármacos. El estudio de correlación entre el número de PPI por persona mostró asociación con el número de fármacos (ρS:0,14; p=0,03) y con el iCh (ρS:-0,17; p=0,002), pero no con la edad o el número de patologías. La regresión logística mostró asociación independiente de la PPI con el número de fármacos y con el iCh (tabla 4).
Resultados de la regresión logística para las variables relacionadas con presentar alguna prescripción inadecuada (según criterios STOPP)
| Variables | Categorías | Test de Wald | Nivel de significación | Odds ratio | Intervalos de confianza del OR |
|---|---|---|---|---|---|
| Edad | Cuantitativa | 0,14 | 0,70 | 1,01 | 0,97-1,05 |
| Sexo | MujerHombre (ref) | 0,24 | 0,62 | 0,88 | 0,52-1,48 |
| Tipo de residencia | InstituciónDomicilio (ref) | 0,47 | 0,49 | 0,79 | 0,39-1,57 |
| Urbano/rural | RuralUrbano (ref) | 0,89 | 0,35 | 1,28 | 0,77-2,13 |
| Número de fármacos | Cuantitativa | 4,61 | 0,03 | 1,20 | 1,02-1,41 |
| Número de patologías | Cuantitativa | 0,28 | 0,60 | 1,04 | 0,89-1,22 |
| I. de Charlson | Cuantitativa | 13,12 | <0,001 | 0,76 | 0,65-0,88 |
| Constante | 0,19 | 0,67 | 0,44 |
El resultado del test de Hosmer-Lemeshow de bondad del ajuste fue 6,62 (p=0,58).
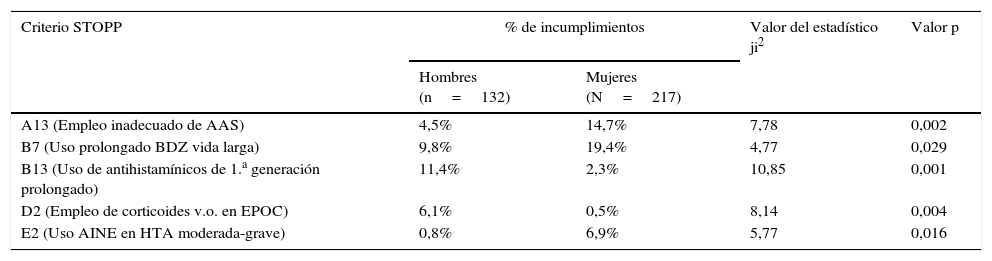
Se encontraron diferencias significativas en alguna PPI según sexo (tabla 5). Los criterios «B7-uso prolongado de benzodiacepinas de vida media larga» y «A13-uso de AAS sin indicación terapéutica», son más frecuentes en la población femenina.
Criterios STOPP en los que hay diferencias significativas respecto al sexo. Porcentaje en cada sexo de prescripciones inadecuadas, valor del estadístico de comparación entre las proporciones y nivel de significación
| Criterio STOPP | % de incumplimientos | Valor del estadístico ji2 | Valor p | |
|---|---|---|---|---|
| Hombres (n=132) | Mujeres (N=217) | |||
| A13 (Empleo inadecuado de AAS) | 4,5% | 14,7% | 7,78 | 0,002 |
| B7 (Uso prolongado BDZ vida larga) | 9,8% | 19,4% | 4,77 | 0,029 |
| B13 (Uso de antihistamínicos de 1.a generación prolongado) | 11,4% | 2,3% | 10,85 | 0,001 |
| D2 (Empleo de corticoides v.o. en EPOC) | 6,1% | 0,5% | 8,14 | 0,004 |
| E2 (Uso AINE en HTA moderada-grave) | 0,8% | 6,9% | 5,77 | 0,016 |
En función del tipo de domicilio se detectó respecto al criterio «I3-Empleo a largo plazo de opiáceos en demencia»: 14,0% de PPI en institucionalizados frente a 1,7% de PPI en residentes en hogar (p<0,001).
DiscusiónEste estudio se caracteriza por estar realizado en España en un ámbito comunitario con pacientes en tratamiento con diez o más fármacos, y por incluir pacientes dependientes e institucionalizados. Entendemos que se trata de una buena representación de la población de grandes polimedicados, tanto por el sistema de obtención de los mismos como por la casi total cobertura del sistema público en la comunidad asturiana en el momento del estudio.
Nuestro trabajo muestra una prevalencia moderada (6%) de grandes polimedicados. Existe un estudio que triplica esta prevalencia11, pero otro trabajo de amplia base poblacional se aproxima a nuestros resultados12.
Es de destacar el hecho de que casi tres de cada cuatro pacientes (73%) presentan al menos una PPI, resultados superiores a los de otros estudios realizados en España. Hernández et al.13 estiman la PPI en un 36% entre población mayor de 65 años, y Conejos et al.14 refieren un 64% en mayores de 69 años. El estudio de Candela et al.15 encontró una PPI del 34%. La diferencia con nuestros resultados podría deberse a la no inclusión de pacientes institucionalizados o dependientes, a que el promedio de fármacos por paciente era muy inferior al nuestro y a que no fueron considerados varios de los criterios STOPP.
En el ámbito internacional destaca el estudio de Ryan et al.16 en centros de salud de Irlanda, que detectó al menos una PPI en el 21,4% de los pacientes. Esta diferencia respecto a nuestros resultados también podría ser debida a que fueron excluidos pacientes institucionalizados y terminales.
Nuestros resultados no muestran factores claramente asociados a la PPI, salvo la conocida relación con el número de fármacos consumidos13,17. La relación inversa entre la PPI y el iCh podría estar condicionada por una mayor prudencia terapéutica por parte del médico prescriptor en los pacientes más complejos, es decir aquellos pacientes con más morbimortalidad.
El criterio STOPP más incumplido fue la prescripción de dos fármacos de la misma clase, que afecta a uno de cada cuatro GP, siendo la familia de las benzodiacepinas la duplicidad más habitual. La segunda PPI más frecuente fue la prescripción durante más de una semana de benzodiacepinas de vida media larga, y la tercera la prescripción de AAS en pacientes sin indicación terapéutica. Estos resultados son compartidos por distintos estudios realizados tanto en el ámbito hospitalario como en AP5,15,17.
El riesgo de duplicidad terapéutica en ancianos es elevado, pudiendo deberse a múltiples causas. No es casual que la duplicidad más frecuente corresponda a la prescripción de benzodiacepinas, en probable relación con el empleo de estas como hipnótico y/o ansiolítico en un mismo paciente. Otros factores relacionados con la duplicidad podrían derivarse de los errores generados por la falta de isoapariencia entre marcas comerciales, la deficiente utilización de fármacos de la misma clase o el empleo de asociaciones de fármacos que pueden inducir a error y dificultan el conocimiento del paciente de su propio tratamiento18. Además, se trata de una población pluripatológica, y por lo tanto va a ser valorada por diversos especialistas/prescriptores, lo que incrementa el riesgo de duplicidad terapéutica. El médico de atención primaria debe prestar especial atención a los pacientes ancianos más complejos, es decir, aquellos con más comorbilidad, ya que el riesgo de duplicidad terapéutica se ve incrementado.
La inadecuación en el uso de benzodiacepinas de vida media larga conlleva un incremento en la somnolencia diurna, ataxia, trastornos cognitivos, caídas y fracturas19. Aún así, se siguen empleando en la práctica clínica de manera inadecuada. La dependencia que producen y por tanto, la dificultad que supone para el médico la retirada de los mismos20,21, explicaría porque a pesar de ser bien conocido el riesgo que supone para el paciente anciano el uso de benzodiacepinas, constituyen la segunda causa de prescripción inadecuada más frecuente.
La prescripción excesiva de AAS pone de manifiesto la controversia actual que existe acerca de la antiagregación en prevención primaria22. Es habitual ver como, en ocasiones, desde la consulta de atención primaria se produce una infrautilización de la AAS, por ejemplo, en pacientes con diabetes mellitus y algún otro factor de riesgo cardiovascular; y en otras ocasiones un exceso en su prescripción. Aún así, no podemos descartar un problema de infraregistro en la historia clínica de alguna patología que justificaría su utilización.
Las variables demográficas muestran diferencias significativas respecto a algunos criterios STOPP. El uso de AAS sin indicación terapéutica es más frecuente en mujeres. El riesgo de padecer un ACV y/o evento coronario es mayor en hombres, esto puede llevar a una tendencia a mejorar el registro en la historia clínica de los factores de riesgo cardiovascular, lo que explicaría una menor inadecuación en la prescripción de AAS en prevención primaria.
El uso prolongado de benzodiacepinas de vida media larga, es también más frecuente en mujeres. Podría deberse a la elevada prevalencia de trastornos afectivos y episodio depresivo mayor, muy superior a la de los hombres23. Diversas teorías han pretendido explicar estas diferencias, abarcando desde aspectos hormonales hasta ambientales y psicológicos24. Además, la vivencia que experimenta la mujer de sus síntomas afectivos, hace más probable que la lleve a consultar a su médico con más frecuencia que en el caso del hombre. Esta información nos debería llevar a prestar especial atención a la prescripción y manejo de psicofármacos en la población femenina.
El uso de AINES en pacientes con HTA moderada-severa, también es más frecuentes en mujeres. La elevada prevalencia en mujeres de patologías óseas como artrosis y osteoporosis25, podría justificar estos hallazgos. La fibromialgia y otras enfermedades reumatológicas que producen dolor crónico, también son más frecuentes en mujeres, lo que puede originar un empleo inadecuado de analgésicos que debe ser tenido en cuenta en la práctica clínica.
La inadecuación en el uso de fármacos en enfermedades obstructivas pulmonares es más frecuentes en varones, siendo más prevalentes dichas patologías en el sexo masculino26. El uso de antihistamínicos durante más de una semana se deriva, en la mayoría de los casos, del empleo de mepifilina, fármaco muy utilizado para los síntomas derivados de las enfermedades pulmonares obstructivas.
En los pacientes institucionalizados es más frecuente el incumplimiento del criterio que hace referencia al uso de opioides en demencia. Los pacientes internos en residencias geriátricas son por lo general pacientes dependientes con pluripatología, y la prevalencia de demencia es mayor que en la población general27, lo que podría condicionar un mayor nivel de incumplimiento. En este estudio no se excluyó a los pacientes ingresados en residencias, por lo que aflora una problemática a la que muchos profesionales de atención primaria se enfrentan en la práctica cotidiana, y que deberían tener presente.
Los criterios STOPP son considerados una herramienta de cribado de PPI eficaz, barata y relativamente rápida en su aplicación, mediante los cuales es posible revisar la medicación en escasos minutos8,28. Tras nuestra experiencia, se debe señalar que para aplicarlos correctamente en este tiempo se requiere un entrenamiento previo.
Aunque existen experiencias de notificación de alertas ante PPI desde unidades de farmacia a los profesionales de atención primaria12,29,30, sería interesante evaluar el impacto en la prescripción tras la notificación continua de las PPI según los criterios STOPP. Además, también sería de gran interés evaluar la influencia que supondría llevar a cabo actividades formativas específicas para reducir la PPI.
Los pacientes ancianos suponen un reto diario para el médico de atención primaria en la práctica clínica habitual. La pluripatología que presentan, y por tanto la atención que reciben por parte de distintos médicos prescriptores, sumado a los cambios producidos en el organismo asociados al envejecimiento, que afectan a la farmacocinética y farmacodinámica de los medicamentos, convierten al paciente anciano en susceptible de sufrir eventos adversos relacionados con una prescripción potencialmente inadecuada.
Herramientas como los criterios STOPP, pueden suponer una ayuda en el manejo del paciente anciano polimedicado, simplificando su medicación y previniendo la aparición de PPI. El médico de atención primaria debe prestar especial cuidado para evitar el empleo de medicación duplicada y el uso prolongado de benzodiacepinas de vida media larga.
En cuanto a las limitaciones de este trabajo, la más importante sería la derivada del infrarregistro que existe especialmente para algunas patologías o condiciones, como el estreñimiento o las caídas, así como una errónea codificación informática. También destaca el escaso uso de algunas escalas fundamentales para la aplicación de varios criterios, como las escalas analógicas para nivel de dolor.
En definitiva, el trabajo muestra la magnitud del fenómeno de la polimedicación y el impacto que tiene en este grupo la PPI, además de la factibilidad del uso de los criterios STOPP en atención primaria, sus ventajas, limitaciones y aspectos para mejorar la seguridad de la atención a nuestros pacientes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaramos que no existe ningún conflicto de intereses en la realización de este trabajo, y que no han existido relaciones económicas o personales que puedan sesgar el mismo.
Este trabajo ha sido enviado y admitido como comunicación oral al XXXIII Congreso Semfyc, celebrado en Granada del 6 al 8 de junio de 2013, y figura en el libro de comunicaciones orales del mismo. Ha recibido el premio a la innovación SEMERGEN Asturias en el XXI Encuentro Regional de Residentes de Medicina y Enfermería Familiar y Comunitaria de Asturias celebrado en Avilés el 18 y 19 de abril del 2013.