Analizar la prevalencia de la prescripción potencialmente inadecuada (PPI) en ancianos en Cataluña, utilizando los criterios Screening Tool of Older Person's Prescriptions/Screening Tool to Alert doctors to Right Treatment (STOPP/START) versión 2. Evaluar la asociación de la PPI con diversas variables (polimedicación, sexo, edad y características sociodemográficas).
Material y métodosDiseño: estudio descriptivo retrospectivo transversal.
EmplazamientoÁmbito de Atención Primaria. Cataluña, España.
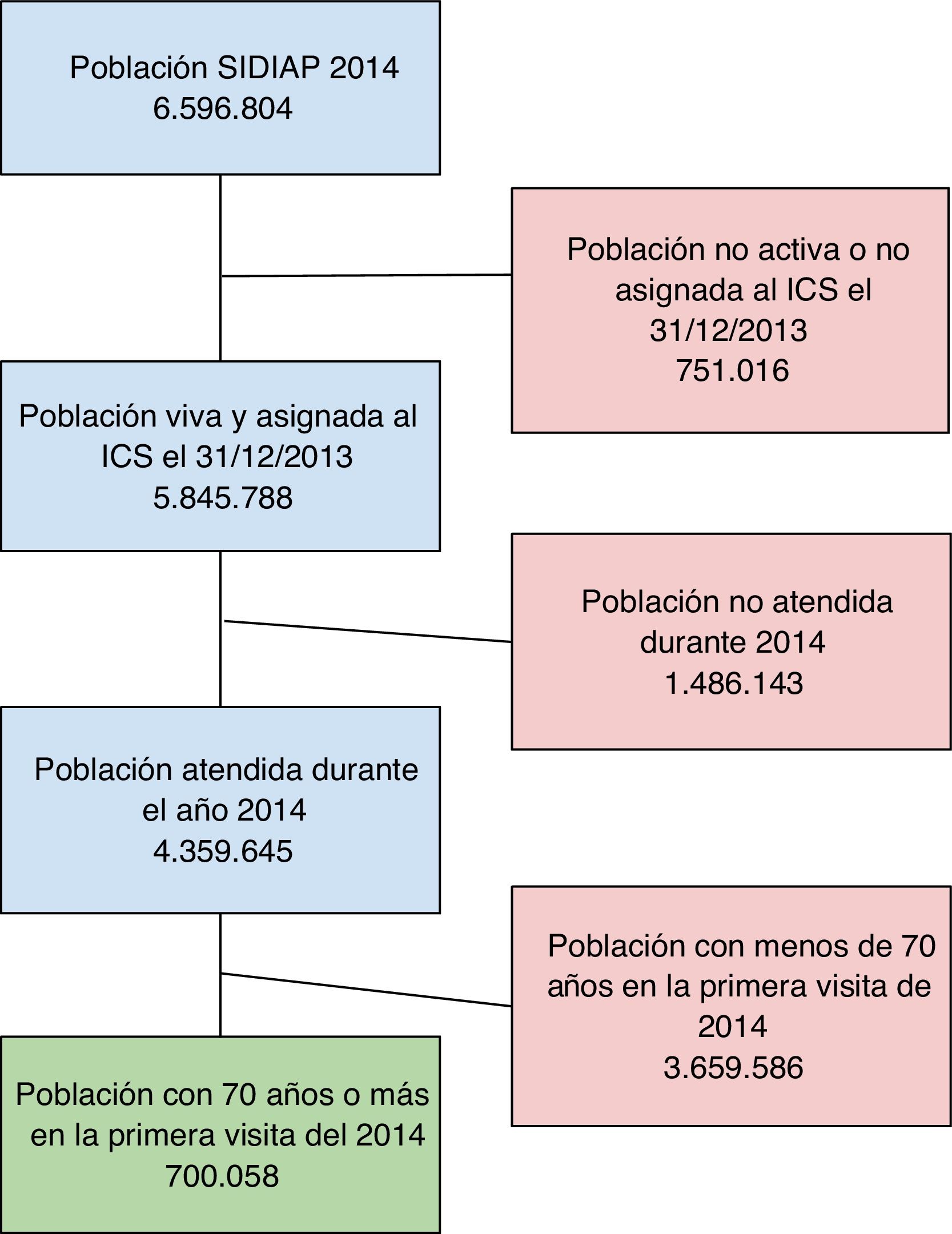
Participantes Se analizan los datos de la población de 70 años o más atendida en los Centros de Salud de Cataluña en 2014 (700.058 pacientes).
Mediciones principalesCincuenta y cinco indicadores STOPP, y 19 START. Se ajustan modelos de regresión logística para evaluar su asociación con diversas variables.
ResultadosLa edad media es de 79,2±6,5 años. El 58,5% son mujeres. El 38,7% tiene 7 o más fármacos prescritos, y más del 50% acumulan más de 10 visitas anuales.
Los indicadores STOPP que acumulan una mayor PPI son los relacionados con el uso de antiinflamatorios no esteroideos, antiagregantes, anticoagulantes, y benzodiacepinas. En cuanto a los criterios START destaca la omisión de suplementos de vitamina D y calcio, antidepresivos, y fármacos relativos al sistema cardiovascular.
La PPI es mayor en mujeres, pacientes institucionalizados y domiciliarios, y en aquellos con mayor número de fármacos y número de visitas.
ConclusionesSe detectó una PPI poblacional con una alta prevalencia (89,6%). La PPI se relaciona de forma más significativa con determinadas condiciones del paciente y grupos farmacológicos. El conocimiento de esta asociación es trascendental para la futura implementación de medidas de seguridad en prescripción farmacológica.
To measure the prevalence of potentially inappropriate prescribing (PIP) among the elderly population in Catalonia using criteria Screening Tool of Older Person's Prescriptions/Screening Tool to Alert doctors to Right Treatment (STOPP/START) version 2. In addition, to evaluate the association between PIP and several factors (polypharmacy, gender, age and sociodemographic conditions).
Materials and methodsDesign: Retrospective cross sectional population study.
SettingsPrimary Health Care, Catalonia, Spain.
ParticipantsThe study population comprised of participants 70 years old and over, who attended primary health care centres in Catalonia in 2014 (700.058 patients).
Main analysis55 STOPP and 19 START criteria are applied to analyse PIP prevalence. Logistic regression models are adjusted to determine PIP association with several factors.
ResultsThe mean age is 79. 2±6.5. 58.5% being female. 38.7% of patients have 7 or more prescribed drugs, whereas 50% go to a primary care centre 10 or more times during one year. The most frequent PIP among STOPP criteria are related to nonsteroidal anti-inflammatory drug intake, antiplatelet and anticoagulants use, and benzodiazepines.
According to START, the most frequent omissions are vitamin D and calcium supplements, antidepressants, and cardiovascular medications.
Factors that increase PIP are: female gender, living in a nursing home, receiving home health care, polypharmacy and frequent visits to primary care centres.
ConclusionsThe overall prevalence of PIP is 89.6%. PPI is significantly related to certain drugs and patient's conditions. The knowledge of this association is important for the implementation of security measures for medical prescription.
Actualmente el aumento de la esperanza de vida está acarreando un envejecimiento poblacional significativo. En España, la Encuesta Nacional de Salud de 2017 detecta que el 27,3% de la población mayor de 65 años está polimedicada (uso de al menos 5 fármacos) y el 0,9%, hiperpolimedicada (10 o más fármacos simultáneamente)1.
Existen diversas herramientas que evalúan la existencia de fármacos inadecuados y ayudan a la deprescripción en la práctica clínica, mejorando la seguridad del paciente anciano y frágil2.
Los criterios Screening Tool of Older Person's Prescriptions/Screening Tool to Alert doctors to Right Treatment (STOPP/START) fueron creados en el año 2008 por Gallagher et al. para detectar prescripciones potencialmente inadecuadas (PPI)3. Estos criterios se dividen en dos listas de indicadores: indicadores STOPP que hacen referencia a medicaciones potencialmente inadecuadas (MPI), e indicadores START o potenciales omisiones terapéuticas (POT). Ambas listas de indicadores están ordenadas por aparatos y sistemas.
En 2014 se realizó una revisión de los criterios STOPP/START creándose la versión 2 de los mismos, que cuenta con un total de 144 indicadores (80 STOPP y 34 START)4.
El uso de los STOPP/START versión 2 en la práctica clínica se ha asociado a mejoras en los resultados en salud en la población anciana, con una disminución de la prescripción potencialmente inadecuada y de las reacciones clínicas adversas5. Asimismo, se ha determinado que se podría lograr un ahorro farmacéutico total de 64,3€ paciente/año aplicando la revisión de las prescripciones mediante los criterios STOPP/START6.
Hay pocos estudios a nivel europeo que analicen la prevalencia de PPI aplicando la versión 2 a la población general no institucionalizada. La mayoría de los estudios publicados hasta la actualidad se basan en el análisis de muestras pequeñas de pacientes, en entornos o con características determinadas. El uso generalizado de la historia clínica electrónica permite, en cambio, analizar los datos de toda la población, garantizando la representatividad de los resultados. En nuestro país se ha realizado un análisis de la PPI a nivel poblacional con la versión 1 de los criterios STOPP/START, incluyendo los 45.408 pacientes de 70 años o más, asignados a los centros de salud (CS) de la Región Sanitaria de Lleida. La PPI observada es del 58,1%, aumentando con la edad, polifarmacia y en pacientes institucionalizados7.
El objetivo de este estudio es actualizar los resultados referentes a la PPI, según los nuevos criterios STOPP/START versión 2, utilizando los datos de toda la población de Cataluña con cobertura sanitaria pública. Se pretende identificar las situaciones de mayor riesgo de PPI para planificar intervenciones de mejora futuras.
Material y métodosDiseñoSe trata de un estudio descriptivo retrospectivo, realizado en todos los CS de cobertura pública de Cataluña.
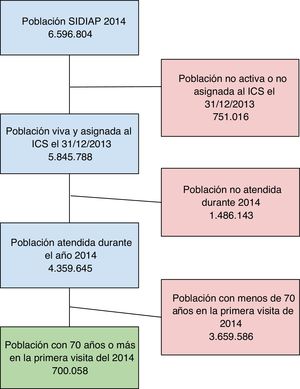
Se analiza la población de 70 años o más adscrita a dichos CS, en el periodo del 1 de enero al 31 de diciembre de 2014 (n = 700.058) (fig. 1). La fecha de inclusión es la del último contacto con el CS durante este periodo. Se recoge la información de los 12 meses previos a la fecha de inclusión.
Criterios de inclusión: pacientes mayores de 70 años, asignados a un profesional del servicio de salud pública y activos a 31/12/2013.
Criterios de exclusión: pacientes sin datos en la historia clínica, o con código de identificación personal sin correspondencia con la base de datos de farmacia.
VariablesVariables dependientesLas variables analizadas son las referentes a los criterios STOPP/START versión 2. Previamente al análisis se realiza una revisión de cada criterio, teniendo en cuenta las nuevas guías de práctica clínica, así como la aparición de nuevos fármacos en la industria. También se realizan sintaxis de análisis que permiten la reducción de sesgos. Asimismo, el número de criterios calculables queda condicionado por la información clínica codificada en las historias clínicas y por la información disponible sobre dosis o duración de algunos tratamientos.
Tras realizar esta revisión, se analizan 55 de los 80 indicadores STOPP y 19 de los 34 START.
Variables independientesDemográficas/administrativas: edad, sexo, número de visitas en el CS, problemas de salud según la Clasificación Internacional de Enfermedades CIE-98, datos analíticos y nivel socioeconómico medido con el índice MEDEA9.
Farmacológicas: principio activo codificado según la Anatomical Therapeutic Chemical Classification System10; número de envases dispensados mensualmente por principio activo, paciente y año; número de grupos terapéuticos por paciente.
Fuentes de datos: los datos se han obtenido a partir de las base de datos del (Sistema de Información para el Desarrollo de la Investigación en Atención Primaria (SIDIAP), que recoge la información a través del programa de historia clínica informatizada de Cataluña, vinculando los datos de los pacientes con un identificador personal único que garantiza el anonimato. De esta manera es posible obtener las variables recogidas en las historias clínicas y los datos de dispensación de farmacia con receta médica oficial, respetando los supuestos de confidencialidad.
Análisis de datosSe calcula la prevalencia general de prescripción inadecuada, y la relativa al total de criterios STOPP y START.
La frecuencia se calcula para toda la población y para el grupo de pacientes en los que está indicado aplicar cada criterio.
Para el estudio bivariante se emplean tablas de contingencia y el test de X2.
Se estiman los odds ratios (OR) crudos y ajustados, con intervalo de confianza, como medida de asociación entre la prevalencia de incumplimiento de alguno de los criterios START/STOPP y los distintos niveles de las variables analizadas. Los OR ajustados se estiman mediante modelos de regresión logística (método Enter), incluyendo las variables edad, sexo, número de visitas, número de principios activos y lugar de atención.
Se evalúa la bondad de ajuste de los modelos mediante el test de Hosmer y Lemeshow, y la calibración a partir del área bajo la curva ROC.
Todos los cálculos se realizan con el paquete estadístico IBM-SPSS v25. Se consideran estadísticamente significativos los p-valores <0,050.
Consideraciones éticasEl presente manuscrito sigue las consideraciones éticas de publicación pautadas por la revista.
La confidencialidad de los datos se respeta en todo momento, de acuerdo con la Ley
Orgánica de protección de datos personales 15/1999, diciembre 13.
El proyecto ha sido valorado por el CEIC del IDIAP J Gol (P13/55), que considera que respeta los supuestos de confidencialidad y de buena práctica clínica vigentes.
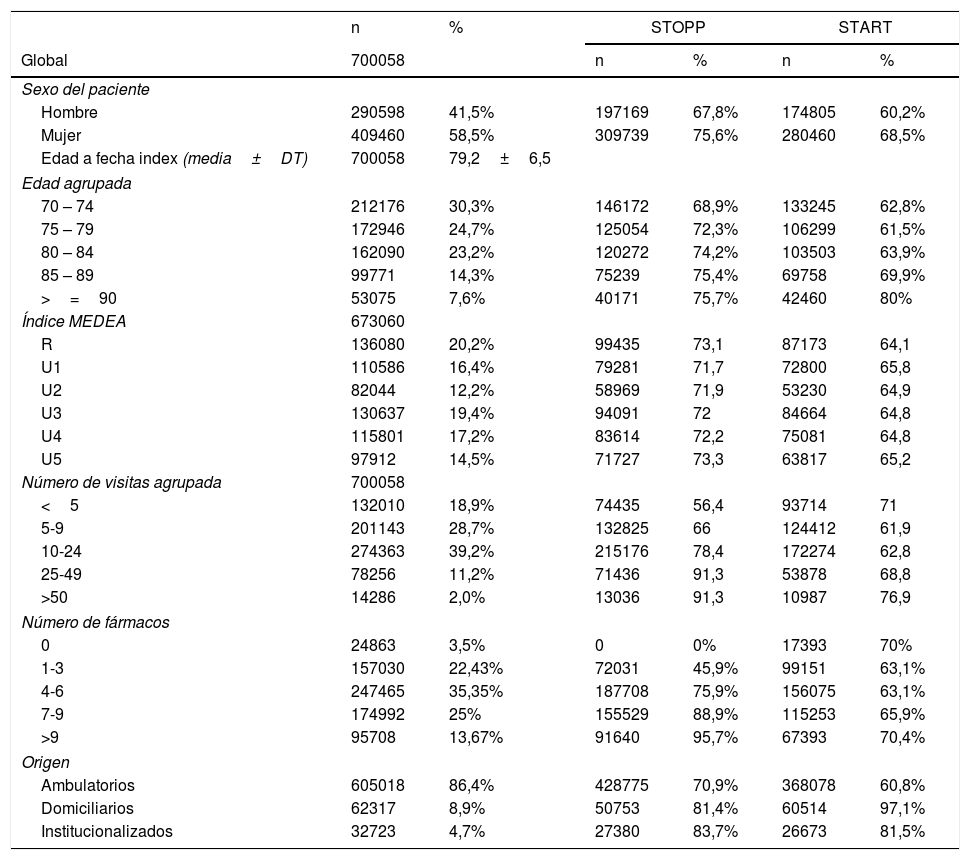
ResultadosSe analiza un total de 700.058 pacientes, de los cuales un 58,5% son mujeres. La edad media de la muestra es de 79,2±6,5 años. Más de la mitad de los pacientes acumulan un número de visitas anuales en los CS superior a 10. El 13,6% de los pacientes están institucionalizados o en atención a domicilio. El 38,7% tiene prescritos 7 o más principios activos diferentes. El resto de características de la población estudiada y la frecuencia de PPI por grupos se muestran con mayor detalle en la tabla 1.
Características de la población general y de la que incumple como mínimo un criterio STOPP o START
| n | % | STOPP | START | |||
|---|---|---|---|---|---|---|
| Global | 700058 | n | % | n | % | |
| Sexo del paciente | ||||||
| Hombre | 290598 | 41,5% | 197169 | 67,8% | 174805 | 60,2% |
| Mujer | 409460 | 58,5% | 309739 | 75,6% | 280460 | 68,5% |
| Edad a fecha index (media±DT) | 700058 | 79,2±6,5 | ||||
| Edad agrupada | ||||||
| 70 – 74 | 212176 | 30,3% | 146172 | 68,9% | 133245 | 62,8% |
| 75 – 79 | 172946 | 24,7% | 125054 | 72,3% | 106299 | 61,5% |
| 80 – 84 | 162090 | 23,2% | 120272 | 74,2% | 103503 | 63,9% |
| 85 – 89 | 99771 | 14,3% | 75239 | 75,4% | 69758 | 69,9% |
| >=90 | 53075 | 7,6% | 40171 | 75,7% | 42460 | 80% |
| Índice MEDEA | 673060 | |||||
| R | 136080 | 20,2% | 99435 | 73,1 | 87173 | 64,1 |
| U1 | 110586 | 16,4% | 79281 | 71,7 | 72800 | 65,8 |
| U2 | 82044 | 12,2% | 58969 | 71,9 | 53230 | 64,9 |
| U3 | 130637 | 19,4% | 94091 | 72 | 84664 | 64,8 |
| U4 | 115801 | 17,2% | 83614 | 72,2 | 75081 | 64,8 |
| U5 | 97912 | 14,5% | 71727 | 73,3 | 63817 | 65,2 |
| Número de visitas agrupada | 700058 | |||||
| <5 | 132010 | 18,9% | 74435 | 56,4 | 93714 | 71 |
| 5-9 | 201143 | 28,7% | 132825 | 66 | 124412 | 61,9 |
| 10-24 | 274363 | 39,2% | 215176 | 78,4 | 172274 | 62,8 |
| 25-49 | 78256 | 11,2% | 71436 | 91,3 | 53878 | 68,8 |
| >50 | 14286 | 2,0% | 13036 | 91,3 | 10987 | 76,9 |
| Número de fármacos | ||||||
| 0 | 24863 | 3,5% | 0 | 0% | 17393 | 70% |
| 1-3 | 157030 | 22,43% | 72031 | 45,9% | 99151 | 63,1% |
| 4-6 | 247465 | 35,35% | 187708 | 75,9% | 156075 | 63,1% |
| 7-9 | 174992 | 25% | 155529 | 88,9% | 115253 | 65,9% |
| >9 | 95708 | 13,67% | 91640 | 95,7% | 67393 | 70,4% |
| Origen | ||||||
| Ambulatorios | 605018 | 86,4% | 428775 | 70,9% | 368078 | 60,8% |
| Domiciliarios | 62317 | 8,9% | 50753 | 81,4% | 60514 | 97,1% |
| Institucionalizados | 32723 | 4,7% | 27380 | 83,7% | 26673 | 81,5% |
DT: desviación típica; START: Screening Tool to Alert doctors to Right Treatment; STOPP: Screening Tool of Older Person's Prescriptions.
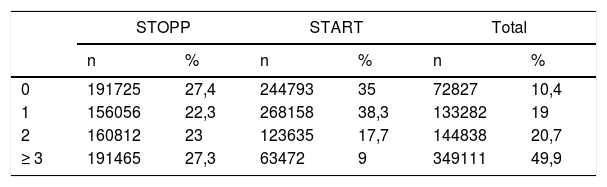
En la tabla 2 se observa una prevalencia de PPI total del 89,6%. El 72,6% de la población incumple al menos un criterio STOPP y el 65% un criterio START. Destaca que un 49,9% de la población incumple tres o más criterios.
Porcentaje de pacientes según el número de PPI detectadas
| STOPP | START | Total | ||||
|---|---|---|---|---|---|---|
| n | % | n | % | n | % | |
| 0 | 191725 | 27,4 | 244793 | 35 | 72827 | 10,4 |
| 1 | 156056 | 22,3 | 268158 | 38,3 | 133282 | 19 |
| 2 | 160812 | 23 | 123635 | 17,7 | 144838 | 20,7 |
| ≥ 3 | 191465 | 27,3 | 63472 | 9 | 349111 | 49,9 |
PPI: prescripción potencialmente inadecuada; START: Screening Tool to Alert doctors to Right Treatment; STOPP: Screening Tool of Older Person's Prescriptions.
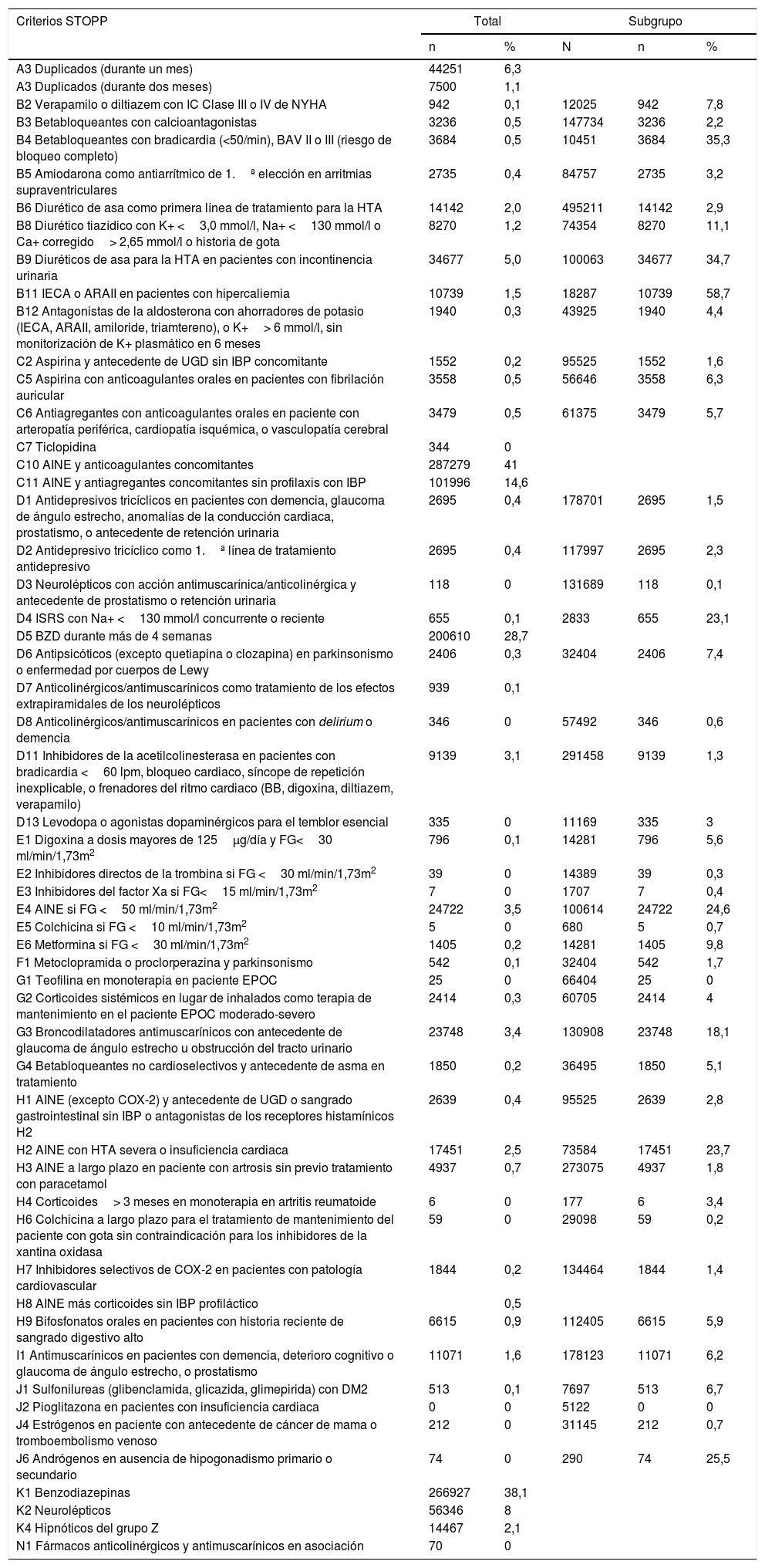
Los criterios STOPP que asocian una mayor MPI son: uso de antiinflmatorios no esteroideos (AINE) y anticoagulantes (41%), AINE y antiagregantes sin inhibidores de la bomba de protones (14,6%), AINE y filtrado glomerular (FG) <50ml/min/1,73m2 (3,5%), AINE en hipertensión arterial mal controlada o insuficiencia cardiaca (2,5%), uso de benzodiacepinas de manera puntual y prolongada (38,1 y 28,7%). El resto de criterios puede consultarse en la tabla 3.
Prevalencia de las MPI según criterios STOPP, ordenados por frecuencia relativa según subgrupo
| Criterios STOPP | Total | Subgrupo | |||
|---|---|---|---|---|---|
| n | % | N | n | % | |
| A3 Duplicados (durante un mes) | 44251 | 6,3 | |||
| A3 Duplicados (durante dos meses) | 7500 | 1,1 | |||
| B2 Verapamilo o diltiazem con IC Clase III o IV de NYHA | 942 | 0,1 | 12025 | 942 | 7,8 |
| B3 Betabloqueantes con calcioantagonistas | 3236 | 0,5 | 147734 | 3236 | 2,2 |
| B4 Betabloqueantes con bradicardia (<50/min), BAV II o III (riesgo de bloqueo completo) | 3684 | 0,5 | 10451 | 3684 | 35,3 |
| B5 Amiodarona como antiarrítmico de 1.ª elección en arritmias supraventriculares | 2735 | 0,4 | 84757 | 2735 | 3,2 |
| B6 Diurético de asa como primera línea de tratamiento para la HTA | 14142 | 2,0 | 495211 | 14142 | 2,9 |
| B8 Diurético tiazídico con K+ <3,0 mmol/l, Na+ <130 mmol/l o Ca+ corregido> 2,65 mmol/l o historia de gota | 8270 | 1,2 | 74354 | 8270 | 11,1 |
| B9 Diuréticos de asa para la HTA en pacientes con incontinencia urinaria | 34677 | 5,0 | 100063 | 34677 | 34,7 |
| B11 IECA o ARAII en pacientes con hipercaliemia | 10739 | 1,5 | 18287 | 10739 | 58,7 |
| B12 Antagonistas de la aldosterona con ahorradores de potasio (IECA, ARAII, amiloride, triamtereno), o K+> 6 mmol/l, sin monitorización de K+ plasmático en 6 meses | 1940 | 0,3 | 43925 | 1940 | 4,4 |
| C2 Aspirina y antecedente de UGD sin IBP concomitante | 1552 | 0,2 | 95525 | 1552 | 1,6 |
| C5 Aspirina con anticoagulantes orales en pacientes con fibrilación auricular | 3558 | 0,5 | 56646 | 3558 | 6,3 |
| C6 Antiagregantes con anticoagulantes orales en paciente con arteropatía periférica, cardiopatía isquémica, o vasculopatía cerebral | 3479 | 0,5 | 61375 | 3479 | 5,7 |
| C7 Ticlopidina | 344 | 0 | |||
| C10 AINE y anticoagulantes concomitantes | 287279 | 41 | |||
| C11 AINE y antiagregantes concomitantes sin profilaxis con IBP | 101996 | 14,6 | |||
| D1 Antidepresivos tricíclicos en pacientes con demencia, glaucoma de ángulo estrecho, anomalías de la conducción cardiaca, prostatismo, o antecedente de retención urinaria | 2695 | 0,4 | 178701 | 2695 | 1,5 |
| D2 Antidepresivo tricíclico como 1.ª línea de tratamiento antidepresivo | 2695 | 0,4 | 117997 | 2695 | 2,3 |
| D3 Neurolépticos con acción antimuscarínica/anticolinérgica y antecedente de prostatismo o retención urinaria | 118 | 0 | 131689 | 118 | 0,1 |
| D4 ISRS con Na+ <130 mmol/l concurrente o reciente | 655 | 0,1 | 2833 | 655 | 23,1 |
| D5 BZD durante más de 4 semanas | 200610 | 28,7 | |||
| D6 Antipsicóticos (excepto quetiapina o clozapina) en parkinsonismo o enfermedad por cuerpos de Lewy | 2406 | 0,3 | 32404 | 2406 | 7,4 |
| D7 Anticolinérgicos/antimuscarínicos como tratamiento de los efectos extrapiramidales de los neurolépticos | 939 | 0,1 | |||
| D8 Anticolinérgicos/antimuscarínicos en pacientes con delirium o demencia | 346 | 0 | 57492 | 346 | 0,6 |
| D11 Inhibidores de la acetilcolinesterasa en pacientes con bradicardia <60 lpm, bloqueo cardiaco, síncope de repetición inexplicable, o frenadores del ritmo cardiaco (BB, digoxina, diltiazem, verapamilo) | 9139 | 3,1 | 291458 | 9139 | 1,3 |
| D13 Levodopa o agonistas dopaminérgicos para el temblor esencial | 335 | 0 | 11169 | 335 | 3 |
| E1 Digoxina a dosis mayores de 125μg/día y FG<30 ml/min/1,73m2 | 796 | 0,1 | 14281 | 796 | 5,6 |
| E2 Inhibidores directos de la trombina si FG <30 ml/min/1,73m2 | 39 | 0 | 14389 | 39 | 0,3 |
| E3 Inhibidores del factor Xa si FG<15 ml/min/1,73m2 | 7 | 0 | 1707 | 7 | 0,4 |
| E4 AINE si FG <50 ml/min/1,73m2 | 24722 | 3,5 | 100614 | 24722 | 24,6 |
| E5 Colchicina si FG <10 ml/min/1,73m2 | 5 | 0 | 680 | 5 | 0,7 |
| E6 Metformina si FG <30 ml/min/1,73m2 | 1405 | 0,2 | 14281 | 1405 | 9,8 |
| F1 Metoclopramida o proclorperazina y parkinsonismo | 542 | 0,1 | 32404 | 542 | 1,7 |
| G1 Teofilina en monoterapia en paciente EPOC | 25 | 0 | 66404 | 25 | 0 |
| G2 Corticoides sistémicos en lugar de inhalados como terapia de mantenimiento en el paciente EPOC moderado-severo | 2414 | 0,3 | 60705 | 2414 | 4 |
| G3 Broncodilatadores antimuscarínicos con antecedente de glaucoma de ángulo estrecho u obstrucción del tracto urinario | 23748 | 3,4 | 130908 | 23748 | 18,1 |
| G4 Betabloqueantes no cardioselectivos y antecedente de asma en tratamiento | 1850 | 0,2 | 36495 | 1850 | 5,1 |
| H1 AINE (excepto COX-2) y antecedente de UGD o sangrado gastrointestinal sin IBP o antagonistas de los receptores histamínicos H2 | 2639 | 0,4 | 95525 | 2639 | 2,8 |
| H2 AINE con HTA severa o insuficiencia cardiaca | 17451 | 2,5 | 73584 | 17451 | 23,7 |
| H3 AINE a largo plazo en paciente con artrosis sin previo tratamiento con paracetamol | 4937 | 0,7 | 273075 | 4937 | 1,8 |
| H4 Corticoides> 3 meses en monoterapia en artritis reumatoide | 6 | 0 | 177 | 6 | 3,4 |
| H6 Colchicina a largo plazo para el tratamiento de mantenimiento del paciente con gota sin contraindicación para los inhibidores de la xantina oxidasa | 59 | 0 | 29098 | 59 | 0,2 |
| H7 Inhibidores selectivos de COX-2 en pacientes con patología cardiovascular | 1844 | 0,2 | 134464 | 1844 | 1,4 |
| H8 AINE más corticoides sin IBP profiláctico | 0,5 | ||||
| H9 Bifosfonatos orales en pacientes con historia reciente de sangrado digestivo alto | 6615 | 0,9 | 112405 | 6615 | 5,9 |
| I1 Antimuscarínicos en pacientes con demencia, deterioro cognitivo o glaucoma de ángulo estrecho, o prostatismo | 11071 | 1,6 | 178123 | 11071 | 6,2 |
| J1 Sulfonilureas (glibenclamida, glicazida, glimepirida) con DM2 | 513 | 0,1 | 7697 | 513 | 6,7 |
| J2 Pioglitazona en pacientes con insuficiencia cardiaca | 0 | 0 | 5122 | 0 | 0 |
| J4 Estrógenos en paciente con antecedente de cáncer de mama o tromboembolismo venoso | 212 | 0 | 31145 | 212 | 0,7 |
| J6 Andrógenos en ausencia de hipogonadismo primario o secundario | 74 | 0 | 290 | 74 | 25,5 |
| K1 Benzodiazepinas | 266927 | 38,1 | |||
| K2 Neurolépticos | 56346 | 8 | |||
| K4 Hipnóticos del grupo Z | 14467 | 2,1 | |||
| N1 Fármacos anticolinérgicos y antimuscarínicos en asociación | 70 | 0 | |||
AINE: antiInflamatorios no esteroideos; ARAII: antagonistas de la angiotensina II; BAV: bloqueo auriculoventricular; BB: betabloqueantes; BZD: benzodiacepinas; Ca+: calcio; COX-2: ciclooxigenasa 2; EPOC: enfermedad pulmonar obstructiva crónica; FG: filtrado glomerular; HTA: hipertensión arterial; IBP: ihibidor de la bomba de protones; IC: insuficiencia cardiaca; IECA: inhibidor de la enzima convertidora de la angiotensina; ISRS: inhibidores selectivos de la recaptación de serotonina; K+: potasio; MPI: medicamentos potencialmente inadecuados; Na: sodio; NYHA: New Yourk Heart Association; STOPP: Screening Tool of Older Person's Prescriptions; UGD: úlcera gastroduodenal.
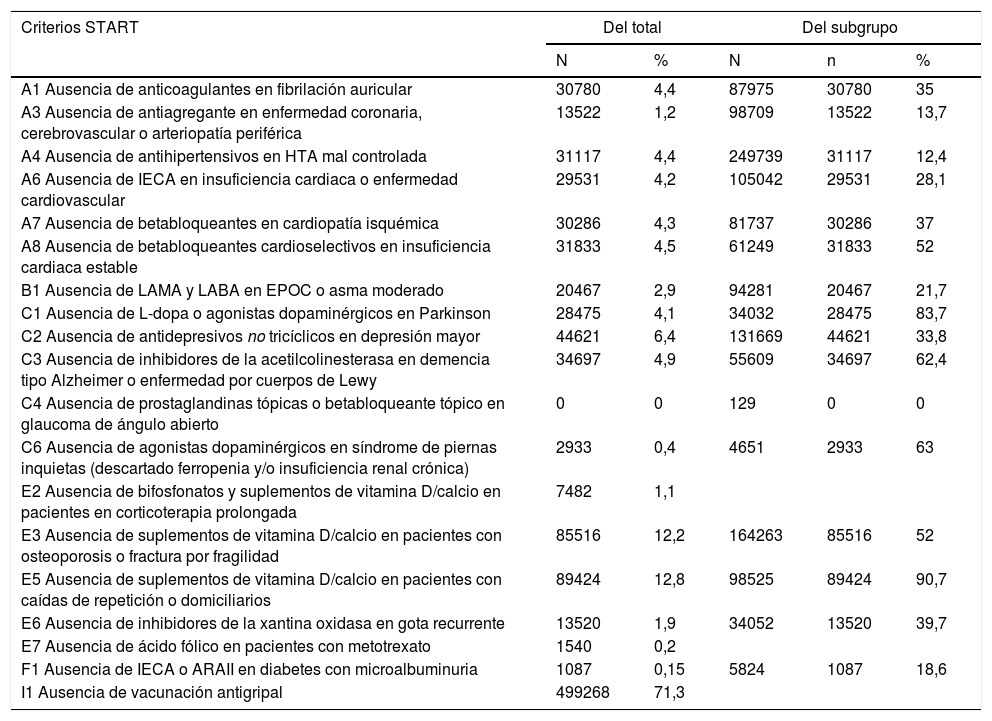
Los criterios START, con una mayor POT son: ausencia de vacuna antigripal (71,3%); ausencia de suplementos de vitamina D y calcio en pacientes con caídas de repetición/ domiciliarios, osteoporosis/fractura (12,8% y 12,2%); ausencia de antidepresivos no tricíclicos en depresión mayor (6,4%); omisión de inhibidores de la acetilcolinesterasa en demencia (4,9%); ausencia de betabloqueantes cardioselectivos en insuficiencia cardiaca (4,5%); ausencia de antihipertensivos en hipertensión mal controlada (4,4%); ausencia de anticoagulantes en fibrilación auricular (4,4%). El resto de criterios se describen en la tabla 4.
Prevalencia de las POT según criterios START, ordenados por frecuencia relativa según subgrupo
| Criterios START | Del total | Del subgrupo | |||
|---|---|---|---|---|---|
| N | % | N | n | % | |
| A1 Ausencia de anticoagulantes en fibrilación auricular | 30780 | 4,4 | 87975 | 30780 | 35 |
| A3 Ausencia de antiagregante en enfermedad coronaria, cerebrovascular o arteriopatía periférica | 13522 | 1,2 | 98709 | 13522 | 13,7 |
| A4 Ausencia de antihipertensivos en HTA mal controlada | 31117 | 4,4 | 249739 | 31117 | 12,4 |
| A6 Ausencia de IECA en insuficiencia cardiaca o enfermedad cardiovascular | 29531 | 4,2 | 105042 | 29531 | 28,1 |
| A7 Ausencia de betabloqueantes en cardiopatía isquémica | 30286 | 4,3 | 81737 | 30286 | 37 |
| A8 Ausencia de betabloqueantes cardioselectivos en insuficiencia cardiaca estable | 31833 | 4,5 | 61249 | 31833 | 52 |
| B1 Ausencia de LAMA y LABA en EPOC o asma moderado | 20467 | 2,9 | 94281 | 20467 | 21,7 |
| C1 Ausencia de L-dopa o agonistas dopaminérgicos en Parkinson | 28475 | 4,1 | 34032 | 28475 | 83,7 |
| C2 Ausencia de antidepresivos no tricíclicos en depresión mayor | 44621 | 6,4 | 131669 | 44621 | 33,8 |
| C3 Ausencia de inhibidores de la acetilcolinesterasa en demencia tipo Alzheimer o enfermedad por cuerpos de Lewy | 34697 | 4,9 | 55609 | 34697 | 62,4 |
| C4 Ausencia de prostaglandinas tópicas o betabloqueante tópico en glaucoma de ángulo abierto | 0 | 0 | 129 | 0 | 0 |
| C6 Ausencia de agonistas dopaminérgicos en síndrome de piernas inquietas (descartado ferropenia y/o insuficiencia renal crónica) | 2933 | 0,4 | 4651 | 2933 | 63 |
| E2 Ausencia de bifosfonatos y suplementos de vitamina D/calcio en pacientes en corticoterapia prolongada | 7482 | 1,1 | |||
| E3 Ausencia de suplementos de vitamina D/calcio en pacientes con osteoporosis o fractura por fragilidad | 85516 | 12,2 | 164263 | 85516 | 52 |
| E5 Ausencia de suplementos de vitamina D/calcio en pacientes con caídas de repetición o domiciliarios | 89424 | 12,8 | 98525 | 89424 | 90,7 |
| E6 Ausencia de inhibidores de la xantina oxidasa en gota recurrente | 13520 | 1,9 | 34052 | 13520 | 39,7 |
| E7 Ausencia de ácido fólico en pacientes con metotrexato | 1540 | 0,2 | |||
| F1 Ausencia de IECA o ARAII en diabetes con microalbuminuria | 1087 | 0,15 | 5824 | 1087 | 18,6 |
| I1 Ausencia de vacunación antigripal | 499268 | 71,3 | |||
ARA II: antagonista de los receptores de la angiotensina II; HTA: hipertensión arterial; IECA: inhibidor de la enzima convertidora de la angiotensina; LABA: long-acting beta-adrenoceptor agonist; LAMA: long-acting muscarinic antagonist; POT: potenciales omisiones terapéuticas; START: Screening Tool to Alert doctors to Right Treatment.
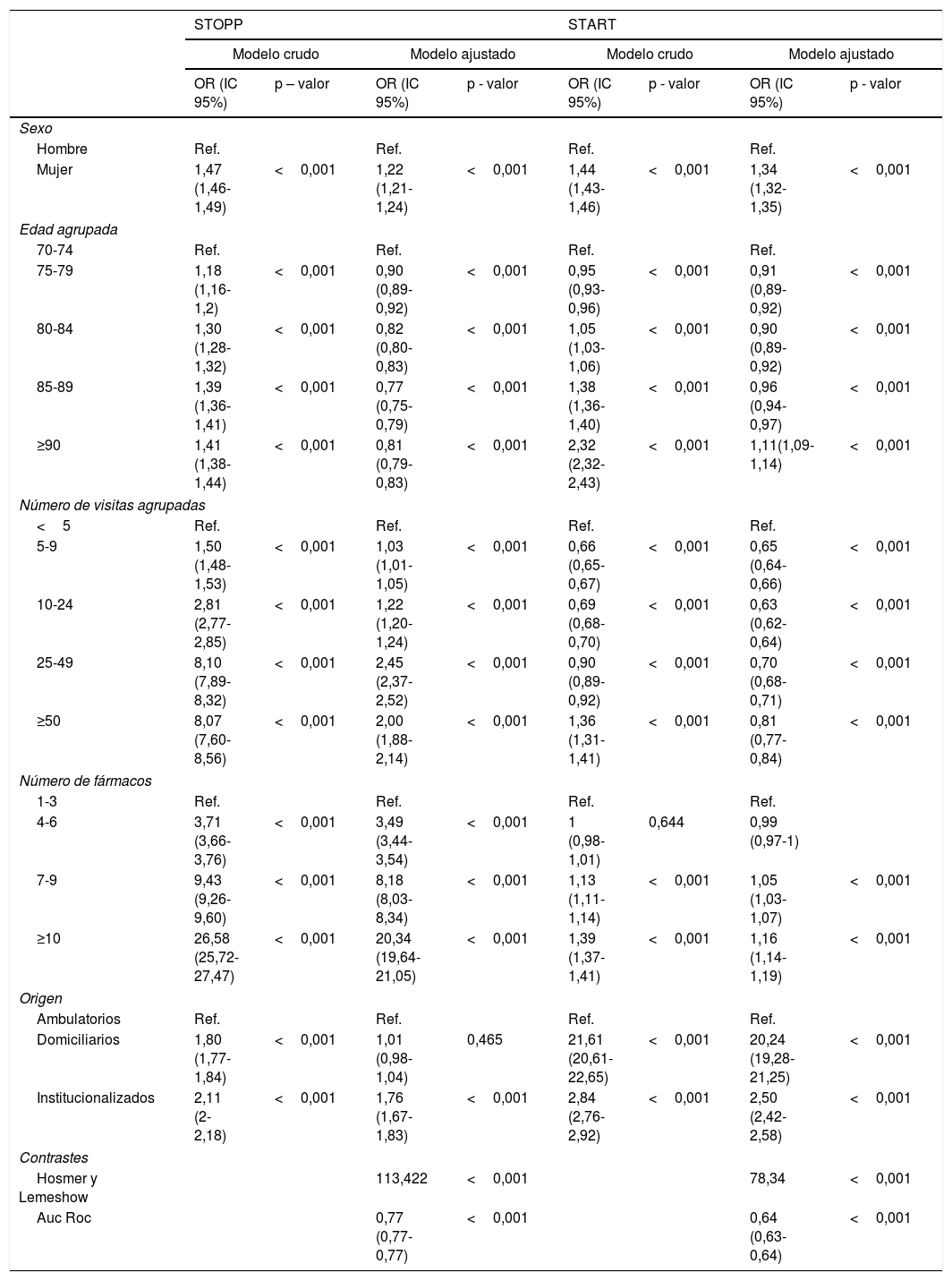
Las variables relacionadas con un mayor riesgo de PPI se han estudiado mediante un análisis multivariante. En la tabla 5, se muestra la OR ajustada estimada mediante métodos de regresión logística. Estas variables son, el sexo femenino, la edad, el número de visitas, el número de fármacos, estar institucionalizado y recibir atención domiciliaria.
Odds ratio crudo y ajustado de las variables analizadas sobre los criterios analizados STOPP/START versión 2
| STOPP | START | |||||||
|---|---|---|---|---|---|---|---|---|
| Modelo crudo | Modelo ajustado | Modelo crudo | Modelo ajustado | |||||
| OR (IC 95%) | p – valor | OR (IC 95%) | p - valor | OR (IC 95%) | p - valor | OR (IC 95%) | p - valor | |
| Sexo | ||||||||
| Hombre | Ref. | Ref. | Ref. | Ref. | ||||
| Mujer | 1,47 (1,46-1,49) | <0,001 | 1,22 (1,21-1,24) | <0,001 | 1,44 (1,43-1,46) | <0,001 | 1,34 (1,32-1,35) | <0,001 |
| Edad agrupada | ||||||||
| 70-74 | Ref. | Ref. | Ref. | Ref. | ||||
| 75-79 | 1,18 (1,16-1,2) | <0,001 | 0,90 (0,89-0,92) | <0,001 | 0,95 (0,93-0,96) | <0,001 | 0,91 (0,89-0,92) | <0,001 |
| 80-84 | 1,30 (1,28-1,32) | <0,001 | 0,82 (0,80-0,83) | <0,001 | 1,05 (1,03-1,06) | <0,001 | 0,90 (0,89-0,92) | <0,001 |
| 85-89 | 1,39 (1,36-1,41) | <0,001 | 0,77 (0,75-0,79) | <0,001 | 1,38 (1,36-1,40) | <0,001 | 0,96 (0,94-0,97) | <0,001 |
| ≥90 | 1,41 (1,38-1,44) | <0,001 | 0,81 (0,79-0,83) | <0,001 | 2,32 (2,32-2,43) | <0,001 | 1,11(1,09-1,14) | <0,001 |
| Número de visitas agrupadas | ||||||||
| <5 | Ref. | Ref. | Ref. | Ref. | ||||
| 5-9 | 1,50 (1,48-1,53) | <0,001 | 1,03 (1,01-1,05) | <0,001 | 0,66 (0,65-0,67) | <0,001 | 0,65 (0,64-0,66) | <0,001 |
| 10-24 | 2,81 (2,77-2,85) | <0,001 | 1,22 (1,20-1,24) | <0,001 | 0,69 (0,68-0,70) | <0,001 | 0,63 (0,62-0,64) | <0,001 |
| 25-49 | 8,10 (7,89-8,32) | <0,001 | 2,45 (2,37-2,52) | <0,001 | 0,90 (0,89-0,92) | <0,001 | 0,70 (0,68-0,71) | <0,001 |
| ≥50 | 8,07 (7,60-8,56) | <0,001 | 2,00 (1,88-2,14) | <0,001 | 1,36 (1,31-1,41) | <0,001 | 0,81 (0,77-0,84) | <0,001 |
| Número de fármacos | ||||||||
| 1-3 | Ref. | Ref. | Ref. | Ref. | ||||
| 4-6 | 3,71 (3,66-3,76) | <0,001 | 3,49 (3,44-3,54) | <0,001 | 1 (0,98-1,01) | 0,644 | 0,99 (0,97-1) | |
| 7-9 | 9,43 (9,26-9,60) | <0,001 | 8,18 (8,03-8,34) | <0,001 | 1,13 (1,11-1,14) | <0,001 | 1,05 (1,03-1,07) | <0,001 |
| ≥10 | 26,58 (25,72-27,47) | <0,001 | 20,34 (19,64-21,05) | <0,001 | 1,39 (1,37-1,41) | <0,001 | 1,16 (1,14-1,19) | <0,001 |
| Origen | ||||||||
| Ambulatorios | Ref. | Ref. | Ref. | Ref. | ||||
| Domiciliarios | 1,80 (1,77-1,84) | <0,001 | 1,01 (0,98-1,04) | 0,465 | 21,61 (20,61-22,65) | <0,001 | 20,24 (19,28-21,25) | <0,001 |
| Institucionalizados | 2,11 (2-2,18) | <0,001 | 1,76 (1,67-1,83) | <0,001 | 2,84 (2,76-2,92) | <0,001 | 2,50 (2,42-2,58) | <0,001 |
| Contrastes | ||||||||
| Hosmer y Lemeshow | 113,422 | <0,001 | 78,34 | <0,001 | ||||
| Auc Roc | 0,77 (0,77-0,77) | <0,001 | 0,64 (0,63-0,64) | <0,001 | ||||
AUC: area under curve; IC 95%: intervalo de confianza 95%; OR: odds ratio; Ref: grupo de referencia; START: Screening Tool to Alert doctors to Right Treatment; STOPP: Screening Tool of Older Person's Prescriptions.
El sexo femenino representa un factor de riesgo tanto para presentar incumplimiento de los criterios STOPP como START (OR ajustada 1,22 y 1,34 respectivamente).
La PPI es más prevalente en pacientes de edad avanzada, siendo máxima en aquellos mayores de 85 años. No obstante esta asociación no se observa en la OR ajustada, ya que probablemente existen otras variables (comorbilidad, polifarmacia) asociadas a la edad que justifiquen este aumento de PPI en los pacientes más ancianos.
Un número elevado de visitas a los centros de salud conlleva un mayor incumplimiento de los criterios STOPP (OR ajustada 2,45 para pacientes con 25-49 visitas), dado que el aumento de visitas conlleva un aumento de prescripciones, con un riesgo asociado de interacciones e inadecuaciones terapéuticas.
El aumento del número de fármacos supone un aumento del riesgo de PPI para los criterios STOPP (OR ajustada 20,34 para los pacientes con 10 o más fármacos). Sin embargo, el número de fármacos implica un aumento más discreto del riesgo para los criterios START (OR ajustada 1,16), puesto que se trata de criterios de incumplimiento por omisión terapéutica.
Los ancianos institucionalizados presentan un aumento de la PPI, siendo la OR ajustada de 1,76 para los criterios STOPP y 2,5 para los START.
Los pacientes domiciliarios también se relacionan con una mayor PPI, en este caso por omisión de fármacos, presentando una OR ajustada para los criterios START de 20,24.
DiscusiónExisten estudios realizados con muestras pequeñas de pacientes en diferentes países, que muestran una MPI que varía entre el 35,6 - 88,3% y una POT entre el 18,4-85%5,6,11–19. En el caso de nuestro estudio, la MPI y la POT son del 72,6 y 65% respectivamente, y por tanto, en los mismos rangos que dichos estudios. Los grupos farmacológicos que acumulan mayor PPI concuerdan con los observados en otros estudios realizados: AINE, antiagregantes, anticoagulantes, benzodiacepinas y neurolépticos para los criterios STOPP; y omisión de vacuna antigripal, suplementos de vitamina D y calcio, antidepresivos y fármacos relativos al sistema cardiovascular para los criterios START11,14,17,20.
Las benzodiacepinas siguen siendo el grupo que mayor PPI acumula (266.927 personas de 70 años o más en Cataluña, el 38,1% de la muestra), tanto en nuestro medio como en los otros estudios realizados hasta el momento con la versión 1 y con la versión 21,11,12,14,17. Estos datos señalan la importancia de priorizar la implantación de estrategias firmes de valoración y deprescripción en los casos en que sea posible, sobre todo a partir de la publicación de experiencias positivas en este sentido21.
Se observa un elevado uso de AINE en situaciones inapropiadas (uso de antiagregantes, anticoagulantes, enfermedad renal crónica, hipertensión arterial, insuficiencia cardiaca, o ausencia de inhibidores de la bomba de protones). Existen programas de deprescripción de AINE en población anciana que han mostrado un beneficio en cuanto a su coste-efectividad22, lo cual resulta interesante como punto de partida para llevar a cabo nuevos proyectos de seguridad a través de la revisión de los planes terapéuticos.
En cuanto a la recomendación de la vacunación antigripal, se ha obtenido una POT del 71,3%. Existen evidencias en estudios publicados sobre la rentabilidad de la misma a nivel europeo23. La población analizada en este estudio es candidata a su administración según el calendario oficial actual y así se promueve sistemáticamente en los CS. Esta elevada tasa de omisión podría justificarse por diversos motivos como la negativa del paciente o su incomparecencia.
En cuanto al uso de suplementos de vitamina D y calcio en pacientes domiciliarios, se ha observado una omisión del 90,7% (12,8% de la población). Según las revisiones bibliográficas, no existe una clara evidencia en la reducción del riesgo de caídas que pueda justificar su recomendación24. Así mismo la mortalidad solo se ve reducida con el uso de vitamina D3 y no de vitamina D2, por lo que su uso debe ser racionalizado y no realizarse de manera sistemática, con el fin de minimizar los posibles efectos adversos25.
Cabe destacar la PPI referente a la omisión de anticoagulación en pacientes con fibrilación auricular (4,4%). Dicho resultado podría estar explicado por la implementación de nuevas guías terapéuticas durante el periodo de realización del estudio, que recomiendan el uso de la anticoagulación en pacientes que hasta el momento habían sido antiagregados. Se debe mencionar la imposibilidad de descartar del análisis a aquellos pacientes con riesgo de sangrado y/o caídas que quedarían excluidos de la indicación de anticoagulación, y que por tanto sobrestiman dicho resultado26.
En relación al uso de inhibidores de la acetilcolinesterasa en la enfermedad de Alzheimer, se ha observado una POT por omisión del 4,9%, así como una MPI por uso de los mismos en situaciones de riesgo de un 3,1%. Sin embargo, el uso de los inhibidores de la acetilcolinesterasa tiene un escaso beneficio, una efectividad limitada a un breve periodo de tiempo y riesgo de efectos secundarios e interacciones medicamentosas en el paciente anciano27–29 por lo que será necesario revisar las recomendaciones de su inicio o interrupción teniendo en cuenta las futuras actualizaciones.
Por otro lado, en este estudio se observa una menor prevalencia de duplicidades farmacológicas en comparación con otras publicaciones12. Esto puede deberse al sistema informático de prescripción farmacológica segura, Prefaseg, implementado en nuestro medio en la historia clínica electrónica, que incluye alertas en cuanto a prescripciones duplicadas30.
Se observa una mayor PPI en relación con el aumento del número de visitas y del número de fármacos para los criterios STOPP, pudiendo atribuirse a una mayor tendencia a la prescripción en aquellos pacientes más frecuentadores, o bien a que la polifarmacia y la frecuentación esté asociadas a pacientes con más carga de morbilidad y mayor complejidad.
En cuanto a los criterios START, la PPI aumenta de manera menos significativa al aumentar el número de visitas, pudiendo deberse a una mayor frecuencia de prescripción, y por tanto un menor riesgo de omisión de fármacos recomendados.
Los pacientes domiciliarios presentan una mayor POT respecto a los ambulatorios. Este aumento de la POT, se podría justificar por la mayor limitación terapéutica en el paciente frágil, en relación con el mayor riesgo de efectos secundarios e interacciones frente a un menor beneficio clínico asociado a la menor esperanza de vida. Destaca que los pacientes institucionalizados y domiciliarios presentan una mayor MPI que los pacientes ambulatorios, lo que apunta a la necesidad de la revisión de la medicación especialmente en los primeros, habitualmente con un mayor deterioro clínico y funcional.
Tras la revisión bibliográfica realizada, no hemos encontrado estudios con tamaños muestrales que abarquen prácticamente toda la población anciana de un territorio determinado. Esta es una fortaleza de este estudio, puesto que aporta un conocimiento más global de la magnitud y de las tendencias de prescripción inadecuada en nuestro medio, así como de los factores de riesgo asociados, orientando hacia dónde deben apuntar las intervenciones de mejora de la PPI.
Existen numerosas intervenciones que pueden realizarse para disminuir la PPI en la prescripción ambulatoria, y este estudio puede ayudar al desarrollo óptimo de estos nuevos proyectos.
Los resultados mostrados pueden orientar las intervenciones para determinar los colectivos de pacientes con mayor riesgo a la hora de llevar a cabo acciones, de manera que puedan optimizarse los esfuerzos, y permitir al facultativo detectar a los pacientes con mayor riesgo de PPI.
Gracias a la informatización de las historias clínicas y de la receta electrónica sería posible desarrollar nuevos sistemas de alerta de las inadecuaciones terapéuticas más frecuentemente observadas para ayudar al médico de atención primaria en la prescripción5.
Se han realizado estudios donde se muestra que la intervención de un farmacéutico formado para la revisión de las posibles PPI del paciente resulta coste efectiva. Este método consiste en emitir un informe al médico de atención primaria, quien posteriormente debe valorar la recomendación6.
Otra medida muy útil puede ir enfocadas a la formación del médico de atención primaria como eje fundamental para la revisión de la prescripción del paciente anciano, quien a menudo es atendido por diferentes especialistas. El médico de familia juega un rol fundamental en cuanto a la gestión de la prescripción, pues debe ser capaz de valorar íntegramente al paciente y a su entorno, estableciendo por tanto un diálogo adecuado para la toma de decisiones conjunta en la prescripción y la deprescripción farmacológica2.
En cuanto a las limitaciones de este estudio, se encuentra la exclusión de pacientes sin cobertura pública (5% de la población), el infrarregistro en las bases de datos clínicas informatizadas y la imposibilidad de registrar ciertas variables clínicas (esperanza de vida, riesgo de caídas, etc.). Por otro lado, las bases de datos de prescripción no siempre permiten conocer la duración del tratamiento ni las dosis administradas, lo que supone una limitación para analizar ciertos criterios.
No es posible conocer la adherencia terapéutica real de los pacientes, a pesar de disponer de los datos de dispensación de farmacia, siendo esta limitación inherente a todos los estudios basados en datos de facturación.
ConclusionesSe detectó una PPI poblacional con una alta prevalencia (89,6%). Los resultados obtenidos apuntan a dos perfiles de anciano de riesgo para la PPI: pacientes de edad avanzada, predominantemente mujeres, que reciben atención sanitaria en su domicilio y, especialmente, en una institución sociosanitaria y los ancianos ambulatorios hiperfrecuentadores con largas listas de fármacos.
Este estudio es un paso importante para conocer el alcance de la PPI a nivel poblacional y determinar los factores de riesgo asociados, permitiendo desarrollar futuras líneas de intervención para optimizar la prescripción, implementar medidas de seguridad del paciente y disminuir los gastos asociados.
FinanciaciónEl presente estudio fue ganador de la 6.ª convocatoria de ayuda del SIDIAP (Sistema de Información de los Servicio de Atención Primaria), perteneciente al IDIAP Jordi Gol (Institut Universitari d’Investigació en Atenció Primària, Barcelona), con código IDIAP 4R14/019. A través de esta convocatoria se financió la obtención de datos informáticos para desarrollar el proyecto de investigación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.