El hematoma espinal es una entidad poco común. De acuerdo con su localización puede clasificarse en epidural (el más frecuente), intradural, subaracnoideo o intramedular1,2. La localización intradural supone alrededor del 4% del total de sangrados espinales3. Ocasionalmente se ha reseñado la asociación espontánea y simultánea en un mismo paciente de sangrado espinal e intracraneal, habiéndose descrito hasta el momento un total de 11 casos (sistema de búsqueda Pubmed hasta el año 2010)3–13.
Presentamos una paciente en la que aparecen simultáneamente, y sin factores desencadenantes traumáticos aparentes, un extenso hematoma intradural espinal y una hemorragia subaracnoidea cerebral difusa. Revisamos los factores de riesgo que favorecen el sangrado espinal espontáneo y proponemos una hipótesis fisiopatológica que permita explicar su extensión intracraneal.
Se trata de una mujer de 74 años con antecedentes de cardiopatía valvular con prótesis biológicas en posición mitral y aórtica, hipertensión arterial bien controlada con enalapril y propanolol y fibrilación auricular paroxística en tratamiento con acenocumarol.
Acude de urgencia a nuestro centro como consecuencia de la aparición aguda de dolor cervical y debilidad en los miembros inferiores sin traumatismo previo. En el momento del ingreso la paciente está afebril y normotensa, así como consciente y orientada aunque discretamente bradipsíquica. En la exploración neurológica se aprecian signos de irritación meníngea y una parálisis completa de ambas extremidades inferiores con hipotonía y reflejos rotulianos y aquíleos abolidos, y reflejo cutáneo plantar bilateralmente extensor. Se evidencia una anestesia táctil y dolorosa con nivel dorsal bajo.
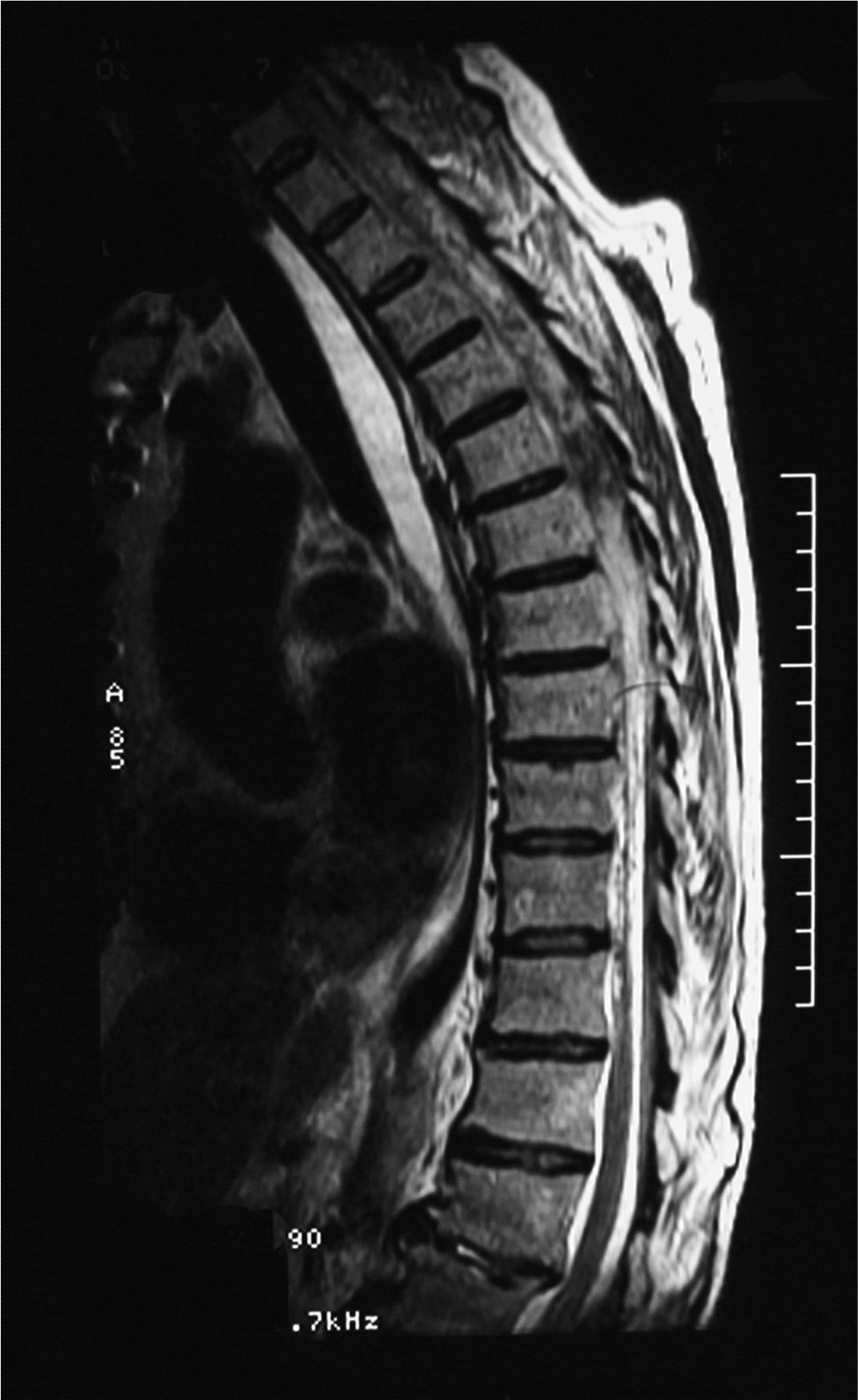
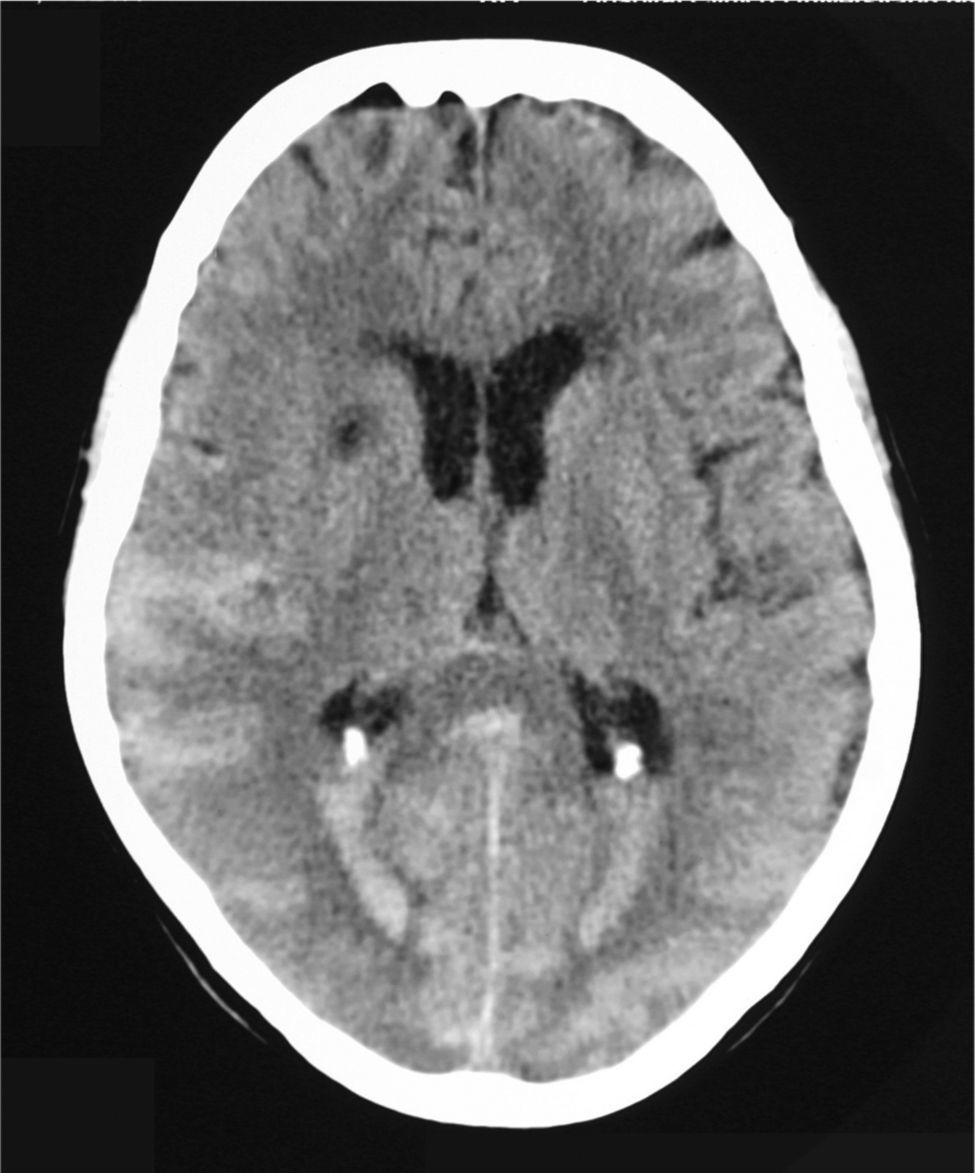
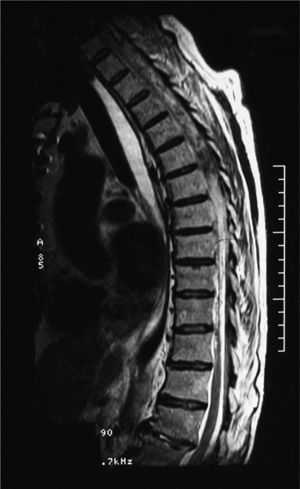
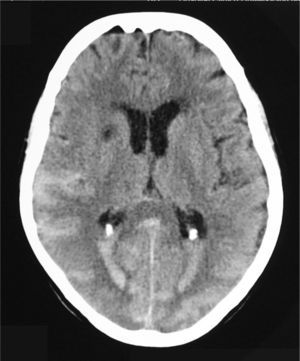
Menos de 12 horas después del inicio del cuadro se realiza una resonancia magnética nuclear (RMN) espinal en la que se objetiva un extenso sangrado de localización intradural, entre los espacios C2 y D10, que desplaza la médula hacia delante y la rodea en un 75% de su circunferencia (fig. 1). Al descubrirse en los cortes altos del estudio sangre en las astas occipitales de los ventrículos laterales, se lleva a cabo a continuación una tomografía computarizada (TC) craneal, que muestra una hemorragia subaracnoidea bilateral de predominio posterior, con sangrado en ventrículos laterales con nivel líquido-sangre (fig. 2). En el estudio analítico no se observan alteraciones salvo un INR al ingreso de 4,45. Tras revertir la anticoagulación con vitamina K y plasma fresco congelado se evalúa la relación riesgo/beneficio de una posible intervención quirúrgica, optándose por el tratamiento conservador con corticoterapia.
En la semana siguiente al ingreso no se aprecia mejoría de la situación neurológica descrita, falleciendo la paciente como consecuencia de una infección respiratoria refractaria al tratamiento antibiótico.
Los hematomas espinales se han descrito asociados a traumatismos, anticoagulación, malformaciones vasculares, realización de una punción lumbar o diversos tipos de tumores1. Respecto a la anticoagulación, la mayoría de los autores sugiere que, por sí misma, no sería suficiente para causar una hemorragia espinal, siendo necesaria bien la existencia de un locus minoris resistentiae en el que se inicie el sangrado, bien otros factores como edad avanzada, aterosclerosis o hipertensión arterial1. En nuestra paciente a la sobredosificación de acenocumarol, en nuestra opinión el principal factor de riesgo (INR: 4,45), se suma la edad avanzada y la hipertensión arterial.
La aparición simultánea de hematomas espinales y hemorragias intracraneales ha sido descrita en contadas ocasiones3–13. Clínicamente esta asociación puede dar lugar, además de los síntomas de afectación medular, a otros como irritación meníngea, cefalea, vómitos, edema de papila, disminución del nivel de conciencia o crisis comiciales, en ocasiones sin síndrome de compresión medular asociado1.
Respecto a la fisiopatología de los hematomas espinales, y centrándonos en los de localización intradural como el caso que nos ocupa, la causa inicial probablemente sea la rotura de vasos en el espacio subaracnoideo, vertiéndose la sangre inicialmente en el líquido cefalorraquídeo, y pasando posteriormente al espacio intradural14. En nuestra paciente parte de esta sangre pudo migrar cranealmente, hecho favorecido por la gran cuantía del sangrado y la postura en decúbito adoptada durante las primeras horas de evolución del cuadro. Por otro lado, la sobredosificación por acenocumarol pudo favorecer la aparición de una hemorragia intracraneal simultánea.
En conclusión, los hematomas espinales pueden complicarse con una extensión intracraneal, principalmente aquellos de gran cuantía o relacionados con el tratamiento anticoagulante. Hemos de estar atentos a esta posibilidad que puede ensombrecer el pronóstico tanto vital como funcional de estos pacientes.
Presentado parcialmente como póster en el XIX Congreso de la Sociedad Europea de Neurología. Milán, junio de 2009.