Los neuropediatras controlamos a pacientes desde el periodo neonatal hasta la adolescencia y juventud. Cuando no son dados de alta, antes o después deben ser transferidos a médicos de adulto: médicos de familia, neurólogos, neurocirujanos u otros especialistas.
La transferencia es necesaria porque los neuropediatras somos expertos en niños y adolescentes, pero no en adultos, y por la inadecuación del ingreso de adultos en salas pediátricas.
Sin embargo, la transferencia puede ser traumática ya que hay una relación, a veces de muchos años, que incluye la forma de trabajar y la afectividad establecida entre el neuropediatra y el paciente y familia, que deben adaptarse a otro entorno y otros profesionales. Por otro lado, los neurólogos no siempre están preparados para el control de algunas patologías neuropediátricas.
El tema de las transferencias se plantea por primera vez en Estados Unidos en una convención en 1984 como consecuencia del importante aumento de supervivencia durante los años setenta y ochenta en niños con patología crónica y discapacitante; posteriormente, ha habido otras 2 convenciones en 1989 y 20011.
Buscando en PubMed, con fecha 13 de febrero de 2011, revisiones (review) con los términos pediatric to adult transition, encontramos 130 artículos (de los cuales sólo hay 8 del siglo xx) referidos a fibrosis quística, cáncer, trasplantados, cardiopatías congénitas, diabetes mellitus, patología inflamatoria intestinal, nefropatía crónica, déficit de hormona de crecimiento y patología neurológica y neuroquirúrgica.
Se refieren a problemas neurológicos 12 artículos, en relación con: patología neurológica sin especificar2, miopatías3, hidrocefalia4, tumores del SNC5, trastorno con déficit de atención con hiperactividad (TDAH)6, patología neuroquirúrgica7–9, daño cerebral traumático10, facomatosis y tumores genéticamente determinados11, espina bífida12,13 y parálisis cerebral13. Además, hay uno referido a errores congénitos del metabolismo14, muchos de ellos con afectación neurológica, cuyo diagnóstico y seguimiento ha correspondido hasta recientemente a pediatras, pero a los que actualmente los servicios de adultos (especialmente neurología y medicina interna) se tienen que adaptar15.
Todos los artículos coinciden en que se ha avanzado muy poco y señalan una serie de barreras para una transición exitosa: falta de coordinación entre unidades pediátricas y de adultos, problemas relacionados con los padres, resistencia de las familias, resistencia del paciente, falta de planificación y falta de soporte institucional.
Los neuropediatras controlamos:
- –
Problemas de poca fragilidad y elevada prevalencia como son las cefaleas, algunos trastornos paroxísticos no epilépticos, algunas epilepsias y el TDAH.
- –
Problemas de gran fragilidad (si se tienen en cuenta por separado, aunque en su conjunto representan un alto número de pacientes), menos prevalentes, de gran impacto personal, familiar y social, como son: retraso psicomotor patológico (incluidos trastornos del espectro autista y retardo mental), parálisis cerebral infantil, patología tumoral, enfermedades metabólicas, enfermedades de la unidad neuromuscular, trastornos medulares incluido el mielomeningocele, epilepsias refractarias y síndromes neurocutáneos. Más del 8% de nuestros pacientes tienen enfermedades raras (con diagnóstico establecido) y más del 8% epilepsias, de las cuales más del 20% son refractarias16.
Hemos revisado nuestra experiencia en el Hospital Miguel Servet de Zaragoza durante un periodo de 20 años, de mayo de 1990 a noviembre de 201016–18. En la base de datos de neuropediatría figuran en ese periodo 13.268 pacientes, de los cuales 855 (6,4%) eran mayores de 14 años en el momento de la última modificación: 361 de 14 años, 170 de 15, 103 de 16, 86 de 17, 72 de 18 y 62 de 19 a 28 años. De estos 855 pacientes, 274 (32%) siguen control en neuropediatría, 11 (1,2%) fallecieron, 353 (41,2%) han sido dados de alta (es decir, han sido transferidos a su médico de familia) y 151 (17,6%) han sido transferidos a neurología de adultos.
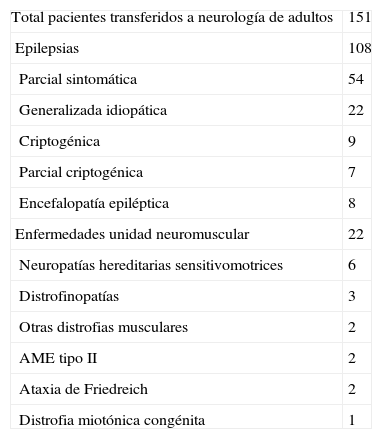
Las patologías de nuestros pacientes transferidos a neurología de adultos corresponden a 108 epilepsias y 22 enfermedades de la unidad neuromuscular (tabla 1). Entre los diagnósticos de los 353 niños dados de alta, por tanto transferidos a su médico familia, destacamos: 35 casos de retardo mental, 26 de parálisis cerebral infantil, 18 de TDAH, 6 neurofibromatosis tipo 1 y 2 casos de trastorno del espectro autista.
Diagnósticos de los 151 pacientes transferidos de neuropediatría a neurología de adultos
| Total pacientes transferidos a neurología de adultos | 151 |
| Epilepsias | 108 |
| Parcial sintomática | 54 |
| Generalizada idiopática | 22 |
| Criptogénica | 9 |
| Parcial criptogénica | 7 |
| Encefalopatía epiléptica | 8 |
| Enfermedades unidad neuromuscular | 22 |
| Neuropatías hereditarias sensitivomotrices | 6 |
| Distrofinopatías | 3 |
| Otras distrofias musculares | 2 |
| AME tipo II | 2 |
| Ataxia de Friedreich | 2 |
| Distrofia miotónica congénita | 1 |
AME: atrofia muscular espinal.
Los servicios de neurología y neuropediatría y los gestores responsables deberían hacer un esfuerzo por mejorar la transferencia mediante un proceso de transición, para lo cual pueden establecerse diferentes fórmulas. Hay patologías que pueden y deben ser controladas por pediatras y médicos de atención primaria, otras que deben ser transferidas a neurocirugía y tal vez a psiquiatría, y otras que deben pasar a neurología.
Hoy nadie discute la necesidad de expertos en 2 grupos de edad: neuropediatras y neurólogos; podría ser muy útil la figura del experto en el grupo de edad de la transición (y por tanto, «experto en transición»).
El «experto en transición» sería una herramienta de primer orden para implementar la comunicación y el trabajo en equipo entre neuropediatras, neurólogos y neurocirujanos. Tenemos mucho que aprender unos de otros y debemos fomentar la comunicación mediante sesiones conjuntas y el aprovechamiento de las tecnologías de la información y comunicación (especialmente el correo electrónico).
Las claves de una buena transición son:
- –
Transferencia anunciada previamente.
- –
Percepción por parte de los usuarios de continuidad, de que somos el mismo equipo, con los mismos criterios y sistemática de trabajo.
- –
Planificación.
- –
Soporte institucional.
Los servicios de neurología en España cuentan en general con más neurólogos que los servicios y unidades de neuropediatría. Los neuropediatras somos pocos para repartir la carga de trabajo asistencial y de permanente actualización en campos muy diversos (muchos de ellos complejos y con continuos avances). Los servicios de neurología podrían compartir («donación a tiempo parcial») con neuropediatría un neurólogo, idealmente capacitado como neuropediatra tras 2 años de formación en una unidad de neuropediatría. El neurólogo-neuropediatra compaginaría la actividad asistencial, docente, de investigación y de gestión en neurología, neuropediatría y «transición».
Para concluir, los pacientes neuropediátricos deben ser transferidos a médicos de adultos entre los 14 y 18 años, idealmente mediante un proceso de transición dirigido por un neurólogo-neuropediatra, que en poco tiempo se convertiría en experto en la transición y en figura clave en la comunicación entre neurología y neuropediatría y en la formación continuada de neurólogos en problemas a los que no están habituados, como síndromes neurocutáneos, retardo mental, trastornos del espectro autista, parálisis cerebral infantil, TDAH y enfermedades metabólicas. En definitiva, mejorarían la calidad y la continuidad asistencial en beneficio de los usuarios y sus familiares y de los profesionales, satisfechos por mejorar nuestro servicio.