Los autores comparan de forma aleatorizada el número de intentos durante la intubación endotraqueal convencional de un maniquí utilizando 2 tubos de polivinilo (PVC) aparentemente similares pero de distinto fabricante: Intersurgical (IS; Intersurgical S.L., Madrid, España) y Mallinckrodt (ML; Mallinkrodt Medical S.A., Madrid, España).
MétodoVeintiséis anestesiólogos experimentados intubaron 2 veces un maniquí utilizando un tubo diferente en cada ocasión y cuyo orden fue establecido de forma aleatoria (secuencia aleatoria generada por Epidat 3.1.). El tubo fue pintado para enmascararlo y no ser reconocido por el participante. El objetivo principal del estudio era comparar el número de intentos necesarios para completar la maniobra con cada tubo. El tiempo de intubación y las intubaciones fallidas también fueron recogidos.
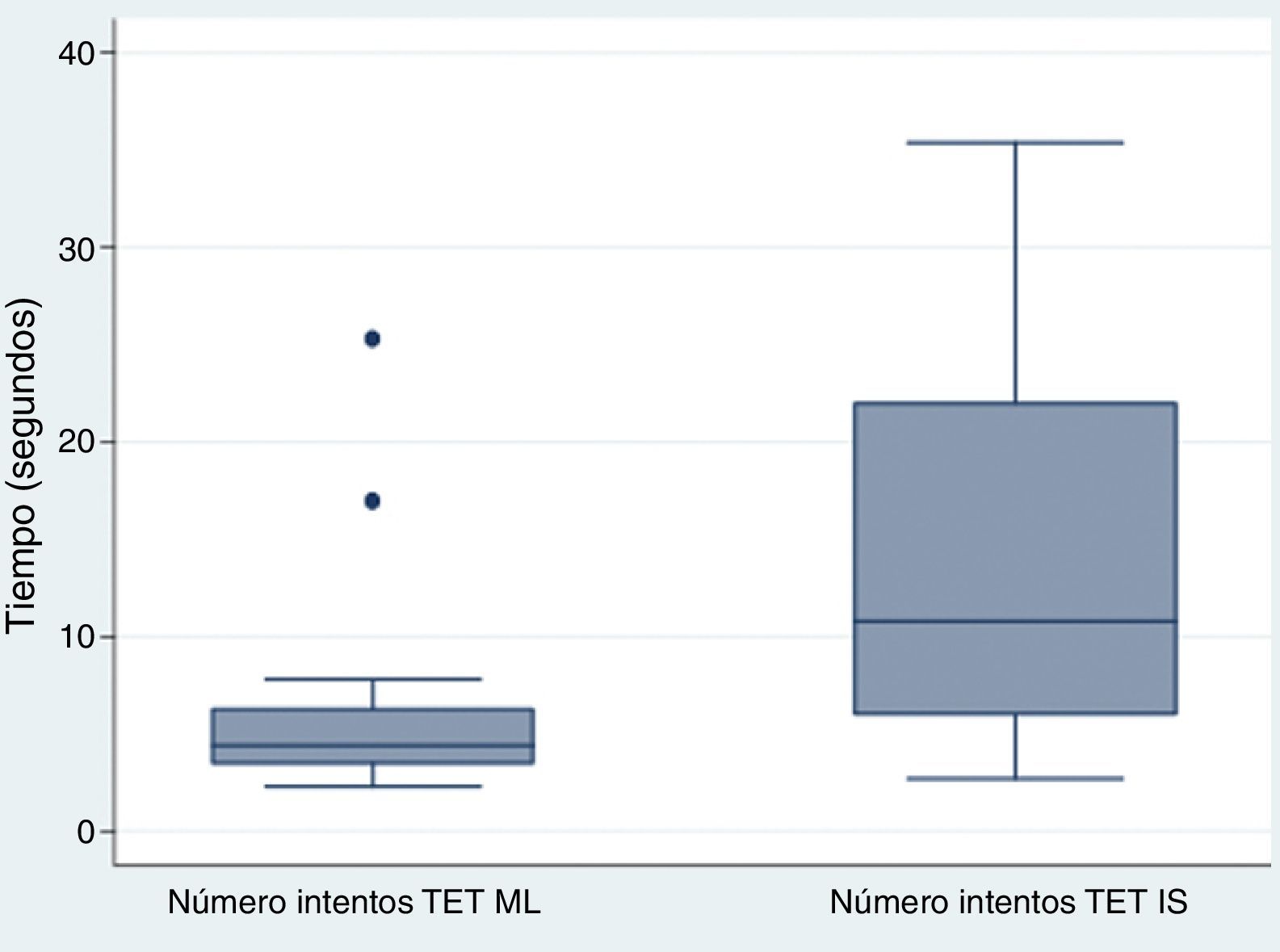
ResultadosEl número de intentos con el tubo de ML fue significativamente menor que con el tubo de IS. Con el de ML se completó la intubación al primer intento en el 93,3% de los casos, mientras que con el de IS el porcentaje se redujo al 30,8% (test exacto de Fisher, p<0,001). El tiempo necesario para completar la maniobra fue mayor con el tubo de IS (mediana 10,8s, rango intercuartílico 6-22) que con el tubo de ML (mediana 4,4s, rango intercuartílico 3,5-6,3).
ConclusionesEl tubo de PVC de la casa ML se mostró superior al compararlo con el de IS, asociándose este último a la necesidad de un mayor número de intentos para completar la intubación de un maniquí. Los autores han atribuido estos resultados a un defecto en la curvatura de la punta del tubo de IS.
A randomised study was conducted on the number of attempts made during the conventional endotracheal intubation of a mannequin using two polyvinyl (PVC) tracheal tubes, apparently similar but from different manufactures: INTERSURGICAL (IS; Intersurgical S.L., Madrid, Spain) and Mallinckrodt (ML; Mallinkrodt Medical S.A., Madrid, Spain).
MethodsA total of 26 anaesthesiologists, in randomly established order (generated by Epidat 3.1) intubated a mannequin twice using a different tube each time. The tubes were masked by painting them to prevent recognition. The main outcome of the study was to compare the number of attempts needed to complete the manoeuvre for each tube. Data on intubation time and failed intubations were also collected.
ResultsThe number of attempts with the ML tube was significantly lower than with the IS tube. Intubation was completed on the first attempt with the ML tube in 93.3% of cases, while using the IS tube the percentage fell to 30.8% (Fisher exact test, P<.001). The time required to complete the manoeuvre was greater with the IS tube (median 10.8seconds, interquartile range 6-22) than with the ML tube (median 4.4seconds, interquartile range 3.5 to 6.3).
ConclusionsThe PVC tube from the ML manufacturer was superior when compared with the IS, the latter was also associated with a larger number of attempts to complete intubation using a conventional Macintosh blade.
Hoy en día existen más de 50 tipos de tubos endotraqueales (TET) en el mercado. Todos parecidos entre sí pero con alguna peculiaridad que los hace diferentes. Es necesario conocer las características de los tubos de los que se dispone para poder elegir el más adecuado para cada escenario.
Una conexión estándar de 15mm y un sistema de neumotaponamiento opcional forman parte del cuerpo cilíndrico de los TET. Estos a su vez presentan unas determinadas características, como son la forma del bisel, con o sin orificio de Murphy, y la morfología del cuerpo, condicionada por el tipo de material del que está compuesto el tubo.
El diseño de la morfología de los TET ha demostrado su influencia en el paso del tubo a través de la glotis durante la intubación endotraqueal1.
Son pocos los estudios que comparan las diferencias morfológicas existentes entre los diversos tubos2-4. Menos son los que comparan la anatomía de la punta al utilizar la técnica convencional de intubación endotraqueal, la laringoscopia directa con la pala de pala de Macintosh5-8.
Variaciones en el ángulo de la punta pueden optimizar o, en algunos casos, pueden dificultar la intubación en situaciones aparentemente fáciles de resolver6-8.
En la práctica habitual del anestesiólogo existe una mayor preocupación acerca de qué dispositivo utilizar más que del tipo de tubo endotraqueal y de los requisitos que este debe cumplir para que los resultados sean satisfactorios.
Este es el primer estudio prospectivo y aleatorizado en el que se ha comparado la tasa de éxitos entre 2 TET, ambos de polivinilo (PVC), pero de distinto fabricante, utilizando el laringoscopio de Macintosh como dispositivo de intubación en un maniquí. Aparentemente ambos tubos parecían similares, pero existían pequeñas diferencias morfológicas, así como de consistencia.
El objetivo de este estudio fue estudiar la influencia de las diferencias cualitativas existentes entre ambos tubos en el número de intubaciones endotraqueales realizadas sobre un maniquí.
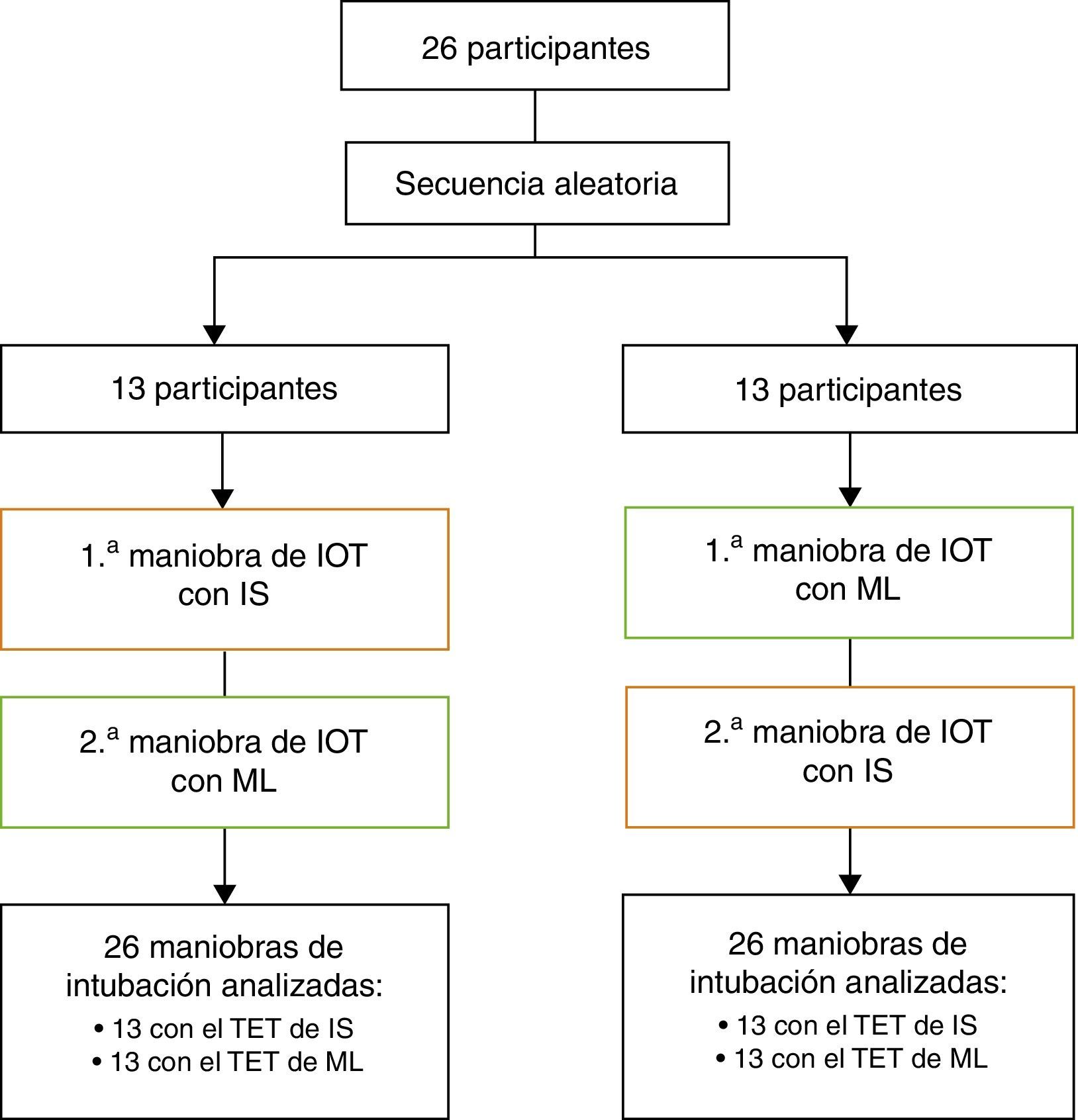
Material y métodosEl tamaño muestral se calculó para una proporción esperada de éxito en la primera intubación del 90% con el dispositivo de ML y del 50% con el dispositivo de IS. Para la comparación de proporciones emparejadas con un nivel de confianza del 95% y una potencia estadística del 80%, fueron necesarios 23 pares de observaciones. Invitamos a participar a los 26 anestesistas del servicio, asumiendo una proporción de rechazo a participar del 10% de ellos.
Todos los miembros del servicio (pertenecientes a la escuela de vía aérea difícil del Hospital de Denia-CEDIVA) cuya dedicación a la anestesia fuera superior a los 3años se incluyeron en el estudio. El ensayo se realizó sobre un maniquí cuya visualización de la glotis, según la clasificación de Cormack-Lehane, era deII, tras alinear previamente los ejes. Utilizamos una pala de Macintosh del número 3. Los 2 tubos utilizados eran ambos de PVC y del número 8. El tubo estándar de la casa Mallinkrodt (ML; Mallinkrodt Medical S.A., Madrid, España) fue utilizado como control en el estudio y comparado con el tubo estándar del fabricante Intersurgical (IS; Intersurgical S.L., Madrid, España). La diferencia existente entre ambos tubos consistía en una discreta variación del ángulo en su tercio distal que los participantes previamente desconocían.
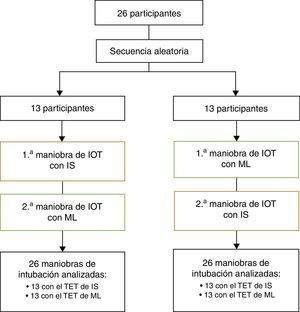
Cada uno de los participantes en el estudio utilizó en primer lugar uno de los modelos y luego el siguiente, en un orden determinado al azar en cada caso: secuencia aleatoria generada por Epidat 3.1, con introducción de las instrucciones para cada tubo en un sobre cerrado opaco. La apertura del sobre fue realizada por un colaborador no cegado que preparaba el tubo y completaba el enmascaramiento antes de que cada uno de los anestesistas estudiados comenzase las maniobras. (fig. 1)
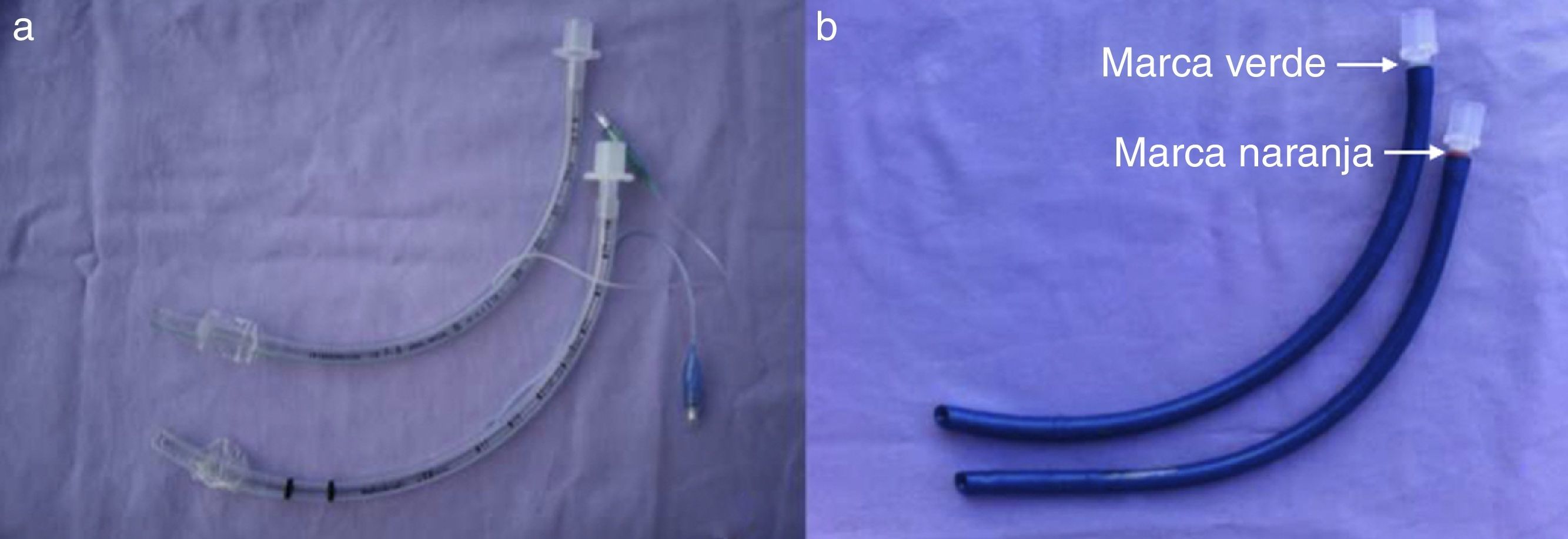
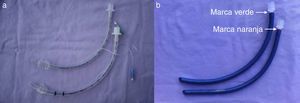
Ambos tubos se pintaron del mismo color (azul) y se les puso la misma conexión para que no presentaran detalles que permitiese a los participantes o al observador (encargado de recoger los datos) la identificación del modelo. Se diferenciaron por una marca de color en la conexión (fig. 2).
Enmascaramiento de los tubos. En la imagen a se muestran los tubos originales antes del enmascaramiento, perteneciendo el tubo superior a IS y el inferior a ML. En la imagen b se observan ambos tubos pintados de azul y con la misma conexión, con una marca diferencial en la parte superior que los diferencia (verde: ML; naranja: IS).
Todas las medidas fueron realizadas y anotadas por el mismo observador.
La intubación endotraqueal fue realizada según la técnica descrita por Macintosh9. Para evitar la familiarización con el tubo, este se le proporcionó al participante de forma aleatoria al confirmar la visualización de la glotis, tras la introducción del laringoscopio. Si la intubación no era posible al primer intento, a partir del segundo se le permitía realizar maniobras facilitadoras que consistían en utilizar una guía de Eschmann, preformar el tubo mediante un fiador o redirigir el tubo con unas pinzas de Magill.
El objetivo principal del estudio fue obtener el número de intentos de intubación con cada tubo. Una intubación fallida se definía cuando la tráquea no era intubada tras 3 intentos, o tras un tiempo de 120s. La duración se estimaba desde el momento en que el participante solicitaba el tubo tras una adecuada visualización glótica, hasta que este pasaba las cuerdas vocales. El correcto posicionamiento era confirmado tras una adecuada insuflación pulmonar mediante ambú. Se consideraba como intento cualquier corrección de la trayectoria o retroceso del tubo durante el procedimiento. La descripción de la técnica y las normas se advirtieron previamente a los participantes.
El número de intentos realizados y el tiempo de duración de las maniobras fueron recogidos y analizados.
La posible influencia de la curvatura de ambos tubos durante la intubación fue analizada al final del procedimiento. Se preguntó a los anestesistas cuál creían que era la diferencia entre ambos tubos, antes y después de visualizarlos juntos.
ResultadosEn total, se estudiaron las maniobras de intubación de 26 anestesistas. Los años de experiencia de los anestesistas no tenían una distribución normal (test de curtosis y asimetría, p=0,009). La experiencia mediana era de 10años, con rango intercuartílico de 5 a 20 años.
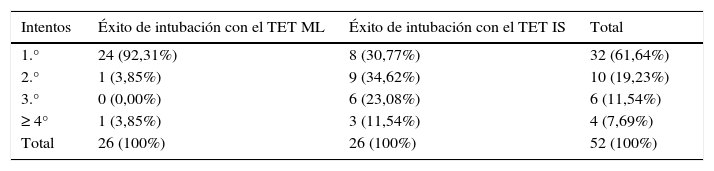
Número de intentosSe registró el número de intentos necesarios para completar la intubación del maniquí, considerando como fracaso de intubación la necesidad de 4 o más intentos.
El número de intentos necesarios para completar la maniobra con el tubo de ML fue menor que con el tubo de IS (con el ML se completó la intubación al primer intento en un 93,3% de los casos, mientras que con el IS el porcentaje se redujo al 30,8%). Las diferencias entre grupos fueron estadísticamente significativas (test exacto de Fisher, p<0,001) y mostraron una tendencia lineal significativa (ji cuadrado de tendencia lineal, p<0,001; test de tendencia no paramétrica, p<0,001) (tabla 1).
Éxitos de intubación en función del número de intentos
| Intentos | Éxito de intubación con el TET ML | Éxito de intubación con el TET IS | Total |
|---|---|---|---|
| 1.° | 24 (92,31%) | 8 (30,77%) | 32 (61,64%) |
| 2.° | 1 (3,85%) | 9 (34,62%) | 10 (19,23%) |
| 3.° | 0 (0,00%) | 6 (23,08%) | 6 (11,54%) |
| ≥ 4° | 1 (3,85%) | 3 (11,54%) | 4 (7,69%) |
| Total | 26 (100%) | 26 (100%) | 52 (100%) |
La proporción de fracasos de intubación no presentó diferencias significativas según el tubo utilizado, probablemente en relación con el bajo tamaño muestral (test exacto de Fisher, p=0,610). Hubo 3 fracasos de intubación con el tubo de IS y uno con el tubo de ML. El participante que falló la intubación con el tubo de ML, también lo hizo con el tubo de IS.
Tiempo de intubaciónSe registraron los tiempos necesarios para completar la maniobra en todos los casos, aunque en el análisis se incluyeron solo los tiempos necesarios para intubar en caso de que no existiera fracaso de intubación.
No se observaron diferencias en el tiempo de intubación en función de los años de experiencia (Rho=0,058; p=0,698).
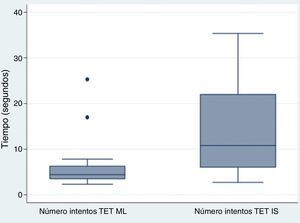
El tiempo necesario para completar la maniobra fue mayor con el tubo de IS (mediana 10,8s, RIC 6-22) que con el tubo de ML (mediana 4,4s, RIC 3,5-6,3). Como se observa en el gráfico, la variabilidad en los tiempos de intubación fue mucho mayor con el tubo de IS que con el tubo de ML (fig. 3).
Las diferencias en los tiempos necesarios para completar la maniobra entre el tubo de ML y el tubo de IS fueron estadísticamente significativas (test de Wilcoxon para datos emparejados, p=0,007).
Dos tercios (65,38%) de los anestesistas prefirieron el tubo endotraqueal de ML, un tercio no mostró preferencia por un tubo en particular (30,77%), y solo uno prefirió el tubo de IS (3,85%).
No se observaron diferencias significativas en las preferencias en función de los años de experiencia (Kruskal-Wallis, p=0,781).
Las diferencias en el tubo, tanto durante su manejo como tras visualización del mismo, se identificaron más frecuentemente en su tercio distal, en relación fundamentalmente con la angulación/curvatura. Esta zona fue percibida como diferente por el 42,3% de los anestesistas antes de ver el tubo, y por el 65,4% después.
En los campos de respuesta abierta se observaron percepciones adicionales que indicaran mayor facilidad de entrada directa a glotis con el tubo de ML, con sensaciones acerca del tubo de IS que incluyeron dificultad para dirigirlo, peor ajuste a la anatomía de la glotis y posibilidad de efecto más traumático.
La revisión del tubo tras su extracción permitió apreciar una mayor curvatura en el tubo de ML, con cambios especialmente a nivel distal. Otras percepciones incluyeron diferencias en el bisel de la punta y en la posición del neumotaponamiento.
DiscusiónEl diseño de la punta del TET ha demostrado su importancia en el paso del tubo a través de la glotis durante la intubación endotraqueal al utilizar diversos dispositivos.
Con el objetivo de provocar un menor traumatismo en la vía aérea durante la intubación se han diseñado tubos cuya punta presenta unas características determinadas.
Ya en 1993, P. Moore desarrolló un tubo con una punta sin bisel cuyo diámetro disminuía de forma cónica para adaptarse al diámetro de un fibrobroncoscopio (FBB). Su prototipo obtuvo un 75% más de éxitos al compararlo con tubo de PVC convencional en la intubación a través de un FBB, pero nunca fue comercializado4.
Ruari Greer comparó un tubo reforzado y con la punta de silicona (diseñado para la intubación a través de mascarillas laríngeas) con un tubo convencional durante la intubación con FBB. Concluyó que el uso del TET con la punta de silicona facilitaba la intubación orotraqueal (IOT) a través del FBB, no solo por la morfología de la punta, sino también por presentar una consistencia más blanda del material2. No hay estudios en los que este tubo se haya utilizado durante la laringoscopia directa.
El tubo de Parker (Parker Medical, Englewood, CO, EE.UU.) presenta una morfología especial en forma de pico de pájaro (Flex-Tip®) y ha demostrado que su punta facilita la intubación a través de un FBB o guía, al compararlo con un tubo de PVC convencional10-11.
MinHye So mostró la superioridad del tubo de Parker frente a un tubo de PVC convencional durante la IOT a través de una laringoscopia directa realizada por anestesistas principiantes. Llegó a la conclusión de que la morfología de la punta podría facilitar su inserción. En ambas intubaciones utilizó un estilete para mejorar la consistencia del tubo, por lo que no analizó el ángulo sino solamente la morfología distal de la punta6.
Levitan analizó sobre cadáveres la dificultad de inserción de un tubo endotraqueal según el ángulo del mismo7. Para ello introdujo un estilete preformado con distintos ángulos (entre 25 y 60grados) y los comparó. Llegó a la conclusión de que ángulos mayores de 35grados provocaron una mayor dificultad de paso del tubo a través de la tráquea. No analizó los ángulos por debajo de los 25grados.
La angulación distal del tubo se puede modificar con el tubo de Endo-Flex (MerlynMedical, Tustun, California, EE.UU.) gracias a un mecanismo que se acciona manualmente. Teoh y Yamakage, en distintos estudios, demostraron la superioridad del Endo-Flex frente al tubo de PVC convencional al disminuir el número de maniobras necesarias durante el proceso de intubación convencional, dado que no precisa estilete ni guías facilitadoras que aumenten los tiempos de acción5,8.
Son pocos los estudios que comparan las diferencias morfológicas existentes entre los distintos tubos2-4. Algunos muestran que variaciones en el ángulo de la punta pueden optimizar o pueden en algunos casos dificultar la intubación en situaciones aparentemente fáciles de resolver6-8. Pero a la hora de comparar las distintas puntas y los ángulos de los tubos no llegan a una conclusión que nos permita aclarar qué tubo es el que mejor optimiza las maniobras de la laringoscopia directa para así obtener los mejores resultados.
En nuestro estudio encontramos un mayor éxito en la IOT al primer intento y menores tiempos intubación, estadísticamente significativos, al utilizar el TET de la casa ML respecto al tubo convencional diseñado por la casa IS. Además, hubo 2 intubaciones fallidas más con el TET de IS.
Resulta llamativo que en el caso del TET de IS se completara la intubación al primer intento en tan solo el 30,8% de los casos. Esto supuso que el 69,2% de los anestesiólogos necesitaron más de un intento para completar el procedimiento con éxito. El tiempo necesario para completar la IOT con el tubo de IS también fue mayor, probablemente porque fallaron más veces y necesitaron más tiempo.
Al comparar visualmente ambos tubos juntos se apreciaba una clara diferencia en la angulación distal del tubo, que fue percibida a su vez por el 42,3% de los participantes durante la intubación. Ascendió al 65,4% al mostrarles ambos tubos a la vez.
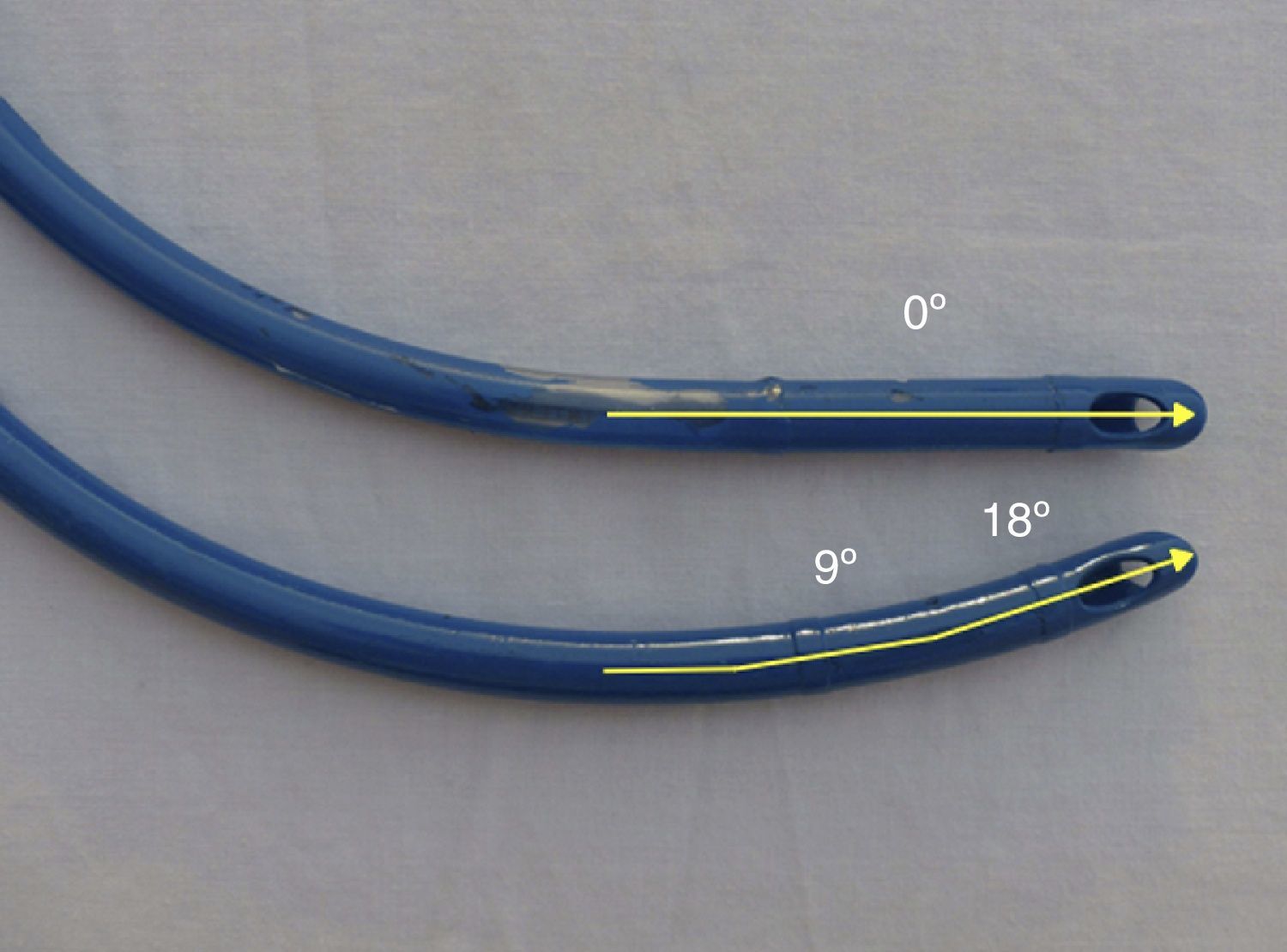
El tubo de ML presentaba una morfología curvilínea constante en todo su trayecto (con una angulación hasta de 18°), mientras que el tubo de IS perdía la curvatura en su tercio distal, haciéndose recto (fig. 4). Esta es probablemente la causa responsable de los resultados obtenidos en nuestro estudio.
La limitación principal que nos encontramos en los estudios realizados sobre la vía aérea es la dificultad de llevar a cabo un estudio a doble ciego, puesto que los dispositivos utilizados no se pueden enmascarar, siendo este un sesgo importante. El estudio que nosotros presentamos adquiere una fuerza importante al tratarse de un diseño a doble ciego controlado y aleatorizado en el que es el mismo participante quien actúa como caso y control, y por tanto permite una verdadera comparación entre los 2 tubos endotraqueales. La limitación más evidente fue el uso del maniquí, pero aun así demostramos la existencia de diferencias significativas entre ambos tubos.
Es necesario la realización de más estudios que analicen la curvatura más adecuada para optimizar el procedimiento, hasta ahora más utilizado, de la IOT mediante laringoscopia directa.
La importancia de conocer y analizar el material del que disponemos y con el que trabajamos en el día a día es fundamental para obtener buenos resultados.
El retraso en la intubación endotraqueal puede poner en peligro al paciente, aumentando el riesgo de hipoxia y broncoaspiración.
El tubo de ML se asoció con la necesidad de un menor número de intentos para completar la intubación del maniquí, precisando además un tiempo total menor para completar la maniobra correctamente.
Los autores concluyeron que la angulación distal del tubo pudo ser la causa de un mayor número de intentos de intubación con el tubo de IS, lo que podría condicionar un aumento del riesgo en el manejo de la vía aérea del paciente.
FinanciaciónNo se ha percibido financiación en este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.