El cáncer de próstata constituye la neoplasia más frecuente en varones de países desarrollados y el segundo en mortalidad junto al colon1. Es un tumor muy sensible al bloqueo hormonal (casi el 100% de respuesta inicial). Sin embargo, por la histología y carga tumoral, es frecuente que progrese haciéndose resistente a la castración química2. En estos pacientes, la existencia de metástasis radiológicas empeora el pronóstico (16-18 meses vs. 4 años sin metástasis)1. Las metástasis óseas son frecuentes en el cáncer de próstata (8-35% al diagnóstico y hasta el 75% en cánceres avanzados)3 y son causa de deterioro funcional (dolor, fracturas patológicas, sintomatología neurológica). Para su diagnóstico, las pruebas de imagen son fundamentales: los patrones radiológicos de Loodwick, la reacción perióstica y el tipo de metástasis (lítica o blástica), nos orientan hacia un tumor primario, pero no son patognomónicos. De hecho, aunque en el cáncer de próstata las metástasis son fundamentalmente blásticas, hay casos de lesiones líticas con mayor riesgo de fractura y más dolor. Además, la existencia de metástasis empeora el pronóstico siendo la supervivencia media de 5 años (12-18 meses si es resistente a la castración) frente a los 15 años si no hay diseminación1,2.
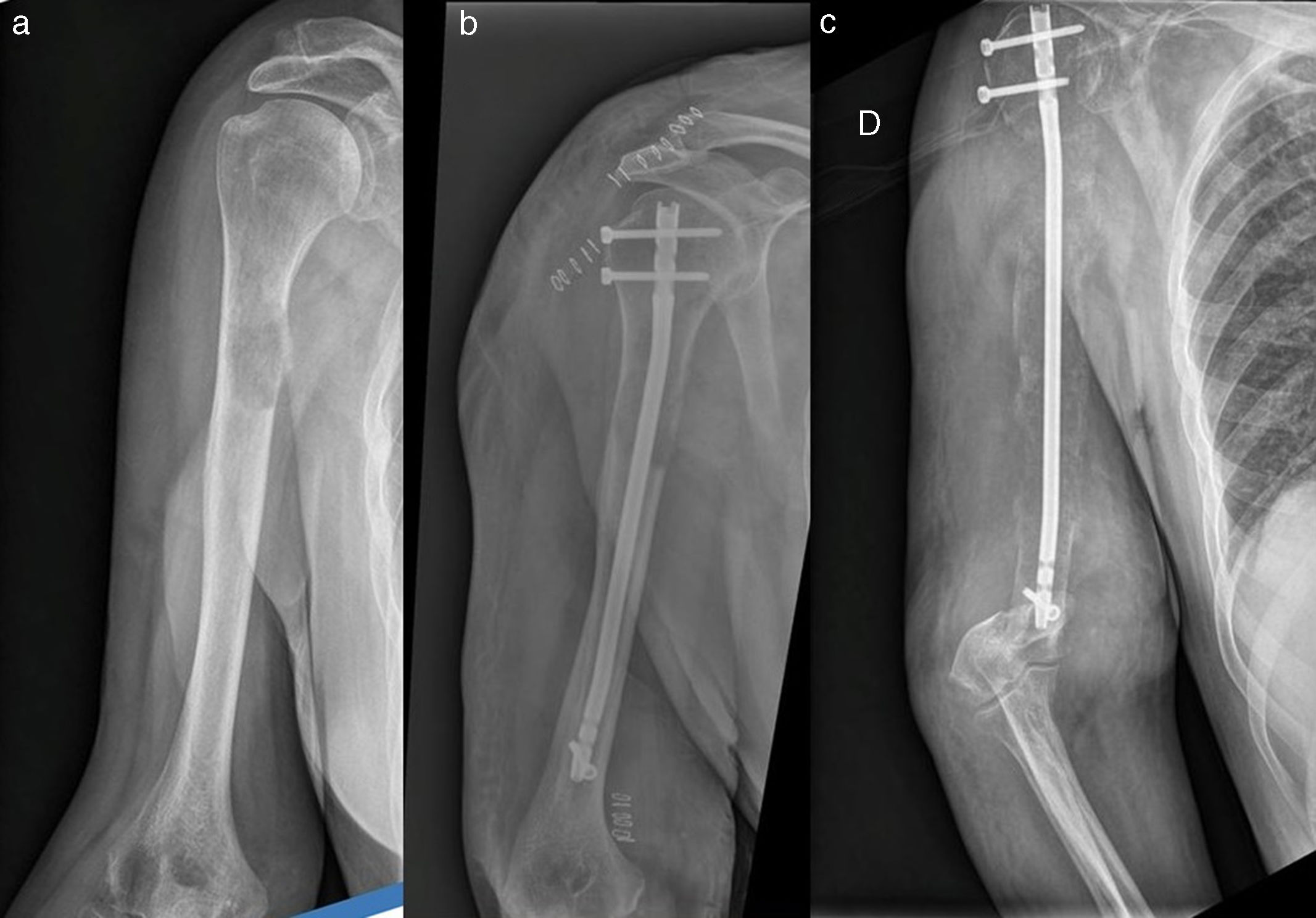
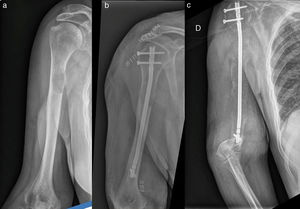
Presentamos el caso de un paciente de 82 años, con hipertiroidismo subclínico y parkinsonismo vascular como antecedentes, diagnosticado de adenocarcinoma de próstata cT2A-T3A Gleason 9 N0M0 en abril de 2014. Tras bloqueo androgénico durante año y medio, presentó elevación de PSA. El body-TAC para estudio de extensión mostró lesiones líticas en pala ilíaca y húmero derechos. En la radiografía de húmero describen: lesión lítica en cuello quirúrgico con reacción perióstica y sin fractura (fig. 1a). Tras estudio del caso, y ante el elevado riesgo de fractura patológica, traumatología realizó enclavado endomedular profiláctico de húmero en octubre de 2015 (fig. 1b). En la anatomía patológica se confirmó por inmunohistoquímica metástasis de adenocarcinoma moderadamente diferenciado de próstata. La quimioterapia con docetaxel tuvo que suspenderse por complicaciones infecciosas. Se mantuvo enzalutamida, proponiendo antirresortivos coadyuvantes. Sin embargo, tanto por las complicaciones de la quimioterapia, como por el deterioro general y habiendo detectado progresión de la enfermedad a pesar de la castración química, el paciente y su familia, junto con el equipo médico, decidieron suspender todo tratamiento activo. En agosto de 2016, acudió a urgencias por fractura supracondílea de húmero derecho distal al clavo intramedular (fig. 1c), decidiéndose tratamiento conservador dado que conservaba la sensibilidad y la vascularización distal a la fractura. Debido al deterioro funcional, el equipo de soporte y atención domiciliaria (ESAD) solicitó ingreso en una unidad de cuidados paliativos en octubre de 2016. El paciente mantenía bipedestación y deambulación a trayectos cortos con supervisión, y se inició terapia funcional en planta y fisioterapia en gimnasio con el objetivo de mantenimiento de independencia mínima en actividades básicas. En la cuarta semana de ingreso falleció por cuadro infeccioso digestivo.
La etiopatogenia de las metástasis óseas implica la anatomía, mecanismos bioquímicos y endocrinológicos. El conocimiento de estos mecanismos es fundamental para diagnosticar y tratar dichas metástasis4. Para el diagnóstico es fundamental la realización de una prueba que evalúe todo el esqueleto (sobre todo si hay síntomas o alteraciones analíticas). La más utilizada es la gammagrafía que mide el metabolismo óseo aumentado. Es una prueba con una especificidad subóptima sobre todo en diferenciar lesiones benignas de las malignas. En caso de hallar lesiones se debe realizar una prueba de imagen centrada en dicha zona siendo la TC la más adecuada en extremidades y la RMN en columna. Las pruebas funcionales combinadas con imagen (PET/TC) que pueden detectar lesiones no visibles en TC/RMN convencionales no se han generalizado debido, fundamentalmente, a la falta de disponibilidad de los equipos3. En cuanto al tratamiento, ha de centrarse en el control del dolor, preservando o restaurando la funcionalidad de la zona afectada, además de tratar el tumor local y estabilizar el esqueleto5. Así, la utilización de analgésicos y de quimioterapia y/o radioterapia externa para el tumor primario, así como la indicación de inhibidores de osteoclastos por su efecto en el mecanismo del RANKL (bifosfonatos, denosumab…), son útiles en todas las metástasis óseas. Debemos diferenciar las lesiones líticas en metástasis no vertebrales en las que exista riesgo de fractura, donde se planteará la cirugía preventiva. Para esta decisión se han desarrollado instrumentos para valorar el riesgo, como la escala de Mirels, que es una escala que, a pesar de tener muchos detractores y que puede estar influida por el observador, es ampliamente aceptada y utilizada hoy día6. Si ya hay fractura, estaría indicada la fijación de la fractura y después radioterapia externa.
Dada su complejidad, en el diagnóstico y tratamiento de las metástasis óseas han de participar no solo traumatólogos, sino también oncólogos médicos y radioterápicos, radiólogos, geriatras y rehabilitadores. Esto hace indispensable el trabajo en equipo y la unificación de criterios para ofertar al paciente el mejor tratamiento médico-quirúrgico7.
A Juan José Baztán y Alberto Socorro sin los cuales este caso nunca hubiera visto la luz.