INTRODUCCION
En los ensayos clínicos fundamentales del tratamiento de la insuficiencia cardíaca (IC), los pacientes mayores de 75 años no están representados1-4 y en la literatura médica parece que hay pocas discrepancias sobre la existencia de diferencias en el tratamiento de la IC entre ancianos y jóvenes, hecho claramente reflejado en estudios recientes5.
Con la intención de responder a la pregunta de si en nuestro medio hay diferencias en el tratamiento de la IC entre los ancianos y los adultos más jóvenes, hemos analizado el tratamiento prescrito a los pacientes de una unidad multidisciplinaria de IC (UMIC). Para ilustrar mejor estas diferencias se describe la mortalidad ocurrida en un año de seguimiento.
MATERIAL Y MÉTODOS
La unidad de IC de nuestro hospital es una UMIC y cuenta con la participación de un cardiólogo, un internista, un médico de familia, un geriatra, un psiquiatra, un médico rehabilitador y una enfermera especializada. Hemos venido asistiendo a los pacientes afectados de IC remitidos desde cardiología, medicina interna o urgencias de acuerdo con un protocolo único de tratamiento y seguimiento. Para ser admitidos son valorados por uno de los miembros de la UMIC y el único criterio excluyente es la imposibilidad de seguir los controles trimestrales que se realizan en el seguimiento.
Desde agosto de 2001 hasta el 31 de diciembre de 2003 se admitió a 403 pacientes con IC. Al ingreso se recogían datos demográficos, físicos, sociodemográficos, funcionales, biológicos, electrocardiográficos y ecocardiográficos. Se trató a todos los pacientes con un protocolo acorde con las guías internacionales de tratamiento6,7. Para poder comparar de modo homogéneo nuestra conducta terapéutica con los pacientes afectados de IC, hemos evaluado a los pacientes que habían estado bajo nuestros cuidados al menos 12 meses, por lo que analizamos el tratamiento que recibían en el control anual de su seguimiento. En fecha de 31 de diciembre de 2004 disponíamos de un seguimiento completo a los 12 meses de 323 pacientes (80 pérdidas).
Se analizan por grupos separados según la edad (haciendo un corte a los 75 años) las características clínicas, el tratamiento (tipo de fármaco y dosificación) y la evolución de los pacientes de los 2 grupos.
Dentro del grupo de mayores se define, a su vez, la fragilidad, incluyendo como tales a los pacientes que cumplían unos criterios predefinidos: Barthel < 90, OARS > 10 en mujeres y > 6 en varones, Pfeiffer > 3 (con un error de margen según el grado de escolarización), respuesta positiva de la Geriatric Depresion Scale abreviada, es decir una sola respuesta «anómala» sobre las 4 de que consta, o no tener a quién acudir en caso de precisar ayuda, eran pacientes con fragilidad8.
Las variables cualitativas se compararon mediante la prueba de la χ2 y las variables cuantitativas mediante la t de Student o el test de Kruskal-Wallis, en función de si las variables tenían o no distribución normal. Se asumió una significación estadística si p < 0,05 (intervalo de confianza del 95%). También se recogió la mortalidad al año después del análisis del tratamiento recibido (curvas de supervivencia, Kaplan-Meier). Todos los análisis estadísticos fueron realizados con un programa de software SPSS 11.0 para Windows.
El estudio se ha realizado cumpliendo la ley de protección de datos personales y de acuerdo con las recomendaciones internacionales sobre investigación clínica de la Declaración de Helsinki de la Asociación Médica Mundial.
RESULTADOS
De los 403 pacientes que se han atendido en el período de estudio en la UMIC, se incluyó a los 323 pacientes de los que se disponía de 12 meses de seguimiento completo. Como grupo en su conjunto, la edad media era de 64,9 ± 10,5 años, con un intervalo de confianza del 95% de 35-85 años. Cincuenta y siete pacientes (18%) tenían 75 años o más, con una edad media de 83,3 ± 5,6 años. El 73% eran varones.
Para el grupo global, el tiempo de evolución desde el primer síntoma era de 24 meses (mediana), intervalo de confianza del 95%, 0-288 meses. La fracción de eyección media fue del 32 ± 13%. La etiología predominante de la IC era la cardiopatía isquémica (59,4%), seguida de la miocardiopatía dilatada (10,2%), de la cardiopatía hipertensiva (9%) y de la miocardiopatía enólica (6,5%). Otras causas eran las valvulopatías (6,2%), las tóxicas (1,2%) y otras (7,4%). El 5% estaba en clase I de la New York Heart Association (NYHA), el 52% en clase II, el 39% en clase III y el 3% en clase IV.
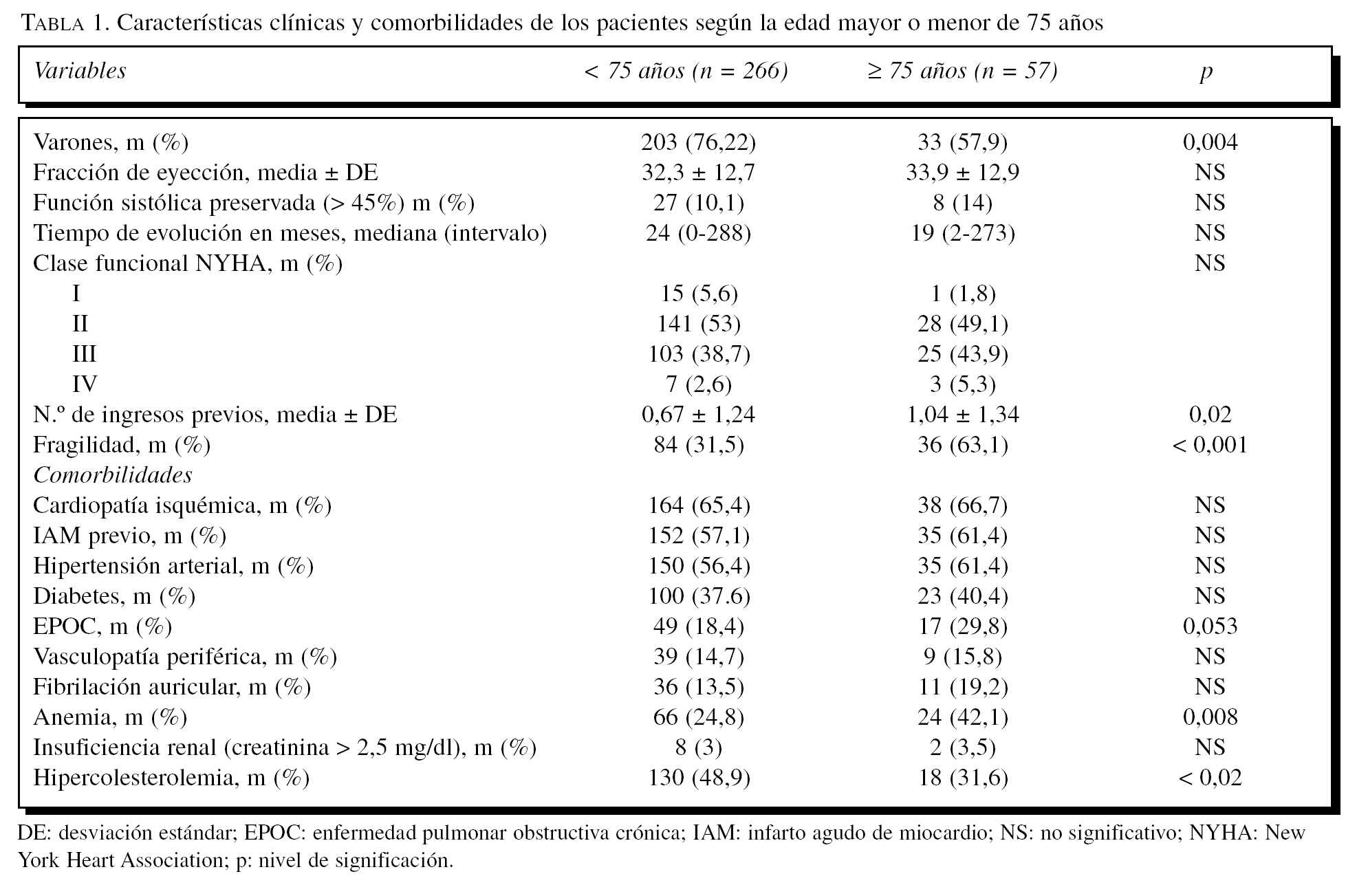
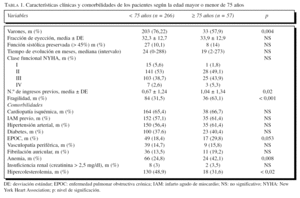
Al analizar a los pacientes según la edad (tabla 1), se observa que la proporción de varones disminuye con la edad, que la fragilidad es más frecuente, como era de esperar, entre los mayores, y que son más prevalentes la enfermedad pulmonar obstructiva crónica (EPOC) y la anemia entre los más ancianos, pero menos la hipercolesterolemia.
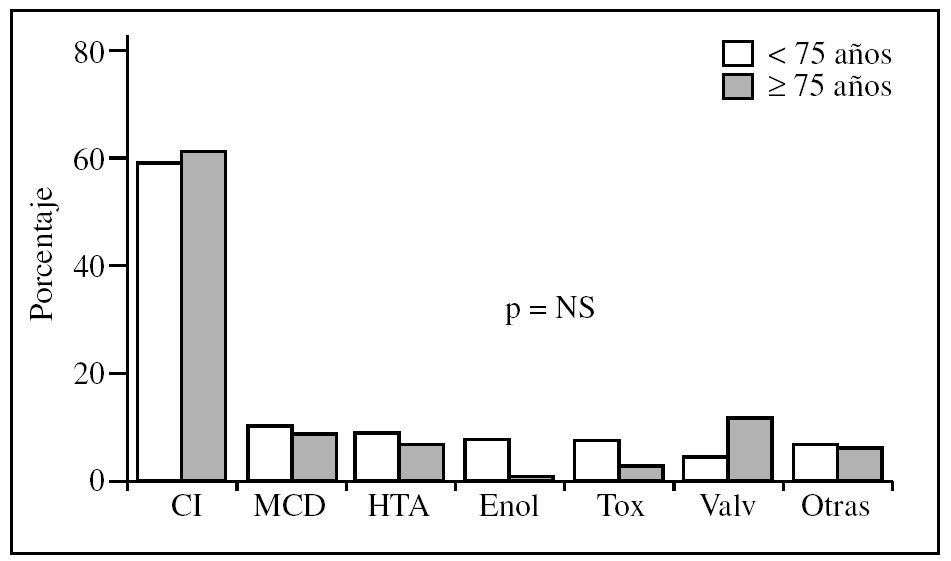
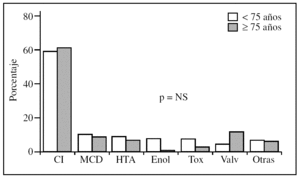
En la figura 1 se puede observar que no había diferencias en la etiología entre los mayores y los menores de 75 años en la población estudiada. La principal etiología es la cardiopatía isquémica, tanto en los pacientes ancianos como en los adultos más jóvenes.
Figura 1. Etiología de la insuficiencia cardíaca según la edad. CI: cardiopatía isquémica; Enol: miocardiopatía enólica; HTA: miocardiopatía hipertensiva; MCD: miocardiopatía dilatada; NS: no significativo; p: nivel de significación; Tox: tóxicas; Valv: valvulopatía.
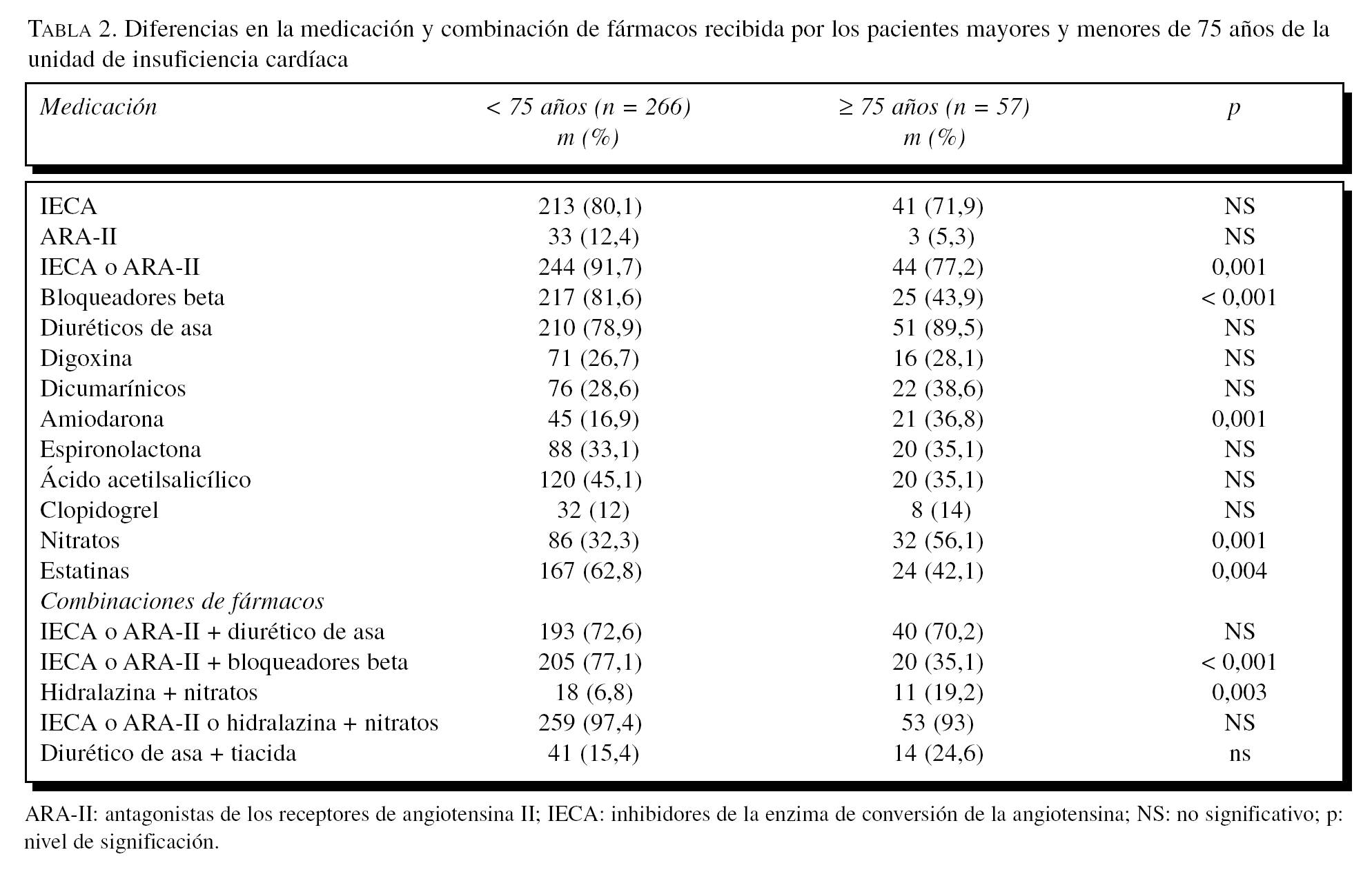
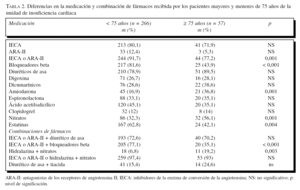
En la tabla 2 se muestran los porcentajes de tratamientos recibidos por los pacientes analizados según la edad. Se puede observar que los pacientes menores de 75 años reciben con mayor frecuencia IECA y antagonistas de los receptores de la angiotensina II (ARA-II), bloqueadores beta y estatinas, mientras que los mayores de 75 años reciben con más frecuencia diuréticos de asa, la combinación de hidralazina y nitratos, dicumarínicos y amiodarona. Los pacientes mayores reciben con menos frecuencia el tratamiento combinado de IECA o ARA-II y bloqueadores beta.
En la tabla 3 se exponen las dosis medias de los principales fármacos para el tratamiento de la IC. Se puede apreciar que las dosis de carvedilol son claramente más altas en los más jóvenes, al contrario que las dosis de furosemida.
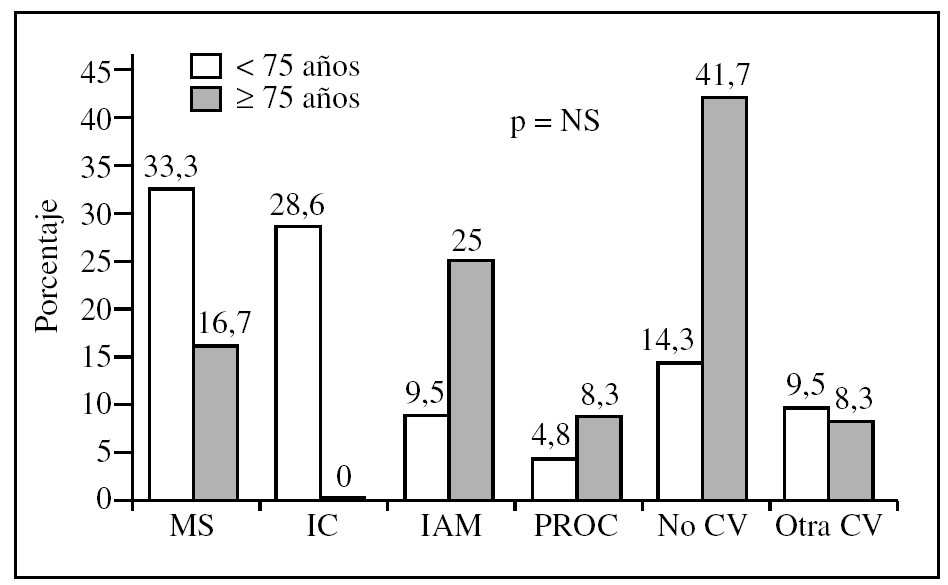
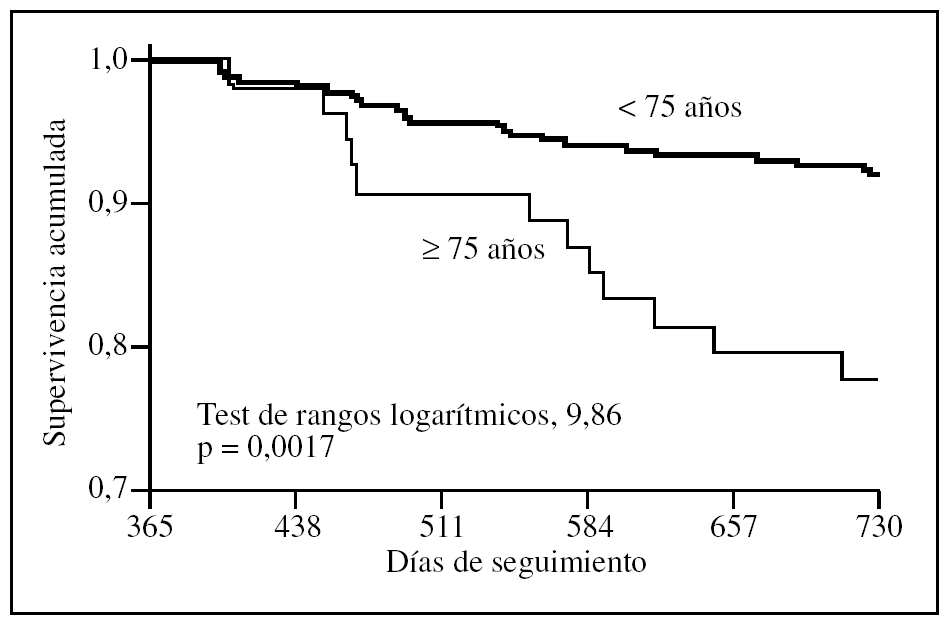
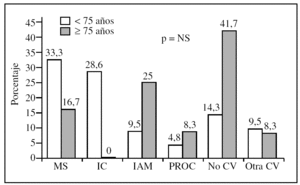
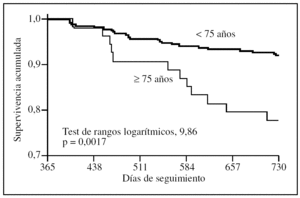
La mortalidad, un año después del análisis del tratamiento, fue significativamente mayor en los pacientes de 75 años o más (el 22 frente al 8%; p = 0,002). En la figura 2 se exponen las causas de muerte en los 2 grupos etarios, sin que haya diferencias estadísticamente significativas entre ellos. En la figura 3 se exponen las curvas de supervivencia.
Figura 2.Causas de muerte en los 2 grupos de edad, expresados en términos porcentuales.IC: insuficiencia cardíaca; IAM: infarto de miocardio; MS: muerte súbita; no CV: no cardiovascular; NS: no significativo; otra CV: otra cardiovascular que no sea IC ni IAM (p. ej., aneurisma disecante); p: nivel de significación; PROC: procedimiento terapéutico.
Figura 3.Curvas de Kaplan-Meier de la población estudiada según la edad.
DISCUSION
La proporción de mujeres entre los mayores de 75 años es significativamente mayor que entre los más jóvenes, lo que es compatible con el hecho de la aparición de la IC a una edad más tardía en las mujeres9. La fragilidad es algo mayor entre los mayores de 75 años, hecho totalmente lógico y que se puede relacionar con la propia edad y, en parte, con un menor nivel socioeconómico y educativo. En cuanto a las comorbilidades destaca la mayor frecuencia de EPOC y anemia entre los mayores de 75 años, que atribuimos a que se trata de procesos propios de la edad y a los trastornos crónicos asociados.
Aunque no se hallaron diferencias estadísticamente significativas en la población estudiada en cuanto a la etiología de la IC, sí se apreciaron ciertas diferencias en las frecuencias relativas de algunas etiologías, entre las que destacan la mayor presencia de miocardiopatía enólica en los menores de 75 años (el 7,9 frente al 0%) y la mayor presencia de causa valvular entre los pacientes con 75 años o más (el 12,3 frente al 4,9%), concordante con la tendencia creciente de la presencia de las valvulopatías en los ancianos10-12.
Más de un 20% de pacientes mayores de 75 años no recibieron fármacos que bloquearan el sistema renina-angiotensina-aldosterona (SRAA): IECA y ARA-II, frente a menos del 10% de los menores de 75 años, diferencia significativa y que también observan otros autores5,13. A pesar de ello, el porcentaje de pacientes de 75 años o más que recibían estos fármacos no era nada despreciable (77,2%), muy superior, por ejemplo, a la población de 70 o más años incluida en el EuroHeart Failure Survey, donde se registra un 57,9%14. Además, cabe destacar de forma especial que las dosis de IECA prescritas a los pacientes mayores fueron similares a las prescritas a los pacientes menores de 75 años. Los mayores de 75 años recibían un porcentaje significativamente mayor de la combinación nitratos e hidralazina (el 19,2 frente al 6,8%). El uso de esta combinación estaba forzado por la necesidad de buscar la vasodilatación por medio de otros mecanismos que no fueran el bloqueo del SRAA15, ya fuera por contraindicación (insuficiencia renal) o por intolerancia (tos, hiperpotasemia, deterioro de la función renal), situaciones más frecuentes en los ancianos. Los pacientes de 75 años o más recibieron bloqueadores beta en un porcentaje (43,9%) de casi la mitad que los más jóvenes (81,6%), atribuible a las características clínicas y comorbilidades que dificultaban o impedían su utilización en los mayores (hipotensión, EPOC, vasculopatía o bradicardia). De todas maneras, estas cifras, aunque a nuestro parecer aún bajas y merecedoras de un esfuerzo de mejora, están bastante por encima de las aportadas por otros autores, que proporcionan cifras de 9% para los mayores de 75 años y 38% para los menores5. Destaca el mayor uso de amiodarona entre los ancianos explicable por la mayor tasa de fibrilación auricular y por su empleo como fármaco bradicardizante que cumpliera una función similar a los bloqueadores beta en los pacientes con contraindicación para recibirlos. La prevalencia de fibrilación auricular en nuestros pacientes está en consonancia con las cifras de otras series en las que varía entre el 10 y el 30%, dependiendo en parte de la gravedad de la IC16,17. Los pacientes de 75 años o más recibían más diuréticos, quizá por la mayor dificultad de controlar los signos congestivos, y más anticoagulantes, por la mayor frecuencia de fibrilación auricular. La tasa de espironolactona era semejante para los 2 grupos. Los individuos menores de 75 años recibían más estatinas como es propio por su mayor prevalencia de hipercolesterolemia. Además de recibir una menor proporción de bloqueadores beta y mayor de diuréticos, los pacientes con 75 años o más recibían dosis menores de bloqueadores beta y mayores de furosemida. En estos pacientes, la dosis media de bloqueadores beta alcanzada se sitúa alrededor del 30% de la dosis diana teórica, cifra claramente inferior a la de los grandes estudios con bloqueadores beta, sin embargo, la frecuencia cardíaca media de nuestros pacientes con 75 años o más (63 lat/min) era claramente inferior a la observada en el global de pacientes de esos estudios (MERIT-HF1, 73 lat/min; CIBIS II2, 69 lat/min; COMET3, 68 lat/min, respectivamente), por lo que creemos que, a pesar de las menores dosis utilizadas, nuestros pacientes recibían bloqueadores beta al menos de forma no inferior a los estudios mencionados. Por otra parte, en algún estudio3 se ha visto que el beneficio de los bloqueadores beta se obtiene también con dosis bajas.
Como era lógico esperar, la mortalidad a un año tras el análisis del tratamiento realizado en los individuos de 75 años o más ha sido significativamente superior (el 22 frente al 8%, p = 0,002), diferencia también observada por otros autores5,18. Dado que el número de pacientes, y por tanto de fallecimientos, era escaso (13 en los mayores de 75 años y 21 en los menores) no había diferencias significativas en las causas de muerte entre los 2 grupos. Aunque no se puede extraer muchas conclusiones, sí llama la atención que en el grupo de mayores de 75 años no se registraron muertes por la propia IC, no comprensible, aunque explicable por el escaso número de pacientes y que casi la mitad de las muertes eran de causa no cardiovascular, debido a la gran comorbilidad de este grupo.
El estudio presenta limitaciones ya que, como se ha comentado anteriormente y con la finalidad de homogeneizar los tratamientos, sólo se ha analizado a los pacientes que habían realizado la visita de los 12 meses, por lo que de entre todos los pacientes de la UMIC no han quedado incluidos en la comparación los fallecidos antes de la visita del primer año de seguimiento (38 pacientes), ni los que no acudieron al control anual (42 pacientes). Si analizamos toda la población atendida en el período de admisión de los pacientes (403 pacientes), las diferencias de mortalidad según la edad son aún más significativas (el 44 frente al 16%, p < 0,001). A pesar de que nuestra población sea una población general con IC, atendida en una unidad específica y multidisciplinaria de un hospital terciario, no dejan de ser pacientes seleccionados de entre el total de pacientes con IC: provienen mayoritariamente del Servicio de Cardiología, son predominantemente varones, de etiología isquémica y relativamente jóvenes, por lo tanto los resultados obtenidos no son necesariamente extrapolables a la población global con IC.
Como conclusión, podemos afirmar que las diferencias halladas en nuestra población con IC entre los mayores y los menores de 75 años se explican fundamentalmente por la propia edad y sobre todo por las comorbilidades asociadas que dificultan la aplicación de todos los presupuestos de las guías clínicas y que obligan, por tanto, a modificarlas y adaptarlas a las especiales circunstancias de cada paciente.
Correspondencia: Dr. A. Urrutia.
Servicio de Medicina Interna. Hospital Universitari Germans Trias i Pujol.
Ctra. de Canyet, s/n. 08916 Badalona. Barcelona. España.
Correo electrónico: aurrutia@ns.hugtip.scs.es
Recibido el 1-2-2005; aceptado el 29-6-0206.