The case of a 59-year-old female born in Buenos Aires (Argentina) is presented. She had been diagnosed with HIV in 2007 and received highly active antiretroviral therapy until 2011; she also suffered from diabetes type 2. She had received empirical treatment (pyrimethamine-clindamycin) for cerebral toxoplasmosis. Fifteen days later she suffered a drug-induced skin disorder and was treated in the Dermatology Service of the Hospital Muñiz with corticosteroids. After five weeks she was readmitted to the Infectious Disease Unit due to asthenia, weight loss, left hip pain and weakness in all four limbs. Septic arthritis and aseptic hip necrosis were ruled out. Blood cultures were positive for Staphylococcus aureus and Escherichia coli. The patient received intravenous antibiotics, but before being discharged Acinetobacter baumannii was isolated from blood, catheter and urine cultures, and a new series of antibiotics were prescribed. On the 3rd day she presented encephalic facies, changes of behaviour and disorientation, without nuchal rigidity, Kernig and Brudzinski signs or focal signs. An X-ray computed tomography did not show parenchymal lesions. A yeast identified as Candida albicans was isolated in a cerebrospinal fluid culture. The same yeast was recovered in a new cerebrospinal fluid sample. The isolate was susceptible to amphotericin B and susceptible dose dependent to fluconazole. The patient was treated with amphotericin B (0.7mg/kg plus 800mg fluconazole daily). Three weeks later, new cerebrospinal fluid cultures were negative. Unfortunately, the patient died soon afterwards.
Paciente de sexo femenino y 59 años de edad, nacida en la provincia de Buenos Aires, que vivía en el conurbano bonaerense en el momento de la consulta. En el año 2007, debido a una diarrea crónica, fue diagnosticada como portadora del VIH. Le fueron prescritos lamivudina, zidovudina y nevirapina, tratamiento que siguió hasta el año 2011, en que lo abandonó.
La paciente tenía también diabetes tipo 2 tratada de manera irregular. Las serologías para hepatitis B y C fueron negativas.
Dos meses antes de la internación en nuestro hospital cursó un cuadro clínico que obligó a su ingreso en el Hospital Posadas, donde detectaron una masa ocupante cerebral e indicaron un tratamiento empírico para toxoplasmosis con pirimetamina-sulfadiazina. Quince días más tarde fue internada en la sala de dermatología de nuestro hospital por farmacodermia, por lo cual recibió corticosteroides y se cambió el tratamiento de la presunta toxoplasmosis por pirimetamina-clindamicina. La paciente recibió el alta hospitalaria una semana después.
Cinco semanas más tarde volvió a ser internada en el Hospital Muñiz, esta vez en una sala de infectología general, por dolor en la cadera izquierda, pérdida de peso, astenia marcada y debilidad en los cuatro miembros que le dificultaban el desplazamiento. Se descartaron artritis séptica y necrosis aséptica de cadera.
Durante el ingreso, y en sucesivos hemocultivos, se aislaron Staphylococcus aureus y Escherichia coli, por lo que se instauró inicialmente vancomicina y piperacilina-tazobactam por vía venosa. Posteriormente, y de acuerdo con los resultados de las pruebas de sensibilidad in vitro, se continuó con cefalotina y ciprofloxacina.
A las dos semanas la mejoría del cuadro clínico era evidente, pero antes de ser dada de alta presentó nuevamente fiebre y los hemocultivos, los cultivos de punta de catéter y los urocultivos permitieron aislar Acinetobacter baumannii. Comenzó un nuevo tratamiento antibiótico con colistina, y 72h más tarde presentó facies encefálica asociada a cambio del carácter y trastornos del comportamiento con actitud y decúbito indiferente, tendencia al sueño con desorientación temporoespacial, pupilas isocóricas, reactivas, sin alteraciones de pares craneales, sin rigidez de nuca, sin signos de Kernig ni Brudzinski, sin signos de foco motor, con respuesta normal en los reflejos osteotendinosos, y tono y trofismo musculares sin alteraciones. La taxia estática y dinámica fue difícil de evaluar debido a una apraxia ideatoria. Se decidió realizar una tomografía del cerebro sin contraste y una punción lumbar.
Exámenes complementarios. Hematíes 2.800.000/μl, hemoglobina 8g/dl, hematocrito 24%, VCM 85fl, plaquetas 107.000/μl, leucocitos 5.100/μl (neutrófilos 71,1%, eosinófilos 2%, basófilos 0,2%, linfocitos 20,4%, monocitos 6,3%), creatinina 1mg/dl, glucosa 156mg/dl, urea 65mg/dl, LDH 575U/l.
En la tomografía cerebral no se observaron lesiones parenquimatosas ni desplazamiento de la línea media.
En la punción lumbar la presión de apertura fue de 120mmH2O. El LCR era incoloro, límpido, con proteínas en concentración 0,45g/l, glucosa 57mg/dl y células 5/μl (predominio de mononucleares). En la preparación del sedimento con tinta china diluida no se observaron levaduras capsuladas, pero en los cuatro tubos de cultivo sembrados se desarrollaron numerosas colonias de un hongo levaduriforme y no capsulado. Dicho microorganismo, identificado con posterioridad, tenía una CMI para anfotericina B de 0,25μg/ml y de 4μg/ml para fluconazol (técnica de microdilución en caldo, documento M27-A3 del CLSI).
El recuento de subpoblaciones linfocitarias fue de 42cél/μl (5%) para los linfocitos T CD4+ y de 529cél/μl (66%) para los linfocitos CD8+. La carga viral fue de 40.223 copias/ml.
Las pruebas de inmunodifusión y de contrainmunoelectroforesis para detectar anticuerpos en suero y LCR frente a antígenos del hongo (provistos por el Centro de Micología del Departamento de Microbiología, UBA) fueron negativas.
Los hemocultivos para hongos por lisis-centrifugación resultaron negativos.
Evolución. A la paciente le fueron prescritos dos antifúngicos, uno por vía venosa y otro por vía oral. Tras una semana de tratamiento se realizó una nueva punción lumbar; en los cultivos del LCR creció una única colonia de la levadura en un solo tubo de los cuatro sembrados. A las 3 semanas de iniciado el tratamiento los cultivos de LCR fueron negativos. Se efectuó una resonancia magnética nuclear de cerebro con contraste en la que se observaron cavidades y parénquima cerebral sin alteraciones ni realce al inyectar el contraste con gadolinio. Diez días más tarde la paciente falleció sin que se pudiese determinar la causa de la muerte.
Preguntas- 1.
¿Cuál habrá sido el hongo levaduriforme aislado y en qué basa su presunción?
- 2.
¿Qué procedimientos supone Ud. que se siguieron para identificar esta levadura?
- 3.
¿Cómo explica que las pruebas para detectar anticuerpos específicos hayan dado resultados negativos?
- 4.
¿Cuál supone Ud. que ha sido el tratamiento antifúngico indicado?
- 5.
¿Qué factores de riesgo presentó esta paciente que pueden haber facilitado la aparición de esta micosis?
- 6.
¿Qué otros procedimientos de diagnóstico, que no fueron realizados, podrían haberse hecho?
- 1.
Los agentes causales más frecuentes de meningoencefalitis fúngica son los hongos del género Cryptococcus. Estos se presentan como levaduras capsuladas tanto en los tejidos como en los cultivos, si bien puede haber cepas poco capsuladas (casos excepcionales). Los otros hongos levaduriformes responsables de meningoencefalitis son los del género Candida. Dada la historia clínica de esta enferma, es posible que esta última haya sido la causa de su afección del sistema nervioso central.
- 2.
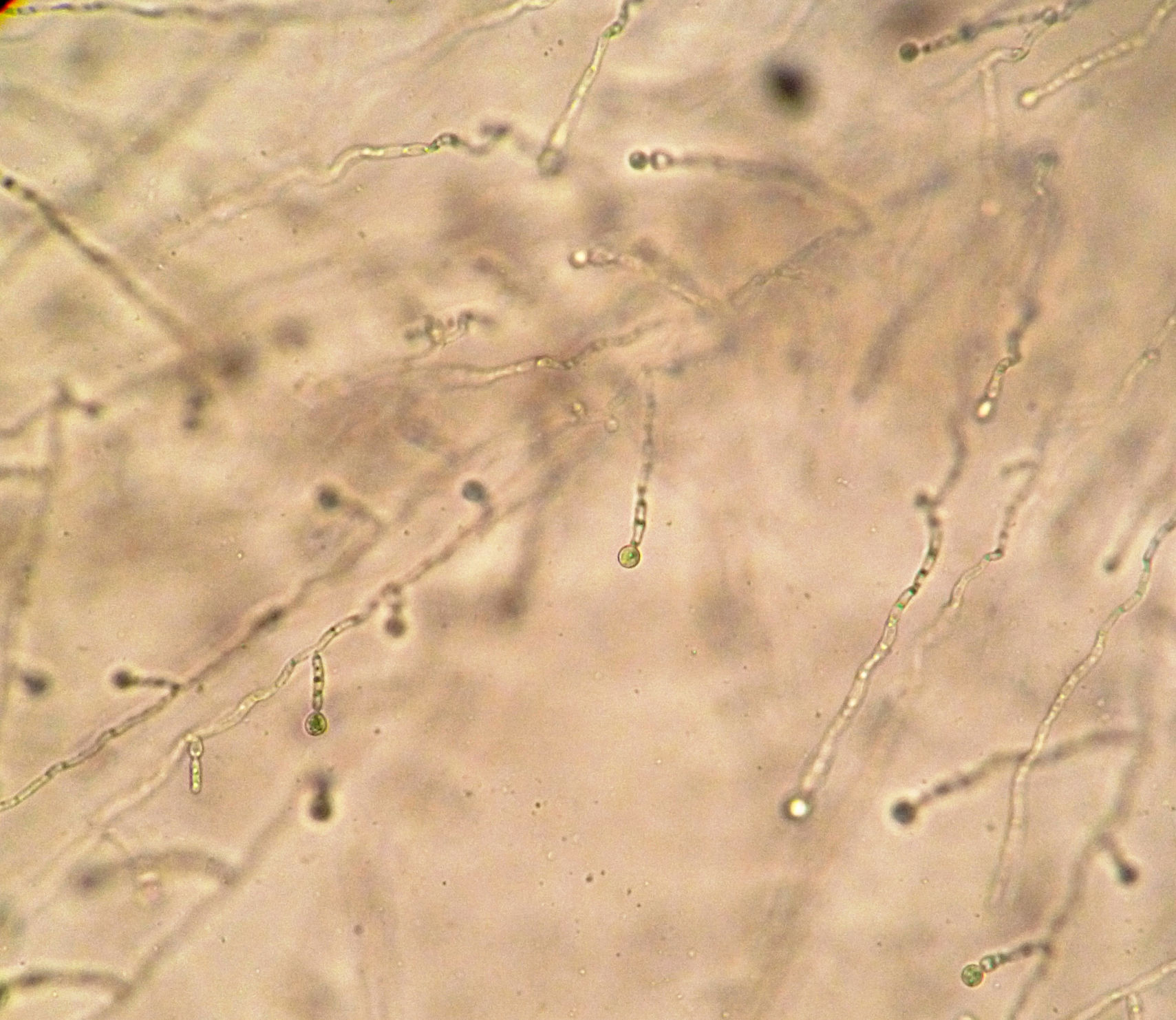
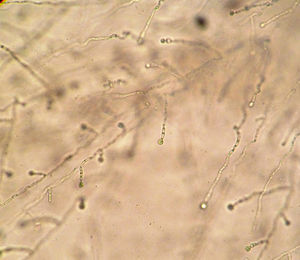
Ante el desarrollo de una levadura no capsulada en el LCR, la identificación debería iniciarse por la siembra en agar cromogénico. En este caso las colonias que crecieron en CHROMagar® fueron de color verde, lo que orientó la identificación hacia Candida albicans/Candida dubliniensis. Se realizó un subcultivo a partir de una única colonia en agar Sabouraud. Se estudiaron las características micromorfológicas en cultivo en lámina con agar leche y Tween 80 para evidenciar la presencia o no de seudohifas, la distribución y forma de las levaduras y la presencia de clamidoconidios (fig. 1), y se completó el estudio con pruebas de producción de lipasas en medio de agar, el aspecto macro y microscópico en agar tabaco, la capacidad de crecimiento a 42°C, la utilización de D-xilosa y el desarrollo en medio hipertónico con NaCl al 11%. Esta levadura creció a 42°C, utilizó xilosa, produjo lipasas, las colonias fueron blancas, lisas y sin clamidosporas en agar tabaco y fue capaz de crecer en el medio hipertónico con NaCl. Estas pruebas permitieron clasificarla como C. albicans y diferenciarla de C. dubliniensis. Se realizaron pruebas de sensibilidad in vitro frente a fluconazol y anfotericina B, que arrojaron valores de CMI de 4 y 0,25μg/ml, respectivamente.
- 3.
Las pruebas serológicas para detectar anticuerpos específicos contra especies de Candida pueden dar resultados negativos debido a tres factores principales: la baja sensibilidad del procedimiento empleado, la extrema inmunodepresión del paciente y el curso muy agudo de la infección, que no da tiempo a que se produzcan anticuerpos. En este caso pueden haber estado presentes los tres factores, ya que se hicieron pruebas de inmunodifusión y contrainmunoelectroforesis, muy específicas pero poco sensibles. La enferma presentaba una infección por VIH muy avanzada, con recuentos de células T CD4+ inferiores a 50/μl, y la evolución de su afección fue aguda.
- 4.
Los antifúngicos empleados en el tratamiento de las meningitis fúngicas son la anfotericina B-desoxicolato y sus formulaciones lipídicas, el fluconazol y el voriconazol. Los restantes, como el itraconazol, el posaconazol y las equinocandinas, no alcanzan concentraciones adecuadas en el LCR. Debido al alto coste de las fórmulas con lípidos de la anfotericina B y del voriconazol, el tratamiento más empleado en nuestro hospital, como primera opción, es la asociación de anfotericina B-desoxicolato por vía intravenosa a la dosis media diaria de 0,7mg/kg, con fluconazol intravenoso u oral a razón de 800mg/día. Este último fue el tratamiento indicado en este caso.
- 5.
Esta paciente presentó varias causas predisponentes para infecciones invasivas por Candida: tratamientos con antibióticos antibacterianos, que incluían el uso de diversas combinaciones de ellos, las canalizaciones venosas, la inmunodeficiencia, la desnutrición secundaria a las múltiples infecciones en curso, la existencia de una sepsis bacteriana previa, la diabetes y un tratamiento con corticosteroides por la farmacodermia.
- 6.
En lo relativo al diagnóstico de esta micosis no se buscaron antígenos de Candida en el suero ni en el LCR por la falta de equipos disponibles. Se podrían haber efectuado pruebas de ELISA para la búsqueda de antígenos y anticuerpos de Candida en ambos fluidos orgánicos. La antigenemia en las candidiasis diseminadas suele ser transitoria debido a que se forman rápidamente complejos antígeno-anticuerpo-complemento, que son captados y fagocitados por las células de Kupffer (macrófagos) del hígado. La detección de anticuerpos por ELISA es más sensible que la obtenida por las técnicas empleadas por nosotros. Otra alternativa es la detección de anticuerpos antimicelio por inmunofluorescencia, que tampoco se comercializa en nuestro país. Pudo haberse realizado una prueba de glucanos. Aunque esta reacción química es inespecífica, los glucanos son detectables en el suero en algunas micosis invasivas durante la penetración en los vasos sanguíneos; han sido detectados en candidiasis diseminada, especialmente en pacientes oncohematológicos. El coste del equipo es elevado y suelen darse resultados falsos positivos y falsos negativos. Entre los primeros se encuentran los tratamientos con albúmina, las membranas empleadas en la hemodiálisis, la administración de imipenem y gentamicina, y los tratamientos con gammaglobulina; por su parte, la profilaxis o los tratamientos con antifúngicos son la causa de los falsos negativos.
Se debió haber realizado una resonancia magnética del encéfalo para comprobar la existencia de lesiones cerebrales que la tomografía computarizada no puede detectar. El Hospital Muñiz carece de equipo propio de resonancia magnética y la gravedad de la enferma dificultaba de forma extrema su traslado a otra institución.