Los ensayos clínicos aleatorizados que compararon la cirugía de revascularización miocárdica (CRM) contra la angioplastia transluminal coronaria (ATC) incluyeron todo tipo de técnicas quirúrgicas, con y sin circulación extracorpórea (CEC), como también diversos conductos (arteriales y venosos). ¿Es razonable suponer que todas las técnicas quirúrgicas son iguales en términos de sobrevida alejada?
ObjetivoEvaluar si la CRM sin CEC y utilizando ambas arterias mamarias (BITA por sus siglas en inglés) tiene un beneficio adicional a la revascularización convencional utilizando una sola mamaria (SITA por sus siglas en inglés) en términos de sobrevida a largo plazo para la enfermedad del tronco de la coronaria izquierda (TCI).
Material y MétodosEstudio observacional retrospectivo comparativo (n=723) ajustado por riesgo. Se estratificaron según el uso de una arteria mamaria interna (SITA, n=144) o ambas arterias mamarias internas (BITA, n=579). Se analizó la sobrevida a los 10 años de la intervención.
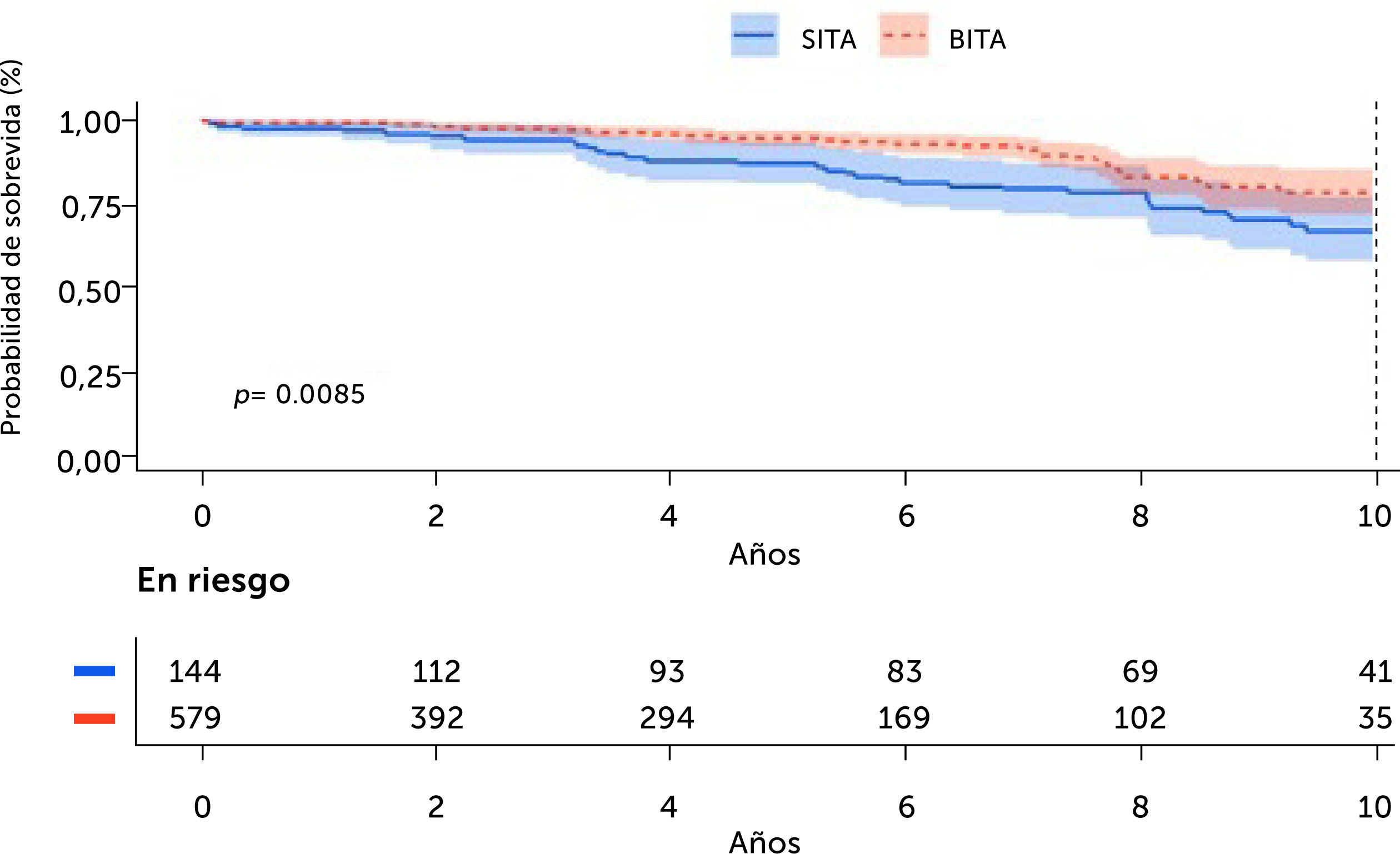
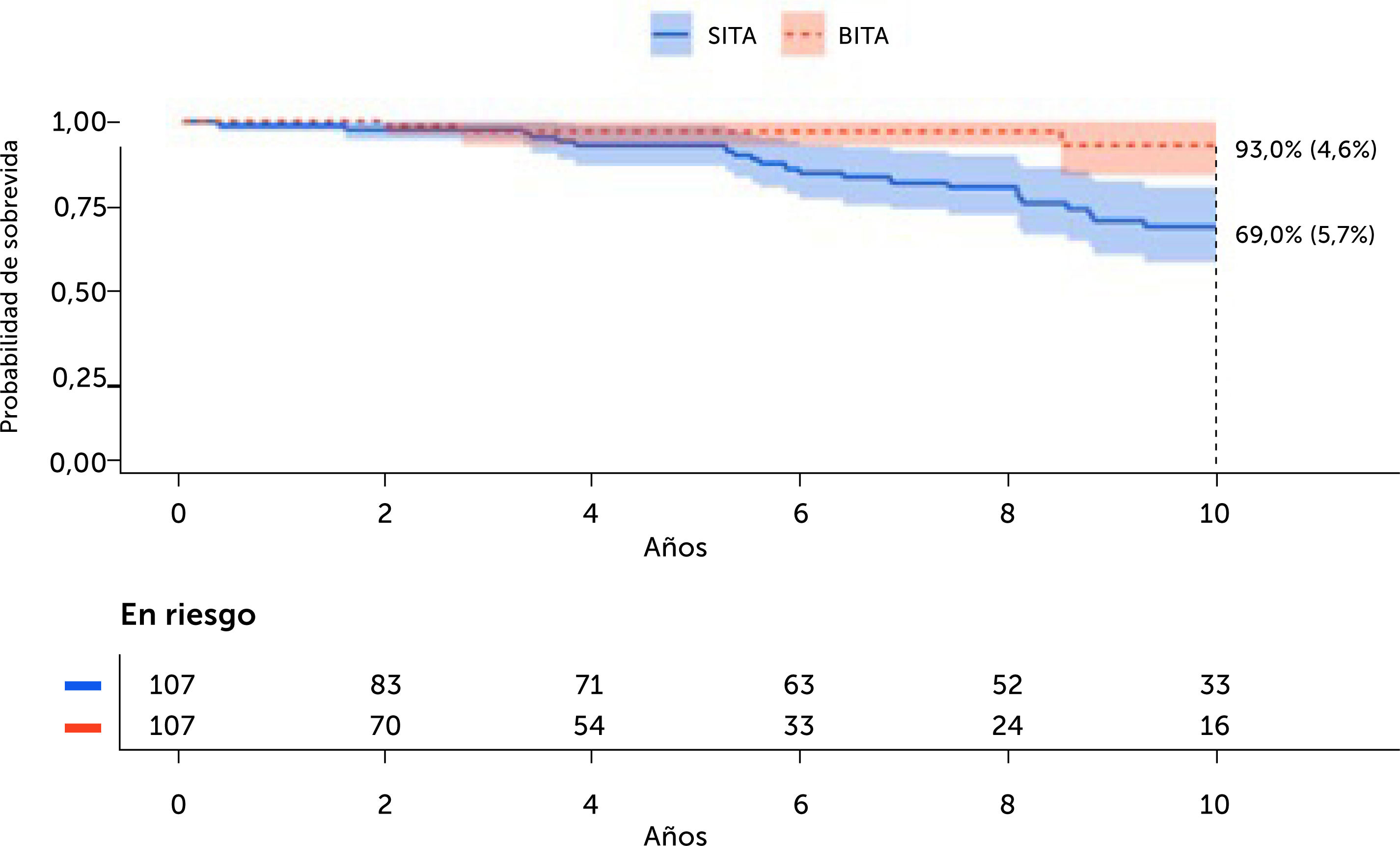
ResultadosLa supervivencia a los 10 años fue significativamente mayor en el grupo BITA versus el grupo SITA (79,0%±3,4% vs 67,0%±4,9%, p log-rank <0,01). Este beneficio también se observó en el análisis ajustado por riesgo (93,0%±4,6% vs 69,0%±5,7% respectivamente, p=0,03). El uso de BITA fue un predictor independiente de sobrevida a 10 años (HR 0,57, IC 95%: 0,37-0,87; p=0,01).
ConclusiónEn el grupo de pacientes con enfermedad del tronco de arteria coronaria izquierdo y CRM sin CEC, el uso de BITA se asoció con una mayor sobrevida a los 10 años.
Randomized clinical trials comparing coronary artery bypass grafting (CABG) versus percutaneous coronary intervention (PCI) included all types of surgical techniques (on and off pump) as well as various conduits (arterial and venous). Is it reasonable to assume that all surgical techniques are the same in terms of late survival?
ObjectiveTo assess whether CABG without extracorporeal circulation using both mammary arteries (BITA) has any additional benefit to conventional revascularization using only one mammary artery (SITA) in terms of long-term survival in patients with left main coronary artery disease.
Material and MethodsComparative retrospective observational study (n=723) adjusted for risk. Subjects were stratified according to the use of SITA (n=144) or BITA (n=579). Ten years’ survival after the intervention was analyzed.
ResultsSurvival at 10 years was significantly higher in the BITA versus the SITA group (79.0%±3.4% vs 67.0%±4.9%, p log-rank<0.01). This benefit was also seen in the risk-adjusted analysis (93.0%±4.6% vs 69.0%±5.7% respectively, p=0.03). Use of BITA was an independent predictor of 10-year survival (HR 0.57, IC 95%: 0.37-0.87; p=0.01).
ConclusionThe use of both internal mammary arteries in patients with left coronary artery disease who underwent coronary revascularization without extracorporeal circulation was associated with a greater survival at 10 years.
La controversia acerca de cuáles son los mejores conductos para la cirugía de revascularización miocárdica (CRM) todavía persiste, y más aún en la enfermedad del tronco de la coronaria izquierda (TCI). Los datos agrupados de grandes estudios observacionales han demostrado la superioridad del uso de ambas arterias mamarias internas (BITA, por sus siglas en inglés de Bilateral Internal Thoracic Arteries) frente al uso de la arteria mamaria interna única (SITA, por sus siglas en inglés de Single Internal Thoracic Artery)1 para la enfermedad coronaria de múltiples vasos; y aunque incluyeron pacientes con enfermedad del TCI no se focalizaron primariamente en este subgrupo de pacientes. A pesar del significativo beneficio a largo plazo, el uso de BITA no se adoptó universalmente principalmente porque es técnicamente más demandante y porque dicho beneficio no ha logrado ser confirmado en ensayos clínicos aleatorizados (ECA). El estudio Arterial Revascularization Trial (ART) tenía como objetivo responder a la pregunta si BITA era superior a SITA en la enfermedad de múltiples vasos, pero no logró evidenciar un beneficio significativo en la supervivencia a largo plazo2. Tampoco especificó cuántos de los pacientes incluidos padecían de enfermedad del TCI haciendo difícil la consideración de sus resultados a la práctica clínica en este grupo de pacientes3.
Los resultados provenientes de otros ECA centralizados en pacientes con enfermedad del TCI tampoco lograron evidenciar un beneficio. El subanálisis derivado de un ECA (ensayo Excel) destinado a evaluar si la angioplastia coronaria (ATC) era no inferior a la CRM en la enfermedad del TCI, exploró dentro de la rama que fue a cirugía, si BITA era superior a SITA, pero tampoco se logró demostrar un beneficio en los pacientes tratados con BITA4. Por lo tanto, persiste la controversia sobre cuál es la mejor técnica quirúrgica para tratar la enfermedad del TCI.
El objetivo de nuestro estudio fue evaluar si el uso de BITA se asocia con mayor supervivencia a largo plazo en los pacientes con enfermedad del TCI.
2Materiales y MétodosSe realizó un análisis observacional comparativo ajustado por riesgo de datos recolectados prospectivamente desde noviembre de 1996 a mayo del 2014 en un único centro. Se incluyeron pacientes consecutivos sometidos exclusivamente a CRM sin CEC con enfermedad del TCI y al menos 2 territorios coronarios que recibieron al menos un puente (bypass) coronario con al menos un conducto arterial mamario in situ dado que es la regla de oro (gold standard) internacional para la CRM. El estándar de atención (standard-of-care) en nuestro centro es la cirugía sin circulación extracorpórea. Se excluyeron las emergencias definidas como aquellos pacientes cuya cirugía no podía esperar >24 horas, las cirugías con circulación extracorpórea y aquellos con antecedentes de cirugía coronaria previa. Se estratificaron según el número de arterias mamarias internas utilizadas en grupo BITA (2 arterias mamarias) y grupo SITA (1 arteria mamaria+otro conducto). La técnica quirúrgica utilizada en ambos grupos fue descrita anteriormente5. El punto final primario fue mortalidad de cualquier causa a 10 años de seguimiento, dado que es menos susceptible a interpretación.
Todos los datos de los pacientes se recopilaron de forma prospectiva utilizando nuestra base de datos personalizada (Microsoft Access; Microsoft Corp, Redmond, WA), que se utiliza en forma diaria para la atención médica. Los datos preoperatorios, operatorios y posoperatorios se obtuvieron mediante una revisión retrospectiva de los informes clínicos de la base de datos y se cotejaron con todas las historias clínicas. Las características preoperatorias de los pacientes en estos grupos de estudio se resumieron como media±desviación estándar, mediana±rango intercuartilo (RIQ) o incidencia (porcentaje), según correspondiera. Se aplicaron las pruebas t de Student para muestras independientes o las pruebas U de Mann-Whitney para las variables continuas y las pruebas de chi-cuadrado/exacta de Fisher para las variables categóricas para examinar las diferencias entre los grupos.
Se construyó una muestra emparejada por puntuación de propensión (propensity score matching) de recibir ambas arterias mamarias internas para cada paciente mediante un modelo de regresión logística que incluyó todas las variables preoperatorias que se muestran en la Tabla 1, obteniéndose una muestra comparable. Los pacientes fueron emparejados 1:1 según el puntaje de propensión utilizando la técnica codiciosa sin reemplazo (greedy method without replacement). También se utilizó un algoritmo del vecino más cercano (nearest neighbor algorithm) con una distancia de calibre de 0,1. Los resultados de interés entre los grupos ajustados por riesgo se compararon mediante la prueba t pareada para variables continuas y la prueba de McNemar para variables categóricas. Después del emparejamiento, se examinó el equilibrio de todas las covariables observadas, las interacciones entre ellas y los términos cuadráticos de todas las covariables. Las diferencias preoperatorias entre los grupos también se evaluaron mediante diferencias estandarizadas. El cambio en el desequilibrio también se representó gráficamente (antes y después del emparejamiento por puntuación de propensión). Las curvas de sobrevida libre de eventos se estimaron utilizando las curvas de Kaplan-Meier. Se utilizó un modelo de regresión de Cox estratificado multivariable para estimar el efecto de BITA sobre la supervivencia a largo plazo entre los grupos emparejados. El primer bloque de la regresión incluyó el tipo de conducto utilizado y el segundo bloque incluyó las variables operativas utilizando el método de razón de verosimilitud escalonada hacia atrás (backwards stepwise likelihood ratio method) para tener en cuenta la naturaleza emparejada.
Características clínicas de los pacientes
| SIN AJUSTAR POR RIESGO | AJUSTADO POR RIESGO | ||||||
|---|---|---|---|---|---|---|---|
| Nombre del producto | SITA* (n=144) | BITA† (n=579) | p | SITA (n=107) | BITA (n=107) | p | DME‡ |
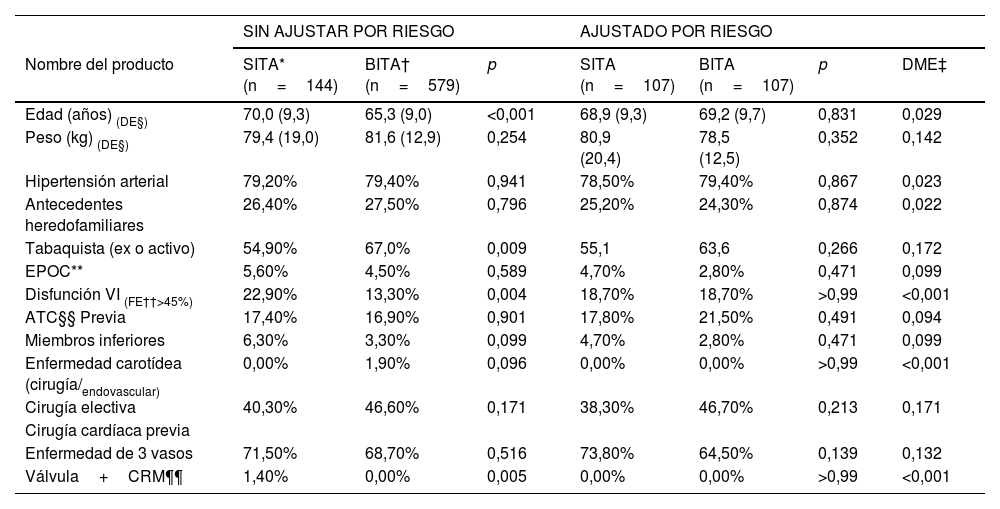
| Edad (años) (DE§) | 70,0 (9,3) | 65,3 (9,0) | <0,001 | 68,9 (9,3) | 69,2 (9,7) | 0,831 | 0,029 |
| Peso (kg) (DE§) | 79,4 (19,0) | 81,6 (12,9) | 0,254 | 80,9 (20,4) | 78,5 (12,5) | 0,352 | 0,142 |
| Hipertensión arterial | 79,20% | 79,40% | 0,941 | 78,50% | 79,40% | 0,867 | 0,023 |
| Antecedentes heredofamiliares | 26,40% | 27,50% | 0,796 | 25,20% | 24,30% | 0,874 | 0,022 |
| Tabaquista (ex o activo) | 54,90% | 67,0% | 0,009 | 55,1 | 63,6 | 0,266 | 0,172 |
| EPOC** | 5,60% | 4,50% | 0,589 | 4,70% | 2,80% | 0,471 | 0,099 |
| Disfunción VI (FE††>45%) | 22,90% | 13,30% | 0,004 | 18,70% | 18,70% | >0,99 | <0,001 |
| ATC§§ Previa | 17,40% | 16,90% | 0,901 | 17,80% | 21,50% | 0,491 | 0,094 |
| Miembros inferiores | 6,30% | 3,30% | 0,099 | 4,70% | 2,80% | 0,471 | 0,099 |
| Enfermedad carotídea (cirugía/endovascular) | 0,00% | 1,90% | 0,096 | 0,00% | 0,00% | >0,99 | <0,001 |
| Cirugía electiva | 40,30% | 46,60% | 0,171 | 38,30% | 46,70% | 0,213 | 0,171 |
| Cirugía cardíaca previa | |||||||
| Enfermedad de 3 vasos | 71,50% | 68,70% | 0,516 | 73,80% | 64,50% | 0,139 | 0,132 |
| Válvula+CRM¶¶ | 1,40% | 0,00% | 0,005 | 0,00% | 0,00% | >0,99 | <0,001 |
*SITA: arteria mamaria interna única; †BITA: arterias mamarias internas bilateral; ‡DME: diferencia de media estandarizada; §DE: desviación estándar; ACV: Accidente cerebrovascular; EPOC**: enfermedad pulmonar obstructiva crónica; FE††: fracción de eyección; ATC§§: angioplastía transluminal coronaria; CRM ¶¶: cirugía de revascularización miocárdica.
Se realizaron análisis de riesgos proporcionales de Cox univariables y multivariables para investigar los predictores significativos de mortalidad tardía. Las variables utilizadas para el análisis univariable fueron las variables clínicas en la Tabla 1. Las variables con p menor que 0,2 en el análisis univariable se incluyeron en el modelo multivariado. Para asegurar la bondad de ajuste del modelo (goodness of model fit) se utilizaron tres pruebas estadísticas (likelihood ratio test, Wald test, y score (logrank) test). La presunción de la probabilidad proporcional del modelo multivariable de Cox se evaluó usando la prueba de Schoenfeld en forma global e individual para cada covariable.
La sobrevida a largo plazo se evaluó mediante la comunicación directa con el paciente, la familia y los médicos tratantes. También se revisaron los registros médicos. Se obtuvo el consentimiento quirúrgico informado de cada paciente con respecto al método quirúrgico, las evaluaciones posoperatorias y el uso de datos clínicos anónimos con fines académicos. El presente estudio obtuvo la aprobación del Comité de Investigación y del Comité Independiente de Ética del Instituto Cardiovascular de Buenos Aires.
3ResultadosDe un total de 3.757 pacientes intervenidos por enfermedad de múltiples vasos en forma electiva o urgente, 723 cumplieron los criterios de inclusión (19,2%). Se estratificaron según el número de arterias mamarias internas mamarias utilizadas en grupo BITA (2 arterias mamarias n=579, 80,1%) y grupo SITA (1 arteria mamaria+otro conducto n=144, 19,9%). Las características preoperatorias de la población de estudio se presentan en la Tabla 1. Los pacientes del grupo BITA tenían más probabilidades de ser más jóvenes (BITA, 65,3±9,1 años versus SITA, 70,0±9,9 años; p<0,0001), tener mayor talla (p<0,001), y menos probabilidad de tener antecedentes de cirugía cardíaca previa (p<0,01) y de tener deterioro moderado/severo de la función ventricular izquierda (p=0,004).
Luego del emparejamiento según puntaje de propensión se obtuvieron 107 parejas comparables (n=214), sin diferencias significativas en las características basales (Tabla 1). Las diferencias preoperatorias entre los grupos también se evaluaron mediante diferencias estandarizadas. No hubo desequilibrios evaluados mediante pruebas univariadas y multivariadas. La prueba de equilibrio global de chi-cuadrado (overall chi-squared balance test, Hansen y Bowers)6 tampoco fue significativa (chi-cuadrado [grados de libertad: 18]=8,474; p=0,998). La medida de desequilibrio multivariable ((multivariable imbalance measure) Iacus, King y Porro, L1) fue mayor en la muestra sin emparejar (0,972) que en la muestra emparejada (0,935), lo que también indica que el emparejamiento mejoró el equilibrio general7.
El seguimiento de los supervivientes hospitalarios fue de 96,2% completo: grupo BITA vs. SITA, 91,8% vs. 95,6%, sin diferencia entre ellos (p=0,136). Mediana de seguimiento de todos los pacientes fue de 5,2 años (percentil 25-75: 2,2-8,1 años) nuevamente sin diferencia significativa entre los dos grupos (p=0,189). La Fig. 1 muestra los resultados posoperatorios de los pacientes a los 10 años para la población de pacientes no ajustada por riesgo donde se observa un beneficio de sobrevida a 10 años favoreciendo al grupo BITA (79,0%±3,4% vs. 67,0%±4,9%, p log-rank=0,008).
También en la población ajustada por riesgo (según puntaje de propensión) los pacientes con BITA mostraron una supervivencia significativamente más alta que los pacientes con SITA al final del seguimiento, 93,0%±4,6% frente a 69,0%±5,7% respectivamente (HR: 0,27, IC del 95% 0,07-0,76, p=0,016, modelo de Cox univariable). El injerto BITA también fue un predictor de una mejor supervivencia en el análisis multivariable (HR 0,26, IC del 95%: 0,08 a 0,89, p=0,03, modelo de Cox multivariable) (Fig. 2).
El análisis de tiempo-evento mediante regresión de Cox multivariable identificó al grupo BITA como beneficioso con respecto a la supervivencia a 10 años (HR 0,57; IC 95% 0,37-0,87, p <0,01), como se muestra en la Tabla 2. En general, el grupo BITA tuvo una significativa y mayor supervivencia a largo plazo que el grupo SITA. La prueba de Schoenfeld no fue estadísticamente significativa para cada covariable individualmente ni tampoco la prueba global (p=0,6595) por tanto podemos asumir los riesgos proporcionales del modelo de Cox.
Regresión proporcional de Cox multivariable para la mortalidad por cualquier causa a los 10 años
| HR | IC 95% | p | |
|---|---|---|---|
| Enfermedad vascular periférica | 2,06 | 1,07 3,99 | 0,032 |
| Insuficiencia renal crónica (incluida la diálisis) | 3,06 | 1,55 6.03 | 0,001 |
| Cirugía electiva | 0,56 | 0,36 0,87 | 0,010 |
| IAM postoperatorio | 3,43 | 1,32 8,87 | 0,011 |
| BITA | 0,57 | 0,37 0,87 | 0,010 |
El uso de ambas arterias mamarias internas sin bomba de circulación extracorpórea parece agregar un efecto beneficioso en supervivencia a largo plazo entre los pacientes con enfermedad del tronco de la coronaria izquierda en comparación con una cirugía de revascularización más tradicional con el uso de una única arteria mamaria interna más otro conducto (arteria radial o vena safena).
Existe importante discrepancia en la literatura con respecto a ambas técnicas quirúrgicas entre los grandes ensayos observacionales ajustados al riesgo y los ECA. Se publicaron 4 ECA que compararon BITA y SITA en enfermedad de múltiples vasos no evidenciando diferencias significativas en supervivencia en el mediano plazo a 5 años 8–11. En el diseño de sus estudios no se hizo ninguna mención explícita a la enfermedad del tronco de la coronaria izquierda3, por lo que no sería prudente extrapolar su conclusión a la enfermedad del TCI. Además, el seguimiento a mediano plazo podría ser insuficiente para revelar el beneficio del conducto arterial en la supervivencia más larga. Otras cuestiones metodológicas importantes también podrían haber modificado el efecto del tratamiento, como el uso o no de circulación extracorpórea. Ninguno de ellos tenía técnicas quirúrgicas estandarizadas ni homogéneas, de tal forma que el cirujano podía realizar la revascularización con o sin bypass cardiopulmonar, que por sí solo sigue siendo un gran tema de controversia con respecto a la sobrevida a largo plazo 12–14. De estos ECA, el ensayo ART no sólo fue el más grande en número de participantes sino también el de mayor seguimiento (10 años). Desafortunadamente, existen otras preocupaciones metodológicas con respecto a este ensayo. Fue un análisis por intención de tratar, pero sufrió más del 36% de cruzamiento entre grupos. Es decir, solo el 64% de los pacientes aleatorizados recibieron efectivamente el tratamiento asignado y solamente tuvo un 40,9% (1.259 pacientes de un total de 3.078) de CRM sin CEC15. Considerando estas limitaciones, se diseñó el presente estudio incluyendo sólo cirugías sin CEC para estandarizar la técnica quirúrgica, y porque es el estándar de atención en nuestra institución.
Por otro lado, la evidencia proveniente de grandes estudios observacionales favoreció el uso de ambas arterias mamarias en la enfermedad de múltiples vasos, como se muestra en 6 metaanálisis 16–21. El mayor de ellos comprendió 29 estudios observacionales, con un total de 89.399 pacientes. Los datos agrupados arrojaron una supervivencia a largo plazo (10 años) significativamente mayor del grupo BITA en comparación con el grupo SITA (82,1% vs. 70,5% de probabilidad de supervivencia, HR 0,78; p<0,00001). En el presente estudio realizado exclusivamente en pacientes con enfermedad del tronco de la coronaria izquierda observamos un beneficio similar a estos estudios en el grupo BITA.
La evidencia acerca de cuál es la mejor estrategia quirúrgica para tratar la enfermedad del tronco de la coronaria izquierda sigue siendo limitada. Se podría argumentar que la enfermedad del tronco no es tan diferente de una enfermedad de múltiples vasos en cuanto a su tratamiento. Aunque desde el punto de vista del cirujano podría ser cierto, desde la cardiología intervencionista es muy diferente. Esta diferencia se debe a que la cirugía trata el vaso afectado por aterosclerosis mientras que la angioplastia percutánea trata cada lesión del vaso. En este sentido, se publicaron ECA que compararon sus nuevas tecnologías con la “cirugía de revascularización coronaria” incluyendo cualquier estrategia quirúrgica. Estos diseños metodológicos obligan a la comunidad médica a aceptar que todas las técnicas quirúrgicas son igualmente beneficiosas. Pero, ¿lo son en verdad? En el presente estudio, se observó un beneficio a favor del uso de ambas arterias mamarias sin el uso de circulación extracorpórea con respecto a la mortalidad de cualquier causa a 10 años. Independientemente de esta observación, lo más importante es que se observó una diferencia significativa entre ambos tratamientos quirúrgicos, lo que agrega evidencia de que no todas las CRM son igualmente beneficiosas. Un sub-análisis del ensayo EXCEL abordó esta cuestión analizando únicamente la rama quirúrgica. De los 905 pacientes sometidos a CRM, 688 (76,0%) recibieron SITA y 217 (24,0%) BITA. No se encontraron diferencias significativas en la supervivencia a 3 años (HR 1,36; IC del 95%: 0,60-3,12; p=0,46). Probablemente este corto seguimiento fue insuficiente para exponer el beneficio del segundo conducto arterial. De hecho, en el presente observamos una probabilidad de supervivencia a 3 años de seguimiento no significativamente diferente entre ambos grupos (97,0%±0,8% vs 94,0%±2,1%, p=0,1); mientras que a 10 años de seguimiento si lo fue (79,0%±3,4% vs 67,0%±4,9%, p=0,008).
Este estudio presenta varias limitaciones incluyendo la principal inherente a su diseño y es que se trata de un estudio observacional retrospectivo comparativo en un único centro. Para mitigar el efecto de confundidores, se realizaron dos métodos estadísticos diferentes e independientes (score de propensión y regresión multivariable de Cox). A su vez, se incluyeron pacientes únicamente sometidos a CRM sin CEC logrando así reducir el posible efecto de la CRM con o sin bomba. Sin embargo y a pesar de que se realizaron todos los esfuerzos para minimizar el efecto de confundidores no se puede descartar el efecto de confundidores no medidos.
En conclusión, este estudio sugiere que la revascularización miocárdica en la enfermedad del tronco de la coronaria izquierda exclusivamente con BITA sin CEC se puede realizar de manera segura y podría estar asociada con una mejor supervivencia a largo plazo en comparación con la estrategia más tradicional utilizando SITA más otro conducto.
Declaración de conflicto de interésLos autores no tienen conflictos de interés.