La escoliosis idiopática del adolescente (eia) es la forma de escoliosis más frecuente, afecta al 1 a 3% de los adolescentes. Su etiología aún no está totalmente definida siendo la causa genética la más probable. El objetivo principal del tratamiento es evitar la progresión de la curva y por ende prescindir del tratamiento quirúrgico. Tratamiento en curvas no severas dependerá de la madurez esquelética del paciente y de la magnitud de la curva, siendo la observación en curvas leves y el uso de corsé en las moderadas los tratamientos más aceptados.
Adolescent idiopathic scoliosis (ais) is the most frequent form of scoliosis, affecting 1 to 3% of adolescent. Its etiology is not yet fully defined, being the genetic factor the most important. The main objective of the treatment is to avoid the progression of the curve and therefore dispense with surgical treatment. Treatment in non-severe curves will depend of the skeletal maturity of the patient and the magnitude of the curve, being the observation in slight curves and the use of corset in the moderate ones the most accepted treatments.
La escoliosis idiopática adolescente (EIA) es la causa más común de escoliosis (85% de los casos), afectando entre el 1% a 3% de los adolescentes, siendo los casos graves considerados una patología de resolución quirúrgica con garantías explícitas, en el sistema de salud chileno1.
DefiniciónSe define como una deformidad vertebral tri-dimensional de etiología indeterminada, consistente en un ángulo de Cobb coronal mayor a 10° en pacientes mayores de 10 años2, asociado a componente rotacional vertebral1.
A modo general, se consideran como curvas leves entre 10° a 20°, moderadas entre 20° a 40° y graves las mayores 50° o mayores de 40° en pacientes esqueléticamente inmaduros1.
Para efectos prácticos de esta revisión, consideraremos como EIA de bajo grado, las curvas catalogadas como leves y moderadas; y como EIA de alto grado las curvas graves con indicación quirúrgica.
EtiologíaDespués de décadas de investigación la etiología exacta de la EIA permanece desconocida. En los últimos años el desarrollo de la investigación genética ha determinado una serie de genes que influyen en la aparición de la deformidad y que serían independientes de los genes que inducirían el desarrollo de escoliosis severa, sin embargo, existen individuos que presentan estas alteraciones genéticas y no desarrollan la enfermedad.
Historia naturalDesde una perspectiva histórica, nuestro conocimiento sobre la historia natural de la EIA, está basado en estudios previos al advenimiento de técnicas de instrumentación (Harrington) en 1960, ya que, en aquella época, la deformidad era más tolerable que el tratamiento3.
En la actualidad, es improbable la realización de nuevos estudios sobre la historia natural de la enfermedad, dado los buenos resultados del tratamiento quirúrgico moderno.
Los estudios de Iowa, iniciados en 1950 por Ponseti4 y finalizados por Weinstein5, muestran el seguimiento por 50 años, de una cohorte de pacientes con EIA de manejo no quirúrgico. Como resultado, es posible concluir que los pacientes portadores de EIA, son activos, productivos y no presentan una mayor mortalidad que la población general a largo plazo. Parecieran presentar una mayor incidencia de dolor crónico (61% vs 35%) en edad adulta, sumado a los efectos cosméticos de su deformidad. Sin embargo, la mayoría de ellos solo presenta limitaciones físicas menores5.
Estudios recientes, han mostrado la asociación de restricción funcional y pulmonar leve, en pacientes portadores de EIA, principalmente en curvas torácicas6,7.
ProgresiónLa definición más difundida de progresión de la curva, es el aumento mayor a 5° de la medición del ángulo de Cobb2,8, sobrepasar los 45°en el seguimiento o la resolución quirúrgica6.
Como regla general, es importante destacar dos conceptos ampliamente aceptados sobre el riesgo de progresión de las curvas:
- 1.
La progresión de la curva de bajo grado se produce durante el periodo de mayor velocidad de crecimiento (estadio prepuberal y puberal)1,3,9.
- 2.
El mayor riesgo de progresión en curvas más severas al debut1,9.
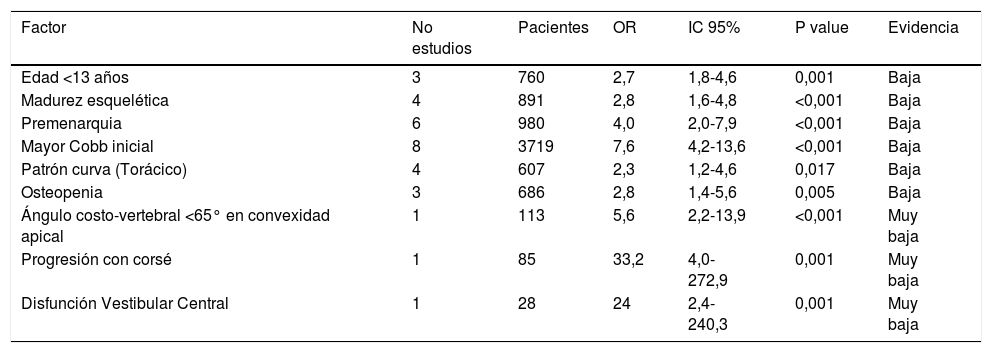
Un estudio reciente realizó una revisión sistemática sobre los factores asociados a progresión de la curva6, los cuales se resumen en la Tabla 1. Lamentablemente, el nivel de evidencia es bajo o muy bajo como para poder definir candidatos a cirugía preventiva6.
Factores de riesgo asociados a progresión de curva
| Factor | No estudios | Pacientes | OR | IC 95% | P value | Evidencia |
|---|---|---|---|---|---|---|
| Edad <13 años | 3 | 760 | 2,7 | 1,8-4,6 | 0,001 | Baja |
| Madurez esquelética | 4 | 891 | 2,8 | 1,6-4,8 | <0,001 | Baja |
| Premenarquia | 6 | 980 | 4,0 | 2,0-7,9 | <0,001 | Baja |
| Mayor Cobb inicial | 8 | 3719 | 7,6 | 4,2-13,6 | <0,001 | Baja |
| Patrón curva (Torácico) | 4 | 607 | 2,3 | 1,2-4,6 | 0,017 | Baja |
| Osteopenia | 3 | 686 | 2,8 | 1,4-5,6 | 0,005 | Baja |
| Ángulo costo-vertebral <65° en convexidad apical | 1 | 113 | 5,6 | 2,2-13,9 | <0,001 | Muy baja |
| Progresión con corsé | 1 | 85 | 33,2 | 4,0-272,9 | 0,001 | Muy baja |
| Disfunción Vestibular Central | 1 | 28 | 24 | 2,4-240,3 | 0,001 | Muy baja |
Una vez alcanzada la madurez esquelética, es aceptado que curvas menores de 30° se mantendrán estacionarias y no progresarán; curvas entre 30° a 50° tendrán una progresión de 0,4° a 0,5° por año, en general llegando a un total de 10° a 15° de progresión durante la vida adulta12 y curvas mayores de 50° progresarán en promedio 1° por año1,3,10.
Evaluación y diagnósticoEl diagnóstico de EIA es fundamentalmente de exclusión. El objetivo de la evaluación, es descartar causas secundarias de deformidad11. El motivo de consulta, frecuentemente se asocia a elementos cosméticos como desnivel de hombros, asimetría del talle o la percepción de deformidad o giba. Se debe indagar sobre antecedentes familiares de escoliosis, estado menárquico y puberal, así como signos de alarma1,11,12.
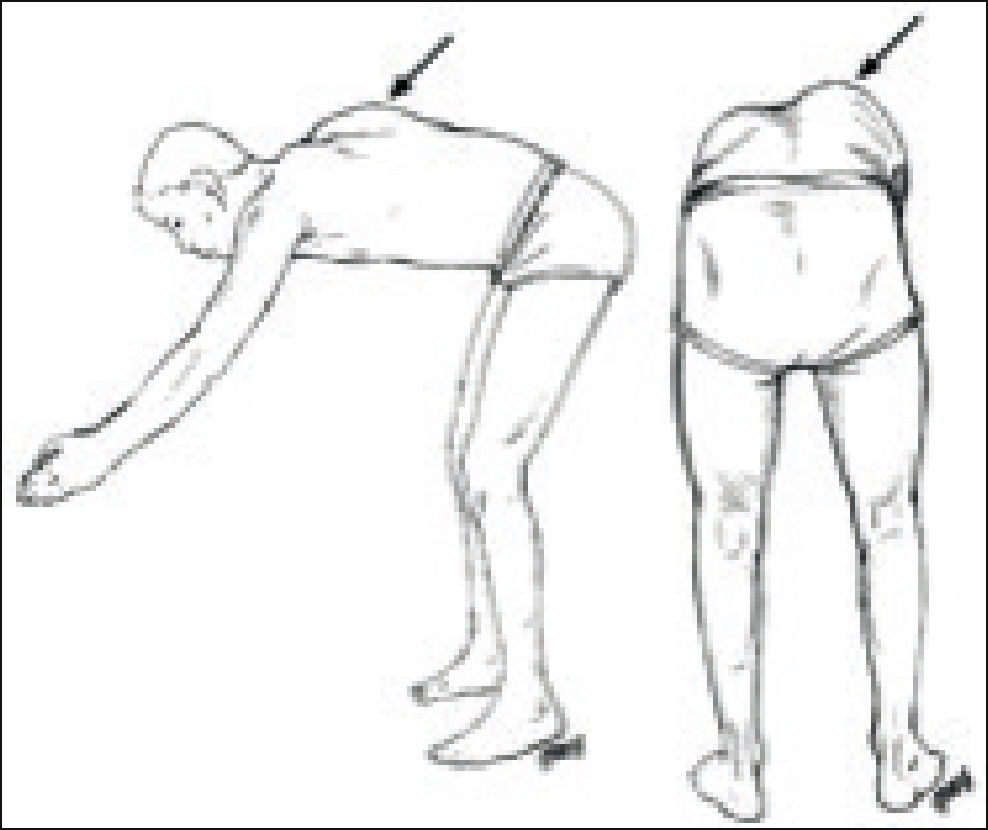
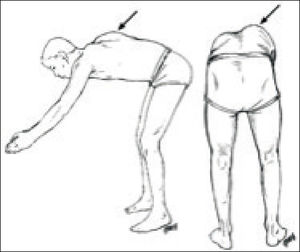
El test de Adams (Figura 1) es la principal herramienta diagnóstica clínica en la evaluación de un paciente con sospecha de escoliosis12. Incluso, algunos autores, plantean la utilización de un inclinómetro para medir la presencia de giba (escoliómetro) y de esta forma definir la necesidad de estudio imagenológico13.
Se debe consignar la localización y magnitud de la giba, ya que es una manifestación del grado de rotación vertebral y queja cosmética frecuente de los pacientes.
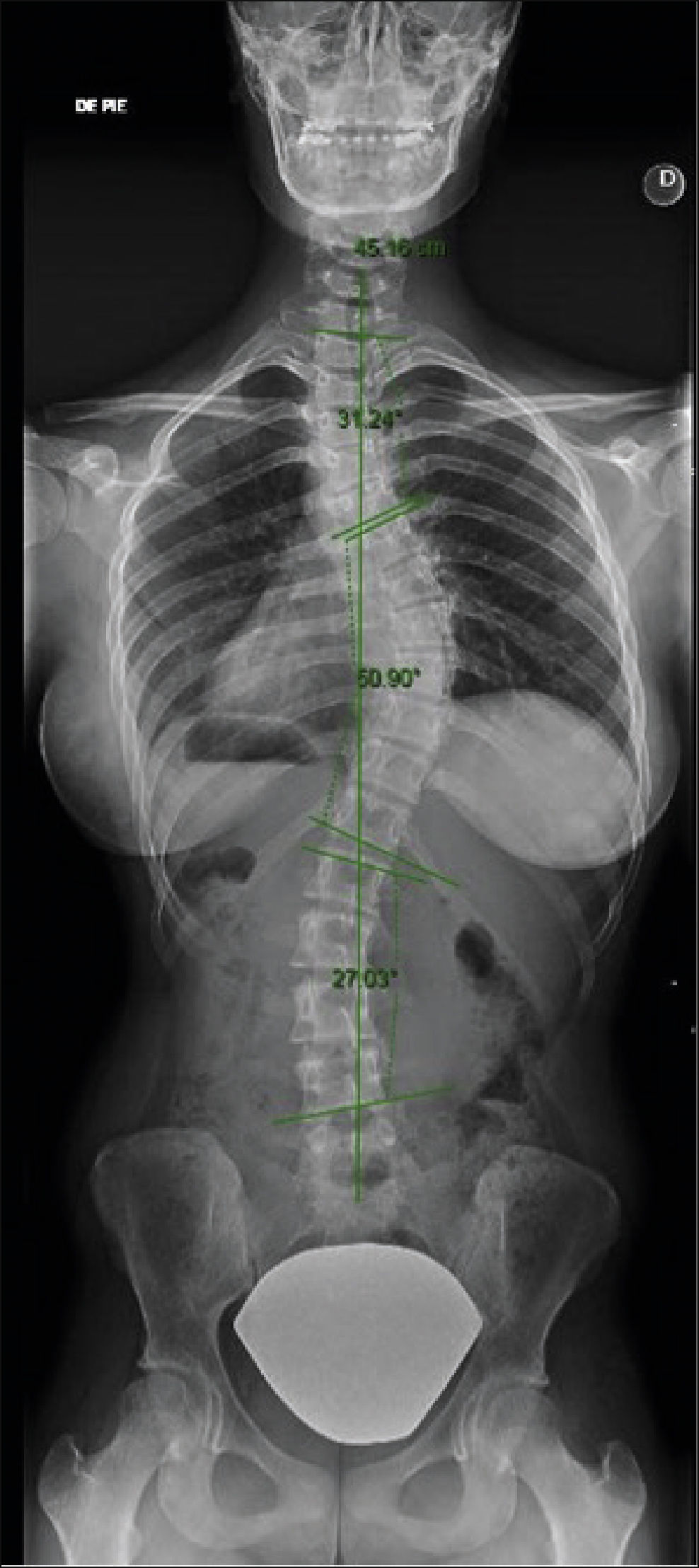
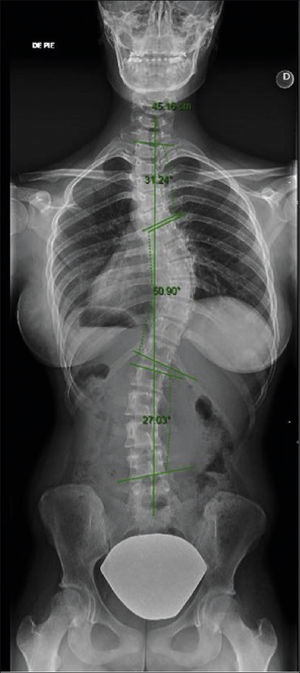
La confirmación diagnóstica, necesariamente requiere la realización una radiografía de columna total antero-posterior y lateral de pie1 (Figura 2).
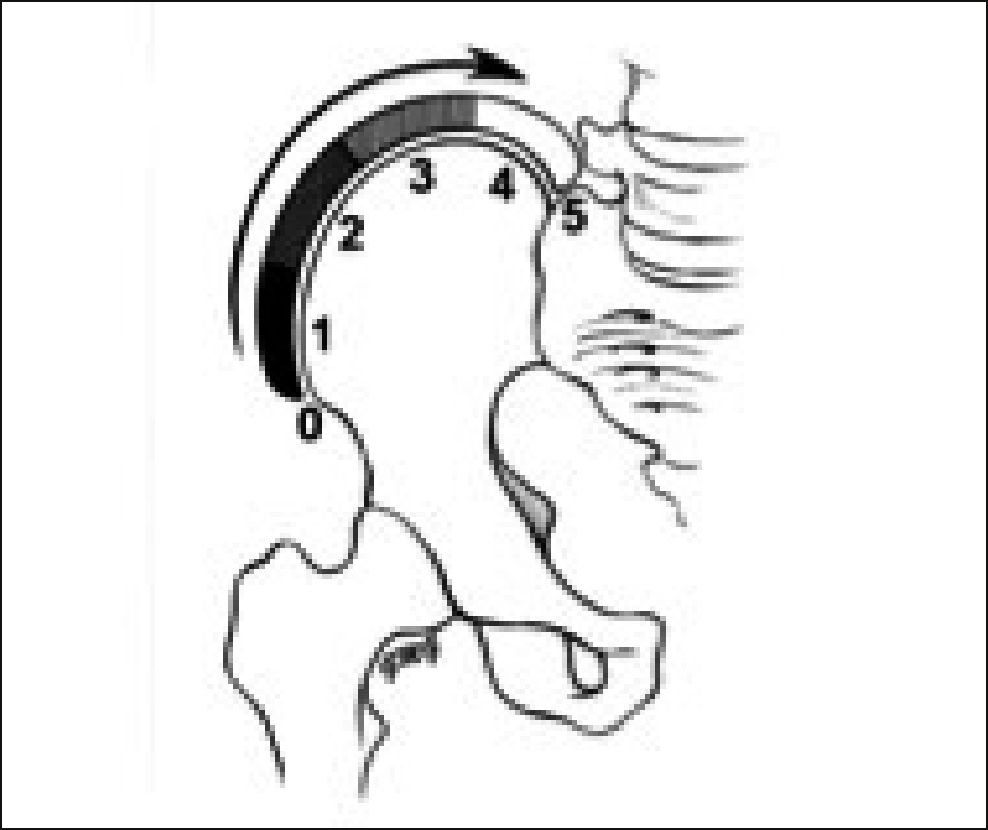
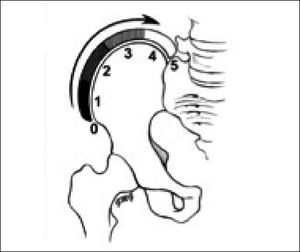
Como parte de la valoración de madurez esquelética, se recomienda la utilización de la escala de Risser (Figura 3) y la presencia del cartílago tri-radiado1,14.
No se recomienda el screening imagenológico, para la detección de pacientes asintomáticos9, y más bien es planteable el screening clínico (escoliómetro–test de Adams) en etapa escolar25.
Banderas rojas- 1.
Dolor: Como concepto general, la EIA es una enfermedad no dolorosa1,11,12. Más bien literatura reciente confirma su asociación con dolor leve hasta en un 30% de los pacientes14, el dolor moderado o severo obliga a descartar lesiones asociadas11,12.
- 2.
Patrón de curva atípico1,11,14,15:
- -
Torácica izquierda: El 90% de las curvas torácicas son derechas, la presencia de una curva izquierda amerita estudio complementario.
- -
Torácicas derechas largas.
- -
Curvas cortas pronunciadas.
- -
Asociadas a alteraciones óseas. Ejemplo: Dilatación de canal y foraminas, hemiverterbras, vertebras en mariposa u otros elementos de no-unión.
- 3.
Estado neurológico:
- •
Cefalea occipital: Asociada a Chiari.16 En caso de interferir con actividades de la vida diaria, aumentar con valsalva y, especialmente, de asociarse con signos de disfunción de tronco o trastorno de apnea/hipopnea obstructiva del sueño.
- 4.
Deformidad asociada de extremidades: Ejemplo: Pie bot.
- 5.
Signos cutáneos:
- •
Disrafia Espinal Oculta (DEO), pueden ser catalogados en tres grupos de riesgo17–20.
- I.
Hoyuelos sacro-coccígeos típicos o inocentes: Corresponden a trayectos fibrocutáneos ciegos que no deben superar los 5mm de diámetro y estar localizados caudal a pliegue intergluteo. Su asociación con disráfia oculta (DO) es muy bajo (menor a 0,5%). Se encuentran en el 4% de la población general y no ameritan mayor estudio al ser aislados.
- II.
Asimetría de pliegue glúteo o duplicación de línea interglutea
- I.
Decoloración vascular o nevus: A mayor tamaño, mayor asociación.
- I.
Hoyuelos sacros atípicos: Su asociación a DO, se estima en un 2.5%. Mientras más cefálica su localización, mayor asociación. Se consideran atípicos todos aquellos que no cumplen la descripción “típica” o la presencia de múltiples hoyuelos.
- II.
Aplasia cutis o cicatrices congénitas.
- III.
Tracto sinus dermal: Tracto epitelializado, habitualmente paramediano, que puede conectar con saco dural, médula espinal y/o aracnoides. Riesgo de infección y fístula Líquido Céfalo Raquídeo (LCR) espontánea.
- IV.
Masas fibro-adiposas medianas o paramedianas: Manifestación de lipoma.
- V.
Hipertricosis, particularmente “cola de fauno” por su asociación de cordón medular dividido.
- •
Facomatosis:
- I.
Al menos 6 manchas café con leche, de 5mm en niños y 15mm en adultos.
- II.
Pecas axilares o inguinales.
- III.
Dos o más neuro fibromas cutáneos o un neuro fibroma plexiforme.
- •
Colagenopatías:
- I.
Hiperlaxitud de piel.
- II.
Cicatrices atróficas y deprimidas, de aspecto papiráceo y/o hemosidérica.
- III.
Presencia de estrías inexplicables, no asociadas a cambios de peso.
- IV.
Pseudotumor moluscoide del talón
- V.
Equimosis múltiples con depósitos de hemosiderina.
- I.
Hiperlaxitud de piel.
- II.
Estrías cutáneas.
El tratamiento de las EIA de bajo grado, es fundamentalmente médico, y buscan evitar la necesidad de una corrección quirúrgica. Los conceptos fundamentales del tratamiento conservador pueden dividirse en morfológicos y funcionales, siendo los primeros relacionados a autopercepción y estética, y los segundos a la prevención de discapacidad y dolor25.
Los objetivos básicos del tratamiento conservador, según las recomendaciones del Consenso de SOSORT/SRS 201625, son los siguientes:
- 1.
Detener la progresión de la curva en la pubertad (o incluso disminuirla).
- 2.
Prevenir o tratar la disfunción respiratoria.
- 3.
Prevenir o tratar cuadros dolorosos espinales.
- 4.
Mejorar aspectos estéticos mediante la corrección postural.
Un reciente estudio multicéntrico prospectivo ECCA26, demostró la utilidad del uso de corsé por al menos 13 horas diarias (lográndose el mayor efecto con más 18 horas diarias), en evitar la progresión de la curva a rangos quirúrgicos (definidos como curvas mayores de 50°) comparado con observación. Si bien en la mayoría de los pacientes no existió regresión, existe evidencia moderada de un estudio ECCA27 y una revisión sistemática28, de mejoría de la curva tras la realización de un protocolo de ejercicios específicos de escoliosis (PEEE) y corsé.
Al analizar los tipos de corsé, la literatura parece avalar la utilidad los diseños asimétricos sobre los simétricos29, lo cual parece razonable, dadas la característica asimetría de la enfermedad deformante.
Respecto a los diferentes modelos, los estudios son de bajo nivel de evidencia y heterogéneos, no permitiendo la recomendación de algún modelo específico en el tratamiento25,29. Sin embargo, estudios recientes utilizando diseños impresos en 3D y asistidos por computador/manufactura (CAD/CAM por sus siglas en inglés), parecieran mejorar la efectividad29–32, principalmente por su mejor tolerancia y adherencia al tratamiento al ser más ligeros, cómodos y de diseños más atractivos para los adolescentes.
Prevenir o tratar la disfunción respiratoriaDependiendo de la localización y grado de deformidad, la curva puede afectar la función respiratoria, especialmente a nivel de torácico25. Si bien se considera que curvas extremadamente severas (mayores a 100°), predisponen a los pacientes a complicaciones cardiopulmonares3, estudios observacionales han mostrado una disminución en la capacidad funcional de los pacientes portadores de EIA no tratada5. Por otro lado, estudios más recientes han confirmado leves, pero presentes, restricciones funcionales y pulmonares, en pacientes portadores de EIA leves y moderadas6,7.
Prevenir o tratar cuadros vertebrales dolorososComo ya se mencionó previamente. Estudios observacionales han mostrado una incidencia de dolor vertebral crónico en pacientes potadores de EIA, a largo plazo5, llegando a estimarse en 3 veces mayor posibilidad de dolor crónico25. De manera similar, se ha reportado hasta un 30% de episodios de dolor agudo durante el primer año de seguimiento, en este grupo de pacientes10. Con el conocimiento actual sobre balance sagital y parámetros espino-pélvicos, se ha mejorado la comprensión del efecto de la deformidad sobre el balance espinal, sin embargo, la etiología del dolor crónico pareciera ser multifactorial25.
Mejorar aspectos estéticos mediante la corrección posturalLa calidad de vida es significativamente afectada por la autopercepción cosmética y apariencia. Para un adecuado seguimiento de resultados, se recomienda la utilización de métodos subjetivos (encuetas y cuestionarios), así como métodos objetivos (registro fotográfico)20.
Tratamiento–medidas específicas/Nivel de evidenciaa) Corsé: Evidencia: Alta (1B) para detener progresión de la curva
Indicaciones:- •
Pacientes con curvas entre 20° y 35° en etapa de crecimiento (Risser 0 a 3), las cuales son progresivas o presentan factores de riesgo de progresión.
- •
No se recomienda su uso en pacientes con curvas menores a 20°.
- •
Al menos 18 horas diarias. Efecto “dosis dependiente”. (Evidencia Moderada 2B).
- •
Es posible ajustar las horas de uso o “dosis” de acuerdo a la severidad de la curva, edad y objetivos.
Tipo de diseño recomendado: Asimétrico.
Modelo:
- •
No existe evidencia para recomendar un tipo específico.
- •
Pareciera existir una tendencia a mejorar corrección y adherencia con corsé tipo CAD/CAM.
Duración: Hasta completar madurez esquelética.
c) Actividades deportivas
Evidencia: Baja (3), NO se recomienda prescribir actividades específicas como tratamiento.
Recomendaciones:
- •
Mantener las actividades deportivas generales, incluidas las escolares, durante el manejo conservador de la EIA.
- •
Mantener actividades deportivas incluso durante el uso de corsé.
La EIA es una frecuente patología de curso benigno. Su manejo es eminentemente médico y tiene como pilar fundamental detener la progresión de la curva, para minimizar el riesgo de morbilidad futura y mermar las consecuencias estéticas asociadas a esta población particular. En la guía de decisiones terapéuticas es importante conocer la historia natural, factores de riesgo de progresión y banderas rojas, para definir el manejo medico oportuno, intentar evitar/postponer la intervención quirúrgica y lograr las metas de tratamiento integrales.
Declaración de conflicto de interésLos autores declaran no tener conflictos de interés con el artículo.