La ecografía o ultrasonido (US) musculoesquelético es una importante herramienta diagnóstica que ha evolucionado marcadamente debido a los adelantos tecnológicos y al mayor conocimiento de las patologías que afectan a los tejidos blandos.
Tiene múltiples ventajas, como accesibilidad, menor costo en comparación con otras técnicas de imágenes e interactividad con el paciente durante su realización, entre otras. Es un examen de gran rendimiento diagnostico, particularmente en radiólogos entrenados, el cual aumenta si se conocen los antecedentes del paciente o la sospecha clínica, lo que puede hacer variar su enfoque y ayuda a la correcta interpretación de los hallazgos.
Se revisarán las utilidades e indicaciones más frecuentes de los exámenes de ultrasonido musculoesquelético.
Musculoskeletal sonography or ultrasound (US) is an important diagnostic tool that has significantly evolved due to technological advances and better knowledge of the soft tissue disorders.
US has many advantages, such as accessibility, lower cost compared to other imaging techniques and interactivity with the patient during the test, among others. It has a great performance, particularly in expert radiologists, which increases when patient history or clinical suspicion are known, and also can vary its approach, helping to the correct interpretation of the findings.
This article discusses the different utilities and indications for musculoskeletal ultrasound examinations.
Los exámenes de ecografía o ultrasonido (US) en la evaluación de patología musculoesquelética son una importante herramienta tanto para el diagnóstico, así como también para el seguimiento de los pacientes e incluso para el tratamiento en el caso de procedimientos percutáneos. En el último tiempo ha habido grandes avances tecnológicos en el equipamiento ecográfico, con transductores de mayor frecuencia y softwares especializados, que han permitido por un lado, obtener imágenes de mejor calidad, con más resolución, mayor detalle, que ya incluso permiten distinguir estructuras submilimétricas y además aumentar el área de visión como por ejemplo con la herramienta de campo expandido. (1)
El US es una excelente modalidad de imagen para evaluar los tejidos blandos, brindando un buen detalle anatómico, visualización multiplanar y en tiempo real.
Requiere ser realizada con transductores lineales de alta frecuencia (ej.: 9-4, 14-5 o > MHz), de los cuales se disponen de distinto tamaño (Figura 1).
Además con el Doppler Color es posible evaluar la vascularización de las estructuras estudiadas (2).
Este artículo tiene como objetivo principal revisar las diversas utilidades, limitaciones e indicaciones más frecuentes del US de partes blandas, con énfasis en la patología musculoesquelética.
Ventajas y desventajas del us musculoesqueléticoA pesar de que la Resonancia Magnética (RM) permite una excelente evaluación de los tejidos blandos, incluso en segmentos intraarticulares donde sería el examen de elección debido al acceso limitado para el US, éste último tiene otras ventajas como: (3, 4).
- Bajo costo
-No invasivo e inocuo
- Sin contraindicaciones (embarazo, marcapasos, implantes metálicos, claustrofobia, entre otros).
- Permite comparación con el lado contralateral.
- Es un estudio dinámico, con observación en tiempo real de las estructuras durante el movimiento.
- Permite interactuar con el paciente, correlacionando la alteración visible con su molestia o lugar del dolor.
- Es de fácil transporte y accesible (apoyo intraoperatorio, evaluación inmediata en deportistas).
- Permite guiar intervenciones por vía percutánea, tanto diagnósticas como terapéuticas (tema desarrollado en particular en otro artículo de esta revista).
Hay que considerar también que el US tiene algunas desventajas y limitaciones, propias y respecto de otras técnicas, particularmente de la RM:
- Es operador dependiente.
- La curva de aprendizaje es lenta (el operador debe conocer ampliamente la anatomía y patología de los distintos segmentos, debe saber reconocer la presencia de artefactos que simulan alteraciones y considerar como en toda la imaginología que “lo que no se conoce, no se ve”).
- Depende del equipamiento disponible (equipos de US modernos brindan imágenes de mejor calidad).
- Permite un campo visual relativamente pequeño.
- Es limitado para visualizar estructuras más profundas (pacientes de gran contextura física, no atraviesa las estructuras óseas).
- No permite evaluación de estructuras intraarticulares.
Evaluación musculoesquelética con usCon este método podemos visualizar una variedad de estructuras anatómicas principalmente de partes blandas como la piel, tejido subcutáneo, nervios periféricos, músculos, bursas, tendones, ligamentos, cápsula y sinovial articular, cartílago hialino (limitado), periostio y superficies óseas.
En ellas podemos encontrar distintas entidades patológicas como lesiones de origen traumático, deportivas, por sobreuso, procesos infecciosos, patología inflamatoria, tumoraciones, cuerpos extraños, fracturas ocultas, entre otros (5, 6).
Dependiendo del motivo de consulta, el examen puede ser dirigido a una localización específica, como puede ser el caso de un aumento de volumen en particular o de un desgarro muscular, o bien puede ser de las partes blandas periarticulares de una determinada articulación del esqueleto apendicular, las cuales cuentan con protocolos universales más o menos estandarizados de examinación: hombro, codo, muñeca, mano, dedos, cadera, rodilla, tobillo, pie (7).
En la realización de un examen ecográfico musculoesquelético es muy importante que el operador, además de tener un amplio conocimiento de la anatomía y patología de la zona a evaluar, pueda contar con los antecedentes clínicos o sospecha diagnóstica que generaron el examen, ya que muchas veces el examen es dirigido o adaptado según ello, ya sea a una región o estructura específica, o bien con un enfoque y/o interpretación distinta de los hallazgos, dependiendo si se trata por ejemplo de una enfermedad de origen inflamatorio o de una lesión deportiva.
Con ejemplos de casos de distintas patologías, en distintas localizaciones y articulaciones, se revisarán variadas indicaciones y utilidades más frecuentes del US musculoesquelético.
Ecografía de hombroEl US es el examen de primera línea, junto a la radiografía, para la evaluación del hombro doloroso de origen periarticular.
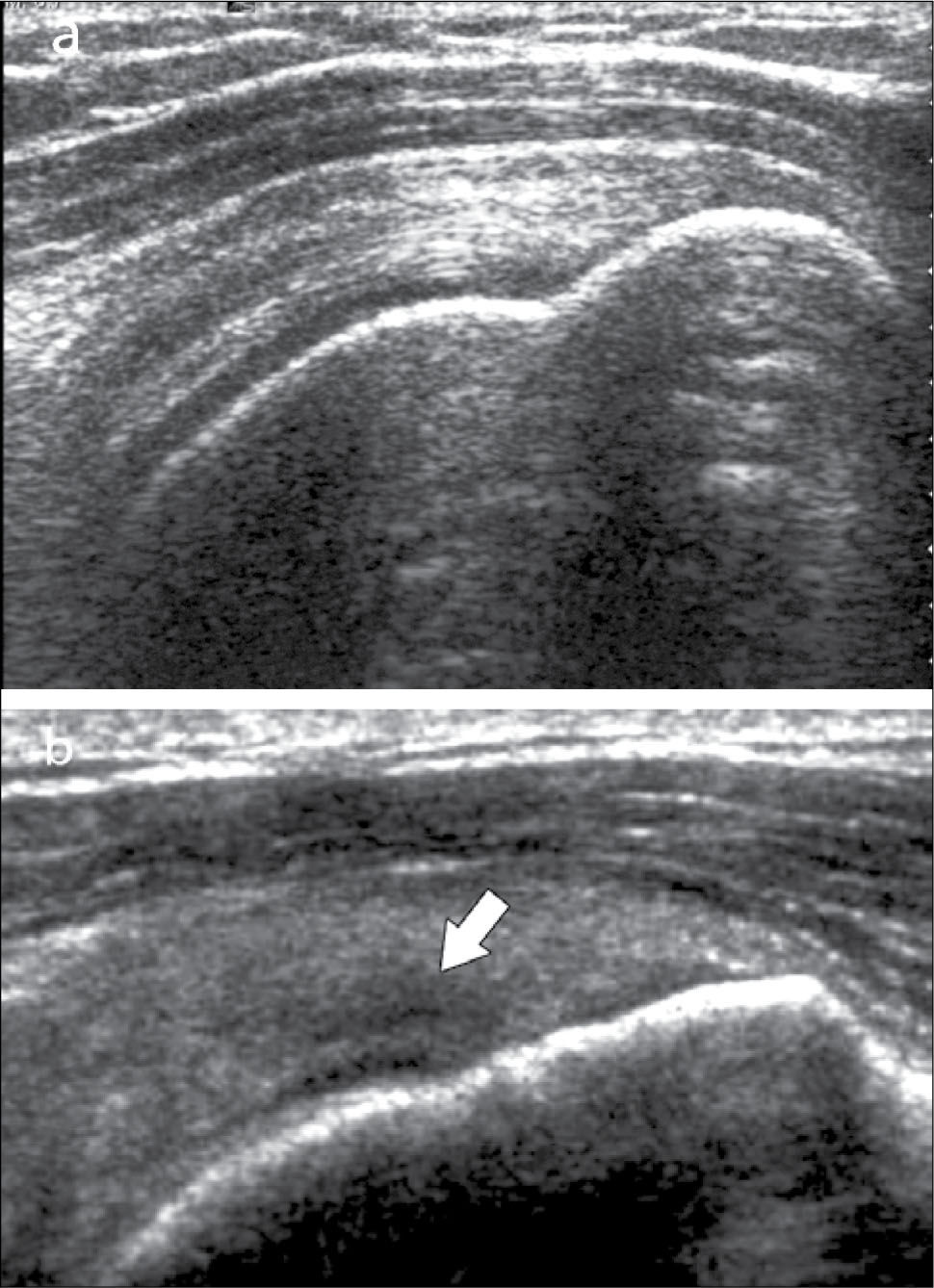
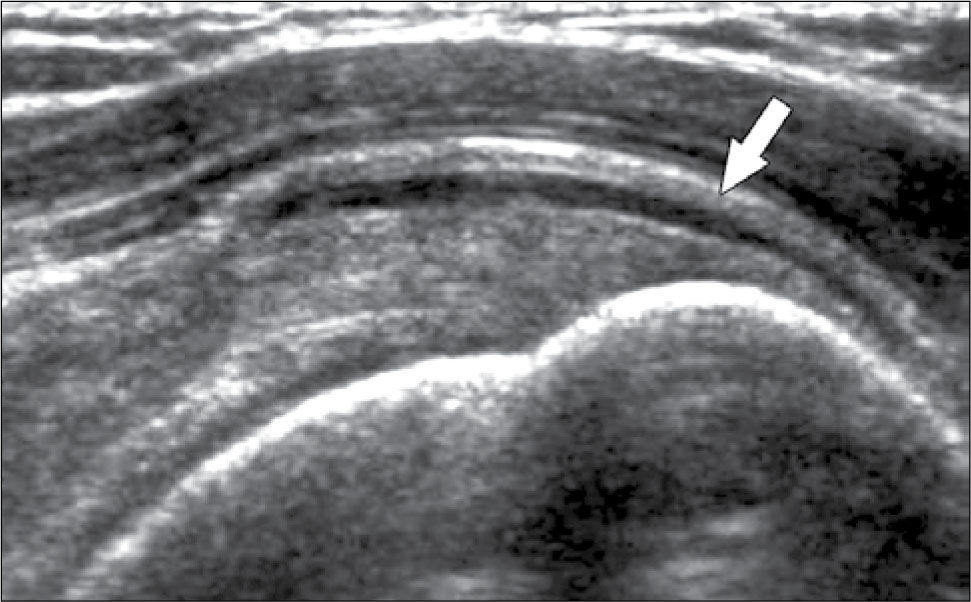
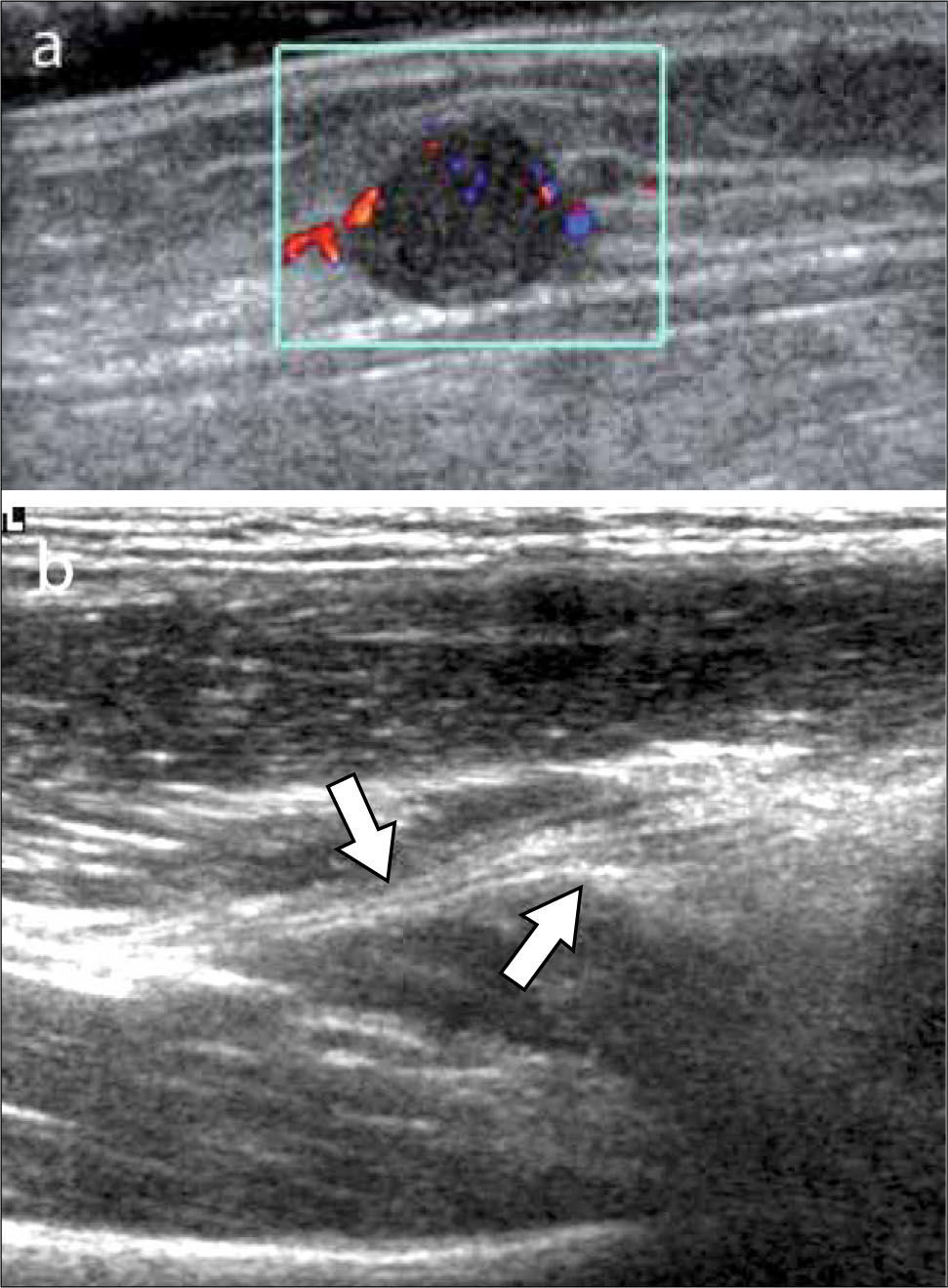
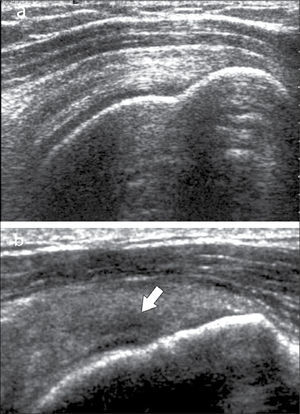
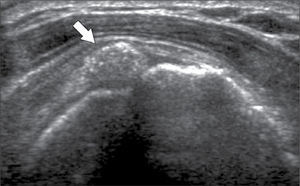
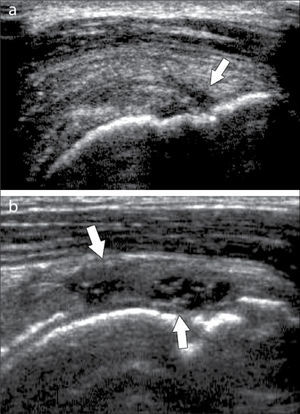
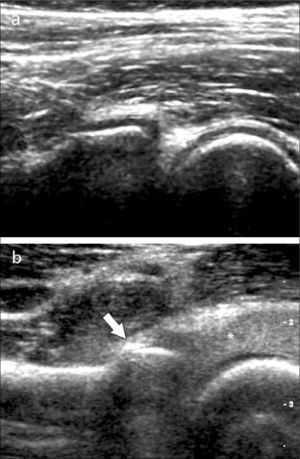
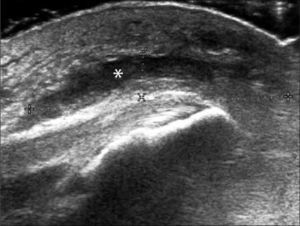
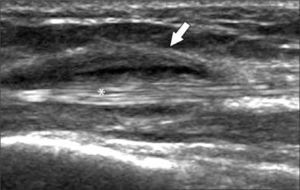
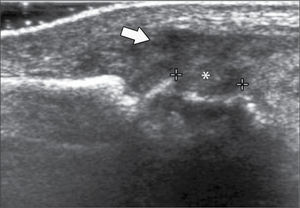
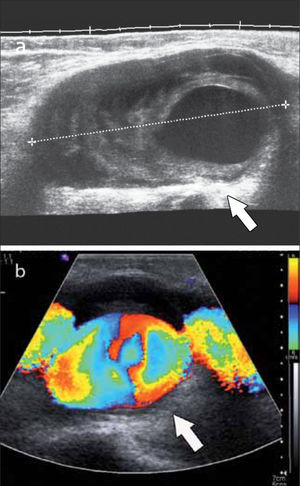
En operadores entrenados (8) permite una buena evaluación de los tendones del manguito rotador, incluso comparable con la RM (9) en busca de tendinosis, tendinopatía cálcica y roturas (figuras 2-4).
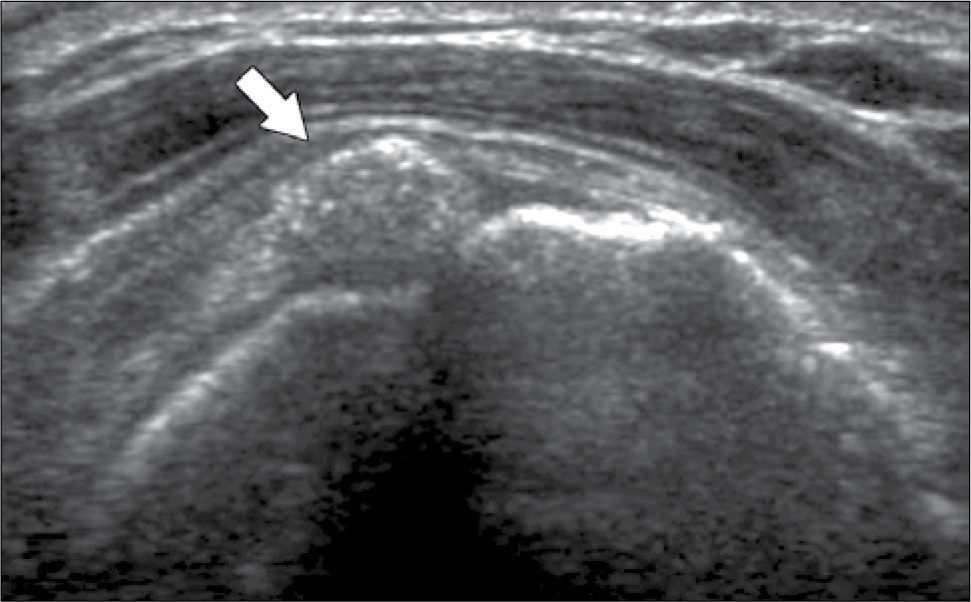
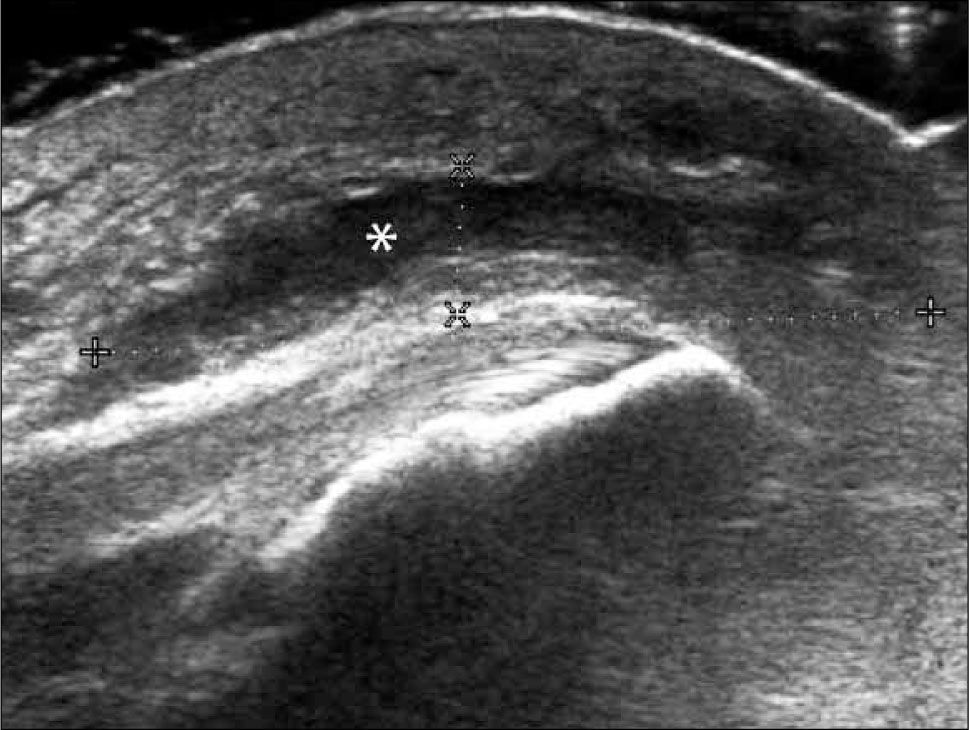
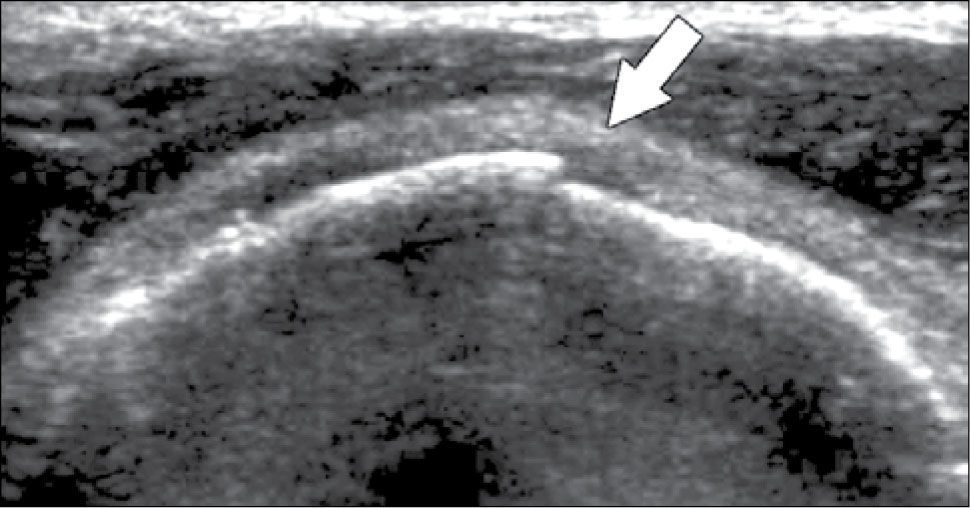
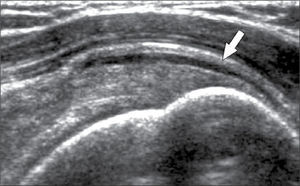
En el tendón de la porción larga del biceps es útil para estudio de tenosinovitis o luxación. En articulación acromioclavicular podemos encontrar compromiso degenerativo o inflamatorio, derrame, quistes periarticulares o signos indirectos de disyunción. Se visualiza el receso articular glenohumeral posterior en búsqueda de derrame y también los planos musculares periarticulares. La bursitis subacromiodeltoidea se manifiesta como engrosamiento y/o líquido en la bursa (figura 5). La evaluación dinámica permite observar fenómenos de pinzamiento por el ligamento coracoacromial y también pinzamiento subacromial a la bursa o los tendones.
Con la RM se agrega además la evaluación de problemas intraarticulares en labrum, ligamentos y cartílago, siendo el examen de elección para estos últimos (10-13).
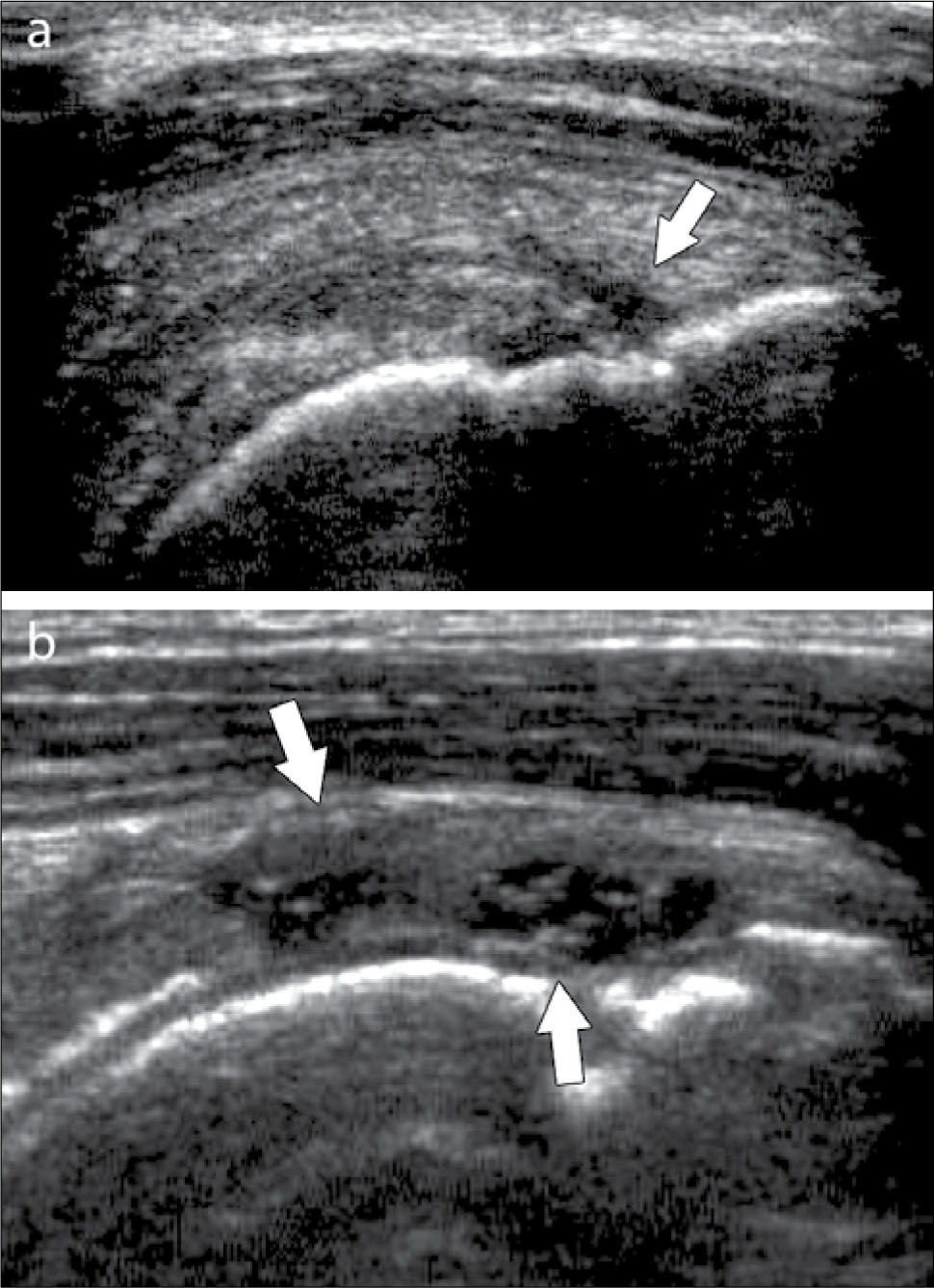
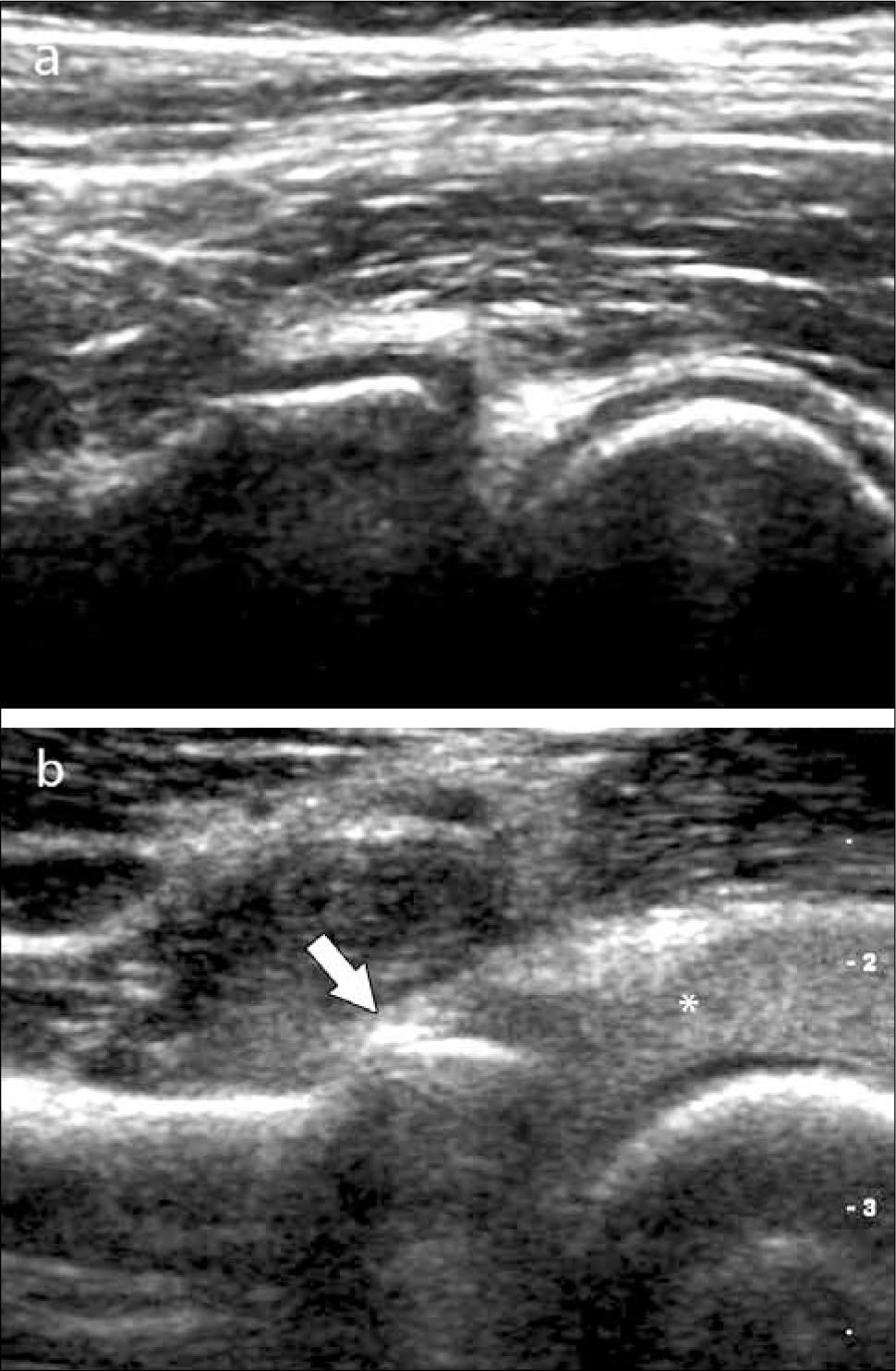
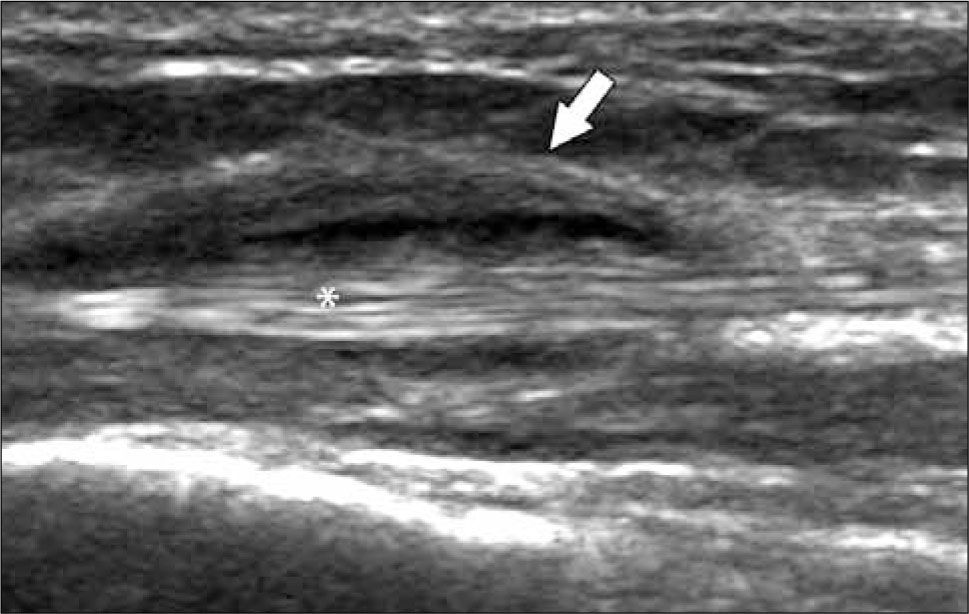
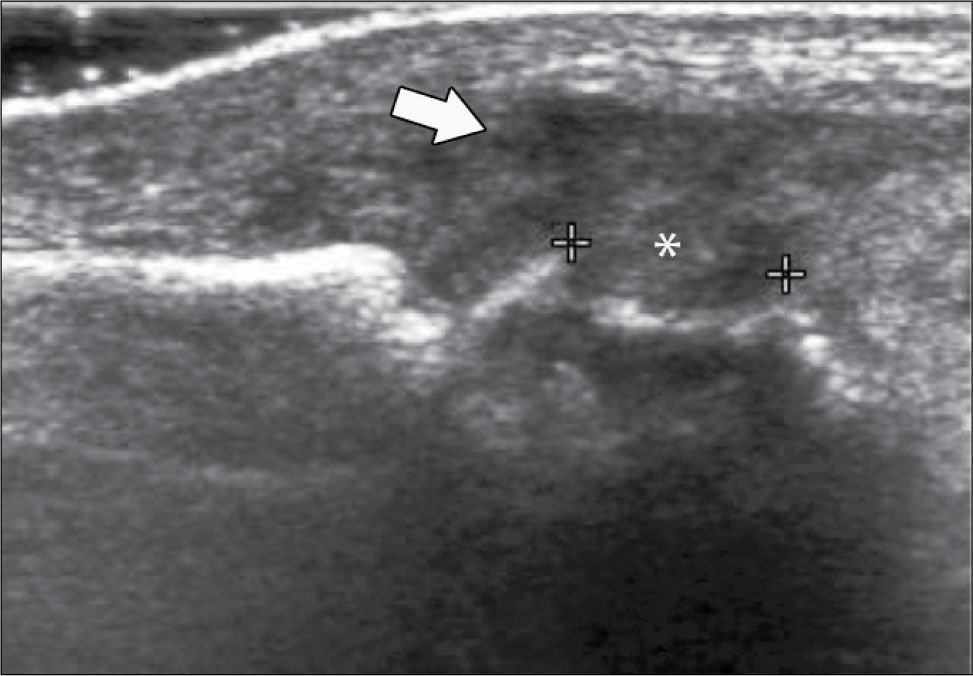
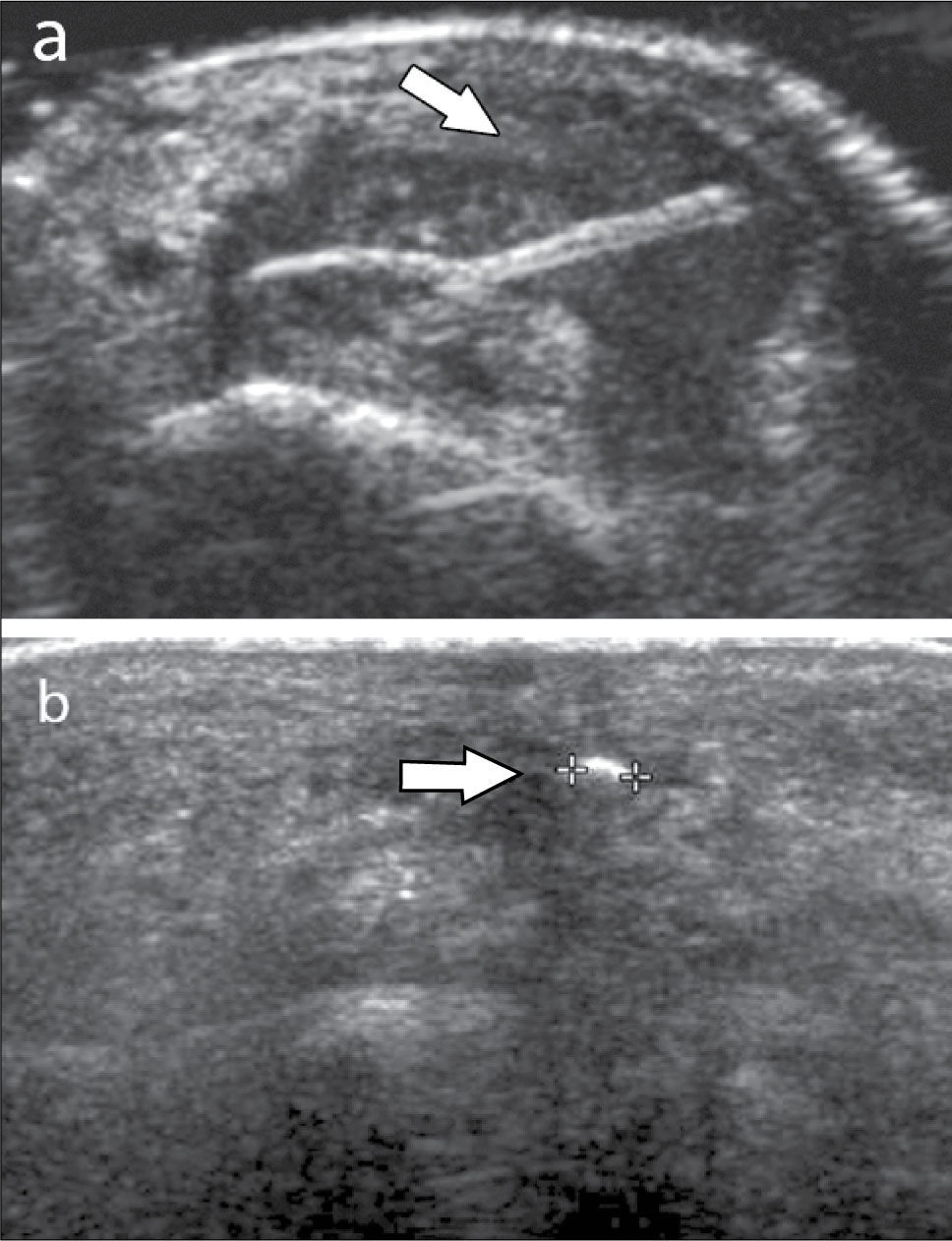
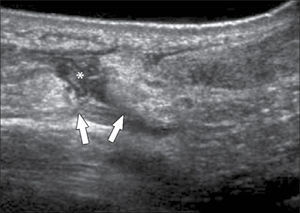
Ecografía de codoLas alteraciones más frecuentemente diagnosticadas en esta articulación son: Epicondilitis-codo del tenista (tendinopatía extensora), Epitrocleítis-epicondilitis medial- codo del golfista (tendinopatía flexora), derrame articular ya sea de origen inflamatorio o asociado a fracturas ocultas (figura 6), neuropatía cubital ya sea por atrapamiento o luxación, bursitis olecraneana (figura 7), tendinopatía tricipital, del biceps distal y su bursa, lesiones por elongación del ligamento colateral cubital, quistes/gangliones periarticulares, prominencias en rebordes óseos articulares, calcificaciones y entesopatía (14, 15).
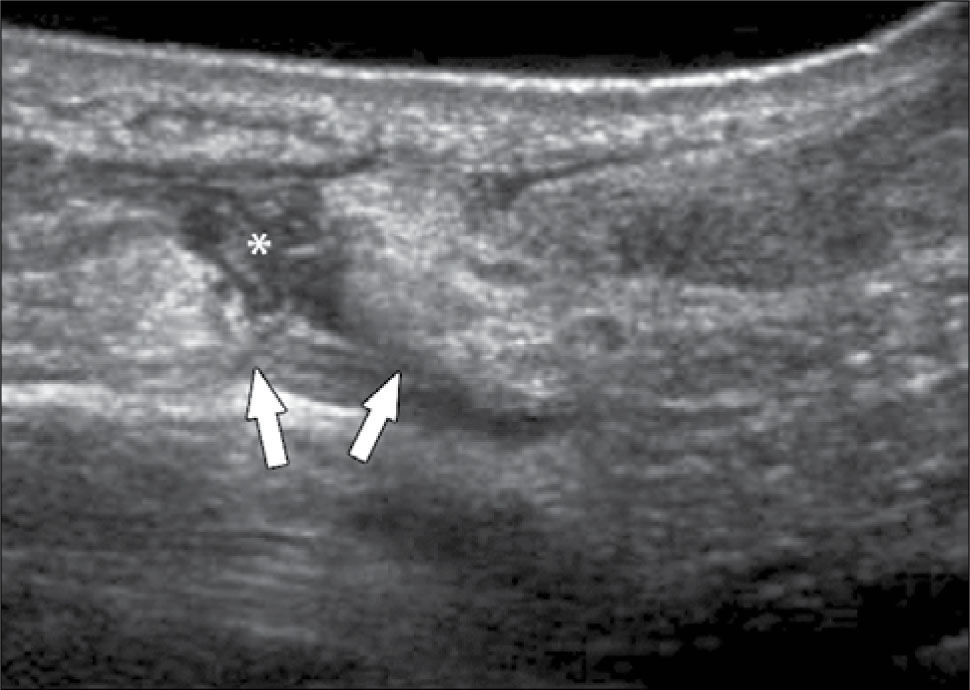
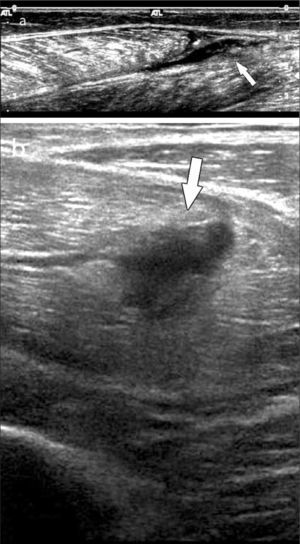
Las indicaciones más habituales son: Tenosinovitis de De Quervain (tenosinovitis estenosante del compartimento 1 extensor), Tenosinovitis flexoras o extensoras en los distintos tendones (16) (figura 8), evaluación en pacientes con Síndrome de Túnel del carpo, para el aspecto del nervio mediano y la búsqueda de factores anatómicos que puedan estar condicionando el atrapamiento (tenosinovitis flexora en el túnel, quistes, variantes anatómicas, entre otras) (17), aumentos de volumen en estudio encontrándose principalmente quistes o gangliones (18), Derrame-Sinovitis en muñeca y carpo, ya sean post traumáticas o en enfermedades inflamatorias, donde además es necesaria la evaluación con Doppler Color de la vascularización sinovial.
Ecografía de mano y dedosNo cuenta con un protocolo estandarizado como otras articulaciones, sino más bien la evaluación se adecúa según el diagnóstico o sospecha clínica, dirigiendo el examen a las estructuras anatómicas de partes blandas presentes en la zona a evaluar (piel, músculos, tendones, ligamentos, poleas, bandeletas, sinovial, etc.) (16, 19).
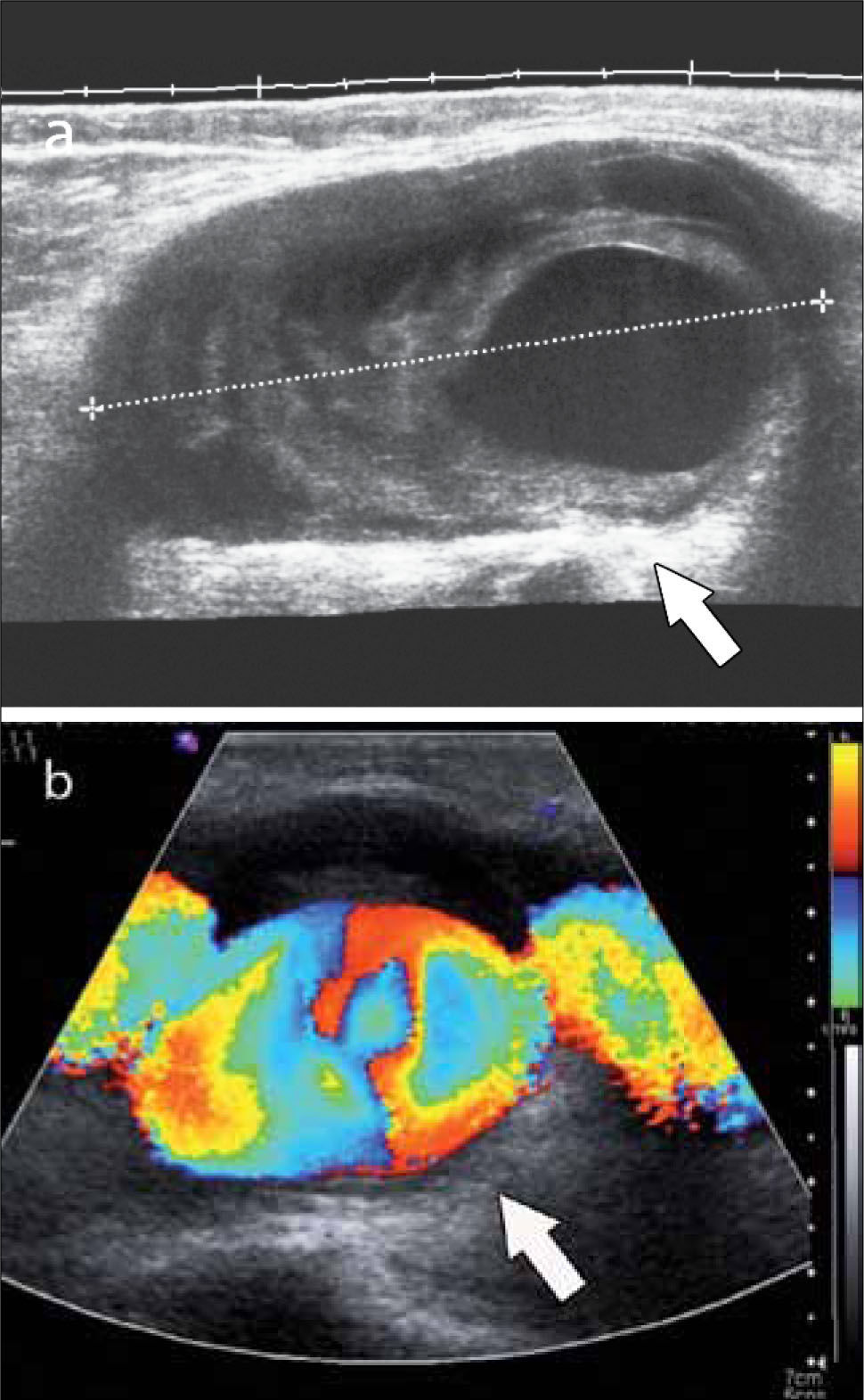
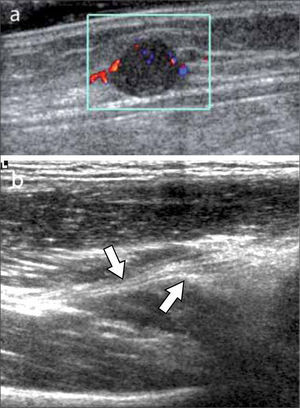
Indicaciones frecuentes del examen para esta zona anatómica son: evaluación de aumentos de volumen de distinta naturaleza y ubicación (20), por ejemplo de origen quístico sinovial o gangliones, tumores en vainas tendíneas (ej.: células gigantes), en lecho ungueal (ej.: glómicos), fibromas en la fascia palmar, cuerpos extraños, etc. Patología tendínea (“dedo en gatillo” (21), engrosamiento de poleas, tenosinovitis, gangliones), lesión traumática de ligamentos colaterales interfalángicos o en casos de sospecha clínica de lesión de Stener. También es útil en monitoreo de artropatías inflamatorias donde es posible evaluar presencia de erosiones (incluso algunas no visibles a radiografía simple) y sinovitis (figura 9) (22).
Ecografía de caderaPor lo general gran parte de las patologías a evaluar por US se sitúan en sus estructuras anteromediales y laterales, o dependiendo del diagnóstico de referencia se puede realizar un estudio focalizado (ej.: pubalgia).
En la evaluación por anteromedial podemos encontrar tendinopatía del psoas y bursitis, tendinopatía, desgarros o avulsiones del recto femoral, sartorio, musculatura aductora, en receso articular coxofemoral presencia de derrame-sinovitis de cadera o quistes perilabrales.
Por lateral el trocánter mayor con entesopatía, tendones glúteos medio y menor con tendinopatías, calcificaciones o roturas, bursitis pertrocantéreas y el tensor de la fascia lata.
En la cara posterior permite evaluación de musculatura glútea, tendones isquiotibiales proximales y nervio ciático (que frecuentemente son parte de una evaluación dirigida a isquiotibiales y/o glúteo-muslo posterior).
En cadera protésica además de lo habitualmente evaluado, el US es útil para determinar la presencia de colecciones (23).
Hay otros diagnósticos en los cuales la evaluación se enfoca de manera diferente, como por ejemplo la “Cadera en Resorte” (24) y la ecografía en niños por Displasia de Cadera, esta última usualmente realizada por radiólogos entrenados en imagenología pediátrica y que cuenta con sus protocolos específicos.
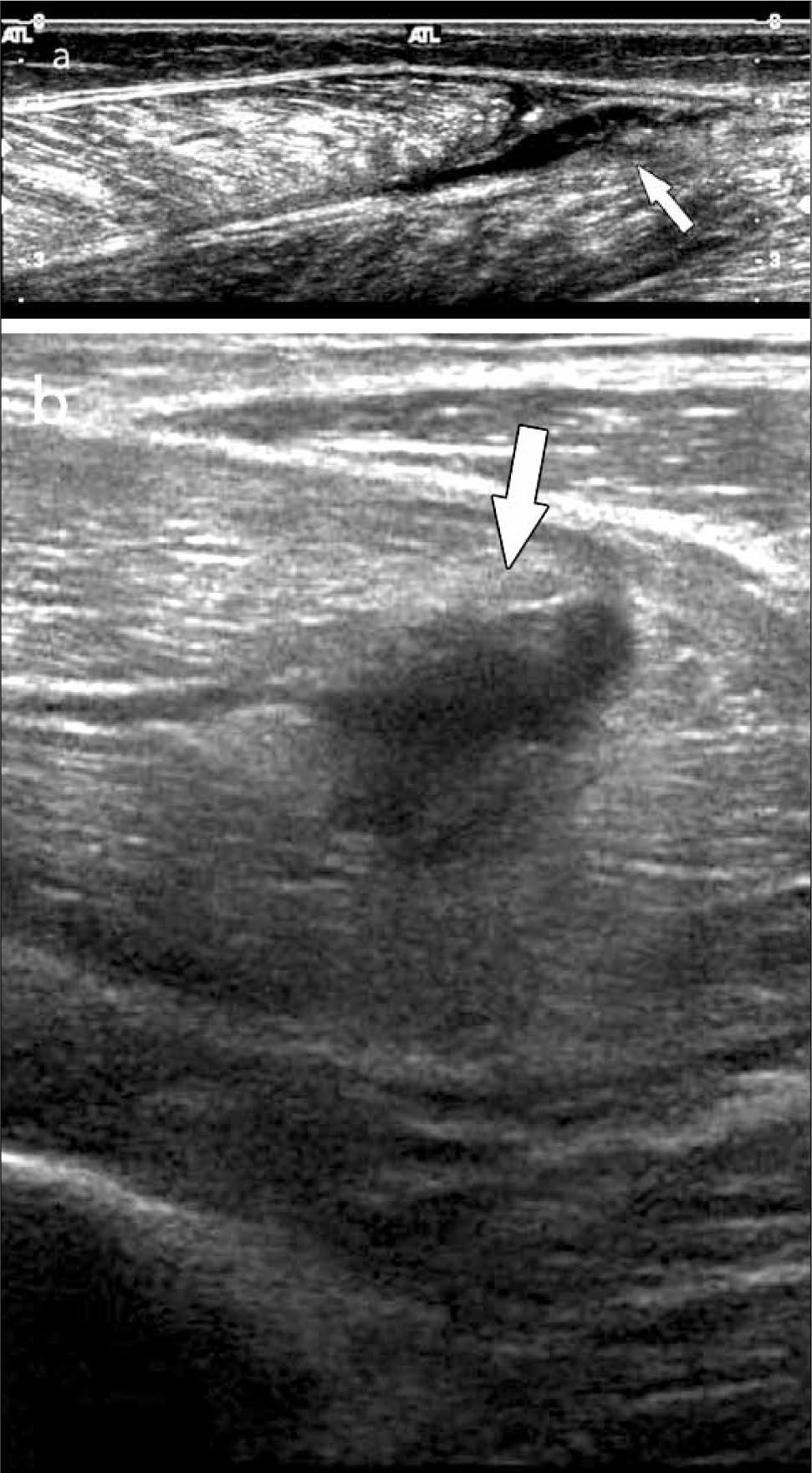
Ecografía de rodillaPor lo general es solicitada en patología deportiva, traumática o inflamatoria. Las estructuras posibles de estudiar son extraarticulares, no está indicado para evaluación de meniscos ni ligamentos cruzados, lo que requiere RM. En casos eventuales el US puede visualizar el cartílago en la tróclea femoral (25). Sí es útil para tendones del aparato extensor (cuádriceps y rotuliano), de la pata de ganso, biceps, banda iliotibial en busca de manifestaciones ecográficas de tendinopatía, entesopatía, roturas, calcificaciones, síndrome de fricción; los ligamentos colaterales medial y lateral en lesiones por elongación (esguinces, roturas), presencia de derrame, sinovitis, bursitis, quistes o masas poplíteas (figura 10). (26)
Ecografía de tobilloEl protocolo de examen incluye los tendones del compartimento anterior, medial y lateral en busca de manifestaciones de tendinopatía como engrosamiento y pérdida del patrón fibrilar, tenosinovitis con engrosamiento y líquido en la vaina (hallazgos similares en tendones de otras localizaciones), roturas generalmente intrasustancia longitudinales. La articulación tibio astragalina por anterior puede evidenciar derramesinovitis. Los ligamentos por medial (deltoídeo) y lateral (tibio peroneo anterior, peroneo astragalino anterior y peroneo calcáneo) lesiones por elongación leves, parciales o roturas. El túnel del tarso y su paquete vasculonervioso tibial posterior para evaluación de síndromes compresivos. Márgenes articulares y tejidos blandos que puedan participar en pinzamientos (27).
El tendón de Aquiles por sus características anatómicas y función particulares, a veces genera un examen ecográfico propio. Puede manifestar patología de distintas maneras, además de la tendinopatía similar a los otros tendones, incluso cálcica, en el tendón de Aquiles se puede encontrar engrosamiento del peritendón (no tiene vaina sinovial), aumento de vascularización, bursitis periaquilianas, alteraciones en la grasa de Kager, roturas parciales intrasustancia o completas en tercio medio o en la unión miotendínea con el tríceps sural (figura 11) (28).
Ecografía de pieUsualmente es dirigida a la zona sintomática o según la sospecha clí-nica. Indicaciones frecuentes incluyen la Fascitis plantar-Fibromatosis plantar-roturas, Sinovitis metatarsofalángicas asociadas o no a erosiones, a aumento de volumen por calcificaciones, cristales o tofos (22), Tenosinovitis extensora o flexora, dolor metatarsiano pudiendo visualizar Periostitis en reacciones/fracturas de estrés, evaluación por cuerpo extraño, tumoraciones de distintos orígenes quísticas o sólidas y Neuroma de Morton (29).
Ecografía muscularSu indicación más frecuente es para evaluación de desgarros, con distintas manifestaciones y clasificaciones dependiendo del mecanismo, del grado de lesión, la localización y la anatomía de los distintos músculos (1, 5, 6).
Los más frecuentes son los indirectos por distensión de músculos que atraviesan dos articulaciones.
Se puede encontrar desgarros desde bajo grado fibrilares, parciales fasciculares, hasta completos, con presencia variable de hematomas o colecciones líquidas de distinto tamaño. Según su localización en el músculo pueden ser intrasustancia, periféricos miofasciales o en la unión miotendínea (figura 12). En el caso de trauma directo puede haber rotura por compresión contra el hueso o laceración por herida penetrante.
Cabe mencionar que en ocasiones desgarros pequeños pueden no ser evidentes a la ecografía en las primeras 24-48 horas, por lo cual si la clínica es concordante y el US negativo, se sugiere una re-evaluación ecográfica posterior.
Según la evolución, en el tiempo se pueden encontrar cicatrices fibrosas, zonas de re-desgarro o hernias musculares por rotura de la fascia.
También se pueden evaluar y caracterizar tumores que afecten la musculatura, los cuales son de variadas etiologías.
Otra alteración a encontrar es el edema muscular, que se visualiza como aumento de ecogenicidad sin alteración del patrón fibrilar, el cual es un signo ecográfico inespecífico y se debe correlacionar al antecedente clínico, por ejemplo, en casos de miositis inflamatorias o infecciosas, denervación, traumatismos por contusión, distensión muscular de bajo grado y DOMS (síndrome de dolor muscular de comienzo tardío) posterior a alguna actividad física repetitiva y/o intensa.
Otras IndicacionesEcografía de nervios periféricosPueden ser afectados por distintas patologías. Para su examen es fundamental conocer su trayecto, relaciones anatómicas y territorios, especialmente para la evaluación de síndromes por atrapamiento (30), correlación con alteraciones en su función o en electromiografía. También podemos encontrar tumores de diversas etiologías, los mas frecuentes Schwanommas o Neurofibromas, y distintos tipos de neuromas, incluyendo los postraumáticos o por amputación (figura 13).
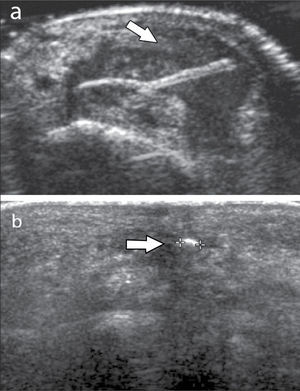
Fracturas ocultas y reacciones de estrés óseoEl US musculoesquelético permite evaluar la continuidad de la cortical ósea y alteraciones del periostio (5). Por su resolución incluso submilimétrica permite visualizar resaltes corticales de fracturas no desplazadas no visibles a radiografía especialmente en trauma de costillas, hombro, radio distal, mano y también periostitis en reacciones de estrés con o sin fractura, por ejemplo en tibia y metatarsianos (figura 14).
Cuerpos extrañosPosibles de ver en cualquier región anatómica y a pesar de tener distintos orígenes (vegetal, metálico, vidrio, etc.), la apariencia ecográfica en general es no específica, siendo lo más frecuente visualizarlos como una estructura ecogénica (figura 15). La evaluación puede ser dificultada en presencia de burbujas de aire en la herida de tejidos blandos, ya que el aspecto de estas últimas puede ser similar a cuerpos extraños irregulares de pequeño tamaño (31).
Compromiso edematoso, inflamatorio y coleccionesDependiendo de la localización en las partes blandas y de sus características, el US es útil en establecer su presencia o ausencia, siendo no específico para determinar si se asocia o no a infección, lo cual se debe correlacionar con otros parámetros clínicos (32). Sirve para determinar su extensión, los tejidos o planos involucrados, si el compromiso es difuso o localizado, presencia de colecciones y el tipo de contenido o grado de organización (líquido o espeso, libre o tabicado, flegmón o absceso).
Aumentos de volumen diversosAdemás de los relacionados a patología musculoesquelética propiamente tales antes mencionados como quistes, gangliones o tumores, en la ecografía de partes blandas es posible encontrar una gran variedad de diagnósticos diferenciales de una tumoración o lesión palpable, como por ejemplo: lesiones cutáneas, algunas con apariencia específica (ej.: pilomatrixomas, quistes de inclusión epidérmicos, lipomas); hernias en diversas localizaciones (inguinales, crurales, de la línea alba, insicionales, etc.); linfonodos versus adenopatías, por mencionar algunos. Cabe mencionar que en el caso de tumores neoplásicos de partes blandas, el examen de elección para su estudio y etapificación es la Resonancia Magnética.
En tumoraciones de apariencia ecográfica no específica, el rol del US es ayudar a caracterizarlas en su composición (sólidas-quísticascomplejas), tamaño, localización, si son delimitadas o infiltrantes, los planos que ocupa, su relación con estructuras vecinas, vascularización,
Comentario finalEl US es una excelente herramienta diagnóstica para patología musculoesquelética, en manos entrenadas y con equipamiento adecuado. Permite evaluar problemas de muy diversas etiologías que afectan específicamente a las articulaciones y también a los distintos tejidos blandos.
Su amplia disponibilidad, bajo costo e inocuidad la convierten en una herramienta diagnóstica muy accesible, además tiene buen rendimiento particularmente en algunas localizaciones, y dentro de sus ventajas respecto a otras técnicas, el US permite una evaluación directa y dinámica con el paciente, lo que ayuda en la correlación de la sintomatología con los hallazgos. (33)
Es limitada en la evaluación de estructuras intraarticulares, más profundas o muy extensas, para lo cual el exámen indicado es la RM.
Para un mejor resultado es indispensable contar con los antecedentes clínicos y/o la sospecha diagnóstica, para enfocar de mejor manera su realización y la interpretación de lo visualizado.
El avance en equipamiento y calidad de las imágenes, además de nuevas técnicas ecográficas desarrolladas en el último tiempo y su aplicación al US musculoesquelético como el contraste con microburbujas, la sonoelastografía y la fusión de imágenes con TC-RM, auguran un horizonte más amplio y promisorio para esta subespecialidad de la imagenología (34).
La autora declara no tener conflictos de interés, con relación a este artículo.