: Informar Sobre Un Caso De Infarto Simultáneo Cardio-Cerebral Y Sus Características, Comparado Con Lo Descrito En La Actualidad.
Caso Clínico: Paciente Femenina De 64 Años, Con Infarto Simultáneo Cardio-Cerebral (Isquemia En Territorio De Arteria Cerebral Media Derecha Y Elevación Del Segmento St En Cara Antero Inferior), Tratada Con Fibrinólisis
ResultadosEvoluciona Con Sensorio Fluctuante, Requiriendo Intubación Orotraqueal Y Manejo En Unidad De Terapia Intensiva Por Sangrado Cerebral
Conclusionesel infarto simultáneo cardio-cerebral es infrecuente y representa un desafío para el equipo de salud a fin de evitar que el manejo temprano de una condición retrase la otra
To Report On A Case Of Simultaneous Cardio-Cerebral Infarction And Its Characteristics, Compared With What Is Currently Described.
Clinical casea 64-year-old female patient with simultaneous cardio-cerebral infarction (ischemia in the territory of the right middle cerebral artery and elevation of the st segment in the lower anterior aspect), treated with fibrinolysis.
Resultsit evolves with fluctuating sensory, requiring orotracheal intubation and management in intensive therapy unit due to cerebral bleeding.
ConclusionsThe Simultaneous Cardio-Cerebral Infarction Is Infrequent And Represents A Challenge For The Health Team In Order To Avoid That The Early Management Of One Condition Delays The Other
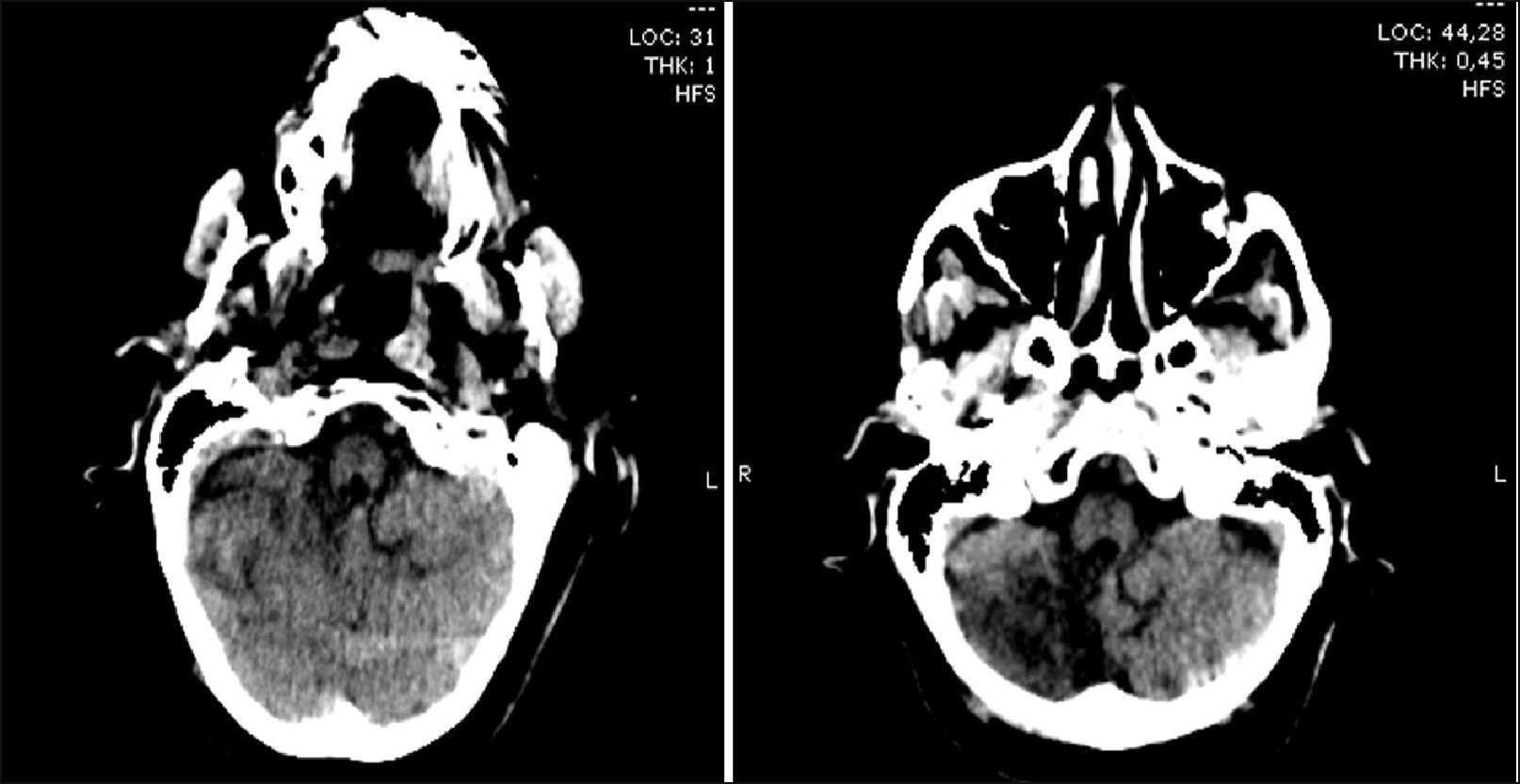
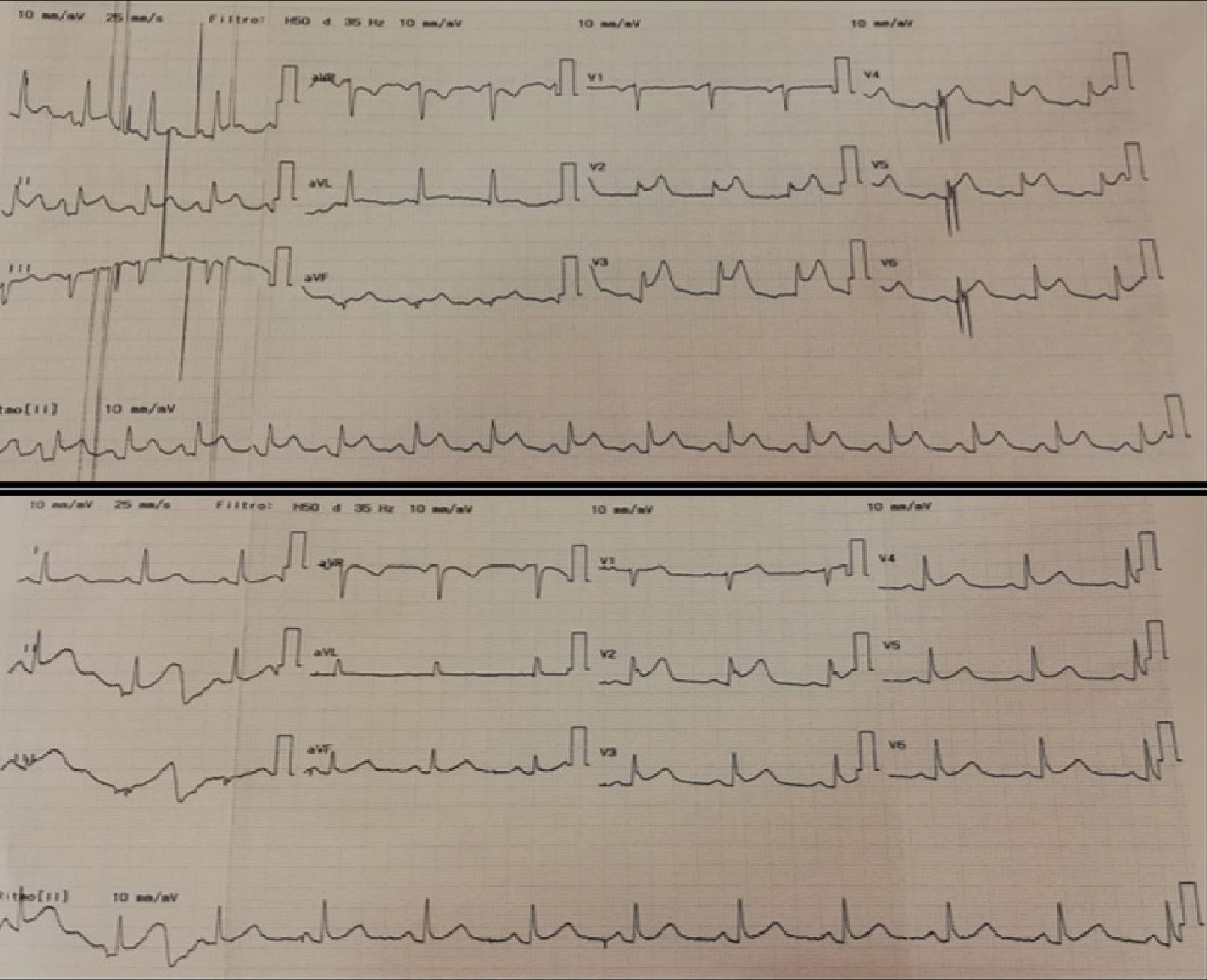
Paciente femenina de 64 años de edad con antecedentes de hipertensión arterial, tabaquismo, enfermedad renal crónica, accidente cerebro vascular (ACV) isquémico sin secuelas un año previo a la consulta. Es traída a emergencias por cuadro consistente en afasia de expresión y hemiparesia facio-braquio-crural izquierda de menos de tres horas de evolución. Ingresa estable, con glucemia capilar de 118mg/dl, afebril. Se encontraba alerta, pupilas reactivas isocóricas, desviación conjugada de la mirada a la derecha, cumplía órdenes simples, presentaba hemiparesia facial severa, braquial severa y crural moderada izquierda. Ruidos cardiacos hipofonéticos, sin signos de falla cardiaca aguda. Se calcula NIHSS (National Institute of Health Stroke Scale) de ingreso:17. Se realiza tomografía (TC) de cerebro (Figura 1) sin signos de sangrado agudo, se interpreta ACV isquémico en ventana terapéutica. Se realiza electrocardiograma que evidencia elevación del segmento ST en cara antero-inferior (Figura 2), por lo que es evaluada por cardiología y se decide trombolísis con activador del plasminoógeno tisular recombinante (rTPA) (tiempo puerta aguja: 3,5hs).
Recibe previo al inicio de rTPA 10mg de labetalol por hipertensión. Se evalúa NIHSS a los 15 minutos después de iniciar infusión con resultado de 15.
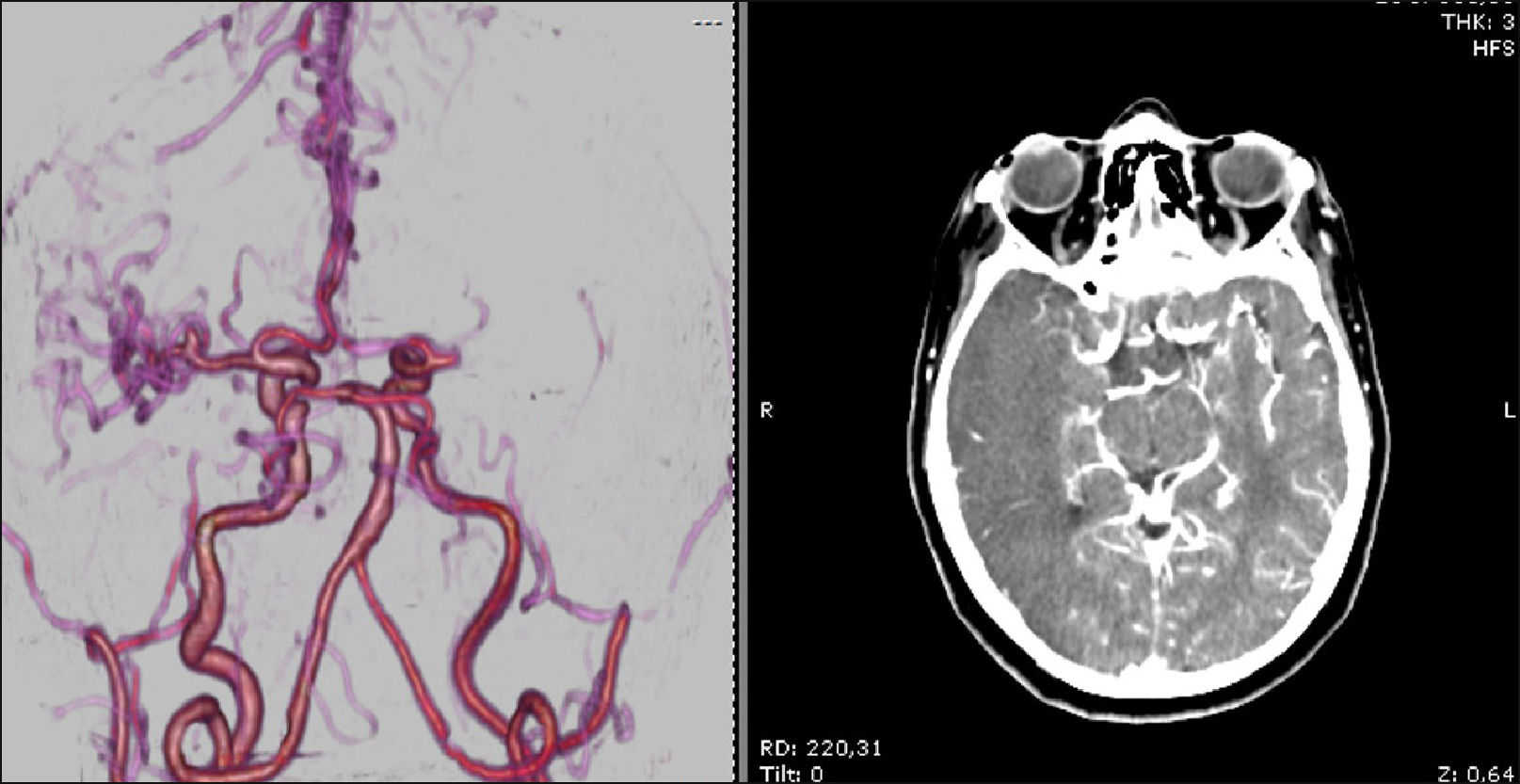
Evoluciona a los 40 minutos después del inicio de rTPA con disminución del estado de alerta y somnolencia, por lo que se suspende trombolítico, se realiza nueva tomografía de cerebro (Figura 1) con hipodensidad difusa en hemicerebelo derecho (ya presente en tomografía cerebral previa), y nuevo electrocardiograma (Figura 2) con persistencia de elevación del segmento ST siendo menos significativa. Posteriormente profundiza el deterioro del sensorio con requerimiento de intubación orotraqueal, ventilación mecánica invasiva y traslado a unidad de terapia intensiva, se realiza angiotomografía de cerebro (Figura 3) informándose hipodensidad del parénquima cerebral derecho con pérdida de la diferenciación entre la sustancia gris y blanca a predominio parieto-temporo-occipital de aspecto isquémico, además de áreas densas a nivel del centro semioval izquierdo que se extienden hacia la región pericallosa compatibles con sangrado asociado a volcado ventricular homolateral. No se observa flujo del segmento M1 de la arteria cerebral media derecha.
Ingresa a unidad de terapia intensiva, recibiendo tratamiento médico, con ecocardiograma con trastornos de la motilidad en territorio de la arteria descendente anterior. Se realizan tomografías de cerebro control, sin progresión de las lesiones, se logra extubar, y se deriva a centro de rehabilitación.
2DISCUSIÓNEl accidente cerebro vascular isquémico (ACV) y el infarto agudo de miocardio (IAM) son condiciones que amenazan la vida con delicado pronóstico de no ser tratadas prontamente. La asociación entre ambos ha sido descrita hace algunos años 1.
Omar et al. describieron en 2010 el caso de un paciente de 48 años que presentó sincrónicamente IAM ínfero-posterior transmural del ventrículo derecho al igual que infarto cerebral masivo, introduciendo el término de “infarto cardio-cerebral”, sugiriendo una relación causal entre ambos2.
El grado de asociación entre IAM y ACV sigue siendo controvertido y su epidemiología está mal definida. Chin et al. en una revisión encontraron que la incidencia de ACV asociados con IAM varió entre 4% y 29%, mientras que la incidencia de IAM relacionados con ACV fue del 0,8% al 15%. En su estudio prospectivo de tres años de duración se identificaron lesiones cerebrovasculares coincidentes con infarto de miocardio en un 12,7% de pacientes que se presentaron con síntomas de ACV dentro de las primeras 72hs de admisión3.
Moles et al. estudiaron 3562 autopsias encontrando la coexistencia de 92 casos de infartos de miocardio y cerebrales, siendo más marcado en el sexo femenino4.
Yeo et al. al utilizar una base de datos prospectiva de accidentes cerebrovasculares de un total de 555 pacientes con accidente cerebrovascular isquémico agudo entre 2009 y 2014, identificaron cinco casos con infarto cardio-cerebral, de los cuales, el ACV se trató con terapia endovascular en tres casos, mientras que dos se trataron solo con trombólisis intravenosa5.
Kijpaisalratana et al., agregan el término “hiperagudo”, extendiendo de esta manera el concepto instalado por Omar et al6.
Es así como se establece estrecha relación entre el ACV isquémico y el IAM como entidades antecesoras entre ellas mismas, pero con presentaciones simultáneas muy raras, informándose en publicaciones científicas más recientes como la de Yeo et al. una incidencia de 0,009% en sincronía5, pero con cifras un poco mayores al ser metacrónicos. La evidencia disponible sobre esta presentación rara ha sido principalmente de informes de casos reportados y series de casos1.
Se asume que algunos mecanismos que pueden explicar su aparición son:
- a)
La disección de la aorta ascendente que se extiende hasta el ostium coronario derecho, luego una extensión que involucre a la arteria vertebral y que pueda extenderse más allá de la arteria basilar2,7.
- b)
El infarto de ventrículo derecho con disfunción ventricular asociándose a presencia de foramen oval permeable en el que aumente la presión derecha puede causar embolia paradojal.
- c)
El desarrollo repentino de hipotensión severa en pacientes con hipertensión arterial de larga duración y la falla inicial de los mecanismos de autorregulación puede conducir a una reducción repentina en el flujo sanguíneo cerebral y el infarto subsiguiente2,3,8.
- d)
El infarto de miocardio de la pared anterior y apical asociado con la reducción de la función sistólica del ventrículo izquierdo, proporciona un sustrato para la formación del trombo mural del ventrículo izquierdo. Estos trombos post IAM son particularmente propensos a un mayor riesgo de embolización.
- e)
La fibrilación auricular y la trombosis venosa profunda también pueden ser causa en los que cursan con la primera entidad, y la posibilidad de una embolia paradójica en la segunda entidad, a través de un foramen oval permeable1.
- f)
Otro mecanismo es un ACV que afecte a la corteza insular izquierda. En un estudio prospectivo de 32 pacientes con accidente cerebrovascular insular izquierdo en comparación con 84 pacientes que no lo habían hecho, los resultados cardíacos adversos fueron mayores en el grupo de accidente cerebrovascular insular izquierdo9.
Es importante tener en cuenta que la elevación del segmento ST se produce en solo el 6% de los pacientes con ACV, con hallazgo principal en las derivaciones inferiores5,6.
3TratamientoEn el infarto cardio-cerebral, la estrecha ventana terapéutica de tiempo y la complejidad del manejo ejercen una gran presión sobre el médico debido a que una intervención tardía puede dar lugar a discapacidad irreversible permanente e incluso a la muerte. Además del dilema de la secuencia de manejo, los agentes de manejo para cada territorio pueden complicar la extensión del otro territorio infartado1.
No hay ensayos clínicos que hayan abordado este dilema probablemente debido a su rareza, y tampoco hay guías basadas en la evidencia sobre la secuencia del enfoque de manejo.
De manera general, existen 3 modalidades de tratamiento5:
3.1rTPA para el tratamiento simultáneo de oclusiones cardíacas y cerebralesEl rTPA sigue siendo el único agente trombolítico que ha sido aprobado para su uso en ambas condiciones. Un obstáculo importante es la diferencia de dosis y duración de la administración entre las oclusiones coronarias y cerebrales. Se recomienda una dosis más alta para el uso en IAM en comparación con ACV. No hay recomendación para la dosis de rTPA en el infarto cardio-cerebral. No hay directrices sobre este tipo de manejo10.
3.2Dispositivos de angioplastia y trombectomía para IAM y ACVEl tratamiento endovascular tiene sus propios problemas. Por ejemplo, si la decisión del tratamiento es iniciar con una intervención coronaria percutánea primaria para salvar el miocardio, el manejo retrasado del ACV puede resultar en una discapacidad permanente. Por el contrario, comenzar con la intervención endovascular para la oclusión vascular cerebral puede tener consecuencias devastadoras si el paciente se torna hipotenso o desarrolla una arritmia grave.
3.3Enfoque combinadoUna opción combinada factible es administrar la dosis de rTPA para tratar el ACV y luego proceder a una angioplastia coronaria transluminal percutánea y colocación de stent, si está indicado, para el evento coronario agudo.
4CONCLUSIONESEl infarto cardio-cerebral es una entidad infrecuente que comprende un desafío diagnóstico y terapéutico, existen varias hipótesis de su fisiopatología, y el manejo está dado bajo la experiencia y la observación de casos pues no hay directrices escritas sobre el mismo. El caso presentado recibió manejo trombolítico tratando de resolverse las dos situaciones al mismo tiempo evolucionando con el sangrado posterior.
Es necesaria mayor evidencia para determinar un lineamiento de abordaje y tratamiento integral de este tipo de pacientes.
5Declaración de conflicto de interésNo existen conflictos de interereses por parte de los autores.