P-212 - ALOINJERTO ARTERIAL CRIOPRESERVADO EN RECONSTRUCCIÓN DE VENA MESENTÉRICA SUPERIOR TRAS DUODENOPANCREATECTOMÍA CEFÁLICA CON RESECCIÓN VENOSA
Hospital Universitari Joan XXIII, Tarragona.
Introducción: La resección de vena porta (VP) o vena mesentérica superior (VMS) durante una resección pancreática se precisa habitualmente para asegurar la resección R0 de la neoplasia de páncreas borderline resecable o localmente avanzada, tras neoadyuvancia. La utilización de injertos de substitución no es frecuente, dado que en la mayoría de casos se puede efectuar una anastomosis primaria o parche lateral tras la resección venosa. Sin embargo, cuando la resección necesaria es de más de 3 cm, es imprescindible interponer un injerto.
Caso clínico: Mujer de 68 años diagnosticada de adenocarcinoma de cabeza de páncreas a raíz de clínica de dos años de evolución de dolor en hipocondrio derecho y esteatorrea, con pérdida de peso en el último mes y medio. Se realiza TC abdominal que informa de neoplasia de páncreas borderline resecable. Neoformación de 25 × 24 × 25 mm con signos de invasión vascular de la VMS con contacto > 180o y estenosis en un tramo de 12 mm de longitud; caudalmente presenta nuevo contacto con la VMS de < 180o. Estenosis de la vena esplénica. No contacto con arteria mesentérica superior. La paciente realiza tratamiento neoadyuvante con 8 ciclos de mFOLFIRINOX. Tras la neoadyuvancia, se realiza nuevo TC que evidencia respuesta al tratamiento con ausencia de estenosis a nivel de zona más craneal de la VMS y ausencia de estenosis de la vena esplénica; pese a que el tamaño tumoral se mantiene. Se indica la resección quirúrgica con intención radical. Se realiza duodenopancreatectomia cefálica según técnica de Whipple. Se precisa resección segmentaria de 3 cm de vena mesentérica superior y reconstrucción con injerto arterial ilíaco criopreservado de donante cadáver de 4cm de longitud con confección de anastomosis terminoterminal. La vena esplénica no precisa resección. El posoperatorio discurre sin complicaciones y la paciente es alta a domicilio a los 8 días.
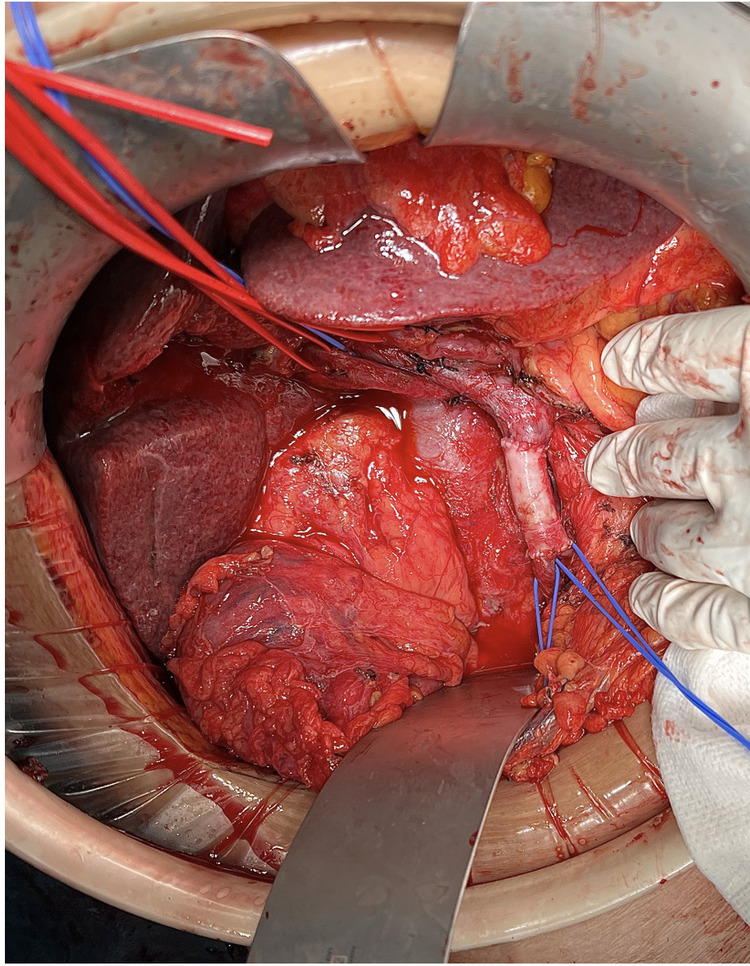
Discusión: Se han descrito en la literatura distintas técnicas de reconstrucción venosa tras resección de VP o VMS. Las más habituales y con menos complicaciones son la sutura directa o con parche lateral. Sin embargo, existe controversia en cuanto a cuál es el mejor injerto cuando no puede realizarse la sutura directa. Existen múltiples opciones: vena autóloga, injerto venoso o arterial de cadáver, pericardio bovino, injerto peritoneo-fascial, prótesis sintéticas, etc. La utilización de injerto arterial criopreservado de donante cadáver para la substitución venosa, está raramente descrito en la literatura, pero parece que podría tener menor riesgo de desarrollar complicaciones posoperatorias como trombosis, estenosis o infección. Al ser la pared arterial más rígida y consistente podría asociarse a menor riesgo de trombosis, infección y mayor resistencia a la manipulación quirúrgica, además de reducirse el riesgo de oclusión por compresión visceral o colecciones externas. Se procesa de modo que no requiere compatibilidad ABO ni tratamientos inmunosupresores, por lo que su utilización para la reconstrucción de VP o VMS tras la resección de neoplasia pancreática parece seguro y fácilmente reproducible en centros especializados de alto volumen.








